Бронхоэктатическая болезнь у детей детская хирургия
Бронхоэктатическая болезнь у детей (БЭБ) – это приобретенная хроническая патология дыхательной системы, которая сопровождается необратимым расширением и деформацией бронхов и гнойно-воспалительным процессом. Клинически она проявляется влажным кашлем с мокротой, дыхательной недостаточностью, деформацией грудной клетки, частыми бронхитами. Диагностика БЭБ включает в себя рентгенографию, бронхоскопию и КТ грудной клетки. Лечение бронхоэктатической болезни у детей консервативное: антибиотики, муколитики, бронхолитики, ингаляционные глюкокортикостероиды, физиотерапия. При необходимости может проводиться оперативное вмешательство.
Общие сведения
Бронхоэктатическая болезнь у детей – это гетерогенное хроническое заболевание бронхолегочной системы, которое характеризуется необратимой деформацией и гнойно-воспалительными изменениями бронхиального дерева и проявляется рецидивирующими бронхитами. Впервые данная нозология была описана французским врачом и анатомом Рене Лаэннеком в 1819 году. Общая распространенность БЭБ составляет от 1,5 до 15 детей на 1 000 населения. Заболевание чаще встречается в экологически неблагоприятных регионах, а также в семьях курильщиков. Мужской пол более склонен к развитию БЭБ – мальчики болеют в 1,5-2 раза чаще девочек. В последние десятилетия наблюдается уменьшение распространенности бронхоэктатической болезни у детей. Это связано со снижением частоты инфекционной заболеваемости и эффективностью проводимого антибактериального лечения.

Бронхоэктатическая болезнь у детей
Причины
Бронхоэктатическая болезнь у детей – это полиэтиологическое заболевание. Как правило, первичные бронхоэктазы формируются на фоне ранее перенесенных тяжелых или рецидивирующих бактериальных или вирусных заболеваний – бронхитов, пневмоний, кори, гриппа, коклюша. У детей на фоне морфологической незрелости легочной ткани бронхоэктазы могут возникнуть всего за 24-48 часов. У отдельных случаях бронхоэктатическая болезнь у детей становится следствием попадания инородного тела в бронх. При массивной обтурации структурная деформация может сформироваться уже спустя несколько часов. Обострение бронхоэктатической болезни у детей могут провоцировать респираторные вирусные заболевания (аденовирус, вирус гриппа и парагриппа, риновирус и др.). Усугубляет течение БЭБ хронический бронхит, который может быть вызван гемофильной палочкой, некоторыми видами стафилококков и пневмококков, реже – β-гемолитическим стрептококком.
Помимо основной причины бронхоэктатической болезни у детей, существуют предрасполагающие факторы, на фоне которых риск развития заболевания существенно возрастает. К ним относятся наследственная склонность в виде генетически обусловленного дефекта стенок бронхиального дерева, употребление матерью алкоголя, наркотиков и табачных изделий во время беременности, гастроэзофагеальная рефлюксная болезнь, снижение иммунитета, ателектазы различной этиологии, пассивное курение, загрязненная атмосфера. Также важную роль играет локализация очага воспаления в базальных отделах легких при потенциально опасных заболеваниях и неадекватно проводимое лечение.
В основе патогенеза бронхоэктатической болезни у детей лежит два основных фактора – воспаление бронхов и нарушение их проходимости. Первый вызывает метаплазию и изъязвление эпителия слизистой оболочки, деструкцию эластических и гладкомышечных волокон и хрящевых колец, склерозирование стенки. Все это становится причиной потери эластичности и резистентности бронхов к «кашлевому толчку», затем – возникновению деформации и нарушению мукоцилиарного клиренса. В таких условиях повышается внутрибронхиальное давление, которое вызывает расширение бронха и развитие бронхоэктатической болезни у детей. Нарушение проходимости полностью блокирует оставшийся в дистальных отделах бронхов воздух, который при выдохе также провоцирует внутрибронхиальную гипертензию. Это способствует развитию воспаления дистальнее места обструкции, что замыкает «порочный круг».
Классификация
В отечественной педиатрии принята следующая классификация бронхоэктатической болезни у детей:
- По форме деформации бронхов: цилиндрические, мешотчатые, кистовидные, веретенообразные, смешанные.
- По степени тяжести БЭБ: легкая, среднетяжелая, тяжелая.
- По периоду заболевания: обострение, ремиссия.
- По распространенности: сегментарная, полисегментарная, долевая, тотальная.
Симптомы у детей
Основное появление бронхоэктатической болезни у детей – хронический бронхит. Начальные симптомы могут наблюдаться уже в возрасте 3-4 лет. В этом периоде течение заболевания зачастую имеет непрерывный рецидивирующий характер. У детей старшего возраста обострения возникают с частотой 3-5 раз в год. Основной клинический симптом в период ремиссии – влажный кашель с выделением мокроты. Отделение последней происходит преимущественно по утрам, в некоторых случаях – в большом количестве («полным ртом»). У части детей возникает гиповитаминоз, который проявляется сухостью кожи, ломкостью волос и ногтей, трещинами в уголках рта и глосситом. Иногда присутствует деформация грудной клетки. Общее физическое развитие страдает редко. В период обострения бронхоэктатической болезни у детей может наблюдаться астеновегетативный синдром, выраженная экспираторная одышка, как при физической нагрузке, так и в покое, оральная крепитация, примесь гноя и крови в мокроте, лихорадка, очень редко – кровохарканье.
Диагностика
Диагностика бронхоэктатической болезни у детей основывается на сборе анамнестических данных, физикальном обследовании, лабораторных и инструментальных исследованиях. При сборе анамнеза педиатром особое внимание уделяется ранее перенесенным вирусным и бактериальным заболеваниям бронхолегочной системы, наличию возможных предрасполагающих факторов. При визуальном осмотре в зависимости от тяжести могут выявляться различные признаки БЭБ. При аускультации прослушивается жесткое дыхание, разнокалиберные влажные хрипы, амфорические шумы. Лабораторные анализы при обострении бронхоэктатической болезни у детей неспецифичны и указывают на наличие очага воспаления в организме. Обнаруживается повышение СОЭ, лейкоцитоз, сдвиг формулы крови влево. С целью определения патогенных агентов, вызвавших обострение, могут использоваться бактериологические, бактериоскопические анализы мокроты, серологические тесты крови.
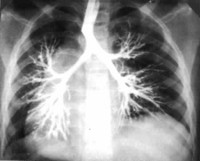
Ведущую роль в диагностике бронхоэктатической болезни у детей играет инструментальное обследование – рентгенография грудной клетки, бронхоскопия и компьютерная томография. На рентгенограмме можно определить уменьшение объема легкого, его смещение, деформацию и ячеистость легочного рисунка. Чаще поражается левое легкое. Бронхоскопия дает возможность выявить нарушение мукоцилиарного клиренса, воспалительные и структурные изменения в просвете бронха. Прямыми признаками бронхоэктатической болезни у детей на КТ являются расширение бронхов, отсутствие сужения дистальных отделов бронхиального дерева и ухудшения его видимости в краевых участках легких.
Дифференциальная диагностика бронхоэктатической болезни у детей как самостоятельного заболевания проводится с другими нозологиями, которые сопровождаются расширением бронхов. Сюда относятся легочная форма муковисцидоза, синдром Мунье-Куна, синдром Вильямса-Кэмпбелла, аллергический бронхолегочной аспергиллез, врожденная цилиарная дискинезия и врожденные пороки развития бронхиального дерева.
Лечение бронхоэктатической болезни у детей
Лечение обострений бронхоэктатической болезни у детей консервативное. Режим постельный или полупостельный. Рацион ребенка насыщается витаминами А, С, белковой пищей и жирами. Углеводы и соль ограничиваются. Основа медикаментозного лечения – антибактериальные препараты, выбранные в соответствии с чувствительностью микрофлоры, высеянной из мокроты. Также в зависимости от клинической ситуации могут применяться муколитики, бронхолитики и ингаляционные кортикостероиды. При необходимости выполняют лечебную бронхоскопию с целью санации бронхиального дерева. Из физиотерапии при бронхоэктатической болезни у детей назначают массаж, позиционный дренаж, УВЧ-, ДМВ-, СМВ-терапию, электрофорез, лазеротерапию, аппликации парафина и озокерита.
В тяжелых случаях бронхоэктатической болезни у детей проводится оперативное лечение в виде моно- или полисегментарной резекции легкого. Основными показаниями к операции считаются неэффективность назначенного консервативного лечения на фоне устойчивой очаговой инфекции и развитие жизнеугрожающих состояний, в том числе легочных кровотечений.
Прогноз и профилактика
Прогноз при бронхоэктатической болезни у детей на фоне ранней диагностики и лечения благоприятный. Дальнейшего прогрессирования и распространения на интактные участки бронхиального дерева при условии адекватно подобранной терапии не наблюдается. В последующем пациенты сохраняют работоспособность, полностью адаптируются в социуме. Первичная профилактика бронхоэктатической болезни у детей направлена на предотвращение развития данной патологии. Она включает в себя антенатальную охрану плода, предупреждение и рациональное лечение респираторных инфекций, исключение всех потенциальных этиологических факторов. Суть вторичной профилактики БЭБ заключается в снижении частоты обострений и формировании стойкой клинической ремиссии. К ней относятся санаторно-курортное лечение, полноценное питание, исключение провоцирующих факторов, физиотерапия и ЛФК.
Источник
Генез бронхоэктатической болезни
Согласно мнению ряда хирургов, эффективность хирургического лечения во многом зависит от достоверного установления отсутствия или наличия у больного порока развития легкого. По данным различных авторов, порок развития легкого у детей наблюдается в 3,4 — 40% случаев. Столь большие колебания в данных обусловлены отсутствием единой точки зрения на клинико-рентгеноморфологическую трактовку порока развития.
Если придерживаться мнения ряда хирургов и морфологов о наличии двух видов пороков развития — с выраженными изменениями со стороны всех элементов легочной ткани и бронхов и тех, которые могут проявиться или не проявиться в течение всей жизни человека, то становится ясной вся сложность проблемы разработки показаний к хирургическому вмешательству, определения его объема и сроков осуществления. При обнаружении порока развития первого вида, который, как правило, захватывает долю или все легкое, хирургическое вмешательство помазано :в срок выявления его независимо от возраста ребенка.
Второй вид порока развития характеризуется мозаичностью поражения бронхиального дерева. Показания к хирургическому вмешательству определяются величиной площади порока развития и степенью поражения бронхов. При отсутствии мешотчатой формы поражения бронхов, наличии мозаичности распространения порока развития целесообразно воздержаться от операции и провести курс активной консервативной терапии. Такие дети должны находиться под постоянным наблюдением педиатра и хирурга.
Итак, при определении показаний к применению хирургического лечения необходимо учитывать не один, а комплекс факторов. Наряду с оценкой характера клинического течения болезни, генеза заболевания и возраста больного одним из главных критериев служит наличие легочной ткани, полностью утратившей свою функциональную способность и являющейся источником гнойной интоксикации больного.
С появлением идеи экономных резекций легкого при строго локализованном патологическом процессе в пределах анатомической единицы — бронхо-легочного сегмента, возникла тенденция к максимальному сохранению функционирующей легочной ткани и при хронических нагноениях легких. Этого особенно целесообразно придерживаться у ребенка как у растущего организма.
Определение объема предстоящего хирургического вмешательства основывается на клинико-рентгеноморфологических сопоставлениях. Выделяют несколько вариантов сохраняющих операций при бронхоэктазии у детей. Наиболее типичной является комбинированная резекция нижней доли легкого и язычковых сегментов слева, заменяющая пульмонэктомию. Вторым вариантом операции, заменяющим лобэктомию, является резекция базальной пирамиды нижней доли легкого, нередко в сочетании с удалением 4-го и 5-го сегментов. К третьему варианту частичной резекции следует отнести долевые билобэктомии. Более экономным является четвертый вариант — сегментэктомия.
Существенное влияние на выбор объема хирургического вмешательства оказывает правильная оценка характера воспалительного процесса при сопутствующем хроническом бронхите в других отделах легких. Изучение клинико-рентгеноморфологической картины позволило выявить неравномерное поражение бронхо-легочной ткани у детей. У одних больных бронхит носит распространенный характер, у других (у 60%) локализуется только в пределах нескольких сегментов, чаще всего доли или доли и некоторых сегментов. Рентгенологические изменения в области этих сегментных бронхов носят характер так называемого деформирующего бронхита. На операционном столе эти сегменты у 32% больных выглядят почти безупречно: имеют обычный объем, окраску, воздушность, эластичность.
Только у единичных таких больных можно было определить пальпаторный феномен крепитации легочной ткани. У детей младшего возраста при препаровке корня этих сегментов можно было наблюдать гиперплазию регионарных лимфатических узлов, у детей более старшего возраста — резко выраженный периваскулярный и перибронхиальный склероз соедипительнотканных футляров и лимфатических узлов.
Морфологическое исследование гистотопографических препаратов, приготовленных посегментно, позволили установить обоснованность удаления этих сегментов. В этих отделах легких было обнаружено явление эндо- и мезобронхита (у 75%) и панбронхита (у 25%) с резко выраженным периваскулярным и перибронхиальным склерозом, сморщиванием междольковой соединительной ткани, зарастанием и ателектазом одних групп альвеол и эмфизематозным вздутием других, запустеванием, перикалибровкой сосудов. Эту морфологическую картину характеризуют как состояние дистелектаза легочной паренхимы. По данным бронхографии нельзя с уверенностью судить о наличии и степени выраженности дистелектаза, т. е. о состоянии легочной ткани.
Следовательно, недостаточно хорошее контрастирование бронхиальпых ветвей не всегда свидетельствует о степени фиброза легочной паренхимы. Поэтому по определенным показаниям у этих детей прибегают к аигиопульмонографии.
У больных с явлениями деформирующего бронхита применение апгиопульмопографии имеет принципиальное значение с точки зрения определения объема хирургического вмешательства. Недооценка даппых контрастного исследования сосудов функционирующего кровотока легких в сегментах с явлениями деформирующего бронхита может быть основной причиной возникновения рецидива заболевания.
Анализируя причины несоответствия намеченного объема операции с фактически выполненными, следует отметить, что определение состояния некоторых сегментов легкого у детей с бронхоэктазами и явлениями хронического бронхита бывает затруднительным во время операционной ревизии.
Таким образом, результаты проведенных клинико-рентгеноморфологических исследований показали, что при определении объема предполагаемого хирургического вмешательства при бронхоэктатической болезни у детей следует учитывать ряд факторов, основными из которых являются локализация бронхоэктазов с учетом полисегментарности зон поражения и прижизненная оценка характера морфологических изменений в бронхолегочной ткани с учетом неравномерности распространения воспалительного процесса.
В предоперационном периоде необходимо строго разграничивать два этапа — период обследования и период подготовки к операции.
Для проведения бронхоскопии возрастных противопоказаний нет. Это исследование осуществляется под наркозом 1—2 раза в неделю. Количество бронхоскопии зависит от формы бронхоэктазов: чем легкое более «влажное», тем больше проводится бронхоскопий. После механической санации бропхов улучшаются показатели внешнего дыхания, сердечно-сосудистой деятельности. Постуральный дренаж наиболее результативен у детей старшего возраста.
Хороший терапевтический эффект мы наблюдали при аэротерапии с химотрипсином (химопсип) и новым отечественным антибиотиком тетрациклинового ряда — морфоциклипом, а также при назначении электрофореза с эуфиллином (диафиллин) и ультразвуковой ингаляции.
Некоторые авторы рекомендуют при наличии большого количества мокроты производить постоянную катетеризацию трахеи (рис. 64).

Рис. 64. Методика пункции и катетеризации трахеи. а — пункция трахеи; б — катетеризация трахеи. Бронхоскоп введен в трахею. Под контролем зрения в трахею через иглу вводит катетер.
В последние годы часто обсуждался вопрос о целесообразности применения антибиотиков при наличии устойчивых к ним микробов в мокроте. По данным Института педиатрии АМН СССР, флора зева, мокроты, бронхов соответствует флоре пунктата легочной ткани и лимфатических узлов. У большинства больных высевался стафилококк, пе чувствительный к таким антибиотикам, как пенициллин, стрептомицин, тетрациклин и др.
Определенный успех получен при назначении сигмамицина и олеапдомидина. Однако в последние годы эффективность этих антибиотиков также снизилась. Поэтому в комплексной терапии бронхоэктатической болезни при отсутствии обострения воспалительного процесса методу механической бронхоскопической санации бронхиального дерева придается решающее значение (Ю. С. Красовский, 1967).
Важную роль в проведении комплексной терапии необходимо уделять санаторному лечению. Опыт совместной работы Института педиатрии АМН СССР и специализированного санатория «Отрадное» убеждает в правоте этого положения.
Особенности операции, послеоперационного ведения больных и осложнений. Непосредственно перед интубацией трахеи у больных с «влажным» легким производят лечебную бронхоскопию с тщательной аспирацией мокроты.
Хирургическое вмешательство также заканчивается бронхоскопией. Этот простой прием оказывается существенным для профилактики послеоперационных ателектазов и способствует раннему, максимально возможному расправлению легочной ткани при частичных резекциях легких.
Одной из основных особенностей хирургии легких у детей является необходимость чрезвычайно бережного обращения с тканью остающихся отделов легкого во избежание их травмы.
Обработку элементов корня легкого у детей предпочитают производить раздельно. Проведенное Л. М. Рошалем (1970) изучение роста культи бронха после операций, произведенных у детей, показало, что культя бронха увеличивается соответственно росту ребенка и может достигнуть большого размера. Поэтому у детей необходимо стремиться оставлять культю бронха очень короткой, с тем, чтобы не развился «культит» в будущем. Плевризацию культи у детей, как правило, не производят.
А.В. Глуткин, В.И. Ковальчук
Опубликовал Константин Моканов
Источник
