Кровь в моче при болезни крона
17 июня 2016527,4 тыс.
Содержание
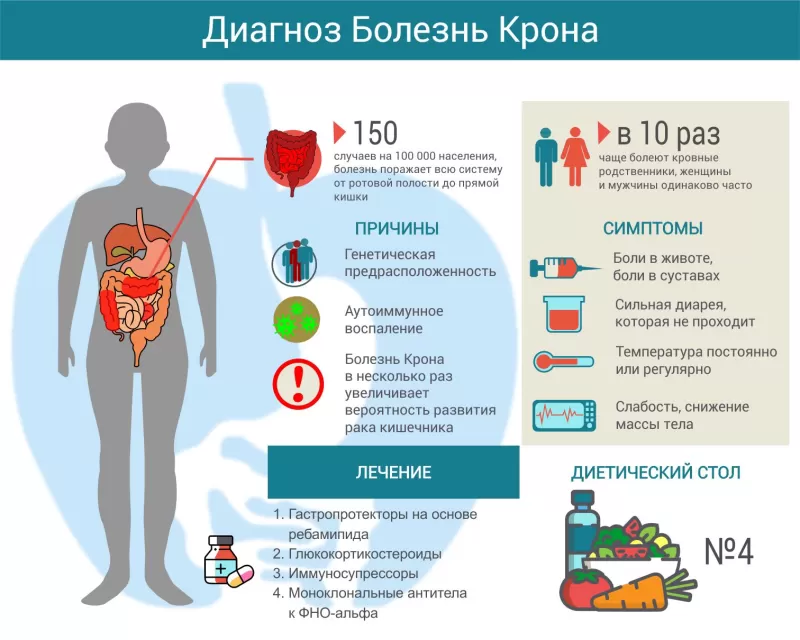
Современная медицина рассматривает болезнь Крона как сложное заболевание, причины возникновения которого до конца не изучены. Эта хроническая аутоиммунная болезнь может появиться как в детском, так и во взрослом возрасте. При данном заболевании поражается желудочно-кишечный тракт (ЖКТ). Воспалительный процесс затрагивает не только слизистую оболочку кишечника, но также подслизистый и мышечный его слои.
Вылечить полностью болезнь Крона у детей и взрослых, как правило, невозможно. Терапия может быть направлена только на устранение симптомов. При первых признаках болезни необходимо обратиться за помощью к гастроэнтерологу или терапевту.
Болезнь Крона: диагностика
Определить стадию болезни Крона и диагностировать состояние пациента порой затруднительно. Бывает так, что симптомы заболевания выражены неярко и отдаленно напоминают другие болезни, например, неспецифический язвенный колит. В таком случае диагноз, как правило, звучит как «неуточненный колит».
При болезни Крона диагностика проводится комплексно. Важно не только установить нозологический диагноз, но и определить активность воспалительного процесса, выполнить топическую диагностику.
Врач обязан учесть внекишечные признаки, которые сопровождают болезнь Крона, диагностика в таком случае будет более полной. Устранить симптомы только в ЖКТ (желудочно-кишечном тракте) недостаточно. Проявления заболевания на кожных покровах, в печени, почках или, например, в мочевом пузыре могут также влиять на качество и продолжительность жизни пациента.
Ошибки при диагностике болезни Крона у детей и взрослых
Диагностика при заболевании ЖКТ — это динамический процесс. Ошибки при обследовании больного возможны, и главную роль тут могут сыграть объективные трудности диагностики.
Чтобы исключить ошибки, важно обращаться за помощью только к компетентному врачу. Нельзя самостоятельно проводить диагностику и тем более следовать сомнительным советам, которые дают родственники или друзья относительно терапии.
Ошибки при диагностике болезни Крона у детей и взрослых могут возникнуть из-за врачебного недопонимания какого-либо сущностного явления заболевания. Такая ситуация может произойти в том случае, когда диагност имеет небольшую практику, то есть мало сталкивался с болезнью Крона и его проявлениями.
Болезнь Крона: анализы, которые нужно будет сдать
Даже если врач на первом осмотре диагностирует болезнь Крона, анализы назначаются в обязательном порядке. Выявить острую форму болезни Крона у детей и взрослых, а также определить стадию поражения кишечника помогут следующие анализы:
- мочи;
- кала;
- крови.
Если у пациента болезнь Крона, диагностика может определить:
- низкий гемоглобин;
- высокую СОЭ (скорость оседания эритроцитов);
- повышенный уровень лейкоцитов.
Биохимические анализы при болезни Крона, как правило, выявляет повышение концентрации фибриногена. Падает содержание в крови альбумина, а С-реактивный белок, наоборот, растет. Уровень фолиевой кислоты и витамина В12 понижается. А вот иммунологический тест при болезни Крона показывает рост содержания циркулирующих иммунных комплексов и иммуноглобулинов.
При болезни Крона анализ мочи выявляет протеинурию (белок в моче), а также гематурию (наличие крови). В кале могут определяться лейкоциты, примесь крови и клетки эпителия, глисты и даже инфекция бактериального типа. Проводимые при болезни Крона анализы мазков, полученные из слизистой части кишки – еще одна разновидность лабораторной диагностики.
Если у пациента диагностируется болезнь Крона, анализы необходимо сдавать периодически, как правило, с интервалом, который будет зависеть от течения заболевания и проводимой терапии.
Колоноскопия, рентген, УЗИ и КТ при симптомах болезни Крона
Болезнь Крона у детей и взрослых требует срочного врачебного реагирования. Определить наличие воспаления в кишечнике можно при помощи современной и точной колоноскопии. Такая процедура позволяет подробно изучить состояние толстой кишки почти по всей ее длине. Противопоказаниями для проведения колоноскопии являются лишь:
- перитонит, представляющий собой воспаление брюшины;
- нарушения свертываемости крови;
- сердечная недостаточность.
Рентген области живота позволяет определить прободение кишечника и всевозможные расширения этого полого органа. При болезни Крона незаменима и серошкальная, а также цветная допплеросонография. Ультразвуковая диагностика поможет обнаружить свищи, опухолевидные конгломераты и непроходимость.
Компьютерная томография является еще одним способом диагностики состояния пациента при болезни Крона. Такое исследование позволяет мгновенно получить четкое изображение брюшины и таза. При помощи КТ можно выявить абсцесс и участки с перфорацией. Именно благодаря компьютерной томографии врачи чаще всего успешно проводят дренирование абсцессов, что облегчает состояние пациента и помогает избежать сложных операций.
Какая именно диагностика может быть проведена в конкретном случае, решает только лечащий врач. Важно знать, что, например, рентген противопоказан при беременности, а колоноскопия, если болезнь Крона находится в острой стадии, может проводиться только в редких случаях.
Гастроэнтеролог подберет оптимальный список диагностических манипуляций, которые будут самыми информативными в конкретном случае. Врач учтет возраст пациента, симптомы, стадию и области поражения. Также специалист примет во внимание наличие сопутствующих хронических заболеваний у пациента, что может существенно отразиться не только на диагностике, но и на лечении аутоиммунной хронической болезни.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. — 2015
- The utility of biomarkers in the diagnosis and therapy of inflammatory bowel disease. Gastroenterology. / Lewis JD. // Gastroenterology. = 2011. — 140(6)
- Трудности диагностики болезни Крона тонкой кишки (клинический случай) / Харитонов А. Г., Щукина О. Б., Собко В. Ю // Практическая медицина. = 2014. — 1(77)
Источник
Болезнь Крона
ЖКК для болезни Крона не характерно, а профузное кровотечение встречается редко. Характерная для этой болезни железодефицитная анемия в основном обусловлена синдромом мальабсорбции, затрудняющей всасывание пищевого железа. Это необходимо учитывать, проводя дифференциальный диагноз с язвенным колитом, т.к. эти заболевания по этиопатегенезу, а не редко и в клинических проявлениях очень сходны между собой.
Болезнь Крона (терминальный илеит, гранулематозный энтерит, гранулематозный колит) — это хроническое рецидивирующее заболевание, характеризующееся трансмуральным воспалением с сегментарным поражением разных отделов пищеварительного тракта, а также различными внекишечными проявлениями (узловая эритема, артриты, псориаз, гангренозная пиодермия, склерозирующий холангит и др.). Чаще всего заболевание начинается в терминальном отделе тонкой кишки, чаще воспаление распространяется на толстую кишку, реже вверх по ЖКТ с сегментарным поражением желудка, пищевода.
Клинические проявления болезни Крона обычно начинаются с болей в животе, часто с локализацией их в правой подвздошной области, напоминая клинику аппендицита. В связи с этим не редко больных подвергают оперативному лечению. При лапоротомии обнаруживают инфильтративное воспаление терминального отдела подвздошной кишки при интактном червеобразном отростке. Такая абдоминальная боль может быть единственным симптомом на протяжении нескольких лет.
Она может периодически сопровождаться повышением температуры до 38-39 С. Затем появляется диарея. Возможны эпизоды лихорадки без абдоминальных болей. В последующем развиваются симптомы мальабсорбции, проявляющиеся снижением массы тела, анемией, затем витаминной, минеральной, полигляндуральной недостаточностью. Лихорадка сопровождается появлением инфильтратов в брюшной полости, склонных к абсцедированию. Тяжелое течение заболевания сопровождается поражением различных органов. Язвы образовавшиеся в ЖКТ, дают кровотечения чаще не интенсивные. Могут формироваться свищи, абсцессы, стенозирование аноректальной области.
Для диагностики получают существенные данные при эндоскопическом исследовании кишечника, желудка и пищевода. Характерны глубокие щелевидные язвы-трещины, проникающие через все слои кишечной стенки и распространяющиеся в разных направлениях. Между ними гиперплазированные участки слизистой оболочки создают картину «булыжной мостовой», часто возникают стриктуры кишечника. В отличие от язвенного колита отсутствует псевдополипоз и не вызывается контактное кровотечение. При поражении прямой и дистального отдела толстой кишки визуально отличить болезнь Крона от язвенного колита очень трудно.
Исследование биоптатов позволяет отдефференцировать эти два заболевания. Для болезни Крона характерно наличие воспалительного инфильтрата, который захватывает все слои кишечника, также глубоких язв, проникающих через все слои кишечника. Патогомоничным признаком является наличие эпителиоидных гранулем, расположенных в глубоких слоях кишечной стенки, состоящих из гигантских многоядерных клеток и напоминающих гранулемы при туберкулезном поражении и саркоидозе [Е.А. Белоусова, 2001].
Рентгенологическое обследование всего ЖКТ (ирригоскопия, рентгенография желудка и тонкой кишки) позволяет установить локализацию очагов воспаления, выявить стриктуры, межкишечные абсцессы.
Лечение легких форм болезни Крона напоминают терапию язвенного колита, но отличается тем, что из препаратов 5-АСК дают предпочтение пентасе, действие которой обеспечивается на всем протяжении ЖКТ. При ректальной форме болезни Крона предпочтительнее пентасу вводить в виде клизмы, свечей или пены. При отсутствии эффекта, а также при тяжелой и средней тяжести формах болезни Крона применяют кортикостероиды.
В комплекс лечения включают противобактериальные препараты: метронидазол внутрь или метрагил внутривенно в комбинации с фторхиноловыми антибиотиками, а при их недостаточной эффективности — цефалоспорины. В тяжелых случаях применяют иммунносупрессоры: метатрексат, циклоспорин А и др. Свищи, абсцессы, кишечная непроходимость подлежат соответствующему хирургическому лечению.
Кишечные кровотечения в большинстве случаев поддаются консервативному лечению с использованием гемостатиков различного уровня действия. При продолжающемся профузном кровотечении выполняется резекция пораженного участка кишки. Анемия лечится внутривенно введением железа, желательно в сочетании с эритропоэтином (рекормон).
Дивертикулярная болезнь
Дивертикулярная болезнь чаще поражает толстую кишку, встречаясь до 15 % у лиц старше 60 лет, а в возрасте 70 лет и более достигает 50-60 %, [О.Я. Бабак, Т.Д. Фадеенко, 1996; В.Т. Ивашкин с соавт. 2001]. Дивертикулез толстой кишки более чем в 90 % поражает левую половину ободочной кишки, локализуясь в основном в сигмовидной кишке. Выделение крови из прямой кишки встречается от 3 до 20 % пациентов, у 2-6 % оно носит характер обильного профузного кровотечения.
Возникновение дивертикулеза преимущественно у лиц преклонного возраста обусловлено рядом причин. Во-первых, ослаблением мышечного слоя толстой кишки. Во-вторых, выпячивание слизистой оболочки между мышечными волокнами возникает в участках с дефектом соединительной ткани, связанных с прохождением у них сосудов. И, наконец, выпячиванию слизистой способствует повышение полостного давления, особенно в сигмовидной кишке, во время акта дефекации при запорах, которые характерны для лиц пожилого возраста.
Наличие неосложненного дивертикулеза толстой кишки чаще не имеет постоянного клинического проявления. Иногда, в основном после стрессовых ситуаций, злоупотребления алкоголем, приема большого количества жирной боли в левой подвздошной области, внизу живота, обычно проходящие после дефекации. Иногда боль носит спастический характер, может быть ситуационная диарея.
Клиника дивертикулеза ярко манифестируется при возникновении его осложнений: острого дивертикулита, образования воспалительного инфильтрата или околокишечного абсцесса, перфорации, перитонита, кровотечения скрытого или профузного. Кровотечение происходит в самом дивертикуле и из слизистой оболочки сегмента толстой кишки, пораженного дивертикулом. Причиной возникновения воспаления является попадание и задержка пищи в дивертикуле, загнивание ее, появление изъявлений.
Образовавшийся комок пищи, иногда каменистой плотности, при повышении внутрибрюшного давления травмирует стенку дивертикула с повреждением находящихся в нем или рядом с ним сосудов, вызывая кровотечение, нередко артериальное. Кровотечение может быть длительным, т.к. сосуд находящийся в воспалительном инфильтрате плохо сокращается. Кровотечению способствует гипертоническая болезнь, атеросклероз, нарушение свертывающей системы крови, что часто сопровождает пациентов пожилого возраста. Если визуально в кале кровь не определяется, необходимо произвести анализ кала на скрытую кровь.
Установить источник кровотечения позволяет колоноскопия, которую производят после тщательной подготовки толстой кишки к исследованию. Оно позволяет увидеть прожилки или сгустки крови, расположенные вокруг устья дивертикула, иногда — истечение крови из дивертикула в виде струйки или ручейка. При массивном кровотечении заполненная кровью полость кишки не позволяет увидеть источник кровотечения. Промывание кишки через эндоскоп и продвижение его выше уровня кровотечения помогает установить его локализацию. Инструмент продвигать вверх необходимо с осторожностью под контролем зрения дабы избежать перфорации кишки или повреждения ее слизистой, что усиливает кровотечение.
Рентгенологическое исследование — достаточно эффективный метод выявления дивертикулов, но не дает возможности установить источник кровотечения. При помощи его удается также обнаружить спазмированные участки ободочной кишки, нарушение ее гаустрации. Ирригоскопия позволяет определить размер дивертикулов, которые делят на мелкие (до 3 мм в диаметре) средних размеров (4-9 мм) и большие.
Однако, на высоте массивного кровотечения рентгенологичные исследования недостаточно эффективны, т.к. устья дивертикулов могут закрываться сгустком крови и барий в них плохо проникает. В отдельных случаях попадание его в дивертикул затрудняет также спастическое сокращение кишки или отек слизистой, образовавшийся вокруг устья.
Локализацию источника кровотечения позволяет выявить ангиография. Она же позволяет произвести остановку кровотечения путем селективного введения в артерию вазопрессина или различных методов ее эмболизации (металлическая спираль, полимеры, абсорбирующий гель, 96% спирт). Но эмболизацию применяют с осторожностью из-за возможных осложнений. Артериальный тромбоз и эмболия конечных ветвей артерий кишечника может вызвать ишемию и инфаркт кишечника.
В большинстве случаев (60-80 %) остановить кровотечение удается консервативными методами с которых и начинают лечение. Терапия дивертикулита комплексная. В ней ведущее место занимает ликвидация запоров и применение гемостатических средств:
1. Диета с увеличением в ней количества клетчатки и применением препаратов набухающего действия (мукофальк, псиллиум, метилцеллюлоза, дефенорм, ламинарин и др. средства из морской капусты);
2. В качестве слабительных средств преимущество отводится применению внутрь вазелинового или растительных масел, препаратам лактулозы (лактувит, нормолакт, дуфалак, нормазе), фортрансу;
3. При спастических болях применяются спазмолитики дицител, мебеверин, метеоспазмил, папаверин и др.;
4. Препараты восстанавливающие нормальную микрофлору в толстой кишке (бификол, йогурт, линекс, энтерол и др.);
5. Аминокапроновая кислота в/в, викасол в/м, дицинон и др. гемостатики Применение эндоскопических методов остановки кровотечения:
пломбировка дивертикула желеобразными гемостатическими препаратами, введение лифузоля, гастрозоля, тромбина.
При появлении воспалительного инфильтрата или абсцедировании дивертикулов — антибиотики, дезинтоксикационная терапия. При отсутствии эффекта от консервативной терапии проводится ангиографическая остановка кровотечения.
Если таким путем кровотечение не удалось остановить — показано оперативное лечение -секторальная резекция толстой кишки вместе с кровоточащим дивертикулом. При массивном кровотечении и неустановленным уровнем кровотечения производится гемиколонэктомия. Больным в тяжелом состоянии -накладывается колостома на поперечно-ободочную кишку. Затем после улучшения состояния больного и остановке кровотечения производится секторальная резекция с восстановлением нормального пассажа пищи по толстой кишке [В.И. Петров с соавт. 1987; В.Т. Ивашкин с соавт. 2001].
Профилактика осложнений дивертикулеза проводится за счет диеты насыщенной пищевыми волокнами, профилактики и лечения запоров, применения спазмолитиков, в случаях возникновения метеоризма — эспумизан, симетикон, карболен.
Степанов Ю.В., Залевский В.И., Косинский А.В.
Опубликовал Константин Моканов
Источник
Это заболевание затрагивает всю пищеварительную трубку: от ротовой полости до анального отверстия. Обычно оно начинается в области подвздошной кишки и далее захватывает остальные отделы желудочно-кишечного тракта. Нередко дебют болезни Крона — острый илеит (воспаление подвздошной кишки) — принимают за аппендицит, так как их симптомы абсолютно идентичны.
Болеют, как правило, люди в возрасте 20–40 лет, но нередко заболевание начинается уже в детстве[1]. Мужчины и женщины сталкиваются с этой патологией одинаково часто.
При болезни Крона обычно чередуются периоды обострения и ремиссии, но нередко встречается и хроническое непрерывное течение. Тяжесть заболевания определяется не только тяжестью текущего положения (атаки), но и осложнениями, затрагивающими кишечник и другие органы.
Причины болезни Крона
Почему возникает болезнь и какие патогенетические механизмы лежат в ее основе, точно пока неизвестно. Специалисты не сомневаются, что первопричина болезни Крона — аутоиммунные изменения: состояние, при котором организм принимает собственные белки за чужеродные и начинает активно их уничтожать с помощью иммуноглобулинов и иммунокомпетентных клеток. Но собственно пусковые факторы остаются непонятными до сих пор. У кровных родственников пациентов, страдающих болезнью Крона, вероятность болезни Крона в 10 раз выше, чем в среднем по популяции[2]
Есть предположение, в развитии болезни имеет значение сниженное разнообразие кишечной микрофлоры (особенно анаэробных штаммов) у больных (дисбиоз).
Симптомы болезни Крона
В зависимости от того, насколько распространено и активно воспаление, комплексы симптомов могут быть разными.
Воспалительная (люминальная) форма болезни Крона довольно долго не формирует ярких симптомов. Сам процесс локализован в подслизистой оболочке кишечника, не слишком активен. Поначалу жалобы ограничиваются неясно выраженными болями в животе и общими проявлениями воспаления:
- повышенная температура (обычно около 37),
- головная боль,
- боль в суставах,
- в анализе крови – лейкоцитоз и повышение СОЭ.
На этом этапе болезнь обычно не диагностируется, и так может продолжаться много лет.
По мере того, как воспаление распространяется, присоединяются другие симптомы:
- приступообразные боли в животе,
- постоянные поносы,
- кровь в кале;
- признаки нарушения пищеварения: анемия, исхудание, уменьшение количества белка в плазме крови (гипопротеинемия), отеки.
Если в патологический процесс вовлекается слизистая оболочка желудка или двенадцатиперстной кишки, симптоматика начинает копировать язвенную болезнь, но стандартные методы лечения пептических язв оказываются неэффективны.
При поражении прямой кишки диагностируются длительно незаживающие трещины и рецидивирующие парапроктиты.
При стенозирующей форме на первый план выходят признаки рубцового сужения кишечника и кишечной непроходимости:
- приступообразные боли, обычно в правой подвздошной (над тазовой костью) области;
- рвота;
- вздутый, урчащий, переливающийся кишечник;
- задержка газов и стула;
- заметная при осмотре перистальтика живота.

У заболевания есть явная наследственная предрасположенность
Свищевая (экстралюминальная) форма – самая тяжелая. Образовавшиеся свищи между петлями кишечника, кишечником и соседними органами (мочевой пузырь, матка) нарушают проходимость кишечника и функции соседних органов. Если содержимое кишечника через сформировавшийся свищ попадает в брюшную полость, начинается перитонит.
Кроме кишечных симптомов, болезнь Крона имеет и внекишечные проявления:
- артриты,
- васкулиты,
- аутоиммунный гепатит,
- эписклерит,
- афтозный стоматит,
- узловая эритема,
- гангренозная пиодермия.
Из-за хронического недостатка питательных веществ и вызванных этим нарушений обмена возникают:
- остеопороз;
- мочекаменная болезнь;
- калькулезный холецистит;
- анемия;
- нарушения свертывающей системы крови;
- отеки.
Осложнения болезни Крона
К осложнениям болезни Крона относят:
- рубцовый стеноз (сужение) кишечника;
- наружные свищи (кишечно-кожные);
- внутренние свищи (межкишечные, кишечно-пузырные, ректовагинальные);
- инфильтрат брюшной полости;
- межкишечные абсцессы;
- анальные трещины;
- парапроктит;
- кишечное кровотечение;
- перфорацию кишки.
Кроме того, болезнь Крона в несколько раз увеличивает вероятность развития рака кишечника.
Диагностика

Болезнь Крона — причины, симптомы, лечение, диетический стол
Основной диагностический критерий — характерные микроскопические изменения в биоптате (образце тканей), взятых из стенки кишечника при эндоскопии или во время экстренной операции.
Кроме того, диагноз можно считать подтвержденным при наличии любых трёх из семи критериев болезни Крона:
- поражена вся пищеварительная трубка от полости рта до ануса;
- прерывистый характер поражения (измененные участки соседствуют с нормальными);
- трансмуральное поражение (на всю глубину стенки кишки): глубокие язвы, абсцессы, трещины, свищи;
- рубцовые сужения;
- гистологически (под микроскопом) обнаруживаются изменения структуры лимфоидной ткани кишечника;
- нормальное содержание муцина в зоне активного воспаления (определяется при гистологии);
- гистологические признаки саркоидной гранулемы — особой формы воспаления.
При эндоскопии слизистая оболочка изменена в виде «булыжной мостовой»: сочетания продольных и поперечных щелевидных язв на отечной поверхности; измененные участки расположены на интактной с виду слизистой.
Полную картину состояния кишечника — наличие сужений, инфильтратов, свищей — может дать МРТ с контрастированием. Если есть техническая возможность, делают капсульную эндоскопию (пациент проглатывает капсулу с видеокамерой). В случае, если высокотехнологические методы недоступны, для подтверждения диагноза проводят рентгенографию брюшной полости с бариевым контрастом.
Чтобы определить общее состояние организма, делают клинический и биохимический анализы крови, мочи. При анализе кала проводят тест на фекальный кальпротектин — маркер активного воспалительного процесса в кишечнике.
Лечение болезни Крона
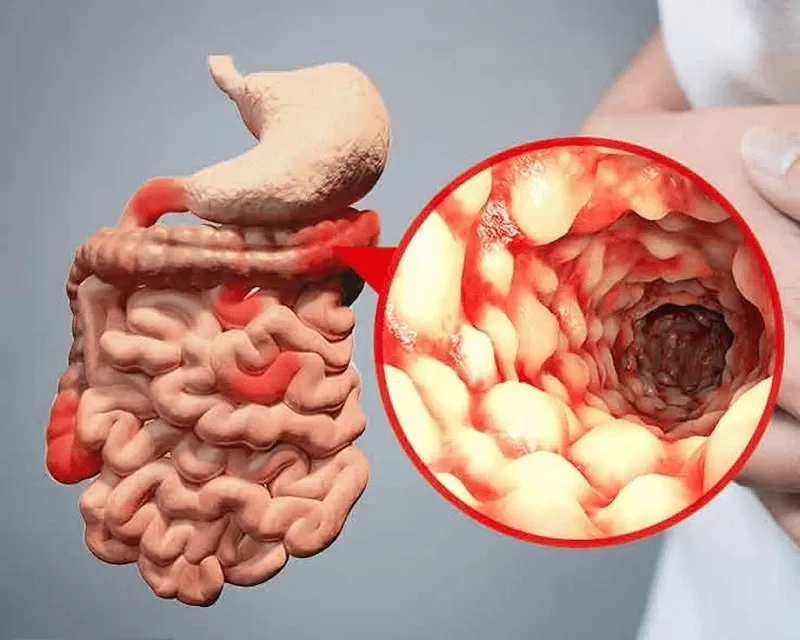
Характерный вид слизистой оболочки кишечника и самые частые места активного патологического процесса
Если при язвенном колите возможно полное выздоровление, то при болезни Крона бОльшее, что может сделать для пациента врач, — помочь достичь ремиссии и продлить её. Спонтанная (самопроизвольная) ремиссия случается примерно в 30% случаев[3], но продолжительность ее непредсказуема.
Чтобы прервать обострение, назначают:
- системные местные глюкокортикостероиды (гормональные противовоспалительные препараты): преднизолон, метилпреднизолон, будесонид;
- иммуносупрессоры (поскольку болезнь вызвана чрезмерной активностью иммунитета): азатиоприн, 6-меркаптопурин, метотрексат;
- моноклональные антитела к ФНО-альфа (блокируют особое биологически активное вещество, провоцирующее иммунное воспаление): инфликсимаб, адалимумаб, цертолизумаба пэгол.
Все это время пациент придерживается диетического стола №4.
После того, как пациент выйдет в ремиссию, для ее продления рекомендуют уже упомянутые иммуносупрессоры в виде повторяющихся курсов либо препараты 5-аминосалициловой кислоты (сульфасалазин, месалазин). Кроме того, назначают гастропротекторы (ребамипид) — они уменьшают проницаемость слизистой оболочки, активность воспаления и ускоряют восстановление поврежденной слизистой.
В качестве вспомогательной терапии рекомендуют средства, корректирующие общие изменения в организме: препараты железа при анемии, кальция — при остеопорозе, средства, корректирующие свертываемость крови, противодиарейные, обезболивающие и так далее.
Вызванные болезнью кровотечения, свищи, абсцессы, парапроктиты, анальные трещины требуют немедленного хирургического лечения. Большинство пациентов, страдающих болезнью Крона, вынуждены перенести хотя бы одну операцию, связанную с этим заболеванием.
Прогноз и профилактика
Лечение болезни Крона пожизненное
В отличие от язвенного колита, болезнь Крона невозможно полностью излечить ни с помощью терапевтических, ни с помощью хирургических методов [4]. Возможны длительные ремиссии, но заболевание неуклонно прогрессирует. В течение 10 лет после постановки диагноза осложнения развиваются у более чем 90% пациентов [5]. Терапия при болезни Крона остается пожизненной. Специфической профилактики заболевания не существует.
[1] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2015.
[2] там же
[3] А. И Парфенов. Болезнь Крона: к 80-летию описания. Терапевтический архив, 2013.
[4] Болезнь Крона у взрослых. Клинические рекомендации. Ассоциация колопроктологов России Российская гастроэнтерологическая ассоциация. 2016.
[5] там же.
Источник
