Лечения в россии от болезни бехтерева
Анкилозирующий спондилит (АС) относится к системным воспалительным заболеваниям, при котором преимущественно поражается позвоночник. Протекающий в позвоночнике патологический процесс постепенно приводит к сращению отдельных позвонков между собой (анкилозированию), следствием чего является развитие ограничения подвижности вследствие образования анкилозов (сращений костей друг с другом). Отсюда и происходит и название болезни. Одновременно происходит окостенение связок, окружающих позвоночник. В результате позвоночник может полностью утрачивать свою гибкость и превращаться в сплошную кость.
Симптомы
Обычно заболевание развивается в молодом возрасте и имеет постепенное начало в виде болей в пояснице, которые со временем распространяются на другие отделы позвоночника. Боли могут возникать эпизодически, но чаще носят стойкий характер и лишь на время уменьшаются после приема лекарств. Характер болей имеет следующие особенности:
- боли усиливаются в покое, особенно во вторую половину ночи или утром;
- сопровождаются скованностью;
- уменьшаются или проходят полностью после физических упражнений;
- быстро купируются приемом нестероидных противовоспалительных препаратов.
Изменения позвоночника распространяются обычно снизу вверх, поэтому затруднения при движении шеи появляются довольно поздно. Наряду с уменьшением гибкости позвоночника могут появится и ограничения подвижность суставов. У некоторых больных помимо изменений позвоночника появляются боли и ограничение движений в плечевых, тазобедренных, височнонижнечелюстных суставах, реже боли и припухание суставов рук и ног, боли в грудине. Эти явления могут быть умеренными и непродолжительными, но в ряде случаев они отличаются стойкостью и протекают довольно тяжело. В отличие от артритов при других заболеваниях, воспаление суставов у больных анкилозирующим спондилитом редко сопровождается их разрушением, но приводит ограничению подвижности в них.
Истинная причина возникновения АС (болезни Бехтерева) пока не ясна.
 Внесуставные проявления
Внесуставные проявления
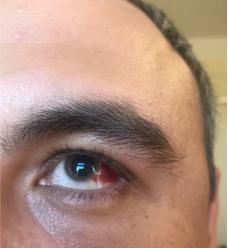
Кроме позвоночника и суставов иногда наблюдается поражение различных органов и систем (поражения сердца, почек, глаз). Наиболее часто поражаются глаза (увеит), проявляется это болью и покраснением одного глаза, слезотечением, светобоязнью, затуманиванием зрения. В таких случаях больные должны наблюдаться не только у ревматолога, но и у офтальмолога. Увеит при АС, как правило, односторонний и при адекватном лечении обычно проходит в течение 2-3 месяцев без последствий. Если своевременно не назначают адекватное лечение, то увеит может привести к осложнениям.
Диагностика
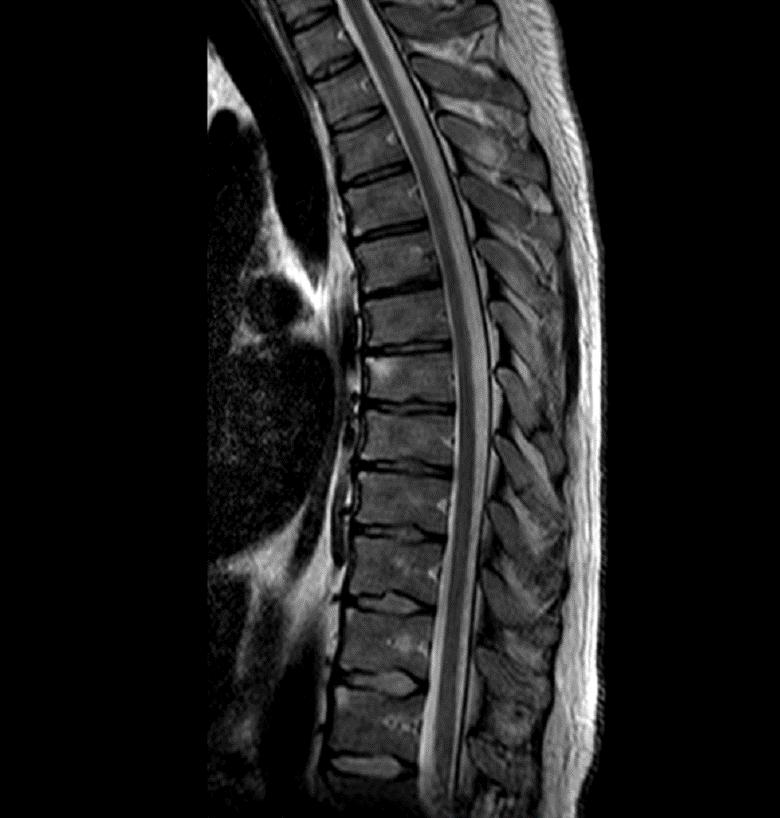
Во всем мире, в том числе и в России, еще 8-10 лет назад диагноз АС ставили в среднем через 7-8 лет от его начала. Это было в первую очередь связано с тем, что один из характерных и диагностически важных клинических признаков болезни — сакроилиит (воспаления крестцово-подвздошных суставов), можно было выявить только рентгенорафически. Однако этот признак мог проявится довольно поздно, через многие годы от начала болезни. В настоящее время возможно установить диагноз на ранней стадии с использованием МРТ крестцово-подвздошных суставов, который позволяет обнаружить активное воспаление КПС на ранних сроках. Рентгеновское исследование позвоночника на ранних стадиях имеет меньшее значение для постановки диагноза, но обязательно проводится для дальнейшего сравнительного анализа выявляемых изменений по мере прогрессирования болезни, а также для исключения возможных других причин болей в позвоночнике.
 При подозрении на заболевание, обязательно проводится исследование на носительство HLA-В27 (гена предрасположенности к АС), его наличие иногда является существенным аргументом в пользу диагноза АС.
При подозрении на заболевание, обязательно проводится исследование на носительство HLA-В27 (гена предрасположенности к АС), его наличие иногда является существенным аргументом в пользу диагноза АС.
Среди лабораторных методов наибольшее значение имеет определение СОЭ и С-реактивного белка (СРБ). Эти показатели дают возможность ориентировочно судить, насколько активно протекает воспалительный процесс. Однако, они не всегда правильно отражает состояние больного, и нормальные цифры СОЭ сами по себе еще не позволяют сделать заключение об отсутствии воспаления.
При первичном обследовании проводится также возможно более полное обследование пациента для выявления сопутствующих заболеваний и выявления внесуставных проявлений АС.
Основная трудность в диагностике АС – это распознать болезнь на ранних стадиях, что в большей мере зависит от анализа чисто клинических, а не структурных изменений в скелете иот опыта и квалификации врача ревматолога.
Тесты по самодиагностике доступны по ссылке
Лечение
Медикаментозная терапия должна назначаться врачом специалистом, в зависимости от стадии и активности заболевания.
В настоящее время имеются все возможности для успешного лечения анкилозирующего спондилита.
Лечение должно быть комплексным и обязательно включать помимо лекарственной терапии и лечебную физкультуру (ЛФК).
Среди немедикаментозных методов лечения анкилозирующего спондилоартрита основное место занимают регулярные физические упражнения (ЛФК) и обучающие занятия, проводимые на школах пациентов. Пациент должен регулярно заниматься ЛФК. Регулярные занятия ЛФК при анкилозирующем спондилоартрите обеспечивают сохранения подвижности позвоночника и суставов. Роль других физиотерапевтических методов лечения анкилозирующего спондилоартрита таких как массаж, магнитолазаротерапия, акупунктура и др. не доказана.
Видеоуроки вы можете посмотреть по ссылке
В настоящее время в арсенале ревматологов имеются лекарственные средства, которые эффективно лечат это заболевание, особенно если его удалось диагностировать на ранних стадиях.
Сотрудничество с лечащим врачом
Пациенту АС необходимо постоянно наблюдаться у врача ревматолога, который может Вас всегда внимательно выслушать и квалифицированно помочь.
Старайтесь регулярно проходить рекомендуемое обследование, аккуратно сохраняйте медицинскую документацию, рентгеновские снимки. Приходя к врачу, готовьте заранее ваши вопросы и пожелания. Обсуждайте любые вопросы изменения лечения, а также использование околонаучных методов лечения.
В настоящее время разработано мобильное приложение ASpine для самоконтроля при болезни Бехтерева, которая работает на всех современных смартфонах. Программу можно скачать бесплатно.
Специалисты лаборатории спондилоартритов и псориатического артрита ФГБНУ НИИР им. В.А. Насоновой, являются главными экспертами в лечении и диагностике анкилозирующего спондилита (Болезни Бехтерева).
Запишитесь на приём к специалисту по телефонам: +7 495 109-29-10; +7 495 109-39-99
Источник
А.А. ГОДЗЕНКО, доцент кафедры ревматологии РМАПО, кандидат медицинских наук Москва

Анкилозирующий спондилит (АС) — болезнь Бехтерева, болезнь Штрюмпелля—Мари—Бехтерева — это хроническая воспалительная патология, характеризующаяся преимущественным поражением позвоночника (спондилит), крестцово-подвздошных суставов (сакроилеит), во многих случаях периферических суставов (артрит), энтезисов (энтезит), у части больных — глаз (увеит), сердца, аорты и других внутренних органов.
После 40 лет заболевание развивается редко
Как большинство ревматических болезней АС является мультифакториальным заболеванием. Ключевая роль в развитии АС антигена гистосовместимости HLA-В27, выявляющегося у 90% больных, установлена и доказана. Предполагается также триггерная роль ряда инфекционных факторов, в частности, определенных видов кишечной и урогенитальной флоры: хламидий, иерсиний, кампилобактерий, шигеллы, сальмонеллы.
Начало болезни чаще приходится на 3-е десятилетие жизни, может развиваться у детей, после 40 лет начинается редко. Мужчины заболевают в 2—3 раза чаще женщин.
Поражение позвоночника начинается обычно с крестцово-подвздошных суставов и носит восходящий характер, с постепенным вовлечением вышележащих отделов. Отражением воспаления в крестцово-подвздошных суставах — сакроилеита — является перемежающаяся боль в области ягодиц, иногда иррадиирующая в ягодичные складки, по задней поверхности бедра, в паховую область. Боль постепенно нарастает, становится двусторонней и постоянной. Характерной особенностью воспалительной боли является ее уменьшение после приема нестероидных противовоспалительных препаратов (НПВП).
При АС в патологический процесс вовлекаются все отделы позвоночника. Спондилит поясничного отдела проявляется болью в поясничной области и постепенно нарастающей тугоподвижностью. Боль усиливается во второй половине ночи, сопровождается утренней скованностью. Заболевание часто протекает под маской пояснично-крестцового радикулита, в связи с чем диагноз ставится лишь через несколько лет после начала боли в спине.
При поражении грудного отела позвоночника, реберно-позвоночных суставов отмечается боль в грудной клетке, иногда опоясывающая, усиливающаяся при кашле, глубоком вдохе, поворотах туловища. Возможна боль в грудинно-ключичных и грудинно-реберных сочленениях, межреберная невралгия. В результате поражения реберно-позвоночных суставов уменьшается дыхательная экскурсия грудной клетки, что приводит к уменьшению жизненной емкости легких. Дыхательная функция при этом компенсируется за счет диафрагмы
Шейный отдел позвоночника поражается на более поздней стадии заболевания. Вначале появляется боль, постепенно уменьшается диапазон движений шеи: ограничиваются ротация и наклоны. В ряде случаев происходит полный анкилоз шейного отдела позвоночника с абсолютной неподвижностью головы и шеи, что серьезно ограничивает функциональную способность пациента.
Воспалительная боль рефлекторно вызывает мышечный спазм, что способствует развитию тугоподвижности позвоночника. На ранних стадиях болезни ограничение движений в позвоночнике обусловлено воспалением и болевым спазмом мускулатуры спины, на поздних — преимущественно оссификацией позвоночника.
В результате воспалительного поражения позвоночника происходит характерное изменение осанки: сглаженность вначале поясничного, затем шейного лордоза. У многих пациентов формируется кифоз. Если у здоровых людей при наклоне вперед позвоночник образует плавную дугу, то у больных АС спина остается плоской.
Прогноз болезни Бехтерева зависит от поражений сердца
Воспаление энтезисов (энтезит) считается одним из характерных признаков АС. Энтезисом называется место прикрепления связок, апоневрозов, сухожилий и суставных капсул к кости. Энтезиты при АС клинически проявляются болью при определенном движении, в котором участвует соответствующее сухожилие, пальпаторной болезненностью в области энтезиса, иногда — отечностью. Наиболее часто в патологический процесс при АС вовлекаются энтезисы ахиллова сухожилия, подошвенного апоневроза, гребней подвздошных костей, остистого отростка 5позвонка.
Среди внескелетных проявлений АС самым частым является увеит, который отмечается примерно у 20—40% больных. Пациенты испытывают боль в глазу, фотофобию, слезотечение, затуманивание зрения; отмечается также гиперемия конъюнктивы.
Поражение сердца занимает особое место в клинической картине АС, поскольку его наличие определяет прогноз и характер лечебных мероприятий. Описаны следующие кардиологические синдромы при АС:
— Аортит и аортальная недостаточность (АР);
— Нарушение проводимости с развитием атриовентрикулярной (а/в) блокады;
— Миокардит;
— Вальвулит митрального и аортального клапанов;
— Перикардит.
Неврологические нарушения при АС чаще всего проявляются радикулярными синдромами различной локализации. Более редкая неврологическая проблема — синдром «конского хвоста», развивающийся вследствие компрессии нервных корешков конечных отделов спинного мозга. При этом нарушается иннервация нижних конечностей и мочевого пузыря, что приводит к нарушению тазовых функций, парезу ног.
Нью-Йоркские критерии Ван Дер Линдена
Специфических лабораторных показателей для диагностики и оценки воспалительной активности АС нет. Отмечается повышение уровня СОЭ и СРБ, однако у части больных эти показатели остаются нормальными или повышены несущественно, что, вероятно, связано с преобладанием процессов фиброза, при которых не происходит ярких клеточных воспалительных реакций, а также поражением суставов хрящевого типа. Определение HLA-В27 имеет диагностическую ценность на ранних стадиях болезни, когда еще нет характерных рентгенологических проявлений. В настоящее время для оценки степени воспалительной активности и функциональных нарушений при АС используются визуально-аналоговые шкалы (ВАШ), определяющие уровень боли и скованности, а также ряд суммарных показателей, характеризующих те или иные параметры заболевания, которые вычисляются на основании опросников.
Рентгенологическое исследование позволяет выявлять только хронические костные изменения, которые являются следствием, но не собственно проявлением воспаления, поэтому малоинформативно на ранних стадиях болезни.
Изменения первично развиваются в кре-стцово-подвздошных суставах, как правило, в течение первого года болезни. Сакроилеит имеет первоочередное значение для диагностики АС. К рентгенологическим признакам сакроилеита относятся субхондральный склероз сочленяющихся костей (подвздошной и крестца), эрозии костной ткани, сужение или псевдорасширение суставной щели. Конечной стадией сакроилеита является анкилоз крестцово-подвздошных суставов.
В последнее десятилетие значительную роль в ранней диагностике, оценке активности и понимании болезни в целом приобрела МРТ крестцово-подвздошных суставов и позвоночника. В частности, при ее помощи можно выявить воспалительный процесс в крестцово-подвздошных суставах и позвоночнике до появления рентгенологических изменений.
До настоящего времени диагноз АС устанавливается на основании Нью-Йоркских критериев (Van der Linden S, 1984 г.):
1) ночная боль и скованность внизу спины длительностью не менее 3-х мес, уменьшающаяся при движениях;
2) уменьшение подвижности в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях;
3) ограничение экскурсии грудной клетки относительно нормы для пола и возраста;
4) двусторонний сакроилеит II—III стадии или односторонний III—IV стадии.
Правило пользования:
1) клинический критерий + рентгенологический = определенный АС;
2) только клинические или только рентгенологические критерии = вероятный АС.
В лечении достигнут существенный прогресс
В течение последнего десятилетия достигнут существенный прогресс в лечении АС, что связано с внедрением в клиническую практику нового класса лекарственных средств — генно-инженерных биологических препаратов. Применение этих средств позволило существенно улучшить качество жизни пациентов. Тем не менее следует признать, что до настоящего времени неизвестны методы, позволяющие полностью приостановить патологический процесс.
Немедикаментозная терапия АС включает ежедневное выполнение упражнений, направленных на поддержание достаточной амплитуды движений позвоночника, крупных суставов, укрепление мышц спины; дыхательную гимнастику; массаж спины; физиотерапевтические процедуры, бальнеотерапию.
Ведущую роль в терапии АС играют нестероидные противовоспалительные препараты (НПВП), которые показаны всем пациентам. НПВП являются препаратами первой линии при АС и рекомендуются для постоянного продолжительного непрерывного приема. Несмотря на то, что НПВП традиционно рассматриваются как симптоматические сред-ства лечения, имеются данные, позволяющие считать постоянный прием НПВП фактором, положительно влияющим на предотвращение рентгенологических изменений при АС, по сравнению с пациентами, принимающими НПВП «по требованию».
Предпочтение для лечения АС отдается неселективным НПВП — индометацину и диклофенаку, которые назначаются сразу после установления диагноза в полной суточной дозе — до 150 мг в сутки. В случае повышенного риска желудочно-кишечных осложнений целесообразно сочетание НПВП с гастропротекторами или использование селективных ингибиторов ЦОГ-2, например нимесулида. Однако имеющийся на сегодняшний день клинический опыт позволяет считать селективные НПВП менее эффективными при лечении АС по сравнению со стандартными.
Об этом диагнозе можно узнать и случайно
Применение базисных противовоспалительных препаратов (БПВП), включая метотрексат, сульфасалазин, лефлюномид, в настоящее время признано неэффективным при аксиальной форме АС. Основные показания к назначению сульфасалазина — поражение периферических суставов и рецидивирующий увеит. Назначается он в дозе не менее 2 г в сутки. В этих же ситуациях может использоваться метотрексат в дозах 10—15 мг в неделю в случае недостаточной эффективности или непереносимости сульфасалазина.
Применение блокаторов ФНО-? по праву считается большим достижением в лечении АС. Они показаны при высокой воспалительной активности и неэффективности стандартной терапии. В настоящее время доказана эффективность при АС 3 -х подобных препаратов: инфликсимаба (ремикейда), адалимумаба (хумиры), этанерцепта (энбрела).
Инфликсимаб применяется в дозе 3—5 мг/кг веса тела в виде в/в инфузий по стандартному графику: 0—2—6 — далее через 8 недель. Рекомендуемая доза инфликсимаба для лечения АС — 5 мг/кг. Однако применение даже в меньшей дозе — 3 мг/кг — оказалось достаточно эффективным и хорошо переносимым. Адалимумаб назначается в дозе 40 мг 1 раз в 2 недели п/к. Этанерцепт также оказался действенным и относительно безопасным препаратом в терапии АС. Назначается п/к по 25 мг дважды в неделю. Предикторами клинического ответа на ингибиторы ФНО при АС считаются короткая продолжительность болезни, молодой возраст, повышение СОЭ, наличие воспалительных МРТ изменений в позвоночнике.
АС считается в целом более «доброкачественным» заболеванием, чем ревматоидный артрит. Большая часть пациентов с поражением осевого скелета хорошо отвечают на НПВП. Даже при наличии структурных изменений позвоночника многие пациенты сохраняют трудоспособность. Более того в ряде случаев при имеющихся явных рентгенологических изменениях и функциональных нарушениях со стороны осевого скелета пациенты узнают о своем диагнозе случайно, расценивая эпизоды боли в спине как радикулит.
Источник
Российские ученые совершили прорыв в медицине — им удалось создать препарат нового поколения для лечения аутоиммунных заболеваний. Аналогов ему в мире нет. В ближайшее время начнутся клинические испытания, но уже предварительные исследования показали высокую эффективность лекарства и его безопасность. Особенность нашего препарата в том, что действует он только на больные клетки, не угнетая общий иммунный фон.
Болезнь Бехтерева преследует Алексея Ситало уже 20 лет. В 13 стало трудно ходить. В 22 пришлось заменить тазобедренный сустав на титановый. После — годы дорогой медикаментозной терапии, которая, впрочем, лишь поддерживает организм. Изобрести препарат, который мог бы остановить развитие аутоиммунных заболеваний, до сих пор не удавалось никому.
Анкилозирующий спондилит поражает организм внезапно. Иммунная система начинает атаковать суставы, возникает воспаление, а после словно каменные мосты между телами позвонков формируются костные разрастания. Наклоненная голова, сутулая спина, согнутые в коленях ноги и полная обездвиженность позвоночника — как приговор.
«Человек может двигаться только при помощи полного корпуса, у него нет сгибаний ни в шейном отделе позвоночника, ни в поясничном отделе. Он не может лечь полным корпусом, потому что голова не может приблизиться к подушке», — рассказывает Алеся Клименко, доцент кафедры факультетской терапии имени академика А.И. Нестерова РНИМУ имени Н.И. Пирогова.
А ведь на первых порах внешне недуг почти незаметен. Болезнь молодых, в зоне риска — люди до сорока. Под ударом не только суставы, но и почки, сердце. Весь организм буквально разрушается на глазах.
Остановить годами непрекращающуюся боль и победить аутоиммунную болезнь. То, что другие считали утопией, российские ученые приняли как вызов. Уникальный препарат уже готов. Проект полностью российский — разработка команды исследовательского медицинского университета имени Пирогова в сотрудничестве с Институтом биоорганической химии.
Российские медики, молекулярные биологи, биоинформатики в лабораториях трудились годами, искали мишень для атаки, анализировали миллионы вариантов T-лимфоцитов. Революция в лечении болезни Бехтерева и псориатического артрита, которая происходит прямо сейчас.
«Мы нашли молекулу, которая находится на поверхности клеток, которые производят атаку на собственные ткани. Мы поняли, как эта молекула себя проявляет. У нас сложилась ситуация, когда мы на несколько лет обгоняем в этом направлении все мировое сообщество. Это реальная ремиссия, полная остановка болезни», — рассказал Сергей Лукьянов, ректор Российского национального исследовательского медицинского университета имени Н.И. Пирогова, академик РАН.
Сценарий аутоиммунных заболеваний примерно одинаковый. В организме возникают клоны T-клеток, атакующие собственную здоровую ткань, так называемые клетки-агрессоры. Российские ученые предлагают нанести снайперский удар по агрессивной клетке. Через капельницу планируют вводить белковые молекулы — антитела. Их миссия — добраться до аутоиммунного клона. Когда мишень достигнута, T-клетки уничтожаются. Таким образом воспаление уходит, развитие болезни остановлено.
За плечами доктора биологических наук Дмитрия Чудакова президентская премия, правда, за работу, посвященную флуоресцентным белкам. Но последние 10 лет главное дело его жизни — иммунология и разработка нового препарата. Уверен, он откроет возможности для лечения аутоиммунных заболеваний в целом, ведь подход — принципиально новый. Такого в мире прежде не делал никто. «Идея и красота настоящего проекта в том, что мы атакуем прицельно очень небольшую популяцию Т-лимфоцитов, включающую аутоиммунные атакующие варианты. При этом иммунная система в целом практически не страдает», — пояснил он.
Сейчас генно-инженерная терапия предполагает непрерывное лечение, то есть при болезни Бехтерева пациенты должны принимать лекарство каждый месяц на протяжении всей жизни. Новый препарат планируют вводить внутривенно раз в 5 лет. Все это время человек будет абсолютно здоров.
Первые доклинические испытания завершены успешно, они показали высокую эффективность препарата. Впереди самое волнительное — испытания клинические, на пациентах.
Договор с фармацевтической компанией уже заключен, а это значит, что после финальных испытаний возможна немедленная реализация препарата. Для полумиллиона человек в России и 20 миллионов по всему миру — шанс на новую жизнь, который может появиться уже завтра.
Источник
