Мочекаменная болезнь повышенный кальций в крови
Кальций — микроэлемент, который выполняет множество функций в организме. Основная масса вещества содержится в костях (до 99%).
Кальций очень важен для организма, он выполняет различные функции, которые обеспечивают жизнедеятельность человека.
Фото 1. Кальций — прежде всего, строительный материал для наших зубов. Источник: Flickr (Mirna).
С помощью кальция происходит:
- минерализация эмали и формирование структуры костей;
- работа мышечных волокон;
- поддержание ритма сердца — один из основных ионов для достижения реполяризации в потенциале действия (период сокращения желудочков);
- участие в проведении импульса по нервным волокнам;
- регуляция проницаемости клеточной мембраны;
- регуляция диаметра сосудов, за счет чего контролируется артериальное давление крови;
- усиление действия протромбина (участие в гемокоагуляции);
- участие в работе эндокринных органов, активации некоторых ферментов.
Уровень кальция в норме
Норма кальция для каждого человека индивидуальна. Необходимая масса вещества составляет 1,4% на 1 кг веса. То есть человек весом 70 кг среднего телосложения должен иметь около 1 кг кальция.
Ежедневно мы пополняем запасы необходимого нам микроэлемента с едой. Суточная допустимая доза составляет до 2500 мг. Средняя норма кальция с пищей за сутки — 800-1200 мг.
В крови кальций варьирует в пределах 2,10-2,55 ммоль/л.
Канальцы почек пропускают элемент через фильтр, и в норме с мочой выделяется 100-320 мг/сут (концентрация 2,5-8 ммоль/сут).
Факторы, влияющие на кальций
Уровень кальция может отклоняться от нормальных значений по разным причинам. Он снижается или повышается в зависимости от патологических или физиологических изменений.
Физиологические факторы:
- диета с недостаточным количеством минералов и витаминов;
- сильное обезвоживание;
- прием некоторых лекарственных препаратов;
- чрезмерное поступление с пищей;
- период беременности.
Патологические факторы:
- гормональный дисбаланс со стороны половой системы;
- расстройство паращитовидных желез;
- патология почек;
- нарушение работы надпочечников;
- нарушение пристеночного пищеварения;
- наследственные факторы;
- онкологические процессы.
Правила сдачи анализа
Кальций определяется только в суточном объеме мочи, так как период дня, частота мочеиспускания меняют концентрацию элемента каждый раз.
- Перед сдачей суточного анализа мочи необходимо купить в аптеке стерильные контейнеры объемом 2,7 л и 200 мл.
- Отменить прием всех лекарственных препаратов по возможности, в особенности диуретиков.
- Утром перед процедурой провести туалет наружных половых органов.
- В унитаз слить порцию первой утренней мочи. Начинать сбор урины в контейнер со следующего мочеиспускания.
Это важно! В этот день желательно остаться дома, так как должна быть собрана вся суточная урина.
- Емкость после мочеиспускания нужно хранить в холодильнике или в прохладном темном месте.
- Последняя порция, которая собирается в контейнер, должна быть ровно через 24 часа после первого мочеиспускания.
Затем емкость с содержимым хорошо взболтать и вылить в контейнер объем 200мл. Написать свои данные: фамилию с инициалами, возраст и вес, время первого и последнего мочеиспускания, общий объем суточного диуреза. На протяжении 2 часов необходимо доставить анализы в лабораторию.
Особенности по видам
Обычно врач, выдавая направление на такой анализ, хочет убедиться в отсутствии патологии либо получить подтверждение предполагаемому диагнозу. Поэтому пациент получает конкретное направление на тот или иной тип исследования мочи в лабораторных условиях.
На белок
Молекула белка – основной строительный элемент практически каждой клетки организма человека. Ее размеры в норме превышают фильтрационные мембраны почечных тканей. Поэтому у здоровых людей белка в моче быть не может. Но под влиянием различных факторов мембраны частично разрушаются, и молекулы появляются в биологических жидкостях.
Суточная моча, собирать которую необходимо в соответствии с основными рекомендациями, позволит определить не только качественные потери, но и количественные. На основе полученных результатов практически сразу будет ясна картина степени уже развившихся нарушений.
Чаще всего лаборанты обнаруживают в моче альбумины.
В норме они могут присутствовать в анализируемом образце в следующих количествах:
- в утреннем анализе – 8-33 мг/л;
- в суточной моче – до 100 мг/л.
Состояние, когда регистрируется превышение верхних границ приведенных норм, называется протеинурией.
При появлении белка пациент может быть направлен на дополнительные обследования, чтобы подтвердить или исключить следующие заболевания:
- инфекции мочевого пузыря;
- сахарный диабет;
- патологии почек.
Особенно результат анализа будет важен для женщин во время беременности. Показатели в пределах 15-20 мг/л могут обнаруживаться из-за возросшей нагрузки на почечную систему фильтрации крови. Но даже незначительное превышение указанной нормы – это всегда увеличение риска развития тяжелых форм гестоза.
На сахар
Небольшое количество глюкозы может входить в состав мочи. Но при сильном увеличении показателей говорят уже о глюкозурии.
Основными причинами становятся следующие состояния:
- сбои гормонального баланса в организме;
- высокий уровень стрессовых нагрузок;
- чрезмерные дозы некоторых лекарств;
- физическое переутомление.
Наиболее серьезной проблемой может стать диабет, результатом которого без своевременной компенсации препаратами и специфической диетой нередко развивается кетоацидоз:
- понижение усвоения глюкозы клетками → повышение уровня сахара в крови → появление глюкозы в моче → осмотические потери жидкости → обезвоживание → загущение крови → кома → смерть.
Именно из-за такой угрозы появление глюкозы в моче ни в коем случае не следует оставлять без внимания, поскольку иногда нарастание симптоматики происходит с высокой скоростью.
В сочетании с обнаружением глюкозы следует оценить и другие симптомы некомпенсированного сахарного диабета:
- нарушения чувствительности кожных покровов;
- ощущение сухости во рту и постоянная жажда;
- нарушения зрительных функций;
- постоянное посещение туалета;
- нехватка физических сил;
- частые боли в голове.
Суточная моча. Как собирать на сахар
Для быстрой оценки состояния рекомендуется приобрести глюкометр. Он в течение нескольких минут позволит оценить количество сахара в крови. А при отсутствии проблем в будущем сможет оказать неоценимую помощь для своевременной диагностики начавшихся изменений и нестабильности уровня глюкозы.
На запущенной стадии развития диабета часто встречается симптом, когда ранее полный человек начинает стремительно терять вес. Дополнительно сбивается менструальный цикл вплоть до полной аменореи даже в репродуктивном возрасте.
На кортизол
Кортизол – это гормон надпочечников, который вырабатывается в структуре их коры. Основное предназначение – провоцирование ряда признаков мобилизации нервной системы в ответ на провоцирующие факторы, к числу которых относятся следующие состояния:
- снижение уровня калия и увеличение кальция в крови;
- активизация обмена веществ и утилизации жиров;
- повышение уровня артериального давления;
- укрепление клеточных мембран;
- снижение синтеза лимфоцитов.
При адекватных нагрузках физического или психического характера кортизол способствует всесторонней мобилизации организма для защиты от вредных факторов и, по своей природе, для спасения непосредственно жизни человека.
Но при постоянно повышенном уровне в крови с мочой начинает выделяться около 1 % от всего количества, постоянно циркулирующего в организме.
Результатами могут стать последствия в виде андрогензависимых нарушений, включая аменорею, ановуляторные циклы, трудности с зачатием, избыточный рост волос на теле, угревая сыпь, поликистоз яичников, гипергликемия, увеличение количества жира на животе и другие неприятные патологии.
За 1 сутки до начала суточного анализа следует придерживаться следующих правил:
- исключить употребление алкогольных напитков;
- прекратить есть соленые блюда и деликатесы;
- сократить долю мучного и сладкого;
- допускать длительный голод.
Количество принимаемой воды должно быть привычным. Физически также рекомендуется придерживаться обычного образа жизни. Непосредственно процесс сбора суточной мочи должен быть произведен по основной схеме.
На кальций
Суточная моча, собирать которую можно с разными целями, также может выявить или подтвердить развитие следующих патологий:
- дефекты в структуре костей, гипофизе;
- заболевания щитовидной железы;
- рахит у детей младшего возраста.
Поскольку кальций постоянно выводится из организма именно с мочой, за 2 суток до начала сбора биоматериала на анализ следует полностью исключить алкогольные напитки и мочегонные препараты.
Обнаруженный избыток позволит подтвердить следующие заболевания:
- развитие остеопороза;
- синтез кальцитонина;
- избыток витамина D;
- заболевания почек.
Но, несмотря на цели исследования, такой анализ назначается достаточно редко, поскольку в настоящее время успешно используются более простые и точные методики.
На фосфор
Для оценки потерь элемента подходит только суточная моча. Вызвано это тем, что содержание выделяемого фосфора в течение 1 дня изменяется в большом диапазоне – ± 50 %. Дополнительно на это оказывает действие основной тип принимаемой пищи – углеводистые продукты стимулируют перенаправление фосфора в состав крови и способствуют уменьшению его уровня в выделяемой моче.
| Возраст пациента | Показатели в норме, суточный объем мочи |
| До 1 года | От 0,6 до 15 ммоль |
| От 1 до 4 лет | От 1 до 25 ммоль |
| От 4 до 7 лет | От 10 до 30 ммоль |
| От 7 до 17 лет | От 15 до 40 ммоль |
| От 14 лет и взрослые | От 12,9 до 42 ммоль |
Диагностированное превышение нормы свидетельствует о некоторых отклонениях:
- избыток кальциферола;
- синдром Фанкони;
- трещины в костях;
- закисление крови;
- гиперпаратиреоз;
- гипофосфатемия.
Также избыточное выделение фосфора может наблюдаться во время приема некоторых препаратов, среди которых числятся гормональные средства, гипохлордиазидные диуретики, фуросемид, паратгормональные составы, валин, аспарагин и кислые соли угольной кислоты.
На оксалаты
Суточная моча, собирать которую врач назначает с целью выявления оксалатов, может потребоваться для диагностики следующих патологий:
- злокачественные перерождения костей;
- воспалительные заболевания ЖКТ;
- нарушения обмена веществ;
- мочекаменная болезнь.
Оксалаты – это общепринятое название солей щавелевой кислоты. При повышенном содержании они способны выпадать в осадок и затем кристаллизоваться. В дальнейшем оксалаты оседают в почечных тканях, на стенках мочевого пузыря и других органов системы выделения мочи. Результатом становится развитие оксалатурии.
В хронической форме патология может привести к острому отравлению образующимися соединениями. Смертельная доза для детей, например, составляет от 5 до 20 г в общем количестве содержания в организме. Летальный исход иногда отмечается по той причине, что оксалаты подавляют нормальную функцию почек, приводят к отмиранию тканей печени и стимулируют развитие аритмии сердца.
Нормы содержания оксалатов в суточной моче несколько отличаются в зависимости от возраста пациента:
- до 3 лет – 0,5 мг/кг массы тела за 1 сутки;
- 3-5 лет – до 12 мг/кг веса в сутки;
- от 5 лет – до 20 мг/кг в сутки.
Для получения достоверного результата минимум за 24 часа следует полностью исключить употребление пищи с содержанием оксалатов:
- листовые и темно-зеленые овощи;
- баклажаны и картофель;
- зеленый перец;
- свежая зелень;
- цуккини;
- морковь;
- оливки;
- салат.
Это далеко не полный перечень, поэтому следует соблюдать разумное соотношение белковых и углеводных компонентов в сочетании с плодами в повседневном питании как детей, так и взрослых людей.
На МАУ
Суточная моча на МАУ – это процедура, выполняемая с целью подтверждения микроальбинурии, или определения содержания альбуминов в ней. Указанный белок всегда входит в состав крови. Его выделение с мочой, которую предстоит собрать, свидетельствует о ненормальном функционировании почечных тканей, мембран и может быть признаком развития атеросклеротических процессов.
Причины чаще всего связаны со значительными нагрузками на организм:
- высокое содержание белка в повседневном рационе питания;
- повышенные физические нагрузки и занятия спортом;
- повышение температуры тела во время болезни.
Кроме перечисленных факторов, на уровень альбумина в выделяемой моче могут оказывать влияние пол пациента, его раса и область постоянного места жительства.
На начальном этапе пациент не чувствует никаких симптомов. В дальнейшем начинает развиваться ряд признаков, которые в конечном итоге доходят до существенной отечности тканей и прекращения функции почечных тканей. Затем приходит время для развития сердечных патологий. При этом начинают регулярно отмечаться загрудинные боли, увеличение содержания холестерина в крови.
Мочу на МАУ можно собирать только в утреннее время. Но средняя проба из суточного объема позволит получить наиболее информативный результат. Как правило, полностью восстановить функции почек на этой стадии уже невозможно. Но своевременная диагностика позволит вовремя стабилизировать состояние пациента. В дальнейшем повторять пробы будет достаточно не более 1-2 раз в год.
Расшифровка показателей
В связи с некоторыми патологическими процессами уровень кальция в моче может отклоняться от нормальных значений.
Уровень кальция высокий
Кальций может быть повышен во время следующих состояний:
- нефрокальциноз;
- склероз почечных канальцев;
- прием препаратов Кальция;
- мочекаменная болезнь;
- гиперпаратиреоз;
- болезнь Педжета;
- повышенный уровень витамина Д3;
- саркоидоз;
- метастазы злокачественных новообразований;
- синдром Фанкони;
- гиперкальциурия неясного генеза.
Фото 2. Чтобы восполнить дефицит кальция, нужно применить ряд манипуляций. Прием препаратов — одна из них. Источник: Flickr (Catherine Ling).
Снижение уровня кальция
Снижение уровня кальция в моче наблюдается при:
- патология почечного фильтра;
- гипопаратиреоз;
- преэклампсия и эклампсия беременных;
- наследственная гипокальциемия с повышенным уровнем элемента в крови;
- гиповитаминоз Д3;
- заболевания пищеварительного тракта: целиакия, панкреатит;
- алкоголизм.
Интерпретация результатов исследования
При расшифровке результатов анализа диагностическое значение имеет как низкий Ca в суточной моче, так и высокое содержание. Снижение концентрации этого показателя отмечается при следующих патологических состояниях:
- Рахит;
- Нефрит различной этиологии;
- Снижение функции щитовидной железы;
- Гипопаратиреоз;
- Опухоли различной локализации.
Физиологическое уменьшение количества элемента в суточной моче отмечается при недостаточном употреблении в пищу продуктов, содержащих Calcium. Также этот показатель может снижаться при повышенной потребности организма в кальции, например, при вынашивании беременности в последнем триместре.
( 1 оценка, среднее 5 из 5 )
Источник
Общие сведения
Что такое гиперкальциемия? Гиперкальциемию определяют как системный избыток общего кальция в сыворотке крови, концентрация которого превышает показатель 10,4 мг/дл (> 2,60 ммоль/л) или концентрация в сыворотке крови ионизированного кальция превышает показатель 5,2 мг/дл (> 1,30 ммоль/л). Следует понимать, что гиперкальциемия не является самостоятельным заболеванием, а является лабораторным признаком/метаболическим симптомом, который характерен для различных заболеваний/патологических состояний.
Роль кальция и физиология его обмена в организме человека
- Кальций входит в состав костной ткани и зубной эмали, обеспечивая формирование минеральной плотности мышц скелета и участвует в работе мышц (обеспечивая наряду с магнием сократимость миоцитов и нормальные сокращения мышечных волокон).
- Участвует непосредственно в обмене и метаболизме других элементов, в частности фосфора, входит в состав ферментных систем, формируются внутриклеточные ионные каналы, через которые затем транспортируются тканевые метаболиты.
- Ионы кальция активно участвуют в работе свертывающей системы, а также в синтезе гормональных веществ и нейромедиаторов, регуляции сердечного ритма/проводимости.
Из организма кальций выводится через почки, кишечник и при потоотделении. На обмен кальция оказывает влияние поступление его с пищей, возможность системы пищеварения к его усвоению, а также функционирование органов выведения (почки, кишечник). Концентрация кальция в крови во многом определяется состоянием функции эндокринной системы (паращитовидных желез и щитовидной железы).
В организме человека приблизительно 1 кг кальция, который находится в форме гидроксиапатита преимущественно в костях и в незначительном количестве во внутриклеточной/внеклеточной жидкости. В норме потребление кальция составляет около 1 г кальция в сутки для мужчин в возрасте 18-60 лет и 1,2 г/сутки после 60 лет. Суточная норма кальция для лиц женского пола формируется с учетом не только возраста женщины, но и ее репродуктивного статуса и составляет для женщин 18-60 лет — 1000 мг/сутки; в период беременности/лактации — ориентировочно 1300-1400 мг/сутки; в период климакса норма кальция составляет 1200 мг/сутки. Увеличение нормы потребления кальция у лиц старше 60 лет обусловлено риском развития остеопороза на фоне нутритивного дефицита и негативных возрастных процессов.
Обычно кальциевый гомеостаз в сыворотке крови поддерживается в пределах нормы, а концентрация ионизированного кальция регулируется достаточно жестко действием паратиреоидного гормона, а также 1,25-дигидроксивитамином D на кости, почки и ЖКТ. Нормальный уровень кальция поддерживается тремя механизмами: абсорбцией (всасыванием кальция в кишечнике), резорбцией кости (процессом разрушения/деградации костной ткани), способствующего мобилизация кальция из минерализованного матрикса, а также механизмом реабсорбции (обратного всасывания) кальция в почечных канальцах. Избыток кальция в организме (патологическая гиперкальциемия) является достаточно серьезным состоянием, своего рода маркером, наиболее часто встречающимся при эндокринной, почечной и онкологической патологии.
Согласно статистическим данным в общей популяции людей частота встречаемости гиперкальциемии составляет 0,1-1,5%; а в выборках больных, находящихся в стационарах, эта доля достигает 0,5-3,5%, чему способствует комплекс взаимосвязанных факторов и причин. Согласно результатам биохимических исследований, подавляющее число случаев гиперкальциемии (около 90%) обусловлено патологией паращитовидных желез (ПЩЖ) и онкологическими процессами (злокачественными опухолями легких, почек, кишечника, молочных желез, простаты у мужчин и злокачественными заболеваниями кроветворной системы).
Наиболее часто встречаемой причиной гиперкальциемии является первичный гиперпаратиреоз (ПГПТ), проявляющийся аномально высокой активностью паращитовидных желез. В развитых странах ПГПТ является одним из главных эндокринологических заболеваний наряду с сахарным диабетом и заболеваниями щитовидной железы. При этом, первичный гиперпаратиреоз встречается у женщин в 3-4 раза чаще, чем мужчин, особенно в периоде постменопаузы (до 3% популяции). Наиболее значимым гормоном, участвующим в регуляции внеклеточного кальция является паратгормон (гормон паращитовидных желез).
Патогенез
Патогенез гиперкальциемии и клинических проявлений многогранен. В связи с чем рассмотрим кратко лишь патогенез гиперкальциемии при первичном гиперпаратиреозе. В его основе — нарушение механизма подавления секреции паратиреоидного гормона (ПТГ). Избыточное продуцирование ПТГ вызывает снижение почечного порога реабсорбции (повторного всасывания) фосфатов и в свою очередь провоцирует развитие гиперфосфатурии/гипофосфатемии. Гиперфосфатурия и избыточное продуцирование ПТГ стимулируют в почечных канальцах процесс синтеза кальцитриола 1,25-(0Н)2-03, который способствует повышению процесса всасывания кальция в кишечнике.
Наряду с этим, избыток ПТГ приводит к ускорению процессов костной резорбции и костеобразования, однако процесс образования новой костной ткани отстает от процесса ее рассасывания, что в конечном итоге и приводит к генерализованному остеопорозу/остеодистрофии и гиперкальциурии, способствующей развитию повреждений эпителия канальцев почек и постепенному образованию в них камней. В основе формирования различных органных поражений лежит гиперкальциемия, обуславливающей развитие нефрокальциноза/нефролитиаза.
В развитии поражения ЖКТ, кроме гиперкальциемии, сопровождающейся кальцификацией сосудов/атеросклерозом имеет значение усиление секреции пепсина и соляной кислоты. Избыточное количество ПТГ наряду с гиперкальциемией оказывает влияние на развитие патологических состояний СС системы: гипертрофии левого желудочка, артериальной гипертензии, миокардиальных, клапанных, коронарных кальцинатов, аритмий, повышение сократимости сердечной мышцы. При хронической гиперкальциемии может наблюдаться постепенное отложение кальцинатов в мышцах, почках, на стенках крупных артерий, миокарде, поверхностных слоях роговицы.
Классификация
В основу классификации положено несколько признаков.
По содержанию катиона Са+ различают несколько степеней тяжести гиперкальциемии:
- Легкая степень — содержание общего Ca менее 3 ммоль/л; ионизированного кальция – до 1,5 ммоль/л.
- Умеренная степень — уровень общего Ca повышен до показателя 3,5 ммоль/л; а показатель ионизированного кальция — до 1,8 ммоль/л.
- Тяжелая степень —показатель общего Ca выше 3,5 ммоль/л; ионизированного кальция — более 1,8 ммоль/л.
По течению выделяют острую гиперкальциемию (синоним гиперкальциемический криз) и хроническую.
Гиперпаратиреоидный криз развивается, когда избыток кальция, поступающего в кровоток, превышает возможность выделительной функции почек. Показатель критической концентрации кальция в целом индивидуален, однако у большинства лиц токсическое действие проявляется уже при показателях 3,4-4,1 ммоль/л.
Причины
К основным причинам развития гиперкальциемии относятся:
- Первичный гиперпаратиреоз, для которого характерна гиперсекреция паратиреоидного гормона и нарушение гомеостаза кальция. Обусловлен преимущественно гиперплазией паращитовидных желез, аденомой, почечной недостаточностью, реже развивается в рамках полингландулярного аутоиммунного синдрома.
- Злокачественные новообразования — множественная эндокринная неоплазия 1 и 2 типа, изолированный семейный гиперпаратиреоз, злокачественные болезни кроветворной системы, множественная миелома, лейкемия, рак молочной железы, простаты, кишечника, легких, ходжкинская лимфома, лимфома Беркитта, чешуйчатоклеточная карцинома, гипернефрома и др.
- Гранулематозные процессы. Представлены хроническими заболеваниями с образованием клеточных гранулем в различных тканях (прежде всего в легких) — саркоидоз, туберкулез, гистоплазмоз. Входящие в состав гранулем мононуклеарные фагоциты посредством механизма экспрессии 1-альфа гидроксилазы превращают витамин Д в активную форму (кальцитрирол/1,25OH-D3), что приводит к усилению всасывания ионов Ca+ тонким кишечником.
- Прием лекарственных препаратов (препараты кальция, витамин Д, литий, тиазидные диуретики, теофиллин) способных вызвать дисбаланс кальция путем процессов реабсорбции в канальцах нефронов почек или усиления остеодеструкции.
- Синдром пищевой гиперкальциемии. Обусловлен существенным увеличением потребления продуктов с высоким содержанием кальция или с избыточным включением в рацион питания молока или щелочей (молочно-щелочной синдром — синдром Бернетта), что приводит к развитию алкалоза, который в свою очередь усиливает процесс реабсорбции кальция в почках и приводит к умеренной/тяжелой гиперкальциемии. Синдром пищевой гиперкальциемии также может возникать при диспепсии или при ненормированном приеме кальция в виде различных пищевых добавок.
- Эндокринные заболевания — тиреотоксикоз, акромегалия, феохромоцитома, гипер/гипокортицизм, избыток пролактина/соматотропина.
- Состояние длительной, особенно полной иммобилизации, вследствие проведенных ортопедических процедур (скелетное вытяжение, гипс), спинальных травм, неврологических расстройств, что уже через 1-3 недели приводит к гиперкальциемии, вызванной ускоренной резорбцией костного вещества. Как правило, кальциевый обмен нормализуется после возобновления физических нагрузок.
- Доброкачественная семейная гипокальциурическая гиперкальциемия. Относится к наследственной аутосомно-доминантной патологии, обусловленной мутацией кальций-чувствительных рецепторов. Проявляется с самого рождения, носит клинически малозначимый, мягкий, характер.
Симптомы
Гиперкальциемия проявляется множеством симптомов, которые можно представить несколькими группами:
- проявления системного характера (дегидратация, общая мышечная слабость, кальцификация мягких/других тканей и роговой оболочки);
- расстройства функции ЖКТ (тошнота, анорексия, рвота, боли в животе, запоры);
- психоневрологическая симптоматика (снижение концентрации внимания, эмоциональная нестабильность, депрессия, небольшая сонливость, психозы, спутанность сознания);
- патология со стороны костно-мышечной системы (остеопороз, переломы, гиперпаратиреоидная остеодистрофия, проксимальная миопатия);
- нарушения сердечно-сосудистой системы (укорочение интервала QT, тахикардия, гипертензия, увеличение чувствительности к препаратам дигиталиса);
- нарушения функции почек (снижение клубочковой фильтрации, полиурия, почечнокаменная болезнь, изостенурия, нефрокальциноз).
Основные проявления гиперкальциемии представлены схематически ниже.
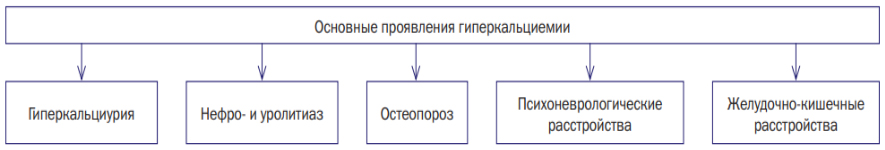
Симптомы избытка кальция в организме и интенсивность их проявления существенно варьируют и зависят от степени тяжести гиперкальциемии (от уровня концентрации катиона кальция в сыворотке крови). При легкой степени симптомы гиперкальциемии могут вообще отсутствовать на протяжении длительного периода в то время, как при резком повышении кальция в крови (гиперкальциемическом кризе) отмечается внезапное/резкое нарастание практически всех признаков гиперкальциемии в виде беспричинной слабости, тошноты, снижении мышечного тонуса, повышении АД, появления суставных/мышечных болей.
По мере увеличения интоксикации появляются боли в области эпигастрия, чувство жажды, неукротимая рвота, запоры, частое/обильное мочеиспускание, исчезает аппетит. Из-за обезвоживания пациенты жалуются на головные боли, головокружение, сухость во рту, кожный зуд. Через некоторое нарушается водно-электролитный дисбаланс, полиурия сменяется олигурией/анурией.
Нервно-психические расстройства представлены сонливостью, депрессией, психастенией, появляется заторможенность или повышенная возбудимость. Усиливаются абдоминальные боли, которые носят спастический характер. Реже развиваются ДВС-синдром и внутрисосудистые тромбозы.
Анализы и диагностика
Назначаются лабораторные исследования: уровни Са2+, Mg2+, РО43 в плазме крови, концентрация Са2+ в суточной моче, содержание паратгормона в плазме, содержание цАМФ (циклического аденозинмонофосфата) в моче. При необходимости — анализ крови на гормоны (ТТГ, кортизол, свободный Т4), определение уровня 25(ОН) витамина D.
Инструментальные исследования:
- При подозрении гиперплазии/аденомы околощитовидных желез назначаются (компьютерная томография, УЗИ, сцинтиграфия).
- При наличии симптомов воспалительного процесса/злокачественного новообразования в различных органах назначается КТ легких, рентгенография, маммография, УЗИ органов брюшной полости, УЗИ почек.
- Для определения минеральной плотности кости назначается денситометрия.
Лечение
Лечение должно быть направлено прежде всего на ликвидацию причины гиперкальциемии, то есть, лечение патологического процесса/болезни, обуславливающих гиперкальциемию. Пациентов с гиперкальциемией независимо от тяжести следует госпитализировать в стационар, а в случаях гиперкальциемичесого кризиса/неврологической симптоматики в отделение интенсивной терапии и реанимации. При этом, необходимо отменить лекарственные препараты, способные повышать уровень кальция (например, тиазидные диуретики, витамин D, A, а если гиперкальциемия у женщин — необходима отмена эстрогенов/антиэстрогенов). Также требуется отмена/снижение дозы сердечных гликозидов, поскольку гиперкальциемия усиливает токсичность таких препаратов. Лежачим пациентам, у которых выявлен избыток кальция назначаются физические нагрузки по возможности.
Лечение должно быть направлено на патогенетические механизмы, которые способствуют и поддерживают гиперкальциемию, а именно: недостаточное выделение кальция почками, избыточное всасывание кальция в ЖКТ, и чрезмерное его высвобождение из костной ткани.
Лечение гиперкальциемии проводится по следующим направления:
- Стимуляция/усиление выведения избытка кальция из организма путем форсирования диуреза. С этой целью назначается внутривенно 0,9% раствор NaCl в объеме до 3 л/сутки в сочетании с петлевыми диуретиками (Фуросемид, Лазикс). Это позволяет нормализовать перфузию почек, а также увеличить фильтрацию ионов Ca+ почечными клубочками.
- Снижение всасывания кальция в кишечнике. Для этой цели хорошо подходят фосфатные соли натрия/калия. Для абсорбции Ca в ЖКТ могут также использоваться глюкокортикостероиды (Дексаметазон, Гидрокортизон, Преднизолон) и противомалярийные синтетические препараты (Хлорохин, Гидроксихлорохин).
- Подавление процесса резорбции костной ткани. С этой целью назначаются бисфосфонаты, ингибирующие активность остеокластов — Деносумаб, Цинакальцет, Резорба, Золедронат, Клодронат, Ибандронат и др. Аналогичным, но более быстрым действием обладает гормон Кальцитонин и антибиотик Митрамицин. Также могут назначаться препараты из группы дифосфонатов (Памидронат), который связывается с гидроксиапатитом костей, подавляя тем самым активность остеокластов и посредством этого снижает уровень Са2+ в плазме.
- Подавление выработки ПТГ. С этой целью назначается кальцимиметики, повышающие чувствительность рецепторов клеток ОЩЖ, уменьшая тем самым выработку ПТГ (Цинакальцет).
- В случаях с умеренным повышением уровня кальция рекомендовано консервативное лечение с ограничением потребления кальция и назначением интенсивной регидратации, а при необходимости — форсирование диуреза путем добавления петлевых диуретиков.
- При развитии тяжелых состояний, угрожающих жизни (гиперкальциемический криз, кальцифилаксия) или недостаточной эффективности проводимого консервативного лечения пациенту с целью экстренного снижения Ca в сыворотке проводится интенсивная терапия — гемодиализ с низкокальциевым диализирующим раствором.
- Следует отметить, что эффективность методов лечения и препаратов существенно варьирует в зависимости от разновидности патогенеза гиперкальциемии и индивидуальной чувствительности пациента к препаратам.
Доктора
Лекарства
- Изотонический раствор (0,9%) раствор NaCl.
- Петлевые диуретики (Фуросемид, Лазикс).
- Кальцимиметики (Цинакальцет).
- Дифосфонаты (Памидронат).
- Глюкокортикостероиды (Дексаметазон, Гидрокортизон, Преднизолон).
- Противомалярийные синтетические препараты (Хлорохин, Гидроксихлорохин).
- Бисфосфонаты (Деносумаб, Цинакальцет, Резорба, Золедронат, Клодронат, Ибандронат).
Процедуры и операции
При первичном гиперпаратиреозе при уровне Ca выше 2,75 ммоль/л проводится одномоментная радикальная паратиреоидэктомия.
Диета
Специально разработанной диеты нет, однако в случаях, когда переизбыток кальция обусловлен усиленным всасыванием Ca+ в кишечнике (D-гипервитаминоз, синдром Бернетта) рекомендуется рацион питания с уменьшением содержания кальция в пище (ориентировочно на уровне 800 мг/сутки). С этой целью рекомендуется ограничить употребление таких продуктов как кунжут, твердые сыры, миндаль, сардины в масле, чеснок, петрушка, соя, фундук, а также сокращается употребление молока и молочных продуктов.
Профилактика
Профилактика гиперкальциемии заключается в постоянном контроле уровней кальция, своевременной диагностике/адекватном лечении заболеваний, способствующих ее развитию, соблюдении диетических рекомендаций (при синдроме Бернетта).
Последствия и осложнения
Хроническая гиперкальциемия провоцирует развитие нефролитиаза/нефрокальциноза с развитием на этом фоне воспалительно-инфекционных заболеваний (пиелонефрит, мочекаменная болезнь).
Прогноз
Прогноз во многом определяется течением заболева?
