Обострение болезни крона симптомы и лечение

Болезнь Крона получила свое название по фамилии американского врача, который совместно с коллегами впервые опубликовал данные о 14 случаях этого заболевания в 1932 году. Патология может поразить любой орган пищеварения – от ротовой полости до заднего прохода. Однако чаще всего болезнь возникает в илеоцекальном отделе кишечника. Он включает в себя конечный отрезок тонкой кишки, переходящий в слепую кишку – начало толстого кишечника. Здесь же находится аппендикс. Тонкая кишка защищена от обратного поступления каловых масс заслонок – илеоцекальным клапаном. Симптомы при острой форме болезни напоминают аппендицит. В отличие от язвенного колита болезнь Крона неизлечима.
Определение и причины
Болезнь Крона – хроническое поражение органов пищеварения, имеющее рецидивирующее течение. Причины его неясны. В основе патологии лежит воспаление кишечной стенки. Оно сопровождается осложнениями как со стороны кишечника (местными), так и всего организма (системными). В кишке образуются язвы, участки некроза (омертвения), приводящие к рубцеванию и сужению ее просвета.

Заболевание течет волнообразно, с ремиссиями и обострениями. Рецидив (обострение, атака) болезни сопровождается появлением симптомов. Во время ремиссии больной чувствует себя хорошо.
Различают 3 вида ремиссии:
- клиническая: отсутствуют симптомы болезни;
- эндоскопическая: отсутствуют заметные проявления поражения при колоноскопии;
- гистологическая: отсутствуют воспалительные признаки при исследовании под микроскопом.
Хотя причины болезни неизвестны, в ее развитии предполагают участие таких факторов:
- бактериальная или вирусная инфекция;
- пищевая аллергия;
- генетическая предрасположенность;
- неправильная работа илеоцекального клапана;
- нарушение кровоснабжения кишечника;
- аутоиммунные процессы.
Патогенез заболевания включает прежде всего значительные изменения состава микрофлоры кишечника. Уменьшается число полезных бифидобактерий, которые замещаются болезнетворными микроорганизмами. Предполагается, что при этом организм начинает вырабатывать антитела против клеток собственного кишечника.
Воспаление начинается под слизистой оболочкой. Она пропитывается иммунными клетками – лимфоцитами. В этом слое имеются многочисленные узелки – лимфоидные фолликулы, отвечающие за местную иммунную защиту. Они увеличиваются и изъязвляются.
Язвы при этом заболевании удлиненные, в форме глубоких щелей. Они образуют свищи (сквозные отверстия) и абсцессы (гнойники), которые усиливают дисбаланс микрофлоры. Ухудшается всасывание питательных веществ, что вызывает синдром мальабсорбции. Недостаток поступления железа, фолиевой кислоты, витамина В12 приводит к развитию анемии. Ее усиливают и повторяющиеся кровотечения из язв.
Патогенез внекишечных признаков мало изучен. Предполагается аутоиммунная природа таких симптомов.
Классификация
Классификация болезни Крона довольно сложна.
Для описания локализации воспаления в кишечнике используют Монреальскую классификацию. Согласно ей, такое поражение может затрагивать конец тонкой кишки (терминальный илеит), тонкую кишку и начало толстой (илеоколит) или толстый кишечник (колит). Могут поражаться и верхние отделы пищеварительного тракта, но это случается редко.
По распространенности выделяют локализованную форму (поражение илеоцекального угла) и распространенную (при сумме всех участков воспаления более 100 см).
Характер течения болезни:
- острое – менее полугола от появления первых симптомов с внезапным или постепенным началом;
- хроническое непрерывное – даже на фоне терапии ремиссия длительностью более полугода не возникает;
- хроническое рецидивирующее – на фоне более чем полугодовой ремиссии болезни иногда возникают обострения.
Тяжесть обострения оценивается в зависимости от следующих проявлений:
- частота стула;
- боль в животе;
- лихорадка;
- учащение сердцебиения;
- снижение веса;
- анемия и другие изменения анализа крови;
- изменение содержания белка в крови;
- внекишечные и кишечные осложнения.
Кроме того, для оценки тяжести обострения используется индекс активности болезни Крона. Он учитывает выраженность признаков воспаления за последнюю неделю и рассчитывается по специальной шкале. Выражают его в баллах. Для определения этого индекса определяют:
- частоту жидкого стула;
- боль в животе;
- самочувствие пациента;
- боли в суставах;
- поражение глаз;
- изменения кожи;
- стоматит;
- патологию заднего прохода (свищи, трещины);
- выраженность лихорадки;
- потребность в приеме лоперамида;
- напряжение мышц брюшной стенки;
- показатели крови;
- массу тела.
Классификация болезни Крона по степени тяжести атаки:
- менее 150 баллов – ремиссия;
- 150-300 баллов – легкое обострение;
- 300-450 баллов – атака средней тяжести;
- более 450 баллов – тяжелый рецидив.
Болезнь Крона имеет варианты:
- без образования сужений и сквозных повреждений стенки кишечника;
- с сужением просвета (стриктурирующий тип);
- с прободением стенки (пенетрирующий тип).
Наконец, в зависимости от эффективности гормонального лечения выделяют формы, устойчивые к приему глюкокортикоидов, и гормонально-зависимые.
Симптомы
Болезнь Крона поражает в основном мужчин в возрасте 20-40 лет.

При обострении у больных возникают жалобы:
- усиливающиеся боли в нижней правой части живота;
- тошнота;
- рвота;
- лихорадка и озноб;
- вздутие живота;
- понос;
- иногда примесь крови в стуле.
Сколько длится обострение болезни Крона? При своевременном начале лечения продолжительность его составляет несколько дней. Во время ремиссии жалобы могут отсутствовать. По мере прогрессирования болезни возникают системные и локальные признаки.
Системные проявления:
- быстрая утомляемость, потеря работоспособности;
- небольшое повышение температуры;
- похудение;
- отеки;
- признаки недостатка витаминов (снижение зрения в сумерках, трещины на губах и в уголках рта, выделение крови из десен, воспаление кожи);
- костные, суставные боли, боль в спине;
- сухая кожа, ломкие ногти, облысение;
- потемнение кожного покрова, снижение давления, отечность лица, сонливость, нарушение менструального цикла и потенции, переломы, судороги, большое количество выделяемой мочи и жажда (нарушение работы эндокринных органов);
- образование узлов под кожей или гнойные процессы (узловатая эритема, пиодермия);
- язвочки в полости рта;
- поражение глаз;
- псориаз;
- желтуха;
- амилоидоз внутренних органов.
Локальные симптомы:
- тупая боль в животе, сначала периодически, потом постоянно;
- жидкий пенистый стул с патологическими примесями (кровь, слизь);
- при сужении просвета кишечника – симптомы его частичной непроходимости (острая боль в животе, тошнота и рвота, запор);
- образование сообщения между кишкой и кожей (наружные свищи), которое может открываться в области паха или поясницы;
- формирование внутренних свищей между разными отделами кишечника, мочевым пузырем, влагалищем;
- кишечное кровотечение;
- трещины, воспаление тканей вокруг заднего прохода;
- при прощупывании определяется уплотнение в брюшной полости;
- развитие гнойников между кишечными петлями.
Болезнь Крона у детей сопровождается такими же проявлениями. Она чаще поражает подростков, но бывают случаи заболевания и в более младшем возрасте. При этом на первый план выходят не кишечные проявления, а признаки нарушения роста и развития, связанные с ухудшением всасывания питательных веществ, а также внекишечные симптомы.
Дополнительные методы исследования
Помимо клинических данных и осмотра, диагностика болезни Крона основывается на инструментальных и лабораторных исследованиях:
- ректороманоскопия (осмотр прямой кишки с помощью эндоскопа);
- рентгенография брюшной полости;
- колоноскопия и илеоскопия (эндоскопический осмотр толстого кишечника, в том числе слепой кишки и илеоцекальной области);
- фиброгастродуоденоскопия (эндоскопическое исследование пищевода, желудка и 12-перстной кишки);
- рентгенологическое исследование продвижения бариевой взвеси по тонкому кишечнику;
- биопсия пораженной области с микроскопическим исследованием полученных тканей;
- ультразвуковое исследование (УЗИ) внутренних органов;
- УЗИ через прямую кишку при ее поражении;
- анализы кишечного содержимого для исключения инфекции и псевдомембранозного колита (минимум 4 образца);
- анализ крови – общий и биохимический;
- общий анализ мочи.
При подозрении на абсцессы, свищи, инфильтраты выполняют магнитно-резонансную или компьютерную томографию. Наружные свищи исследуют с помощью фистулографии – рентгенологического исследования с применением контраста. В отсутствие признаков тонкокишечной непроходимости может быть выполнена капсульная эндоскопия. Если есть подозрение на поражение тонкой кишки – показана баллонная энтероскопия.
Прогноз
Болезнь Крона – прогрессирующее состояние. В течение 10 лет после диагностики у 90 % больных возникают свищи и стриктуры кишечника. В течение этих лет примерно половина пациентов подвергается хирургической операции, но у 60 % пациентов после оперативного лечения в течение следующего десятилетия развивается рецидив болезни.
Факторы, ухудшающие прогноз:
- курение;
- болезнь Крона у детей;
- поражение прямой кишки;
- тенденция к прободению кишечной стенки;
- распространенный процесс в тонком кишечнике.
Большинство больных с тяжелой формой заболевания получают инвалидность.
Загрузка…
Источник
Болезнь Крона – это хроническое воспалительное заболевание желудочно-кишечного тракта. Крайне изнурительная и даже опасная для жизни болезнь, которая развивается на фоне инфекций ЖКТ и сопряжена с генетическими факторами.
Болезнь Крона (она же илеит или энтерит) может поразить практически любую часть пищеварительной системы от рта до анального отверстия. Однако в большинстве случаев она затрагивает нижний отдел тонкой кишки – подвздошную кишку
В США было подсчитано, что болезнь Крона
затрагивает от 26 до 199 взрослых на 100 000 человек населения. Хотя первые её симптомы обычно появляются в возрасте от 15 до 40 лет, начаться она может в любом возрасте.
Симптомы болезни Крона

Симптоматика заболевания очень разнообразна и меняется в зависимости от того, какая часть ЖКТ была поражена.
Боль: Уровень ощущений варьируется и зависит от локализации воспаления. Чаще всего в нижней правой части живота;
Язва кишечника: Характерным признаком является кровь в стуле. В случае осложнений образуются свищевые ходы с выходом инфекции в мочевой пузырь, матку;
Язвы ротовой полости;
Диарея: Может перемежаться с нормальным стулом, быть умеренной или тяжелой, водянистой. Иногда вместе со стулом выделяются слизь, кровь или гной;
Усталость: Постоянный упадок сил у пациентов с волнообразным повышением температуры;
Перемены в аппетите: Могут быть периоды полной потери аппетита;
Анемия из-за внутренних кровотечений;
Ректальное кровотечение и анальные трещины.
Другие возможные симптомы болезни Крона:
Со стороны опорно-двигательного аппарата – артрит, спондилит;
Со стороны глаз – увеит, кератит, конъюнктивит;
Со стороны кожи – узловая эритрема, пиодермия, ангиит;
Со стороны рта – стоматит;
Со стороны печени и желчевыводящих путей – жировая дистрофия печени, цирроз, желчнокаменная болезнь;
Замедленное развитие или половое созревание у детей.
Как отличить болезнь Крона от язвенного колита?
Язвенный колит также относится к хроническим заболеваниям кишечника и по общей симптоматике может быть похож на болезнь Крона. Однако клинические признаки у этих болезней различаются. Язва – это следствие воспаления слизистой оболочки толстой кишки. При болезни Крона воспаляются и покрываются язвами все ткани кишечника. Это так называемое трансмутальное воспаление.
Также отличить болезнь Крона от язвенного колита можно по локализации. При ней пораженные участки кишечника перемежаются со здоровыми, при язвенном колите – воспаление идет непрерывно.

Что провоцирует болезнь Крона
Один из характерных признаков заболевания – крайняя чувствительность к определенным продуктам. Большинство пациентов жалуются на сильную диарею, вздутие живота и спазмы после употребления:
Злаковой пищи (пшеничный хлеб, макаронные изделия);
Молочных продуктов;
Острой и пряной пищи;
Алкоголя.
В некоторых случаях обострения настолько сильные, что люди попросту отказываются от любой еды. Таким пациентам может понадобиться внутривенное питание, пока вспышка не пройдет.
Лечение болезни Крона
Подразумевает медикаментозную терапию, прием специальных пищевых добавок, хирургическое вмешательство.

Не существует лекарства от болезни Крона, поэтому все методы лечения сводятся к профилактике рецидивов и их купированию. Терапия зависит от нескольких факторов:
Локализация воспаления;
Тяжесть болезни;
Сопутствующие осложнения;
Реакция пациента на предыдущее лечение при рецидивирующих симптомах.
При успешном лечении болезнь Крона может уйти в глубокую ремиссию и не беспокоить человека годами. Однако бывает довольно трудно определить, насколько эффективна терапия, из-за различий в периодах ремиссии и обострений.
Лекарства от болезни Крона
Противовоспалительные препараты. Как правило, врачи начинают с мезаламина (сульфасалазина), чтобы контролировать воспаление;
Кортизон, или кортикостероиды – также противовоспалительные препараты на основе стероидных гормонов;
Антибиотики. Назначаются послеоперационным больным с серьезными осложнениями в виде перитонита и свищей. Как правило, врачи назначают ампициллин, сульфаниламид, цефалоспорин, тетрациклин или метронидазол;
Противодиарейные препараты и восполнение жидкости.
Биопрепараты
Это новый вид лекарств, источником которых являются биологически активные вещества живого организма. При лечении болезни Крона чаще всего применяются моноклональные антитела, которые атакуют так называемый фактор некроза опухоли-альфа (ФНО), который запускает воспалительную реакцию.
Примеры биопрепаратов для Крона включают в себя:
инфликсимаб (Ремикейд)
адалумаб (Хумира)
6-меркаптопурин (Пури-Нетол)
метотрексат
имуран (Азатиоприн)
церколизумаб пеголь (Симзия)
У биологических препаратов есть сильные побочные эффекты, в том числе рвота, тошнота и снижение иммунной функции (уязвимость к инфекциям).
Тем не менее, есть исследования,
которые показывают, что такая терапия снижает риск операции на брюшной полости в течение следующих 10 лет до 30%. До того, как её стали широко использовать, этот риск оценивался в 40–55%.
Хирургия
Так или иначе большинство пациентов с болезнью Крона сталкивается с необходимостью хирургического вмешательства. Когда медикаментозное лечение не помогает сдерживать симптомы, развиваются абсцессы, перфорация кишечника, появляются внутренние кровотечения – назначают операцию.

Резекция кишечника (удаление части кишки) эффективно, однако, не лечит болезнь Крона. Воспаление через какое-то время развивается в прилегающей области. Некоторые пациенты проходят через две резекции в течение жизни.
В ряде случаев также применяется колоэктомия, при которой удаляется вся толстая кишка. В этом случае хирург формирует искусственное отверстие (стому) в брюшной стенке. Пациент в итоге вынужден пользоваться калоприемником.
Тем не менее, операция при болезни Крона – это крайняя мера, которую вам следует тщательно обговорить со своим лечащим врачом
Большинство людей с болезнью Крона живут нормальной активной жизнью, имеют работу, растят детей и в целом могут успешно функционировать в обществе.
Причины болезни Крона
Этот вопрос до сих пор является предметом исследований. Считается, что тяжелый воспалительный процесс запускает аномальная реакция иммунной системы.
Наиболее распространенная теория гласит, что иммунитет в какой-то момент начинает без разбора атаковать белки из продуктов питания, полезные бактерии и вещества в кишечнике
Во время этих атак лейкоциты начинают скапливаться в слизистой кишечника и в итоге провоцируют системное воспаление, а следом – язвы.
Однако неясно, вызывает ли гиперчувствительность иммунитета болезнь Крона или наоборот является ее следствием.
К факторам риска относятся:
Генетика;
Факторы среды (плохая экология);
Индивидуальная иммунная реакция.
Примерно
3 из 20 пациентов с болезнью Крона имеют близкого родственника с таким же диагнозом. В частности, если её обнаруживают у одного близнеца, то с вероятностью в 70% она появится и у второго.
Большую роль играют бактериальные или вирусные инфекции. Заражение кишечной палочкой может стать катализатором, запускающим негативный процесс. Также ученые подозревают влияние бактерий MAP – подвид патогенных микобактерий
Ещё один фактор риска болезни Крона – курение.
Диагностика болезни Крона
Первичный медицинский осмотр позволяет выявить небольшие отеки в брюшной полости, вызванные склеиванием петель кишечника (спайками).

Стандартные лабораторные анализы включают в себя:
Общий анализ крови;
Анализ кала на скрытую кровь;
Биопсия пораженного участка.
Визуальные методы диагностики болезни Крона считаются основным методом:
Сигмоидоскопия – обследование нижнего отдела кишечника;
Колоноскопия – обследование толстой кишки;
Эндоскопия при симптомах в верхней части кишечника и/или желудке и пищеводе;
Компьютерная томография, либо рентгеновский снимок кишечника с барием.
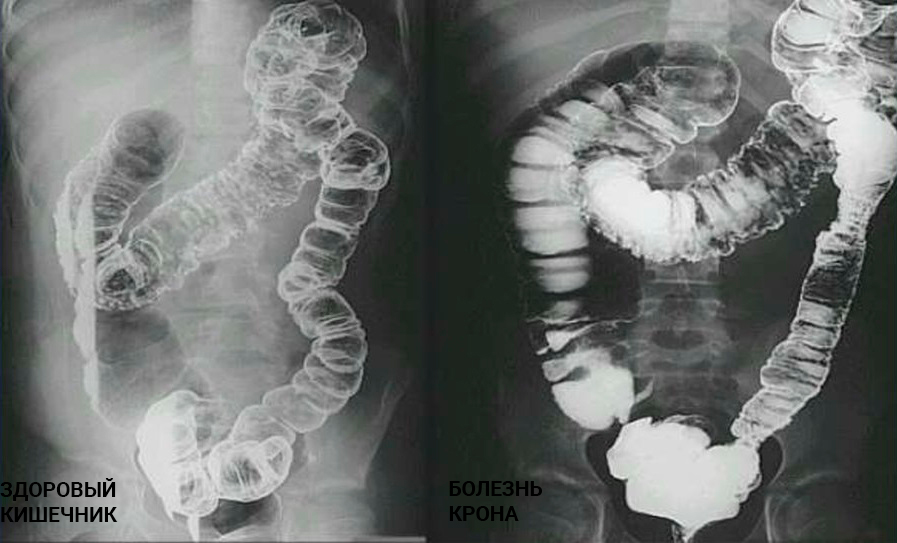
Осложнения болезни Крона
Частые и продолжительные рецидивы увеличивают вероятность осложнений. Наиболее тяжелыми и опасными считаются:
Внутреннее кровотечение;
Стриктура (стеноз) кишки, при которой из-за разрастания рубцовой ткани сужается просвет, либо происходит полная закупорка кишечника;
Перфорация кишечника с перитонитом;
Кишечные свищи – образование неестественных каналов с другими участками кишечника или органами.
Прочие осложнения болезни Крона включают в себя:
Проблемы с усвоением пищи, нехватка питательных веществ;
Железодефицитную анемию;
Рак толстой кишки.
Источник
Болезнь Крона (регионарный энтерит, гранулематозный илеит или колит) — это гранулематозное воспаление пищеварительного тракта неизвестной этиологии с преимущественной локализацией в терминальном отделе подвздошной кишки.
Болезнь названа по имени американского гастроэнтеролога Баррила Бернарда Крона (1884—1983), который в 1932 году вместе с двумя коллегами по нью-йоркской больнице Маунт-Синай — Леоном Гинзбургом (англ. Leon Ginzburg; 1898—1988) и Гордоном Оппенгеймером (1900—1974) — опубликовал первое описание 18 случаев заболевания.

Что такое болезнь Крона
При болезни Крона здоровые участки кишечника чередуются с воспаленными областями. Иногда патологический процесс охватывает большие площади, а иногда совсем маленькие. Воспалению подвергается не только кишечник, но и желудок с пищеводом, но происходит это не всегда.
У большинства пациентов диагностируется поражение тонкого кишечника в области илеоцекального канала. Иногда заболевание манифестирует в подвздошной кишке и распространяется далее. При этом страдает и тонкий, и толстый кишечник. Его осмотр позволяет визуализировать язвы. Они отличаются по форме и размеру. Здоровые участки кишечника сменяются областями стеноза и уплотнений. Однако структура бокаловидных клеток и крипт не нарушается.

Причины возникновения болезни Крона
Причинный фактор заболевания не установлен. Предполагается провоцирующая роль вирусов, бактерий (например, вируса кори, микобактерии паратуберкулеза).
Вторая гипотеза связана с предположением, что какой-то пищевой антиген или неболезнетворный микробный агент способен вызвать аномальный иммунный ответ.
Третья гипотеза утверждает, что роль провокатора в развитии болезни играют аутоантигены (т. е. собственные белки организма) на стенке кишечника больного.

Симптомы
Наиболее распространенными признаками заболевания являются:
- диарея в хронической форме, длящаяся дольше 1,5 месяцев (полуоформленный кал мягкой консистенции; чем чаще стул, тем выше локализация поражения тонкой кишки);
- боль в животе (слабая на начальной стадии и сильная, схваткообразная после приема пищи и во время дефекации в дальнейшем; иногда она является единственным симптомом в течении нескольких лет);
- ощущение тяжести в животе;
- анемия или пониженный гемоглобин;
- лихорадочное состояние;
- метеоризм, вздутие живота;
- тошнота, рвота;
- нарушения в области ануса – трещины, гнойное воспаление толстой кишки, свищи.
Болезнь Крона, симптомы и лечение данной патологии, как правило, требуют корректировки нарушений на фоне периодических ремиссий.

Факторы риска
Факторы, которые могут усугубить симптомы болезни Крона и привести к осложнениям:
- прием определенных лекарств;
- инфекции;
- гормональные нарушения (чаще у женщин);
- повышенный стресс;
- курение.
Факторы риска возникновения болезни следующие:
- семейный анамнез болезни Крона. Если есть близкие родственники (мать, отец, братья, сестры) риск болезни повышается;
- курение.

Классификация
При этой болезни чаще всего пользуются классификацией, основанной на локализации воспалительных явлений в различных отделах ЖКТ. Согласно ей, выделяют несколько основных форм болезни:
- Илеит – воспалительный процесс поражает подвздошную кишку.
- Илеоколит – наиболее распространенная форма, при которой поражается подвздошная и толстая кишка.
- Гастродуоденит – характеризуется развитием воспалительного процесса в желудке и двенадцатиперстной кишке.
- Колит – воспаление поражает только толстый кишечник, иначе этот процесс называют болезнь Крона толстой кишки, так как при этом другие отделы ЖКТ не затрагиваются.
- Еюноилеит – воспалительный процесс охватывает подвздошную и тонкую кишку.

Генетическая предрасположенность
Согласно исследованиям, предрасположенность к болезни Крона может передаваться по наследству. Риск возникновения болезни Крона у близких родственников пациента повышается и составляет 5,2-22,5%. Генетический фактор определенно играет определенную роль, однако никакой конкретной схемы, по которой заболевание наследуется, выявлено не было. Поэтому на сегодняшний день невозможно точно предсказать, у кого из членов семьи может возникнуть болезнь Крона, и возникнет ли она вообще.

Осложнения
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина.
- Рак толстой кишки.
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз, гиповитаминозы.

Может ли болезнь Крона трансформироваться в рак?
Болезнь Крона является предраковым заболеванием кишечника. Злокачественное перерождение – одно из самых тяжелых ее осложнений. Злокачественное перерождение кишечника можно обнаружить при помощи эндоскопического исследования – колоноскопии. Пациенты, которым рекомендуется регулярно проходить колоноскопию:
- Страдающие болезнью Крона, неспецифическим язвенным колитом, полипозом и другими предраковыми заболеваниями кишечника.
- Длительно страдающие болями в животе, причина которых неизвестна, и ее не удалось выявить при помощи других методов диагностики.
- Люди старше 50 лет, даже те, у кого здоровье в норме.
Противопоказанием к колоноскопии является активная стадия болезни Крона. Нужно дождаться, когда симптомы заболевания стихнут.

Диагностика
Предположить наличие хронического воспалительного заболевания кишечника можно у пациента с жалобами на диарею (особенно кровавую) и боли в животе, а также при наличии в семейном анамнезе близких родственников, страдающих подобными заболеваниями.
Диагноз болезни Крона основывается на сочетании эндоскопических, рентгенологических и морфологических данных, свидетельствующих о наличии очагового, асимметричного, трансмурального и гранулематозного воспаления.

Лечение болезни Крона
Если при язвенном колите возможно полное выздоровление, то при болезни Крона бОльшее, что может сделать для пациента врач, – помочь достичь ремиссии и продлить её. Спонтанная (самопроизвольная) ремиссия случается примерно в 30% случаев, но продолжительность ее непредсказуема.
Чтобы прервать обострение, назначают:
- системные местные глюкокортикостероиды (гормональные противовоспалительные препараты): преднизолон, метилпреднизолон, будесонид;
- иммуносупрессоры (поскольку болезнь вызвана чрезмерной активностью иммунитета): азатиоприн, 6-меркаптопурин, метотрексат;
- моноклональные антитела к ФНО-альфа (блокируют особое биологически активное вещество, провоцирующее иммунное воспаление): инфликсимаб, адалимумаб, цертолизумаба пэгол.
Хирургическое лечение болезни Крона
Большинству пациентов с болезнью Крона в конечном итоге необходим некоторый тип хирургии. Тем не менее, операция не может вылечить болезнь Крона. Проблемы со свищами и абсцессами могут возникать и после операций. Новые болезни обычно повторяются в других областях кишечника. Хирургия может быть полезной для снятия симптомов и исправления кишечной блокировки, перфорации кишечника, свищей или кровотечения.
Автор: Левио Меши
Врач с 36 летним стажем работы. Медицинский блогер Левио Меши. Постоянный обзор животрепещущих тем по психиатрии, психотерапии, зависимостям. Хирургии, онкологии и терапии. Беседы с ведущими врачами. Обзоры клиник и их врачей. Полезные материалы по самолечению и решению проблем со здоровьем.
Посмотреть все записи автора Левио Меши
Источник
