Аддисонова болезнь симптомы и причины развития заболевания
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 4 июня 2015;
проверки требуют 13 правок.
Боле́знь Аддисо́на (хроническая недостаточность коры надпочечников, или гипокортицизм, англ. Addison’s disease) — редкое эндокринное заболевание, в результате которого надпочечники теряют способность производить достаточное количество гормонов, прежде всего кортизола. Это патологическое состояние было впервые описано британским терапевтом Томасом Аддисоном в его публикации 1855 года, озаглавленной Конституциональные и местные последствия заболеваний коры надпочечников.
Классификация[править | править код]
Болезнь Аддисона может быть следствием:
Первичной недостаточности коры надпочечников, первично-железистой (при которой поражена или плохо функционирует сама кора надпочечников) — аутоиммунной агрессии, туберкулеза, гипоплазии, опухоли или метастазы в надпочечниках, генетических дефектов синтеза гормонов, снижения чувствительности надпочечников к АКТГ.
Вторичной недостаточности коры надпочечников, гипоталамо-гипофизарная — при которой передняя доля гипофиза производит недостаточно адренокортикотропного гормона для адекватной стимуляции коры надпочечников. Опухоли, ишемия, травма, облучение гипоталамо-гипофизарной области
Ятрогенная форма — после длительного приема экзогенных кортикостероидов наступает атрофия надпочечников и разрыв гипоталамо-гипофизарно-надпочечниковой связи. При резком прекращении приема стероидов развивается синдром отмены.
Этиология[править | править код]
Болезнь Аддисона может возникать при любом поражении коры надпочечников или гипофиза, приводящем к понижению продукции кортизола или альдостерона. Так, болезнь Аддисона может возникнуть при туберкулёзном поражении надпочечников, повреждении коры надпочечников химическими агентами (например, хлодитаном), разрушающих здоровую ткань негормонопродуцирующих опухолях надпочечников и так далее.
Клиническая картина[править | править код]
Болезнь Аддисона обычно развивается медленно, в течение нескольких месяцев или лет, и симптомы её могут оставаться незамеченными или не проявляться до тех пор, пока не случится какой-либо стресс или заболевание, резко повышающее потребность организма в глюкокортикоидах.
Наиболее частые симптомы болезни Аддисона:
- Хроническая усталость, постепенно усугубляющаяся с течением времени;
- Мышечная слабость;
- Потеря веса и аппетита;
- Тошнота, рвота, понос, боли в животе;
- Низкое артериальное давление, ещё больше снижающееся в положении стоя (ортостатическая гипотензия);
- Гиперпигментация кожи в виде пятен в местах, подвергающихся солнечному облучению, известная как «мелазмы Аддисона»;
- Дисфория, раздражительность, вспыльчивость, недовольство всем;
- Депрессия;
- Влечение к солёной и кислой пище, а также к их комбинациям, жажда, обильное питьё жидкости;
- Гипогликемия, низкий уровень глюкозы в крови;
- У женщин менструации становятся нерегулярными или исчезают, у мужчин развивается импотенция;
- Тетания (особенно после употребления молока) вследствие избытка фосфатов;
- Парестезии и нарушения чувствительности конечностей, иногда вплоть до паралича, вследствие избытка калия;
- Повышенное количество эозинофилов в крови;
- Избыточное количество мочи;
- Гиповолемия (снижение объёма циркулирующей крови);
- Дегидратация (обезвоживание организма);
- Тремор (дрожание рук, головы);
- Тахикардия (учащённое сердцебиение);
- Тревога, беспокойство, внутреннее напряжение;
- Дисфагия (нарушения глотания).
Аддисонический криз[править | править код]
В некоторых случаях симптомы болезни Аддисона могут возникнуть неожиданно быстро. Состояние острой недостаточности коры надпочечников называется «аддисоническим кризом» и является крайне опасным, угрожающим жизни пациента. Развитие аддисонического криза наиболее вероятно в случае несвоевременного распознавания болезни Аддисона, у пациентов не получавших лечения, либо получавших неадекватно малую, недостаточную дозу кортикостероидов, либо в случае, когда доза глюкокортикоидов не была своевременно увеличена на фоне болезни, стресса, хирургического вмешательства и так далее. Таким образом, любое острое заболевание, кровопотеря, травма, операция или инфекция может обострить существующую надпочечниковую недостаточность и привести к аддисоническому кризу.
У ранее диагностированных и получающих адекватное лечение пациентов аддисонический криз может возникнуть в результате резкого прекращения лечения кортикостероидами или резкого снижения их дозы, либо при увеличении потребности организма в глюкокортикоидах (операции, инфекции, стресс, травмы, шок).
Аддисонический криз может возникнуть также у пациентов, не страдающих болезнью Аддисона, но получающих или получавших в недавнем прошлом длительное лечение глюкокортикоидами по поводу других заболеваний (воспалительных, аллергических, аутоиммунных и др.) при резком снижении дозы или резкой отмене глюкокортикоидов, а также при повышении потребности организма в глюкокортикоидах. Причиной этого является угнетение экзогенными глюкокортикоидами секреции АКТГ и эндогенных глюкокортикоидов, постепенно развивающаяся функциональная атрофия коры надпочечников при длительном глюкокортикоидном лечении, а также снижение чувствительности рецепторов тканей к глюкокортикоидам (десенситизация) при терапии супрафизиологическими дозами, что приводит к зависимости пациента от поступления экзогенных глюкокортикоидов в организм («стероидная зависимость»).
Симптомы аддисонического криза[править | править код]
- Внезапная сильная боль в ногах, пояснице или животе;
- Сильная рвота, диарея, приводящие к дегидратации и развитию шока;
- резкое снижение артериального давления;
- потеря сознания;
- Острый психоз или спутанность сознания, делирий;
- резкое снижение уровня глюкозы в крови;
- Гипонатриемия, гиперкалиемия, гиперкальциемия, гиперфосфатемия;
- Коричневый налёт на языке и зубах вследствие гемолиза и развития дефицита железа.
Распространённость[править | править код]
Распространённость болезни Аддисона в человеческой популяции оценивается как примерно 1:100 000 населения.[1] По другим данным, распространённость болезни Аддисона на 1 млн населения — 40-60 случаев в США, 39 случаев в Великобритании и 60 случаев в Дании[2]
Определение точной численности больных с недостаточностью коры надпочечников в лучшем случае проблематично, поскольку многие больные со сравнительно малой выраженностью симптомов никогда не обращаются к врачам и остаются недиагностированными.[3]
Болезнь Аддисона может развиться у человека любого пола, любого этнического происхождения и в любом возрасте. Однако наиболее типично начало болезни у взрослых в возрасте между 30 и 50 годами. Согласно некоторым исследованиям, женщины чуть более мужчин предрасположены к развитию болезни Аддисона, и у женщин она обычно протекает более тяжело. Исследования не обнаружили какой-либо связи между этническим происхождением и частотой возникновения болезни Аддисона.[2]
Лечение[править | править код]
Для лечения болезни Аддисона назначается заместительная гормональная терапия. При недостатке кортизола назначают гидрокортизон; при пониженном содержании минералкортикостероида альдостерона — таблетки флудрокортизона ацетат (Флоринеф, Кортинефф). При приеме флудрокортизона возможно потребуется уменьшить потребление соли. Обычно пациенты с вторичной недостаточностью надпочечников не нуждаются в приеме минералкортикостероидов, потому что эта функция надпочечников сохраняется. Доза препарата подбирается индивидуально для каждого пациента и обычно составляет 50-200 мкг (0.05 — 0.2 мг).
Во время аддисонического криза наблюдается падение артериального давления и уровня глюкозы в крови, а также повышение содержания калия, что может угрожать жизни пациента. Обычно при аддисоническом кризе вводятся внутривенно гидрокортизон, физиологический раствор (0,9 % NaCl) и декстроза (сахар). При этом обычно наступает резкое улучшение. Когда пациент сам сможет пить и принимать лекарства через рот, количество гидрокортизона уменьшают, сохраняя только поддерживающую дозу. При недостатке альдостерона назначают поддерживающую терапию с ацетатом флудрокортизона.
Наследственность[править | править код]
Существует несколько различных причин, которые могут повлечь развитие болезни Аддисона, и некоторые из них имеют наследственный компонент. Наиболее частая причина болезни Аддисона в США и странах Западной Европы — аутоиммунное разрушение коры надпочечников. Склонность к развитию этой аутоиммунной агрессии против тканей собственных надпочечников, вероятнее всего, наследуется как сложный генетический дефект. Это значит, что для развития такого состояния нужен «оркестр» из нескольких различных генов, взаимодействующий с ещё не выявленными факторами окружающей среды.
См. также[править | править код]
- Надпочечниковая недостаточность
- Аддисонический криз
- Синдром Нельсона
- Надпочечники
- Глюкокортикоиды
Примечания[править | править код]
Библиография[править | править код]
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). NIH Publication No. 04–3054: Addison’s disease. Endocrine and Metabolic Diseases Information Service. National Institue for Health (June 2004). Дата обращения 7 июня 2006. Архивировано 21 января 2012 года.
- Neuroimmunology, The Medical School, Birmingham University — Abid R Karim, Birmingham UK
Ссылки[править | править код]
- Аддисонова болезнь // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- [da-med.ru/diseases/cat-87/d-169/ Da-med.ru ::: Болезнь Аддисона(Бронзовая болезнь)]
- Addison disease — Geneva Foundation for Medical Education and Research
- Overview of Addison’s Disease from the Mayo Clinic
- Addison’s Disease Research Today — monthly online journal summarizing recent primary literature on Addison’s disease
- National Adrenal Diseases Foundation
- eMedicine/WebMD article on Addison’s disease
- Addison’s information from MedicineNet
- «Addison’s Disease: The Facts You Need to Know (MedHelp.org)
- The Addison & Cushing International Federation (ACIF)
- Addison’s disease info from SeekWellness.com
- Information about Addison’s disease in canines (dogs)
- Подробнее об Аддисоническом кризе для детей от 4 лет https://www.youtube.com/watch?v=MNVPMEV4heQ
- Подробнее об Аддисоническом кризе для детей от 12 лет https://www.youtube.com/watch?v=brtP2DqZiEk
Группы поддержки для страдающих болезнью Аддисона[править | править код]
- Addison’s Disease Self Help Group (ADSHG) — UK support group
- Australian Addison’s Disease Association — Australian support and information group
- Nederlandse Vereniging voor Addison en Cushing Patiënten — Dutch support and information group with information and documentation in English
Некоторые внешние ссылки в этой статье ведут на сайты, занесённые в спам-лист. Эти сайты могут нарушать авторские права, быть признаны неавторитетными источниками или по другим причинам быть запрещены в Википедии. Редакторам следует заменить такие ссылки ссылками на соответствующие правилам сайты или библиографическими ссылками на печатные источники либо удалить их (возможно, вместе с подтверждаемым ими содержимым). Список проблемных ссылок
|
Источник
Общие сведения
Аддисонова болезнь представляет собой хроническую недостаточность функционирования коры надпочечников, проявляющуюся в снижении или прекращении секреции гормонов – минералокортикоидов и глюкокортикоидов (альдостерона, кортизола, кортизона, кортикостерона, дезоксикортикостерона и прочих кортикостероидов).
Недостаток гормонов минералокортикоидов приводит к повышению экскреции натрия и снижению экскреции калия, преимущественно с мочой, а также с потом и слюной, при этом электролитный дисбаланс вызывает тяжелую дегидратацию, гипертоничность плазмы, ацидоз, снижение объема циркулирующей крови, гипотензию и даже циркуляторный коллапс. Однако, если патология вызвана пониженной продукцией АКТГ, уровень электролитов остается нормальным или умеренно измененным. Тогда как недостаток глюкокортикоидов вызывает такие симптомы болезни Аддисона: изменения чувствительности к инсулину и нарушение углеводного, белкового и жирового метаболизма. В результате необходимые для жизнедеятельности углеводы образуются из белков, снижается уровень сахара в крови, истощаются запасы гликогена, откладываемые в печени, что выражается в общей, мышечной и в том числе миокардиальной слабости. У больных ухудшается сопротивляемость к вирусам и инфекциям, травмам и различным видам стресса. В процессе развития недостаточности снижается сердечный выброс, возникает циркуляторная недостаточность.
Если уровень плазменного кортизола понижен, то происходит стимуляция синтеза АКТГ и повышение уровня β-липотропного гормона, обладающего меланоцитостимулирующей активностью, которая вместе с тропином дает гиперпигментацию. У людей не только бронзовая кожа, но и слизистые. Это значит, что вторичная недостаточность, возникшая вследствие функциональных нарушений гипофиза, не проявляется в виде гиперпигментации.
Встречается это эндокринное расстройство достаточно редко – 4-6 человек на 100 тыс. в статистике разных стран. Оно впервые было описано английским врачом, отцом эндокринологии Томасом Аддисоном еще в 1855 году в книге «О конституциональных и местных последствиях заболеваний коры надпочечников».
Томас Аддисон и его книга
Патогенез
Существует множество механизмов поражения коры надпочечников, вызывающих недостаточность выработки гормонов – гипокортицизм, или полное их отсутствие – акортицизм. К ним относят:
- аутоиммунные реакции (в 85 % случаев) – в организме синтезируются антитела к коре надпочечников — иммуноглобулины М, происходит лимфоидная инфильтрация, фиброз и атрофия функционирующих железистых клеток;
- инфекции – заносятся в надпочечники гематогенно, чаще всего провоцируют казеозный некроз и кальцификацию;
- недоразвитие (гипоплазия);
- онкология;
- генетические дефекты и заболевания, например, гемохроматоз;
- травмы;
- отравления;
- нарушение чувствительности или синтеза адренокортикотропного гормона (АКТГ) в результате ишемии, облучения и пр.

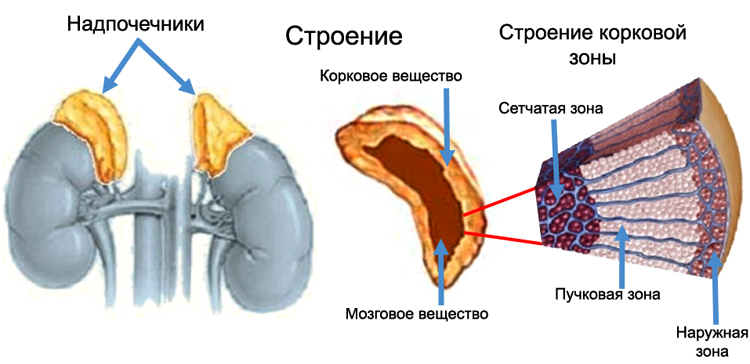
Строение надпочечников
Гормоны коркового вещества надпочечников и их значение
Гормоны, продуцируемые в морфофункциональном корковом слое надпочечников являются кортикостероидами. Среди них наибольшую активность и значение имеют:
- Кортизол – глюкокортикоид, синтезируемый в пучковой зоне коркового слоя. Его главная функция – регуляция углеводного обмена, стимуляция глюконеогенеза и участие в развитие реакций стресса. Сохранение энергетических ресурсов реализуется по пути связывания кортизола с рецепторами печени и другими клетками-мишенями, что вызывает активацию синтеза глюкозы, запасание её в виде гликогена на фоне снижение катаболических процессов в мышцах.
- Кортизон – глюкокортикоид, второй по значению после кортизола, который способен стимулировать синтез углеводов и белков, угнетать органы иммунной системы, повышать устойчивость организма к стрессовым ситуациям.
- Альдостерон – главный минералокортикоид человека, синтезируется в клубочковой зоне корковой толщи, под его действием ткани способны удерживать воду, хлориды, усиливается реабсорбция натрия, экскреция калия, происходит сдвиг в сторону алкалоза, увеличивается кровяное давление и объемы циркулирующей крови.
- Кортикостерон – менее значимый минералокортикоидный гормон, имеет к тому же и глюкокортикоидную активность, хоть и в два раза меньшую, чем у кортизола, которая реализуется преимущественно в стимуляции глюконеогенеза печени.
- Дезоксикортикостерон является второстепенным малоактивным минералокортикостероидным гормоном, способным регулировать водно-солевой обмен, повышать силу и выносливость поперечно-полосатой мускулатуры.
Классификация
В зависимости от механизма развития Аддисоновой или по-другому бронзовой болезни выделяют:
- первичную недостаточность коры надпочечников – в основе патологии поражение непосредственно железистых структур;
- вторичную недостаточность – в результате нарушения гипоталомо-гипофизарной системы, которая в норме должна стимулировать кору надпочечников.
Острая недостаточность надпочечниковых желез называется гипоадреналовым или Аддисоновым кризом.
Особенности аддисонического криза
Развивается Аддисонический криз внезапно и может угрожать жизни человека. Низкие концентрации гормонов (кортизола, альдостерона) в кровотоке приводят к потере сознания или психозу, спутанности сознания, делирию, лихорадке, сильной рвоте и диареи, нарушениям минерального и водного баланса, болям в ногах, пояснице, животе, снижению АД и даже вызвать шок.
Причины
Аддисонова болезнь и гипофункция надпочечников может развиться в результате таких процессов и патологий как:
- туберкулезное, сифилитическое, бруцеллезное поражение;
- гнойное воспаление;
- снижение чувствительности или недостаточность АКТГ;
- прием экзогенных кортикостероидов, провоцирующий атрофию надпочечников;
- развитие негормонопродуцирующих опухолей;
- врожденная дисфункция;
- саркоидоз;
- амилоидоз;
- медикаментозная терапия, например, хлодатином, этомидатом, спиронолактоном, кетоконазолом, а также барбитуратами, блокаторами стероидогенеза.
Симптомы болезни Аддисона
Наиболее остро проявляется симптоматика Аддисоновой болезни в условиях стресса, когда происходит истощение симпатико-адреналовой системы и организм испытывает повышенную потребность в глюкокортикоидах. Патология развивается медленно и может быть не замечена в течение нескольких месяцев и даже лет, при этом она прогрессирует, и больной испытывает:
- хроническую усталость;
- мышечную слабость;
- повышенную раздражительность, тревожность, беспокойство, напряжение и вспыльчивость;
- депрессивное расстройство;
- жажду и необходимость в обильном питье;
- сильное сердцебиение и развитие тахикардии;
- изменения вкуса в пользу соленого и кислого;
- приливы тошноты, дисфагию (нарушения акта глотания), расстройства пищеварительной системы – рвоту, диарею, абдоминальные боли;
- теряет вес и утрачивает аппетит;
- обезвоживание организма и чрезмерное выделение мочи (полиурию);
- тетанию, паралич, тремор и судороги, особенно после употребления молочной продукции и накапливающихся в результате фосфатов;
- парестезии и ухудшение чувствительности конечностей;
- понижение уровня глюкозы в кровотоке (гипогликемию);
- уменьшение количества циркулирующей крови (гиповолемию).
Кроме того, развивается артериальная и достаточно часто — ортостатическая гипотензия. У женщин со стороны половой системы истощение надпочечников вызывает сбои менструального цикла, у мужчин – наблюдается эректильная дисфункция.
Важно! Одно из самых специфических проявлений заболевания, описанного Аддисоном – гиперпигментация кожных покровов тех областей, которые подвергаются солнечному облучению или большему трению. Темные пятна – мелазмы возникают по всему телу и даже на деснах, поэтому патология еще известная, как бронзовая болезнь. Лишь у 10% больных нет этого симптома и такую патологию называют «Белый Аддисон».
Известна и другая патология, описанная Аддисоном и проявляющаяся в виде желтушности покровов — анемия Аддисона-Бирмера, развивается при дефиците витамина В12 и называется еще по-другому пернициозная анемия или злокачественное малокровие.
Болезнь Аддисона-Бирмера: симптомы и особенности
В основе патологии атрофия слизистых желудка и прекращение секреции фактора Касла. Чаще всего встречается у пожилых особ и людей старше 40 лет. Помимо аутоиммуного механизма, причиной может быть строгое вегетарианство, рак, гельминтоз, резекция желудка и энтерит.
Симптомы болезни Аддисона-Бирмера сводятся к жжению языка, чувствительности, сухости и воспалению слизистых, быстрой утомляемости, головокружению, мигрени, одышке, усиленному сердцебиению, сонливости днем и ночной бессоннице. При этом присоединяются диспепсические расстройства — анорексия, диарея. Очень часто больные обращаются за медицинской помощью со значительной анемизацией.
Анемия Аддисона-Бирмера лечиться введением инъекционно витамина В12, а также направлена на нормализацию уровня гемоглобина.
Анализы и диагностика
Чтобы подтвердить Аддисонову болезнь нужно провести:
- ультразвуковое исследование надпочечников для выявления очагов поражения, например при туберкулезе;
- анализ крови для определения уровня гормонов надпочечников (кортизола), АКТГ, глюкозы, калия, натрия, ренина;
- КТ надпочечников, которое позволяет обнаружить инфаркт надпочечников, уменьшение размеров, опухолевые метастазы, амилоидоз;
- МРТ головного мозга для изучения гипоталамо-гипофизарной области и обнаружения деструктивных, опухолевых или гранулематозных процессов.
Основанием для диагностирования Аддисонического криза является:
- понижение концентрации натрия в кровотоке ниже 130 ммоль/л, выделение с мочой – меньше 10 г в сутки;
- повышение концентрации калия в кровяном русле свыше 5 ммоль/л;
- падение соотношения ионов натрия к калию до 20 единиц (в норме 32);
- низкий уровень глюкозы;
- развитие ацидоза;
- высокие концентрации мочевины, остаточного азота в анализах плазмы крови.
Лечение
Основным способом лечения первичного гипокортицизма является гормональная заместительная терапия. Недостаток кортизола можно восполнить гидрокортизоном, а альдостерона — флудрокортизона ацетатом.
Кроме того, в ходе лечения важно устранить последствия обезвоживания, провести симптоматическую терапию – ликвидировать проявления сердечной и дыхательной недостаточности, в случае обнаружения инфекции — назначить антибактериальные препараты.
Доктора
Лекарства
Доза препаратов и схема лечения должна подбираться индивидуально в зависимости от потребностей и особенностей организма.
- Кортеф — синтетический аналог природных глюкокортикостероидов, гидрокортизон в таблетках можно принимать длительно по 20-240 мг в сутки в зависимости от установленной поддерживающей дозы, при стрессе стоит увеличить дозу.
- Флоринеф (действующее вещество –флудрокортизон) – как синтетический аналог способен восполнить гипокортицизм.
- Кортинефф — обладает как глюкокортикоидным, так и минералокортикоидным действием, его длительное применение может привести к вторичным грибковым и вирусным инфекциям.
Процедуры и операции
- Антипигментационная мезотерапия – подкожные инъекции коктейлей антиоксидантов и препаратов, осветляющих меланин, например, эстракт плаценты, эмоксипин, линолевая, гликолевая кислота, поливитаминные комплексы, растительные экстракты.
- Фототермолиз или лазеротерапия — удаление пигментаций путем разрушения микрофракций кожи и пигментных клеток на уровне эпидермиса. В дальнейшем восстановление и обновление кожных покровов происходит, когда процессы синтеза меланина в организме нормализованы.
Первая помощь при аддисоновом кризе
При первых проявлениях понижения уровня в кровотоке кортизола и альдостерона больному необходимо:
- ввести внутривенно гидрокортизон (если он не в состоянии принять его перорально);
- использовать физиологический раствор (0,9% NaCl) и декстрозу.
Диета при недостаточности надпочечников

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Помимо того, что больному нужно избегать переохлаждений, стрессовых ситуаций, рекомендована диета, богатая углеводами. В рацион нужно добавить продукты с повышенным количеством аскорбиновой кислоты (черную смородину, цитрусовые, отвар шиповника) и дополнительные 15-20 г поваренной соли в день.
Чтобы предупредить гиперкалиемию, лучше ограничить потребление богатой калием кураги, изюма, бобовых, картофеля.
Последствия и осложнения
При отсутствии лечения бронзовая болезнь может привести к аддисоническому кризу, особенно при развитии инфекции, кровотечениях, травмах или операциях.
Список источников
- Лавин Н. (ред.) Эндокринология 2-е изд. Пер. с англ. — М.: Практика, 1999. — С. 183—191.
- Дедов И.И., Марова Е.И., Вакс. В.В. Надпочечниковая недостаточность этиология, патогенез, клиника, диагностика, лечение. Методическое пособие для врачей. Москва 2000.
Источник
