Болезнь крона с еленой малышевой видео


Ещё несколько лет назад считалось, что болезнь Крона сложно поддавалась лечению. Однако с тех пор появилось несколько способов терапии, которые возвращают пациентов к обычной жизни уже через пару месяцев. Рассказываем, как они работают.
Что такое болезнь Крона?
Воспалительное аутоиммунное заболевание, которое может поразить любой отдел пищеварительной системы: от полости рта до заднего прохода. Однако чаще всего страдают тонкая и толстая кишка. Учёные до сих пор не знают, что именно провоцирует воспаление: считается, что это либо микроорганизмы, либо токсины, либо компоненты пищи. Воспаление начинается в слизистой оболочке кишечника и постепенно охватывает все стенки пищеварительного тракта.
Чем опасна болезнь Крона?
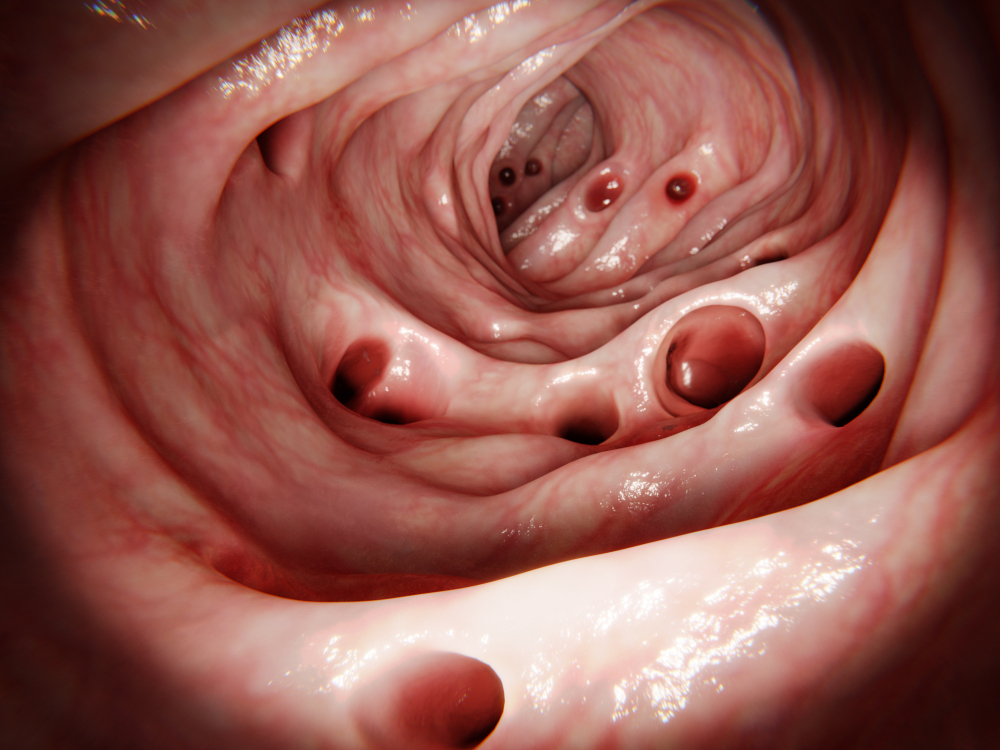 Чем больше тканей и органов поражает недуг, тем больше возникает осложнений: острая непроходимость кишечника, сильные кровотечения, перитонит, абсцессы, сужение просвета кишки, колоректальный рак.
Чем больше тканей и органов поражает недуг, тем больше возникает осложнений: острая непроходимость кишечника, сильные кровотечения, перитонит, абсцессы, сужение просвета кишки, колоректальный рак.
У кого может развиться болезнь Крона?
Чаще всего недуг проявляется в молодом возрасте. Основной причиной считается наследственная предрасположенность: патология передаётся в 70% случаев. Также факторами риска являются:
- Сильный стресс;
- Несбалансированное питание;
- Экологически неблагоприятная обстановка;
- Курение;
- Пищевая аллергия.
Какие симптомы у болезни Крона?
Они зависят от её формы:
- Острая начинается резко: повышается температура, появляются боли в правой нижней части брюшины, диарея.
- Подострая сопровождается периодической диареей, болями в области живота, похожими на схватки, общей усталостью.
- Хроническая характеризуется болью в разных местах живота, — они будут усиливаться после приёма пищи и стихать после дефекации.

Как диагностировать эту болезнь?
У заболевания нет специфических признаков, поэтому его невозможно определить с помощью стандартных лабораторных анализов. Исследования крови позволяют только предположить, что в кишечнике есть воспаление. Поэтому для точной диагностики используют следующие методы:
- Колоноскопия выявляет наличие язв;
- Гастродуоденоскопия позволяет оценить состояние слизистой двенадцатиперстной кишки, желудка и пищевода;
- Рентген кишечника выявляет эрозии и трещины слизистой кишечника;
- Компьютерная томография (КТ) используется при подозрении на осложнения — абсцессы, инфильтраты;
- УЗИ кишечника показывает, есть ли жидкость в брюшной полости;
- Магнитно-резонансная томография (МРТ) и электрогастроэнтерографическое исследование (ЭКГ) помогают оценить состояние кишечника.
Можно ли вылечить болезнь Крона?
Её можно взять под контроль. При ремиссии заболевание не беспокоит пациента, однако нужно продолжать пить препараты. При лёгких формах гастроэнтеролог назначает противовоспалительные лекарства, иммунодепрессанты и стероиды.
Операция показана при осложнениях. Обычно удаляют часть тонкой или толстой кишки. В запущенных стадиях требуется удаление всего органа.
Всех пациентов с болезнью Крона ставят на учёт у гастроэнтеролога и смежных специалистов — колопроктолога, ревматолога, терапевта, эндокринолога. Чтобы продлить ремиссию, нужно принимать выписанные препараты, сбалансированно и правильно питаться, исключить стресс и вредные привычки.
Узнать больше о методах лечения болезни Крона в России можно из сюжета программы «Жить здорово»
Источник
Лечение болезни Крона обычно включает медикаментозную терапию или в некоторых случаях хирургическое лечение. Пока не существует исцеления от данного заболевания, и нет единого лечения, которое работало бы для каждого. Врачи используют один из двух подходов к лечению – или «шаг вверх», который начитается с более мягких лекарств, или «шаг вниз», при котором людям дают сильнодействующие средства в начале лечения.
Цель медицинского лечения – уменьшить воспаление, которое вызывает симптомы. Это также улучшает долговременный прогноз путем ограничения осложнений. В лучших случаях, это может привести не только к облегчению симптомов, но и к долговременной ремиссии.
Противовоспалительные средства
Противовоспалительные средства – часто первый шаг в лечении воспалительных заболеваний кишечника. Они включают:
- Пероральные 5-аминосалицилаты. Эти лекарства могут быть полезны, если болезнь Крона поражает ободочную кишку, но они бесполезны для лечения заболевания в тонкой кишке. Они включают сульфасалазин, который содержит сульфаниламид и месаламин. Эти лекарства, особенно сульфасалазин, имеют несколько побочных эффектов, таких как тошнота, диарея, рвота, головная боль и изжога. Лекарства данной группы широко использовались в прошлом, но сейчас они, как правило, считаются лекарствами с ограниченной пользой.
- Кортикостероиды. Кортикостероиды, такие как преднизолон, могут помочь уменьшить воспаление где угодно в вашем теле, но у них есть множество побочных эффектов, включая лунообразное лицо, чрезмерное оволосение лица, ночную потливость, бессонницу и гиперактивность. Более серьезные побочные эффекты включаю повышение кровяного давления, диабет, остеопороз, переломы костей, катаракту, глаукому и повышенный риск развития инфекционных заболеваний.
Также кортикостероиды не работают у всех с заболеванием Крона. Врачи обычно используют их, только если ваш организм не отвечает на другое лечение. Новейшие типы кортикостероидов – будесонид – работает быстрее, чем обычные стероиды и имеет меньше побочных эффектов. Однако он эффективен только при болезни Крона в некоторых отделах кишечника.
Кортикостероиды не подходят для долговременного использования. Но они могут быть использованы короткими курсами (от трех до четырех месяцев) для уменьшения тяжести симптомов и инуцирования ремиссии. Они могут быть использованы совместно с иммуносупрессорами – кортикостероиды вызовут ремиссию, которую иммуносупрессоры поддержат.
Иммуносупрессоры
Этот вид лекарств также уменьшает воспаление, но местом их приложения является иммунная система, которая производит вещества, вызывающие воспаление. У некоторых людей комбинация из этих лекарств работает лучше, чем одно. Иммуносупрессанты включают:
- Азатиоприн и меркаптопурин – это наиболее широко используемые препараты для лечения заболеваний кишечника. Их прием требует точных соблюдений рекомендаций лечащего врача и регулярного контроля лабораторных показателей крови, для оценки сопротивляемости инфекциям.
В короткие сроки они могут также быть связаны с воспалением в печени или поджелудочной железе и подавлением костного мозга. В долгосрочной перспективе, хотя и редко, они могут вызывать некоторые инфекции и виды рака, включая лимфому и рак кожи. Они также могут вызывать тошноту и рвоту. Врачу следует взять анализ крови для определения – сможете ли вы принимать такие лекарства.
- Инфликсимаб, адалимумаб, цертолизумаб. Эти лекарства, называемые ТНФ-ингибиторами или «биологами», работают путем нейтрализации белка иммунной системы, известного как фактор некроза опухолей (ФНО или ТНФ). Она используются для взрослых и детей с умеренным или тяжелым течением болезни Крона для снижения выраженности симптомов. Они могут индуцировать ремиссию. Исследователи продолжают изучать данные лекарства, сравнивая их пользу.
Ингибиторы ТНФ могут использоваться вскоре после установления диагноза, особенно если врач полагает, что у вас вероятно развитие тяжелых форм болезни Крона или возникновение фистулы. Иногда они используются после того, как другие лекарства не дали эффекта. Они также могут использоваться совместно с иммуносупрессантами у некоторых людей, но эта практика несколько спорна.
Люди с некоторыми заболеваниями не могут принимать ингибиторы ТНФ. Туберкулез и другие серьезные инфекции могут быть связаны с приемом иммуносупрессантов. Поговорите со своим врачом о потенциальных рисках и проведите кожную пробу на туберкулёз, а также флюрографию и обследование на наличие гепатита В перед началом такого лечения. Они также могут вызывать некоторые виды рака, такие как лимфома и рак кожи.
- Метотрексат. Это средство, которое также используется в лечении рака, псориаза и ревматоидного артрита, в некоторых случаях используется у людей с болезнью Крона, в случае если они не реагируют должным образом на другие лекарства.
При коротком использовании побочные эффекты включают тошноту, слабость и диарею, редко препарат может стать причиной жизнеугрожающей пневмонии. Долгосрочные эффекты – угнетение костного мозга, рубцевание печени и иногда рак. Вам должны подробно разъяснить побочные эффекты.
- Циклоспорин и такролим. Эти мощные лекарства часто используются для лечения фистул, вызванных болезнью Крона, и обычно их оставляют для людей, которые не отвечают ни на какие другие виды лечения. Циклоспорин имеет серьезные потенциальные побочные эффекты, такие как повреждение печени и почек, судорги и смертельные инфекции. Эти лекарства не подходят для долгосрочного лечения.
- Натализумаб и ведолизумаб. Эти лекарства работают путем остановки действия некоторых молекул иммунных клеток – интегринов – от связывания с другими клетками в покровных слоях кишечника. Натализумаб утвержден для людей с умеренными и тяжелыми формами болезни Крона с доказательствами воспаления, которое не отвечает на другие методы лечения.
Поскольку прием этого лекарства связан с редким, но серьезным риском прогрессирующей мультифокальной лейкоэнцефалопатии – заболеванием мозга, которое обычно ведет к смерти или тяжелой инвалидности – вы должны быть включены в специальную закрытую программу распространения, чтобы использовать его.
Ведолизумаб недавно был одобрен для применения при болезни Крона. Он работает так же, как натализумаб, но не приводит к риску развитий заболеваний мозга.
- Устекинумаб. Это лекарство используется для лечения псориаза. Исследования показали его пользу при лечении болезни Крона, оно может использоваться в случае неэффективности других препаратов.
Антибиотики
Антибиотики могут уменьшить величину или полностью вылечить фистулы и абсцессы у людей с болезнью Крона. Некоторые исследователи также полагают, что антибиотики могут уменьшить количество вредных кишечных бактерий, которые играют роль в активации кишечной иммунной системы, что приводит к воспалению.
Антибиотики могут быть использованы в качестве дополнения к другим лекарствам или в случаях, когда инфекция затрагивает перианальную область. Однако нет весомых доказательств, что антибиотики эффективны при болезни Крона. Часто назначаемые антибиотики включают:
- Метронидазол. В одно время метронидазол был самым широкоупотребимым антибиотиком при болезни Крона. Однако он вызывает серьезные побочные эффекты, такие как онемение и покалывание в руках и ногах и иногда мышечную боль или слабость. Если эти побочные эффекты развились, остановите приём препарата и свяжитесь со своим лечащим врачом.
- Ципрофлоксацин. Данное лекарство, которое у некоторых людей уменьшает выраженность симптомов болезни Крона, сейчас общепринято предпочтительно метронидазолу. Редкий побочный эффект – риск разрыва сухожилий, который также увеличивается при приеме кортикостероидов.
Другие лекарства
В дополнение к контролю над воспалением, некоторые лекарства могут помочь облегчить симптомы, но всегда обсудите это с врачом, прежде чем принимать любые лекарства, продающиеся в аптеке. Основываясь на тяжести болезни Крона, врач может рекомендовать что-то из следующего:
- Противодиарейные средства. Поддержка с помощью пищевых волокон, такая как Метамуцил или Цитруцел, может помочь облегчить легкую или умеренную диарею, путем добавления массы к стулу. Для более тяжелой диареи может быть эффективным лоперамид. Противодиарейные средства следует принимать только после беседы с врачом.
- Обезболивающие. Для легкой боли врач может порекомендовать ацетаминофен, но не какие-либо другие из обычных обезболивающих, как ибупрофен или напроксен. Эти лекарства вероятно ухудшат ваши симптомы и течение заболевания целиком.
- Добавки железа. Если у вас хроническое кишечное кровотечение, то у вас может развиться железодефицитная анемия, что требует приема препаратов железа.
- Уколы витамина В-12. Болезнь крона может стать причиной дефицита витамина В-12. Этот витамин помогает предотвратить анемию, обеспечивает нормальный рост и развитие, и он необходим для правильной работы нервной системы.
- Кальций, витамин D. Болезнь Крона и стероиды, которые используются при лечении могут повысить риск развития остеопороза, так что вам могут понадобиться пищевые добавки, содержащие кальций с добавлением витамина D.
Терапия питанием
Ваш врач может порекомендовать специальную диету, которую вы будете получать через зонд для кормления (энтеральное питание) или питательные средства будут вводиться в вену (парентеральное питание) для лечения болезни Крона. Это может улучшить ваш питательный статус и позволить кишечнику отдохнуть. Такой отдых приводит к уменьшению воспаления в короткие сроки.
Ваш врач может использовать терапию питанием в течение коротких сроков и сочетать её с лекарствами, например иммуносупрессорами. Энтеральное и парентеральное питание обычно используют для того, чтобы оздоровить людей перед хирургическим вмешательством или когда другие лекарства не справляются с контролем симптомов.
Ваш доктор может также порекомендовать выборку из низковолокнистой диеты для снижения риска кишечной непроходимости, если у вас есть сужение кишечника (стриктура). Такая выборка создана для снижения объема и количества каловых масс.
Оперативное лечение
Если диета и изменения образа жизни, терапия лекарствами или другие лекарства не облегчают ваших симптомов, врач может порекомендовать хирургическое лечение. Более половины людей с болезнью Крона в течение жизни подвергнутся как минимум одной операции. Однако хирургия не исцеляет болезнь Крона.
В течение операции, хирург удаляет поврежденный отрезок пищеварительного тракта, и затем соединяет здоровые участки. Операция может быть использована для закрытия фистул и дренирования абсцессов. Обычная процедура для болезни Крона – стриктуропластика, при которой расширяют сегмент кишки, который стал слишком узким.
Польза от операции при болезни Крона обычно наступает временно. Заболевание часто возвращается, часто около соединенных участков тканей. Лучший подход – сочетать хирургическое лечение с консервативной терапией для минимизации риска рецидива.
Источник
