Болезнь при которой не растут ноги и руки
Симптомы ахондроплазии
Симптомы данного заболевания разнообразны:
- невысокий рост (у женщин 125 см, у мужчин 130 см);
- короткие руки и ноги из-за недоразвития плечевой и бедренной костей: эти кости в норме имеют наибольший рост, и задержка роста в них особенно заметна. В дальнейшем эти кости утолщаются, становятся изогнутыми, бугристыми. Это ведет к различным деформациям, которые становятся более заметными при нагрузке;
- пальцы на руках короткие, приблизительно одной длины. Указательный и средний пальцы расположены близко друг к другу, тем самым рука напоминает трезубец;
- искривление ног: они могут приобретать Х-образную или О-образную форму;
- ограничение разгибания в локтевых и коленных суставах;
- большая голова и выпуклый лоб из-за увеличенного мозгового отдела. Лицо кажется маленьким, недоразвитым;
- нос широкий, с низкой, вдавленной переносицей;
- высокое, арковидное твердое небо;
- около внутреннего угла глаза особая дополнительная складка;
- позвоночник чаще не затронут патологическим процессом, хотя в единичных случаях могут быть чрезмерные изгибы, особенно в поясничном отделе. Это проявляется нарушением походки.
- отставание в физическом развитии.
Дополнительные симптомы:
- косоглазие;
- водянка головного мозга;
- боли в пояснице.
Формы
- Наследственная форма: связана с передачей мутированного гена от родителей детям. Тип наследования — аутосомно-доминантный. Если оба родителя имеют мутированный ген, то у них рождаются больные дети.
- Спорадическая форма: мутация гена появляется от случая к случаю, наследственность в данном случае не выявлена. Такие мутации могут возникать под действием:
- естественной радиации;
- экстремальной температуры;
- образования в организме человека химических соединений – метаболитов, которые и вызывают мутагенный эффект.
Причины
- Причиной данного заболевания является мутация гена FGFR3, который отвечает за рост хрящевой ткани и окостенение.
- Рост хряща в данном случае угнетается. Это приводит к замедленному росту костей в длину и их аномальной форме.
- В большинстве случаев данное заболевание является результатом спонтанной мутации (внезапный генетический дефект).
- Факторы, которые способствуют возникновению заболевания:
- наличие данного заболевания у родителей;
- взрослый возраст родителей, особенно отца, который способствует возникновению мутации.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
Диагностика основывается на следующих методах.
- Клиническая картина.
- Низкий рост.
- Нарушение пропорции тела:
- короткие конечности;
- искривление ног;
- укороченные пальцы рук;
- большая голова из-за увеличенного мозгового отдела черепа;
- широкая вдавленная переносица.
- Данные рентгенограммы.
- Череп:
- нарушение пропорции между лицевой и мозговой частью из-за увеличения последней;
- сужение большого затылочного отверстия (отверстие, с помощью которого головной мозг соединяется со спинным).
- Кости (особенно плечевая и бедренная) короткие, стенки их достаточно толстые.
- Суставы неправильной шаровидной формы.
- Череп:
- Полимеразная цепная реакция (ПЦР). С помощью данного метода можно обнаружить мутацию в гене FGFR3.
Лечение ахондроплазии
Заболевание является наследственным, поэтому чаще применяют симптоматические лечение: человеческий гормон роста (соматотропин), который немного увеличивает темп роста костей, по крайней мере в первый год жизни. Этот гормон вводится длительно, в форме инъекций каждый день, желательно перед сном, для имитации физиологической секреции гормона.
Хирургическое лечение применяют для исправления скелетных деформаций:
- ламинэктомия — операция рассечения спинного канала, которая проводится для того, чтобы облегчить давление на спинной мозг от спинального стеноза (сужение центрального позвоночного канала);
- остеотомия — кости ноги разрезаются и закрепляются в правильном анатомическом положении. Применяется при выраженном искривлении ног. Также можно незначительно увеличить длину конечностей.
Осложнения и последствия
- Самое серьезное осложнение — сужение спинномозгового канала со сдавлением спинного мозга и нервов. Это может проявляться:
- слабостью в конечностях;
- нарушением двигательной функции;
- снижением чувствительности;
- нарушением тазовых органов (например: недержание мочи и кала, снижение половой функции у мужчин).
Профилактика ахондроплазии
- Профилактические методы включают медико-генетическое консультирование и пренатальную диагностику (дородовую диагностику с целью обнаружения патологии плода на стадии внутриутробного развития).
- Наличие больных в родословной является прямым показанием к медико-генетическому консультированию. Врач-генетик совместно со специалистами клинической диагностики уточняет генетическую ситуацию в семье, дает заключение о риске повторного рождения больного ребенка и необходимости пренатальной диагностики.
- В случае обнаружения гена у больных родителей предупредить заболевание невозможно, так как дети получают генетический материал вместе с мутированными генами, которые вызывают данное заболевание.
Источник

Ахондроплазия – это врожденное заболевание, при котором нарушается процесс роста костей скелета и основания черепа. Причиной развития патологии является генетическая мутация. Часть плодов гибнет внутриутробно. При рождении нарушения заметны с первых дней жизни: головка увеличена, конечности укорочены. В последующем наблюдается выраженное отставание в росте рук и ног при нормальном размере туловища, возникают вальгусные и варусные деформации конечностей, деформации позвоночника. Ахондроплазия диагностируется по данным осмотра, специальных измерений и рентгенографии. Лечение симптоматическое, направлено на предотвращение и устранение грубых деформаций.
Общие сведения
Ахондроплазия (врожденная хондродистрофия, болезнь Парро-Мари, диафизарная аплазия) – генетическое заболевание, при котором наблюдается укорочение конечностей в сочетании с нормальной длиной туловища. Характерными особенностями являются низкий рост (130 и менее см.), изогнутый вперед позвоночник, седловидный нос и относительно большая голова с выступающими лобными буграми. По данным специалистов в сфере травматологии и ортопедии, ахондроплазия возникает у одного из 10 тысяч новорожденных, женщины страдают чаще мужчин. Способов полностью излечить ахондроплазию, восстановив рост и пропорции тела, в настоящее время не существует. Лечение направлено на минимизацию негативных последствий болезни.
Причины ахондроплазии
В основе патологии лежит нарушение развития костей вследствие генетически обусловленной дистрофии эпифизарных хрящей. Причиной развития заболевания является мутация гена FGFR3. В 20% случаев ахондроплазия передается по наследству, в 80% развивается в результате впервые возникшей мутации. Из-за хаотичного расположения клеток ростковой зоны происходит нарушение нормального процесса окостенения. В результате рост костей замедляется. При этом поражаются только кости, растущие по энхондральному типу: трубчатые кости, кости основания черепа и т. д. Кости свода черепа, растущие из соединительной ткани, достигают положенного размера, что приводит к несоответствию пропорций между головой и телом, становится причиной характерного изменения формы черепа.
Симптомы ахондроплазии
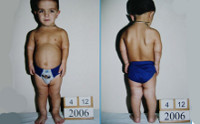
Нарушение анатомических пропорций заметно уже при рождении: ребенок имеет относительно большую голову, короткие ручки и ножки. Лоб выпуклый, мозговая часть черепа увеличена, затылочные и теменные бугры выпирают. В отдельных случаях возможна гидроцефалия. Отмечаются нарушения строения лицевого скелета, возникшие вследствие неправильного развития костей основания черепа. Глаза пациентов с ахондроплазией широко расставлены, находятся глубоко в орбитах, около внутренних углов глаз есть дополнительные складочки. Нос седловидный, сплющенный, с широкой верхней частью, лобные кости заметно выступают вперед, верхняя челюсть также значительно выступает вперед над нижней. Язык грубый, небо высокое.
Нижние и верхние конечности больных ахондроплазией равномерно укорочены, в основном – за счет проксимальных сегментов (бедер и плеч). Ручки новорожденного ребенка достают только до пупка. Все сегменты конечностей несколько искривлены. Стопы широкие и короткие. Ладони широкие, II-V пальцы короткие, практически одинаковой длины, I палец длиннее остальных. В первые месяцы жизни у пациентов с ахондроплазией на конечностях видны жировые подушки и кожные складки. Туловище нормально развито, грудная клетка не изменена, живот выпячен вперед, а таз наклонен кзади, поэтому ягодицы выступают сильнее, чем у здоровых детей.
У грудных детей с ахондроплазией чаще, чем у их здоровых сверстников, развивается внезапная смерть во сне. Предполагается, что причиной гибели в таких случаях является сдавление продолговатого мозга и верхней части спинного мозга из-за аномалии формы и размера затылочного отверстия. Кроме того, для детей страдающих ахондроплазией характерны нарушения дыхания из-за особенностей строения лица, больших миндалин и небольшой грудной клетки.
На 1-2 году жизни из-за нарушения мышечного тонуса у больных ахондроплазией может формироваться шейно-грудной кифоз, исчезающий после начала ходьбы. У всех детей отмечается некоторое отставание в физическом развитии. Они начинают держать головку только после 3-4 месяцев, учатся сидеть в 8-9 месяцев и позже и начинают ходить в 1,5-2 года. При этом интеллектуальное развитие пациентов с ахондроплазией обычно остается в пределах нормы, психических отклонений нет.
По мере взросления из-за извращения эпифизарного роста костей при нормальном периостальном росте кости все больше утолщаются, изгибаются, становятся бугристыми. Из-за повышенной эластичности эпифизарных и метафизарных отделов трубчатых костей возникают варусные деформации конечностей, быстро прогрессирующие при ранней нагрузке. Искривление еще больше усугубляется вследствие чрезмерной тяги хорошо развитых мышц и значительной массы нормально развивающегося туловища. Из-за нарушения нормальной оси конечностей у больных ахондроплазией формируются плосковальгусные стопы, коленные суставы становятся разболтанными.
Возникает ряд характерных для ахондроплазии деформаций. Бедренные кости искривляются и скручиваются внутрь в нижних отделах. Из-за неравномерного роста костей голени малоберцовая кость в верхнем отделе «выдвигается» вверх и перестает сочленяться с большеберцовой, а в нижнем «перекашивает» вилку голеностопного сустава. В результате голеностопный сустав разворачивается на 10-15 градусов внутрь, стопа уходит в положение супинации под углом 10-20 градусов. Верхние конечности также искривляются, особенно в области предплечий. Укорочение верхних конечностей сохраняется, однако у взрослых пациентов с ахондроплазией пальцы достают уже не до пупка, а до паховой складки.
У взрослых больных отмечается дефицит роста, обусловленный, в основном, укорочением нижних конечностей. Средний рост женщин составляет 124 см, мужчин – 131 см. Сохраняются и даже становятся более выраженными изменения головы и лицевого скелета: увеличенная мозговая часть черепа, выступающий и нависающий лоб, глубокая переносица, видимое нарушение прикуса. Возможно косоглазие.
Осложнения
Пациенты с ахондроплазией склонны к ожирению. Из-за зауженных носовых ходов у них часто развиваются средние отиты, формируется кондуктивная тугоухость. Из-за обструкции верхних дыхательных путей могут выявляться признаки дыхательной недостаточности. При ахондроплазии достаточно часто наблюдается сужение спинномозгового канала. Обычно оно возникает в поясничном, реже – в шейном или грудном отделе позвоночника. Может проявляться нарушениями чувствительности, парестезиями и болями в ногах. В тяжелых случаях возможно нарушение функции тазовых органов, парезы и параличи.
Диагностика
Постановка диагноза ахондроплазия производится детским ортопедом, не вызывает затруднений из-за характерного внешнего вида и пропорций тела пациента. Всех детей подробно осматривают, чтобы оценить степень отклонений от нормального развития скелета, данные заносят в таблицу. Эта таблица регулярно дополняется по мере роста ребенка, а внесенные в нее данные сравниваются со стандартной таблицей, специально составленной для больных с ахондроплазией.
Для оценки состояния различных органов и систем проводится комплексное обследование, назначаются консультации различных специалистов. Для исключения гидроцефалии новорожденных детей с ахондроплазией осматривает нейрохирург, при подозрении на гидроцефалию назначается МРТ головного мозга или более доступная компьютерная томография. Для изучения состояния носовых ходов и ЛОР-органов больных ахондроплазией направляют на консультацию к отоларингологу. Может также потребоваться консультация пульмонолога.
При рентгенографии черепа выявляется диспропорция между лицевой и мозговой частью. Затылочное отверстие уменьшено в размере, нижняя челюсть и кости свода черепа увеличены. Турецкое седло имеет характерную башмакообразную форму и плоское, удлиненное основание. Рентгенография грудной клетки при ахондроплазии обычно без изменений, в отдельных случаях грудина выдается вперед и несколько изогнута. Возможно утолщение ребер и их деформация в области перехода в хрящевые дуги. Иногда отсутствуют нормальные анатомические изгибы ключиц.
На снимках позвоночника больных ахондроплазией грубых изменений, как правило, также не выявляется, физиологические изгибы выражены слабее, чем у здоровых людей, при этом может выявляться поясничный гиперлордоз. Рентгенография таза свидетельствует об изменении размера и формы крыльев подвздошных костей – они имеют прямоугольную форму, развернуты и укорочены. Определяется также горизонтальное расположение крыши вертлужных впадин.
При рентгенографии трубчатых костей у пациентов с ахондроплазией выявляется укорочение и истончение диафизов, утолщение и бокаловидное расширение метафизов. Эпифизы погружены в метафизы по типу шарниров. На рентгенографии суставов видны деформация и неконгруэнтность суставных поверхностей, расширение суставных щелей и нарушение формы эпифизов. Рентгенограммы коленного сустава больных ахондроплазией свидетельствуют об удлинении малоберцовой кости, при рентгенографии голеностопного сустава определяется ротация и супинация.
Лечение ахондроплазии
Полное излечение пациентов силами современной ортопедии пока невозможно. Предпринимались попытки проводить лечение с использованием гормона роста, однако достоверных свидетельств эффективности этой методики при ахондроплазии получить не удалось. В раннем возрасте проводится консервативная терапия, направленная на укрепление мышц и профилактику деформации конечностей. Больным ахондроплазией назначают ЛФК, массаж, рекомендуют носить специальную ортопедическую обувь и т. д. Проводится профилактика ожирения.
Хирургические вмешательства при ахондроплазии показаны при выраженных деформациях конечностей и сужении спинномозгового канала. Для коррекции деформаций выполняется остеотомия, для устранения спинального стеноза – ламинэктомия. В ряде случаев также осуществляются операции для увеличения роста. Удлинение конечностей при ахондроплазии обычно проводится перекрестно, в два этапа: сначала удлиняется бедро с одной стороны и голень с другой, затем выполняются оперативные вмешательства на оставшихся сегментах.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2013;
проверки требуют 49 правок.
Фибродисплазия оссифицирующая прогрессирующая или ФОП (от лат. fibrō «волокно» + dis «расстройство, нарушение» + др.-греч. πλάσις «строение, структура»; лат. os, ossis «кость» + facio «делать» = «окостенение») —
«мягкая соединительная ткань, которая прогрессивно превращается в кость». Очень редкое и тяжёлое по своему течению генетическое заболевание, при котором мышцы, сухожилия и связки постепенно превращаются в кости. Процесс прогрессирует с годами, начинаясь обычно в пределах десятилетнего возраста у детей с мутацией определенного гена. Самые ранние зарегистрированные случаи относятся ко времени XVII и XVIII столетий. В 1692 французский врач Гай Пэтин встретился с пациентом, который имел ФОП и упоминал встречу в своих письмах. В 1736, британец врач Джон Фрек описал подробно подростка, диагноз которого включал набухания по всей спине.
Болезнь стала известной как миозит оссифицирующий прогрессирующий, что означает «превращение мышцы прогрессивно в кость». Название было официально изменено на фибродисплазию оссифицирующую прогрессирующую в 1970-х доктором Виктором Маккьюзиком из Школы медицины Университета имени Джонса Хопкинса, которого считают отцом современной медицинской генетики, в качестве обоснования он привел то что другие мягкие (или волокнистые — fibro) ткани в дополнение к мышцам (например, сухожилия и связки) могут быть затронуты окостенением.
Также заболевание относится к врожденной наследственной патологии с аутосомно — доминантным типом наследования. Оно характеризуется неуклонно прогрессирующим течением, приводит к значительным нарушениям функционального состояния опорно-двигательного аппарата, глубокой инвалидизации больных и преждевременной их смерти, причем преимущественно в детском и молодом возрасте. Основу фибродисплазии составляет формирование воспалительных процессов в сухожилиях, связках, фасциях, апоневрозах и мышцах, что в конечном итоге приводит к их кальцификации и окостенению. Болезнь ещё называют «Болезнь второго скелета», так как там, где в организме должны происходить штатные противовоспалительные процессы, начинается рост кости. У болезни нет расовой, половой, географической предрасположенности. Чаще всего болезнь возникает как результат спонтанной новой мутации.
Лучшими в мире специалистами по этой болезни коллегами считаются сотрудники Лаборатории Маккея при Пенсильванском Федеральном Университете под руководством Доктора Медицины Фредерика Каплана Kaplan, Frederick[2]. Это единственная в мире научная лаборатория, занимающаяся именно Фибродисплазией.
В России генетическую диагностику по этому заболеванию проводят в медико-генетическом научном центре РАМН в Москве, ул. Москворечье д. 1[3] Терапевтическое лечение в Москве проводят в НИИ Ревматологии проф. Никишина И.П. и в ММА им. Сеченова проф. Голованова Н.Ю.[1] В Иркутске — в Иркутском государственном медицинском университете
д.м.н. Калягин А.Н.[2], в Казани — в Казанской Государственной Медицинской Академии д.м.н. Мальцев С.В.[3] (недоступная ссылка)
Симптомы[править | править код]
Дети, рожденные с фибродисплазией, отличаются характерной патологией большого пальца ноги — одна или несколько фаланг пальца искривлены вовнутрь и иногда в нем не хватает сустава. Этот палец и дает 95-процентную вероятность диагностирования заболевания у ребенка. Также болезнь характеризуется обострениями, как правило, без видимых причин. Обострения бывают нескольких видов, самое распространенное — появление под кожей ребенка уплотнений размером от одного до десяти сантиметров неопределимого характера, на шее, спине, предплечьях в возрасте до 10 лет, в любом другом месте в более старшем возрасте. Одним из признаков является отек мягких тканей головы, как при незначительном повреждении (ушиб, укус насекомого, царапина), так и при сильных травмах. Отек не спадает до месяца, не реагирует ни на какую медикаментозную терапию. На месте уплотнений могут возникать оссификации, которые не нуждаются ни в каком лечении и не поддаются никаким препаратам. Болезнь часто путают с раком и другими заболеваниями, подобные затвердения пытаются удалять, что приводит к ещё более бурному росту «лишних» костей, и является основной причиной инвалидизации страдающих этим заболеванием на данный момент.
Исследования на всех уровнях предполагают участие и реакцию иммунной системы в ФОП. Присутствие макрофагов, лимфоцитов и тучных клеток на ранних стадиях ФОП. Макрофаги и лимфоциты в пораженной болезнью мускулатуре, обострения после вирусной инфекции, спонтанность наступления обострений, и чувствительность ранних обострений к кортикостероидам, убеждают нас в причастности иммунной системы в патогенезе нарушений в ФОП. ФОП характеризуется лентовидными, пластиноподобными, прослоечными кальцификациями и заменяет скелетные мускулы и соединительные ткани через процесс внутрихрящевого окостенения, что приводит к опоясывающему конкретный регион окостенению и постоянной неподвижности. ФОП типично начинается в шейном отделе, мышцах спины, около позвоночника, на голове, в плечевых суставах и соседствующих областях, позже болезнь опускается в брюшной, бедренный отдел и отдалённые от центра области. Несколько скелетных мускулов включая диафрагму, язык, и около-глазные мускулы не могут быть затронуты ФОП. Сердечная мускулатура и гладкая мускулатура так же никогда не затрагивается болезнью. Формирование кости в ФОП является эпизодическим, но последствия этого всеобъемлющи.
Лечение[править | править код]
Вспышки ФОП являются спорадическими и непредсказуемыми, и есть огромная разница в каждом индивидуальном проявлении. Несколько базовых научных исследований подтвердили невозможность предсказать начало, силу, последствия и продолжительность обострения ФОП, хотя особенности анатомических патологий уже были описаны. Редкость ФОП и её непредсказуемая природа делает чрезвычайно трудным оценку эффективности любого терапевтического вмешательства, факт, признанный 1918 году врачом Джулиус Розенстирн :
«Болезнь развивается со всеми видами средств и альтернатив дефектного метаболизма; каждое отдельное терапевтическое вмешательство с более или менее отмеченным успехом, наблюдаемым исключительно его оригинальным автором, в будущем раскритиковывается любым последователем. Во многих случаях, признаки болезни исчезают часто спонтанно, таким образом, терапевтический эффект (любого лечения) не может быть полностью подтвержден своей эффективностью.»
[источник не указан 2475 дней]Джулиус Розенстирн
В настоящее время не существует никаких доказанных эффективных методов профилактики или лечения ФОП. С открытием гена ФОП стало возможным понимание патогенеза заболевания. Перспективной является непосредственная работа с геномом, но в настоящее время данные методы лечения находятся лишь на стадии предварительных лабораторных исследований и не применяются в клинической практике.
Генетический аспект и будущее лечение[править | править код]
В 2006 году исследовательская группа из Университета штата Пенсильвания открыла ген, мутация в котором приводит к этому заболеванию. Чтобы идентифицировать хромосомное местоположение для гена ФОП, консервативной связки всего генома, анализ проводился с помощью наблюдения за пятью семьями с самыми однозначными особенностями ФОП. Этот подход идентифицировал связку ФОП к хромосоме 2q23-24.
Генотерапия: В настоящее время идет работа над генными блокаторами мутации в гене ACVR1/ALK2.В декабре 2012 продолжаются опыты по лечению гетеротопической оссификации лабораторным мышам. Препарат показал свою действенность как в генетически обусловленной так и в посттравматической оссификации. Золотой стандарт для всех исследований нового препарата — тройной слепой перекрестный метод с применением плацебо, но такие исследования будет достаточно трудно провести при ФОП, ввиду малого количества пациентов с болезнью в уже развитой стадии, неоднозначным патогенезом болезни, а также большой разницей в проявлениях обострений у пациентов.
Ввиду того, что фибродисплазия является чрезвычайно редким заболеванием, с разной тяжестью проявлений, экспериментальным методам лечения предстоит пройти серьёзную оценку на предмет дозировки и продолжительности курса.
14 июля 2014 года начата фаза 2 клинических исследований на людях препарата «Паловаротен»[4]. Исследования проводятся в Сан-Франциско, Филадельфии и Париже.
Примечания[править | править код]
Ссылки[править | править код]
- Сайт российской межрегиональной организации помощи пациентам с заболеванием фибродисплазия «Живущие с ФОП и их друзья»
- The International FOP Association Международная ассоциация ФОП
- [4]
- Михалева Г. В., Сермягина И. Г., Геппе Н. А., Рябова Т. В. Клинические и рентгенологические проявления оссифицирующей прогрессирующей фибродисплазии у детей.
Источник