Болезни малого таза и их симптомы

Таз делится на два отдела: верхний и нижний. Первый в основном заполнен петлями кишечника. Во втором находятся мягкие ткани, костные структуры, лимфатические узлы, сосуды, мочевой пузырь, прямая кишка, у мужчин предстательная железа и семенные пузырьки, у женщин яичники, матка с придатками и влагалище. Из-за наличия анатомических особенностей симптомы заболеваний малого таза у мужчин и женщин могут отличаться. Развитие клиники зависит от того, где локализуется патологический процесс.
Классификация заболеваний ОМТ у мужчин и женщин и характерные признаки
 Для описания полной картины возможных отклонений медики используют систематизацию по характеру патологических изменений.
Для описания полной картины возможных отклонений медики используют систематизацию по характеру патологических изменений.
Большинство заболеваний органов малого таза относятся к воспалительному типу. Они возникают по причине передачи инфекции половым путем или через кровь.
У женщин подобные процессы способны вспыхивать после аборта или применения внутриматочной контрацепции (спирали). У каждой патологии свои отличительные признаки.
| Название | Кто болеет | Локализация воспаления | Причины заболевания | Клиника |
| Уретрит | Мужчины | Стенки мочеиспускательного канала | Инфицирование бактериальными агентами, лучевое, токсическое воздействие, травмы, проведение медицинских процедур (катеризация) | Резкие боли внизу живота, жжение и рези при мочеиспускании, патологические выделения |
| Баланопостит | Мужчины, которым не было выполнено обрезание | Головка полового члена и крайняя плоть | Заражение болезнетворными бактериями через незащищенный половой акт с женщиной, у которой в острой фазе развивается дисбактериоз влагалища. Оральный секс с партнершей, у которой в ротовой полости развивается воспалительный процесс | Зуд, жжение, боль, высокая чувствительность головки. Сухость, покраснение кожи, ярко-красные точки, трещины или маленькие язвочки. Все это сопровождается неприятным запахом. За счет отечности крайней плоти член выглядит припухшим |
| Эпидидимит | Мужчины | Придаток яичка | Наличие хронических воспалительных процессов, осложнение после гриппа, ангины или пневмонии, травмы мошонки, промежности, застойные явления в области малого таза | Начало всегда острое, значительно увеличивается в размерах мошонка, в одной ее половине появляется боль, которая усиливается при ходьбе. Со временем распространяется в пах, отдается в крестцовом отделе позвоночника. Пораженная сторона краснеет, из-за оттека теряет складчатость. Больной жалуется на общее недомогание, температура тела поднимается до 39 градусов |
| Простатит | Мужчины | Предстательная железа | Восходящая инфекция, общее переохлаждение, нарушение ритма половой активности, наличие хронических очагов инфекции (бронхит, холецистит) | Болезненное и затрудненное мочеиспускание, сексуальные расстройства, гной или кровь в моче |
| Сальпингит | Женщины | Маточные трубы | Восходящие инфекции, вызванные заражением стафилококками, стрептококками, энтерококками, бактероидами, протеем, грибками Candida. Родовые травмы, опущение влагалища, выскабливание матки, удаление спирали | Боли внизу живота, отдающиеся в крестец и в прямую кишку, повышение температуры тела, озноб, тошнота, метеоризм, рвота |
| Аднексит | Женщины | Одновременное поражение яичников и маточных труб | Восходящая инфекция | Боль со стороны воспаления, недомогание, подъем температуры тела, симптомы общей интоксикации |
| Кольпит | Женщины | Влагалище | Поражение условно-патогенными микроорганизмами, заражение инфекциями, передающимися половым путем, сбои в эндокринной системе, длительные курсы антибиотиков, аллергические реакции на гигиенические средства и контрацептивы | Обильные бели, зуд, боли внутри влагалища |
| Бартолонит | Женщины | Железы, находящейся в преддверии влагалища | Поражение самой железы или ее выводного протока условно-патогенными бактериями. Инфекция может попасть через кровь или выводные протоки при нарушении правил личной гигиены, беспорядочных половых контактах | Покраснение и отек одной половой губы, дискомфорт при движении, повышение температуры тела |
| Цистит | И мужчины, и женщины | Мочевыводящие пути и слизистая мочевого пузыря | У мужчин спровоцировать заболевание способна инфравезикальная обструкция (подпузырное сдавливание мочеточника). У женщин ЗППП, гормональные нарушения | Частые позывы к мочеиспусканию, рези при излитии мочи, боли в надлобковой области, появление в моче крови |
Все воспалительные процессы, протекающие в малом тазу, могут иметь инфекционную и неинфекционную природу. Инфекционные делятся на специфические и неспецифические. К первым относится гонорея, сифилис, трихомониаз, туберкулез. Ко вторым микоплазмоз, уреаплазмоз, хламидиоз, цитомегаловирус. В отдельную группу выделяют заболевания, развитие которых провоцирует заражение стафилококками, стрептококками, кишечной палочкой.
Новообразования
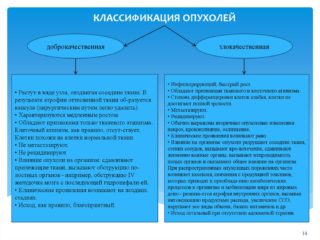 Список болезней органов малого таза у мужчин и у женщин необходимо дополнить патологиями, связанными с формированием доброкачественных и злокачественных новообразований. Они возникают по причине нарушения механизмов контроля роста, деления и дифференцировки клеток.
Список болезней органов малого таза у мужчин и у женщин необходимо дополнить патологиями, связанными с формированием доброкачественных и злокачественных новообразований. Они возникают по причине нарушения механизмов контроля роста, деления и дифференцировки клеток.
Доброкачественные новообразования растут медленно, частично сохраняют функции пораженной ткани, сдавливают соседние структуры, но никогда не проникают в них. Они хорошо поддаются хирургическому лечению. К подобным патологическим состояниям у женщин можно отнести миому матки и атеромы яичника, у мужчин фиброму, гемангиому, липому полового члена, гиперплазию простаты и аденому предстательной железы.
Злокачественные опухоли очень агрессивны. Они растут быстро, формируются благодаря атипичному делению клеток, проникают в другие ткани и распространяют свои метастазы по всему организму. Среди подобных заболеваний органов малого таза у женщин по статистике 80% от всех онкологических случаев составляет рак яичника, 64% — рак шейки матки, 30% — рак матки. У мужчин на первом месте стоит онкология простаты, на втором яичка.
Диагностика и методы терапии
 При обнаружении проблем, связанных с органами малого таза, необходимо обращаться к гинекологу или к урологу. При первой встрече врач собирает и анализирует жалобы, производит осмотр и берет мазок на изучение микрофлоры гениталий. Пациенту могут быть назначены анализы крови и мочи.
При обнаружении проблем, связанных с органами малого таза, необходимо обращаться к гинекологу или к урологу. При первой встрече врач собирает и анализирует жалобы, производит осмотр и берет мазок на изучение микрофлоры гениталий. Пациенту могут быть назначены анализы крови и мочи.
Если мазки на генитальные инфекции оказывается малорезультативными, проводится УЗИ. Когда оно показывает наличие опухоли, выписывается направление на КТ или МРТ. Такие методы обследования позволяют определить границы патологического процесса, его размеры, стадию развития образования. Для подтверждения диагноза производится биопсия с последующей гистологией.
Чем раньше начинается лечение, тем меньше вероятность осложнений. Воспалительные процессы, вызванные инфекцией, купируются приемом антибиотиков или противогрибковых препаратов, местными процедурами. Курс длится семь, десять дней. Когда острая фаза заканчивается, подключается физиотерапия. При наличии абсцессов производится лапароскопическая операция. Половой партнер тоже должен пройти обследование и лечение.
За доброкачественными опухолями наблюдают. В случае их активного роста удаляют хирургическим путем. Злокачественные образования лечатся радикально, для закрепления эффекта назначается облучение или химиотерапия.
Возможные осложнения и последствия
Любые патологии инфекционной природы способны стать причиной образования спаечных процессов, абсцессов, перитонита, сепсиса. У женщин хронические формы приводят к внематочной беременности, к появлению бесплодия.
Наличие любой опухоли вызывает нарушение функций органов половой системы, у онкологии высокие риски смертности.
Профилактические меры
 Предупредить болезни органов малого таза можно, соблюдая несложные правила:
Предупредить болезни органов малого таза можно, соблюдая несложные правила:
- использовать барьерную контрацепцию (презервативы);
- проходить регулярные обследования у гинеколога или уролога;
- воздерживаться (женщинам) от полового контакта до полного закрытия шейки матки после родов, выкидыша или абортов.
При обнаружении первых признаков заболевания немедленно обращаться за медицинской помощью. Профилактика ЗППП является основой предотвращения развития онкологии.При своевременном правильном лечении прогнозы всегда благоприятные.
Источник
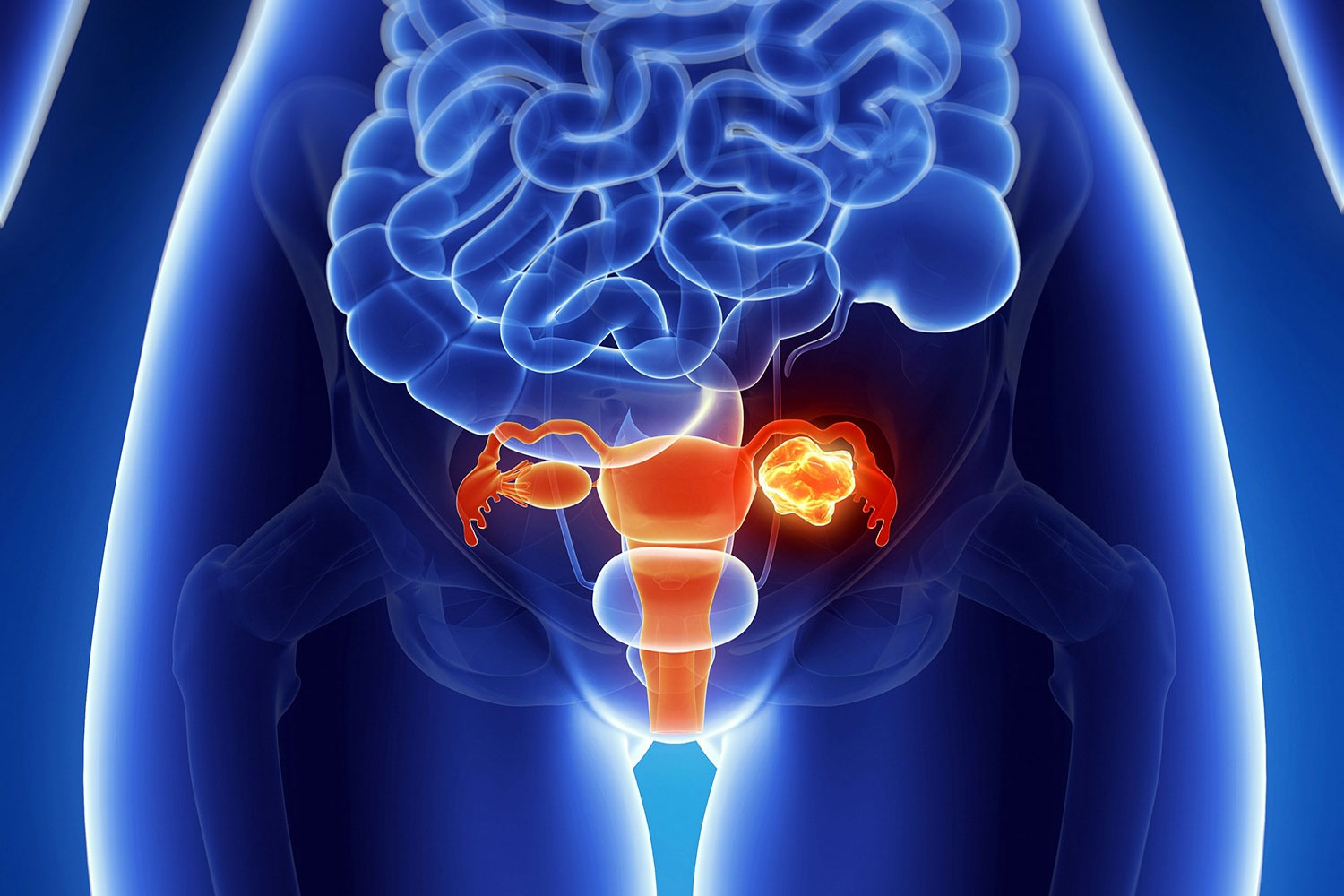
Заболевания органов малого таза у мужчин и женщин
Органы малого таза женщины включают в себя такие органы и системы, как:
• тело и шейка матки,
• яичники,
• влагалище,
• мочевой пузырь,
• прямая кишка,
• лимфатические узлы,
• мягкие ткани,
• костные структуры
Органы малого таза мужчин включают в себя такие органы и системы, как:
• предстательная железа,
• семенные пузырьки,
• мочевой пузырь,
• прямая кишка,
• лимфатические узлы,
• мягкие ткани,
• костные структуры малого таза
С проблемами со здоровьем, касающимися области малого таза, нужно обращаться к гинекологу, урологу, нефрологу или проктологу (в зависимости от заболевания).
Основными симптомами заболеваний органов, локализованных в области малого таза можно назвать:
- Боль в области органов малого таза (тянущая, ноющая или острая), а также боль в пояснице.
- Повышение температуры тела.
- Ощущение усталости.
- Сбои в менструальном цикле.
- Боль во время полового акта.
- Боль при мочеиспускании.
- Аномальные выделения из влагалища / уретры и др.
Большинство заболеваний органы малого таза относят к воспалительному типу. Возникают они в результате передачи инфекции половым путем или через кровь, проведенного аборта, применения внутриматочного вида контрацепции (то есть спирали) и мн. др.
К таким заболеваниям относятся:
- уретрит,
- простатит,
- сальпингит,
- кольпит,
- бартолонит,
- цистит и др.
Воспалительные заболевания органов малого таза могут иметь инфекционную и неинфекционную природу. Инфекционные патологии бывают специфическими, например
- гонорея;
- гонорейный уретрит;
- сифилис;
- трихомониаз;
- туберкулез и пр.
А также могут быть неспецифическими:
- микоплазмоз;
- уреаплазмоз;
- хламидиоз;
- цитомегаловирус и др.
В отдельную группу выделяют заболевания, вызванные стафилококком, стрептококком, кишечной палочкой.
При подозрении на заболевание органов малого таза врачи назначают ультразвуковое исследование (УЗИ). Если полученных данных недостаточно, то для уточнения диагноза врач может назначить магнитно-резонансную томографию органов малого таза.
Так как воспалительные процессы органов малого таза часто дают начало онкологическим заболеваниям, необходимость в проведении МРТ может возникнуть при малейшем подозрении на наличие патологического процесса. Процедура МРТ малого таза показывает наличие онкологии еще на начальной стадии, что существенно увеличивает шансы на выздоровление.
Показания к проведению МРТ органов малого таза:
подозрения на опухоль и метастазы в органах малого таза;
аномалии формирования органов этой области;
подозрение на острые хирургические патологии, такие как разрыв кисты или апоплексия яичника;
различные травмы органов малого таза;
эндометриоз;
постоянные болевые ощущения в области крестца и малого таза неясного происхождения;
воспалительные патологии, такие как аднексит или эндометрит у женщин и везикулит или простатит у мужчин;
подозрения на заболевания прямой кишки;
вероятность развития кисты яичников;
влагалищные кровотечения неясного происхождения;
бесплодие, не имеющее объективных причин;
- опухолевые образования в области мошонки.
Возврат к списку
Источник
Инфекционные заболевания, передаваемые половым путем, представляют не только медицинскую, но социальную и психологическую проблему в современном обществе.
Многие из инфекций, в том числе бактериальных, вирусных и паразитарных, включая ВИЧ, передаются, главным образом, при половых контактах. Некоторые также передаются от матери ребенку во время беременности, родов и грудного вскармливания.
ВОЗ считает, что во всем мире более 340 миллионов мужчин и женщин от 15 до 49 лет впервые инфицируются бактериальными и протозойными инфекциями, передаваемыми половым путем (сифилисом, гонореей, хламидийными половыми инфекциями и трихомонозом) ежегодно. Поэтому, своевременное выявление, профилактика и борьба с ИППП являются важными аспектами охраны здоровья населения.
Инфекции ИППП
Инфекции, передаваемые половым путем, могут протекать бессимптомно или с невыраженными симптомами, при этом они могут вызывать тяжелые осложнения, такие как: бесплодие, внематочную беременность, хронические болезни и даже преждевременную смерть. У неродившихся и новорожденных детей хламидийные инфекции, гонорея и сифилис могут вызывать тяжелые и часто угрожающие жизни последствия, включая врожденные заболевания, пневмонию новорожденных и низкий вес при рождении. Инфицирование вирусом папилломы человека увеличивает вероятность развития рака шейки матки, являющегося второй ведущей причиной смерти у женщин во всем мире от онкологических заболеваний, ежегодно уносящих жизни 240 000 женщин. Значительно возрастает риск заражения или передачи ВИЧ.
К инфекциям, передаваемым половым путем, относятся:
- Папилломавирусная инфекция.
- Урогенитальный хламидиоз.
- Урогенитальный трихомониаз
- Генитальный герпес
- Микоплазменная инфекция
- Цитомегаловирусная инфекция
Симптомы ИППП
Несмотря на различие биологических свойств этих возбудителей, все они вызывают сходные симптомы и заболевания урогенитального тракта.
Симптомы, вызванные выперечисленными возбудителями, могут быть следующими:
- выделения из половых путей (от молочного цвета, творожистых до жёлто-зелёных пенистых выделений)
- зуд, жжение
- отечность тканей влагалища и вульвы (наружных половых органов)
- высыпания на наружных половых органах в виде пузырьков, которые в дальнейшем вскрываются с образованием эрозий
- пальцеобразные или бородавчатые разрастания единичные, множественные и сливные (в виде цветной капусты) образования
- диспареуния (дискомфорт или болезненность в области наружных половых органов и малого таза, возникающие при половом сношении)
- дизурия (дискомфорт или болезненность при мочеиспускании)
Один из первых признаков возможного инфицирования ИППП – выделения из половых путей. Этот симптом может быть вызван целым рядом заболеваний.
Трихомониаз
Широко распространенное заболевание мочеполовой системы, вызываемое простейшим одноклеточным паразитом Trichomonas vaginalis и сопровождающееся обильными пенистыми выделениями.
Однако, современное течение трихомониаза отличает стертые признаки воспалительного процесса, выявляющиеся лишь при тщательном осмотре пациентки врачом. Могут возникать периодические обострения, которые чаще всего обусловлены половыми сношениями, употреблением алкоголя, снижением сопротивляемости организма, нарушениями функции яичников.
Урогенитальный хламидиоз (Chlamydial Genitourinary Infections)
Высококонтагиозное инфекционное заболевание, поражающее преимущественно мочеполовую систему, вызываемое определенными серотипами хламидий (Chlamydia trachomatis), передающееся половым путем, ведущее к развитию воспалительных изменений органов мочеполовой системы и оказывающее существенное влияние на генеративную функцию женщины. Так, например, хламидии выявляются у 80% женщин, бывших половыми партнерами инфицированных хламидиями мужчин. Больные, не имеющие выраженных симптомов болезни, представляют особую эпидемиологическую опасность при этих инфекциях. Заболевание является причиной образования выраженного спаечного процесса малого таза, трубно-перитонеального бесплодия.
Урогенитальные микоплазмы
Урогенитальные микоплазмы ( уреаплазма уреалитика, уреаплазма парвум, микоплазма гениталиум, микоплазма хоминис) является условно-патогенными микроорганизмами, но способны при определенных условиях вызывать такие заболевания, как уретрит, простатит, пиелонефрит, артрит, послеродовый эндометрит, патологию беременности, плода и новорожденного, сепсис и др. Эти микроорганизмы выделены как возможные этиологические агенты неспецифических негонококковых уретритов, воспалительных заболеваний органов малого таза и бактериального вагиноза.
Генитальный герпес
Хроническое, рецидивирующее, вирусное заболевание, передающееся преимущественно половым путем. Основным возбудителем генитального герпеса в большинстве случаев (70-80%) является вирус простого герпеса 2 типа (ВПГ-2). Вирус простого герпеса 1 типа (ВПГ-1) — обычно вызывает поражения губ, лица, рук, туловища, однако в последние годы увеличилась частота генитального герпеса обусловленного этим типом вируса (20–30% случаев), что, по всей видимости, связано с изменением сексуального поведения.
Инфицирование происходит при половом контакте с партнером, у которого имеется клинически выраженная или бессимптомная герпетическая инфекция. Входными воротами служат неповрежденные слизистые и поврежденная кожа.
Цитомегаловирусная инфекция
Широко распространенной инфекцией, циркулирующей в человеческой популяции, является цитомегаловирусная инфекция (ЦМВИ). На первом году жизни антитела к ЦМВИ обнаруживаются у 20% детей, у детей посещающих детские сады распространенность инфекции составляет 25- 80%, во взрослой популяции антитела к ЦМВ встречаются у 85-90% населения. Актуальность изучения ЦМВИ обусловлена тем, что цитомегаловирус способен вызывать неблагоприятные последствия после перенесенной инфекции у новорожденных и детей первого года жизни, матери которых перенесли инфекцию во время беременности. Источником инфицирования может быть вирусоноситель, больной острой формой (в случае первичного инфицирования) или больной в период обострения инфекции. Основными путями передачи инфекции являются воздушно-капельный, половой, контактный, пероральный, парентеральный, энтеральный и вертикальный пути, при этом передача вирусов может осуществляться через все биологические жидкости и выделения организма (слюна, моча и др.). При попадании в организм вирус, после первичного инфицирования, может оставаться в организме пожизненно. Инфекция может протекать бессимптомно (вирусоносительство) вследствие того, что вирус защищен лимфоцитами от действия специфических антител и интерферона.
Папилломавирусная инфекция
Папилломавирусная инфекция человека (ПВИ) Human papillomavirus infection (HPV) — инициирует целый ряд заболеваний половых органов, ассоциированных с вирусом папилломы человека (ВПЧ). Папилломавирусная инфекция (ПВИ) является одной из самых распространенных в современном мире. Вирус не ограничивается традиционной группой риска и заболевания, ассоциированные с ВПЧ, распространены во всех слоях общества. К группе риска инфицирования вирусом папилломы человека можно отнести практически всех людей, живущих половой жизнью. В мире около 630 млн. человек инфицировано ВПЧ. Уже через 2 года после начала половой жизни до 82% женщин считаются инфицированными вирусом. Пик инфицирования ВПЧ приходится на молодой возраст (16-25 лет) — подростки и молодые женщины, представляющие наиболее сексуально активную часть населения. Кофакторами инфицирования ВПЧ являются раннее начало половой жизни, частая смена полового партнера, другие инфекции, передаваемые половым путем, курение.
Продолжительное инфицирование определенными (онкогенными) типами вируса папилломы человека (ВПЧ) может стать причиной развития рака шейки матки у женщин и аногенитального рака у представителей обоих полов.
Вульвовагинальный кандидоз
Вульвовагинальный кандидоз (молочница) — не является заболеванием, передаваемым половым путем, обусловлено инфекционным поражением вульвы и влагалища дрожжеподобными грибами рода Candida, их избыточным ростом. Эти микроорганизмы являются естественными обитателями человеческого организма, но при определенных условиях способны бурно размножаться и доставлять неприятности. Приблизительно 75% женщин переносят в течение своей жизни по крайней мере один эпизод вульвовагинального кандидоза, а 25% женщин страдают вульвовагинальным кандидозом на протяжении многих лет.
Спровоцировать развитие кандидоза могут следующие факторы: лечение антибиотиками, беременность, применение оральных контрацептивов, снижение иммунитета, сахарный диабет, ношение плотно облегающей синтетической одежды, частое использование тампонов, высококалорийная диета, богатая углеводами (мучные продукты и сладости). Женщину беспокоят обильные выделения из влагалища, чаще белого, с «молочными» бляшками цвета; зуд, чувство жжения или раздражение в области наружных половых органов; усиление вульвовагинального зуда в тепле (во время сна или после ванны); повышенная чувствительность слизистой к воде и моче; усиление зуда и болезненных ощущений после полового акта.
Бактериальный вагиноз
Не относится к ИППП, но является одной из наиболее распространенной вагинальной формой расстройств у женщин репродуктивного возраста – бактериальный вагиноз. Это полимикробный клинический синдром, развивающийся вследствие замещения во влагалище нормальной флоры (лактобактерий) большим количеством условных патогенов (анаэробных бактерий) и сопровождающийся обильными влагалищными выделениями.
Проблема бактериального вагиноза в настоящий момент весьма актуальна, так как причины его окончательно не выяснены, методы лечения далеки от совершенства, а количество больных женщин неуклонно растет. По данным различных авторов 25- 45% женщин на сегодняшний день страдают этим заболеванием. Данное заболевание отличает рецидивирующий характер течения и требует тщательной диагностики.
Диагностика ИППП
Диагностика основывается на данных лабораторных и функциональных методах исследований.
Современные методы исследования, необходимые для определения тактики лечения пациентки:
- методы амплификации нуклеиновых кислот (МАНК – ПЦР, ПЦР-real time)
- культуральный метод исследования — посев (выделение возбудителя в культуре клеток)
- иммуноферментный анализ (определение специфических антител к возбудителям заболеваний в крови)
- микроскопическое исследование отделяемого (влагалища, уретры)
- цитологический метод исследования
- клинический анализ крови и мочи;
- биохимический анализ крови и общий анализ мочи;
- УЗИ органов малого таза;
- определение иммунного статуса (интерфероновый статус с определением чувствительности интерферонпродуцирующих клеток к иммуномодуляторам)
- аспирация содержимого полости матки при необходимости
Выбор тактики и метода лечения определяет врач по результатам обследования пациентки.
Источник
