Диагноз гипертонической болезни у беременной основывается на данных

Дебют повышения артериального давления может проявиться до зачатия, либо в первой половине вынашивания – до 20-й недели, такое состояние называют хронической артериальной гипертензией (ХАГ). АД может впервые повыситься во второй половине беременности (после 20 недель), такое состояние называют гестационной артериальной гипертензией (ГАГ). Однако в данный период вынашивания возможно развитие еще более грозного осложнения, характерного только для беременности, когда к повышенному давлению присоединяется протеинурия — это преэклампсия и эклампсия.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ: ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Причины развития различных видов гипертензии и преэклампсии многообразны, к сожалению, в полной мере до сих пор не определены. Преэклампсия — предмет особого изучения акушеров всего мира. Однако можно выделить ряд факторов риска:
- наследственные (возможно у родственников женского пола были тяжелые роды с повышением АД, массивным кровотечением, или был диагностирован гестоз);
- наличие преэклампсии в прошлой беременности и родах.
Установленный диагноз ХАГ является фактором риска развития преэклампии. Тяжелая экстрагенитальная патология, особенно заболевания почек, аутоиммунные заболевания, сахарный диабет, также могут быть пусковыми факторами для развития гипертензивных расстройств у беременных.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ: КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
При хронической и гестационной артериальной гипертензии главным симптомом является повышение систолического артериального давления — более 140 мм рт. ст. и/или диастолического — более 90 мм рт. ст. Очень важно то — как женщина измеряет артериальное давление, существуют простые, при этом крайне важные правила, которые необходимо соблюдать:
1) положение сидя, комфортная поза, рука должна находиться на столе/любой твердой горизонтальной поверхности, на уровне сердца. Нижний край манжеты необходимо расположить на 2 сантиметра выше сгиба локтя. Манжетный размер в соответствии с размером руки;
2) артериальное давление целесообразно измерять в спокойном состоянии, 2 раза, с перерывом между измерениями не менее 60 секунд, при разнице в показателях +/- 5 мм рт. ст. нужно сделать еще одно измерение и усреднить два последних показателя;
3) артериальное давление необходимо измерять и на правой руке, и не левой, если они разнятся, ориентироваться стоит на более высокие показатели;
4) при диагностированном сахарном диабете артериальное давление измеряется, когда женщина сидит или лежит. Артериальная гипертензия в период вынашивания может быть диагностирована в результате, как минимум, двух повышенных результатов проведенных измерений.
ВАЖНО: в норме, у здорового человека артериальное давление не повышается выше 140/90мм рт.ст, даже на фоне стресса, усталости, переутомления. Если у вас были эпизоды повышения выше указанных цифр, на фоне указанных состояний, это является достаточным для постановки хронической артериальной гипертензии. Эпизоды повышения давления могут быть в ночные часы, когда пациенты спят и не чувствуют его, также повышенное артериальное давление не всегда сопровождается изменением самочувствия.
Для преэклампсии характерно, кроме повышения давления выше 140/90мм рт.ст, присоединение протеинурии (белка в моче). Золотой стандарт диагностики протеинурии — количественное определение белка в суточной порции. Граница нормы суточной протеинурии во время беременности — 0,3 г/л.
Часто возникают вопросы относительно отеков во время физиологической беременности, умеренные отеки присутствуют у 50-80% будущих мам. Отеки ног при беременности без АГ и протеинурии не являются показанием для госпитализации в стационар. Однако отеки, особенно генерализованные — всего тела, могут быть сопутствующим звеном гипертензивных расстройств.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ У БЕРЕМЕННОЙ: ДИАГНОСТИКА
При необходимости пациентке может быть предложена инвазивная пренатальная диагностика, например, амниоцентез — при предполагаемых врожденных пороках развития плода.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ У БЕРЕМЕННОЙ: ЛЕЧЕНИЕ В ЦЕНТРЕ
Мы проводим динамический мониторинг состояния беременной, антигипертензивную – снижающую давление – терапию, в ряде случаев комплексную, когда для стабилизации АД необходимо принимать сразу несколько препаратов.
При ведении пациенток мы настаиваем на более частом посещении акушера-гинеколога, большем спектре назначаемых анализов. Все это необходимо для профилактики возможных осложнений, особенно преэклампсии и эклампсии.
Многолетний опыт междисциплинарного сотрудничества позволяет нам подбирать безопасную для матери и ребенка терапию и предотвращать трансформацию артериальной гипертензии в тяжелую форму, присоединение преэклампсии и сопутствующих ей серьезных осложнений беременности.
Особенности ведения беременности и родов у женщин с гипертонической болезнью.
Гипертоническая болезнь у беременных встречается нередко. По некоторым данным, гипертоническая болезнь была выявлена у 1,2% беременных в акушерском стационаре. Распознавание гипертонической болезни не представляет особых затруднений, если она возникла до беременности.
Диагноз основывается на следующих данных: 1) головные боли в анамнезе, гипертоническая болезнь выявлена до наступления беременности; 2) повышение артериального давления с ранних сроков беременности; 3) снижение артериального давления в середине беременности и повышение его в последние 3 мес беременности и в послеродовом периоде; 4) обнаружение патологических изменений со стороны сердца (акцент II тона над основанием сердца и над аортой, гипертрофия левого желудочка); на ЭКГ левограмма, высокий вольтаж зубцов комплекса QRS, снижен или отрицателен зубец Ти, глубокий зубец Sm; 5) наличие неврологических и церебральных симптомов; 6) изменения глазного дна (сужение, извитость, неравномерность калибра сосудов сетчатки, симптомы Салюса, Гвиста).
Диагноз гипертонической болезни во время беременности представляет значительные трудности, если он не был установлен до ее наступления. Он основывается на следующих признаках: раннее (в первые 4 мес беременности) повышение артериального давления и отсутствие симптомов, характерных для токсикоза беременных (отеки, протеинурия, цилиндрурия). При постановке диагноза необходимо дифференцировать гипертоническую болезнь от симптоматической гипертензии, хронического пиелонефрита, позднего токсикоза беременных.
После распознавания гипертонической болезни у беременных необходимо установить стадию заболевания и решить вопрос о допустимости продолжения беременности. В I стадии беременность не противопоказана, во II стадии, особенно в фазе Б (по А. Л. Мясникову), беременность рекомендуется прервать. Однако при настойчивом желании больной иметь ребенка беременность может быть сохранена, но больная нуждается в систематическом наблюдении и лечении. Беременность в III стадии заболевания наблюдается редко и ее следует считать категорически противопоказанной.
Течение беременности при гипертонической болезни часто бывает осложненным. Наиболее часто встречаются недонашивание, возникновение позднего токсикоза, преждевременная отслойка нормально расположенной плаценты, кровоизлияние в мозг, гипоксия и гипотрофия плода, мертворождаемость. Установлено, что процент осложнений беременности у больных во II стадии гипертонической болезни значительно выше, чем в I стадии. Так, поздние токсикозы наблюдаются в 41,2 — 53% случаев, преждевременная отслойка плаценты — в 1,2%, внутриутробная асфиксия плода — в 5,3—13%, поздний выкидыш — в 8,8%, гипертоническая энцефалопатия — в 2%.
Течение гипертонической болезни во время беременности также имеет характерные особенности. Так, почти у половины больных артериальное давление в первые 14 нед беременности повышается. В середине беременности оно часто понижается (в Т стадии болезни нередко до нормального уровня, во II стадии незначительно). В последние 3 мес беременности артериальное давление в большинстве случаев повышается. В случае обострения заболевания, которое может возникнуть при любом сроке беременности, артериальное давление значительно повышается. Особенно неблагоприятно для женщины обострение заболевания в середине беременности, так как оно часто осложняется возникновением токсикоза, самопроизвольным прерыванием беременности, внутриутробной гибелью плода. Обострение гипертонической болезни проявляется ухудшением самочувствия больной, усилением головных болей. кризами, изменениями глазного дна (иногда появляется симптом Салюса). Гипертонический криз необходимо дифференцировать от преэклампсии: 1) криз может возникать при любом сроке беременности, реже во время родов и в послеродовом периоде; преэклампсия развивается во второй половине беременности, в процессе родов, реже в послеродовом периоде; 2) при гипертоническом кризе не всегда отмечаются протеинурия, цилиндрурия; преэклампсия часто возникает на фоне выраженных симптомов нефропатии (отеки, протеинурия, цилиндрурия); 3) при кризе нередко наблюдаются парестезии — онемение пальцев, покраснение лица; ощущение жара, усиленное потоотделение; для преэклампсии эти признаки нехарактерны.
Течение родов у женщин, страдающих гипертонической болезнью, также имеет свои особенности: часто возникает преэклампсия, эклампсия, отмечается повышенная кровопотеря в третьем периоде родов. В первые часы после родов артериальное давление часто значительно снижается (на 90—105 мм рт. ст.), а в последующие дни вновь повышается.
Лечение гипертонической болезни у беременных проводится индивидуально и зависит от стадии заболевания. Оно должно быть комплексным: охранительный режим, диетотерапия (достаточное количество углеводов и белков в рационе), медикаментозное лечение: дибазол по 2 мл 2 % раствора внутримышечно 1 — 2 раза в день, эуфиллин по 0,1 — 0,2 г 3 раза в день, резерпин по 0,1—0,25 мг 2 —3 раза в день. Важное значение имеет психопрофилактическая подготовка к родам и обезболивание их. При повышении артериального давления показано введение 2 мл 2% раствора дибазола. При ухудшении состояния беременной во втором периоде родов показано извлечение плода с помощью акушерских щипцов. При нарушении мозгового кровообращения во время беременности или в первом периоде родов показано абдоминальное кесарево сечение под интубационным наркозом с применением релаксантов. На основании данных наблюдений установлено, что после родов заболевание прогрессирует у женщин, страдающих гипертонической болезнью II стадии; в стадии 1Б этого не происходит.
Педиатрические мероприятия в профилактике вертикальной передачи ВИЧ
инфекции:
+ отказ от кормления грудью//
прикладывать сразу к груди//
отсрочить кормление грудью//
+ адекватная первичная обработка в родильном блоке//
изолировать ребенка от матери//
витаминотерапия во время беременности
назначение фолиевой кислоты//
К семейному врачу обратилась больная 25 лет с жалобами на кашель с трудно
отделяемой мокротой слизисто-гнойного характера, повышение температуры до 37°С. Заболела остро после переохлаждения. В межлопаточной области выслушиваются жесткое дыхание. Общий анализ крови без особенностей. Какое лечение НАИБОЛЕЕ ЦЕЛЕСООБРАЗНО назначить больной, учитывая наличие беременности со сроком 8 -10 недель?
+ лазолван, теплое питье//
аспирин, растирание грудной клетки//
У повторно беременной женщины, 35 лет, ИМТ= 27 кг/м 2 , в анамнезе рождение
ребенка весом более 4 кг. В каком сроке беременности необходимо провести определение гликемии:
+ при взятии на учет//
+ в сроке 28 недель//
в сроке 4 недели//
в сроке 34 недель//
в сроке 18 недель//
в сроке 38 недель//
в сроке 41 недели//
в сроке 24 недели
Возбудители хронического пиелонефрита:
вирус папилломы человека//
Диагноз ХЗП ставится при выявлении у пациента следующих отклонений:
+ поражения почек на протяжении 3 мес. и более//
поражение почек в течение месяца//
+ СКФ менее 60мл/мин на 1,75 м2 поверхности тела в течение трех и более//
повышение уровня глюкозы//
поражение мелких суставов//
Особенности ведения беременных с хроническим гломерулонефритом:
употребление жидкости до 3 литров//
увеличение калорийности пищи//
+ ограничение приема жидкости и соли//
прием острой и пряной пищи//
отдых в положении на спине//
прогулки на свежем воздухе//
занятие физической культуры
Согласно рекомендации ВОЗ нижняя граница нормы для беременной
+ гемоглобин 110 г/л//
гемоглобин 100 г/л//
гемоглобин 120 г/л//
гемоглобин 130 г/л//
Противопоказания к беременности при сахарном диабете
+ тяжелая нефропатия с клиренсом креатинина менее 50 мл/мин//
сахарный диабет у родителей//
впервые выявленный сахарный диабет//
+ прогрессирующая пролиферативная ретинопатия//
сахарный диабет в анамнезе//
подозрение на сахарный диабет//
сахарный диабет у мужа
Родоразрешение путем кесаревого сечения при сахарном диабете рекомендуется
+ тазовом педлежании//
при рождении в срок//
в головном предлежании
Основные изменения показателей гемодинамики в конце срока беременности включают:
+ увеличение объема циркулирующей крови//
уменьшение объема циркулирующей крови//
постоянно снижающееся периферическое сопротивление сосудов//
уменьшение минутного объема крови
+ увеличение минутного объема сердца и учащение пульса//
урежение пульса//
увеличение почечного кровотока//
уменьшение почечного кровотока
Плановая госпитализация при заболеваниях сердечно-сосудистой системы проводится при сроке беременности:
20- 22нед//
13- 16 нед//
Основная задача при обследовании беременной с пороком сердца:
+ диагностика формы порока, степени активности ревматизма//
+ выявление признаков нарушения кровообращения во время беременности//
диагностика срока беременности//
определение предполагаемого срока родов//
определение предполагаемой массы плода//
исследование на генитальную инфекцию//
обследование функции легких//
определение врожденных пороков развития плода
Причина сердечной недостаточности у беременных:
+ увеличение ОЦК и минутного объема сердца//
развитие гипоксии у плода//
+ обострение ревматизма//
острая инфекция верхних дыхательных путей//
хронической инфекции//
рост матки//
Диагностический критерий время беременности оценки активности ревматического процесса:
+ количество лейкоцитов, превышающее 11,0·10 9 /л, и СОЭ более 35 мм/ч, резко выраженный сдвиг лейкоцитарной формулы влево//
дыхательная недостаточность при активном лечении//
снижение количества тромбоцитов//
+ повышение титра анти-О-стрептолизина и антигиалуронидазы//
снижение гемоглобина//
изменения в коагулограмме//
повышение щелочной фосфатазы//
Пролонгирование беременности при пороках сердца допустимо при:
+ недостаточности митрального клапана и отсутствии гемодинамических нарушений//
+ стенозе митрального клапана и отсутствии гемодинамических нарушении//
аортальных пороках//
пороках сердца с мерцательной аритмией//
декомпенсированных пороках сердца, подлежащих кардиальной терапии//
комбинированных пороках сердца//
Лечение сердечной недостаточности при пороках сердца во время беременности включает
исключение потребления соли//
+ кардиальные препараты и диуретики//
противовоспалительную терапию//
антигистаминные препараты//
гипотензивные средства//
переливание крови//
Основной метод родоразрешения при компенсированных пороках сердца:
+ роды через естественные родовые пути укорочением периода изгнания перинеотомией//
+ роды через естественные родовые пути с укорочением периода изгнания с помощью акушерских щипцов//
кесарево сечение//
вакуум экстракция плода//
наложение кожноголовных щипцов//
кесарево сечение с ампутацией матки
Показанием к родоразрешению путем кесарева сечения при пороках сердца является:
+ любой порок с выраженным нарушением кровообращения//
+ септический эндокардит//
порок сердца без нарушения гемодинамики//
порок сердца у юной первобеременной//
порок сердца и многоводие//
порок сердца и антенатальная гибель плода//
порок сердца и ВПР плода
Диагноз гипертонической болезни у беременной основывается на данных:
+ АД в ранние сроки беременности//
АД в середине беременности, в последнем триместре и послеродовом периоде//
+ электрокардиограммы, осмотра глазного дна , осмотра неврапатолога//
осмотра глазного дна, осмотра невропатологом//
данных электроэнцефалограммы//
рентгенографии грудной клетки//
общего анализа крови//
Осложнения у беременных с гипертонической болезнью:
+ развитие гестоза//
предлежание плаценты//
+ кровоизлияние в мозг//
многоплодная беременность//
тазовое предлежание плода//
острая почечная недостаточность//
Для гипертонического криза во время беременности не характерно:
развитие криза в любом сроке беременности//
+ развитие криза только во второй половине беременности//
отсутствие отеков, протеинурии и цилиндроурии//
+ выраженная протеинурия//
появление парестезий, гиперемии лица, повышенного потоотделения//
головная боль//
повышение артериального давления
Наиболее вероятные причина повышения АД после 28 нед беременности://
гипертоническая болезнь//
+развитие преэклампсии//
хронический гломерулонефрит//
хронический пиелонефрит//
мочекаменная болезнь//
+гестационная артериальная гипертензия//
аномалия развития почек//
При ведении первого периода родов у рожениц с гипертонической болезнью не проводится://
обезболивание родов//
гипотензивная терапия//
ранняя амниотомия//
+введение сульфата магния//
+введение ганглиоблокаторов//
кардиотокография//
При ведении периода изгнания у рожениц с гипертонической болезнью необходимо:
исключить период изгнания//
+ укоротить период изгнания перинеотомией//
провести эпидуральную анестезию//
ввести сульфат магния//
закончить роды кесарево сечением//
начать введение окситоцина//
+ укоротить период изгнания наложением акушерских щипцов
***
Источник
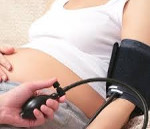
Гипертония при беременности — это патологическое повышение артериального давления (АД) выше стандартных нормальных или характерных для пациентки показателей, возникшее до зачатия или связанное с гестацией. Обычно проявляется головными болями, головокружением, шумом в ушах, одышкой, сердцебиениями, быстрой утомляемостью. Диагностируется с помощью измерения АД, ЭКГ, ЭхоКГ, УЗИ надпочечников и почек, лабораторных анализов крови и мочи. Стандартное лечение предполагает назначение гипотензивных препаратов (селективных β1-адреноблокаторов, α2-адреномиметиков, антагонистов кальция, вазодилататоров) в комбинации со средствами, улучшающими работу фетоплацентарного комплекса.
Общие сведения
Артериальная гипертензия (АГ, артериальная гипертония) является наиболее частым сердечно-сосудистым расстройством, выявляемым в гестационном периоде. По данным ВОЗ, гипертония диагностируются в 4-8% гестаций, в России гипертензивные состояния обнаруживаются у 7-29% беременных. Почти в двух третях случаев гипертензия обусловлена беременностью, показатели давления стабилизируются на протяжении 6 недель после родов. Хотя физиологические изменения в 1 триместре обычно способствуют снижению АД, гипертония, развившаяся до гестации, без достаточного контроля давления зачастую ухудшает прогноз беременности и ее исходов, поэтому такие пациентки нуждаются в повышенном внимании со стороны медицинского персонала.

Гипертония при беременности
Причины
У 80% беременных с высоким АД хроническая артериальная гипертензия, которая возникла до зачатия либо манифестировала в первые 20 недель гестационного срока, связана с развитием гипертонической болезни (эссенциальной гипертонии). У 20% женщин артериальное давление повышается до беременности под влиянием других причин (симптоматическая гипертензия). Пусковым моментом для обострения или дебюта заболевания у беременных зачастую является увеличение объема циркулирующей крови, необходимой для удовлетворения потребностей в питательных веществах и кислороде как матери, так и плода. Основными предпосылками для возникновения хронической артериальной гипертензии являются:
- Нейрогенные нарушения. По мнению большинства исследователей, эссенциальная гипертония на начальных этапах представляет собой невроз, вызванный истощением механизмов высшей нервной регуляции на фоне постоянных стрессов, психоэмоционального перенапряжения. Предрасполагающими факторами считаются наследственная отягощенность, ранее перенесенные заболевания почек и головного мозга, избыточное потребление соли, курение, злоупотребление алкогольными напитками.
- Симптоматическое повышение сосудистого сопротивления. Существует ряд заболеваний, при которых изменение гемодинамических показателей связано с нарушением структуры стенки сосудов или секреции гормонов, регулирующих гемодинамику. Симптоматическая гипертензия у беременных чаще возникает на фоне хронического пиелонефрита, гломерулонефрита, поликистоза почек, диабетической нефропатии, ренин-продуцирующих опухолей, тиреотоксикоза, гипотиреоза, лихорадочных состояний.
Гипертония, выявленная после 20-й недели беременности (обычно за 3-4 недели до родов), является функциональным расстройством. Она обусловлена специфическими изменениями гемодинамики и реологии крови, связанными с вынашиванием плода и подготовкой к родам. Как правило, уровень артериального давления в таких случаях нормализуется к концу 6-й недели послеродового периода.
Патогенез
Начальным звеном развития эссенциальной гипертонии является нарушение динамического равновесия между прессорными и депрессорными системами кортиковисцеральной регуляции, которые поддерживают нормальный тонус сосудистых стенок. Повышение активности прессорных симпатико-адреналовой и ренин-ангиотензин-альдостероновой систем оказывает сосудосуживающий эффект, что вызывает компенсаторную активацию депрессорной системы — усиленную секрецию вазодилататорных простагландинов и компонентов калликреин-кининового комплекса белков. В результате истощения депрессорных агентов нарастает лабильность АД с тенденцией к его стойкому повышению.
Первичные нарушения на кортикальном уровне, реализованные через вторичные нейроэндокринные механизмы, приводят к возникновению вазомоторных расстройств — тоническому сокращению артерий, что проявляется повышением давления и вызывает ишемизацию тканей. Одновременно под влиянием симпатоадреналовой системы усиливается сердечный выброс. Для улучшения кровоснабжения органов компенсаторно увеличивается объем циркулирующей крови, что сопровождается дальнейшим ростом АД. На уровне артериол нарастает периферическое сосудистое сопротивление, в их стенках нарушается соотношение между электролитами, гладкомышечные волокна становятся более чувствительными к гуморальным прессорным агентам.
Через набухшую утолщенную, а затем и склерозированную стенку сосудов питательные вещества и кислород хуже проникают в паренхиму внутренних органов, вследствие чего развиваются различные полиорганные нарушения. Для преодоления высокого периферического сопротивления сердце гипертрофируется, что приводит к дальнейшему повышению систолического давления. В последующем истощение ресурсов миокарда способствует кардиодилатации и развитию сердечной недостаточности. При симптоматических гипертензиях пусковые моменты заболевания могут быть другими, но впоследствии включаются единые механизмы патогенеза.
Дополнительными патогенетическими факторами гипертонии при гестации у наследственно предрасположенных женщин могут стать недостаточный синтез 17-оксипрогестерона плацентарной тканью, высокая чувствительность сосудов к действию ангиотензинов, усиленная продукция ренина, ангиотензина II, вазопрессина на фоне функциональной ишемии почек, эндотелиальная дисфункция. Определенную роль играет перенапряжение кортиковисцеральных систем регуляции вследствие гормональной перестройки организма, эмоциональных переживаний, вызванных беременностью.
Классификация
Традиционное деление гипертензивных состояний на первичные и симптоматические, систолические и диастолические, легкие, средние и тяжелые при беременности рационально дополнить классификацией на основе критериев времени возникновения заболевания и его связи с гестацией. В соответствии с рекомендациями Европейского общества по изучению артериальной гипертензии выделяют следующие формы артериальной гипертонии, определяемой у беременных:
- Хроническая АГ. Патологическое повышение давления было диагностировано до гестации или на протяжении ее первой половины. Отмечается в 1-5% случаев беременностей. Обычно заболевание приобретает персистирующий характер и сохраняется после родов.
- Гестационная АГ. Гипертензивный синдром выявляется во второй половине беременности (чаще — после 37-й недели) у 5-10% пациенток с ранее нормальным артериальным давлением. АД полностью нормализуется к 43-му дню послеродового периода.
- Преэклампсия. Кроме признаков артериальной гипертензии наблюдается протеинурия. Уровень белка в моче превышает 300 мг/л (500 мг/сутки) либо при качественном анализе разовой порции содержание протеина соответствует критерию «++».
- Осложненная ранее существовавшая гипертензия. У беременной, страдавшей гипертонией до родов, после 20 недели гестации обнаруживается утяжеление артериальной гипертензии. В моче начинает определяться белок в концентрациях, соответствующих преэклампсии.
- Неклассифицированная АГ. Пациентка с повышенными показателями АД поступила под наблюдение акушера-гинеколога на сроках, не позволяющих классифицировать заболевание. Информация о предшествующем течении болезни является недостаточной.
Симптомы гипертонии при беременности
Выраженность клинической симптоматики зависит от уровня артериального давления, функционального состояния сердечно-сосудистой системы и паренхиматозных органов, гемодинамических особенностей, реологических характеристик крови. Легкое течение заболевания может быть бессимптомным, хотя чаще беременные жалуются на периодическое возникновение головных болей, головокружения, шума или звона в ушах, повышенной утомляемости, одышки, болей в груди, приступов сердцебиений. Пациентка может ощущать жажду, парестезии, похолодание конечностей, отмечать нарушения зрения, учащение мочеиспускания ночью. Нередко ухудшается ночной сон, появляются немотивированные приступы тревоги. Возможно выявление в моче небольших примесей крови. Иногда наблюдаются носовые кровотечения.
Осложнения
Артериальная гипертензия во время беременности может осложняться гестозами, фетоплацентарной недостаточностью, самопроизвольными абортами, преждевременными родами, преждевременной отслойкой нормально расположенной плаценты, массивными коагулопатическими кровотечениями, антенатальной гибелью плода. Высокая частота гестозов у беременных с гипертонией (от 28,0 до 89,2%) обусловлена общими патогенетическими механизмами нарушений регуляции тонуса сосудов и работы почек. Течение гестоза, возникшего на фоне артериальной гипертензии, является крайне тяжелым. Обычно он формируется на 24-26-й неделях, отличается высокой терапевтической резистентностью и склонностью к повторному развитию при следующих беременностях.
Риск преждевременного прерывания гестации увеличивается по мере утяжеления гипертонии и в среднем составляет 10-12%. При беременности и в период родов у женщин с повышенным давлением чаще нарушается мозговое кровообращение, отслаивается сетчатка, диагностируется отек легких, полиорганная и почечная недостаточность, HELLP-синдром. Гипертония до сих пор остается второй по частоте после эмболии причиной материнской смертности, которая, согласно данным ВОЗ, достигает 40%. Чаще всего непосредственной причиной смерти женщины становится ДВС-синдром, вызванный кровотечением при преждевременной отслойке плаценты.
Диагностика
Выявление у беременной характерных для гипертензии жалоб и повышения АД при разовой тонометрии является достаточным основанием для назначения комплексного обследования, позволяющего уточнить клиническую форму патологии, определить функциональную состоятельность различных органов и систем, выявить возможные причины и осложнения заболевания. Наиболее информативными методами для диагностики гипертонии при беременности являются:
- Измерение артериального давления. Определение показателей АД с помощью тонометра и фонендоскопа или комбинированного электронного аппарата достоверно обнаруживает гипертензию. Для подтверждения диагноза и выявления циркадных ритмов колебания давления при необходимости выполняется его суточный мониторинг. Диагностическое значение имеет повышение систолического давления до ≥140 мм рт. ст., диастолического — до ≥90 мм рт. ст.
- Электрокардиография и эхокардиография. Инструментальное обследование сердца направлено на оценку его функциональных возможностей (ЭКГ), анатомо-морфологических особенностей и давления в полостях (ЭхоКГ). С помощью этих методов тяжесть гипертонии оценивается на основе данных о гипертрофии миокарда, очаговых патологических изменениях, возникающих при перегрузках, возможных нарушениях проводимости и ритма сердечных сокращений.
- УЗИ почек и надпочечников. Значительная часть случаев симптоматической гипертензии связана с нарушением секреции компонентов вазопрессорной и депрессорной систем в почках и надпочечниках. Ультразвуковое исследование позволяет обнаружить гиперплазию тканей, очаговые воспалительные и неопластические процессы. Дополнительное проведение УЗДГ сосудов почек выявляет возможные нарушения кровотока в органе.
- Лабораторные анализы. В общем анализе мочи могут определяться эритроциты и белок. Наличие лейкоцитов и бактерий свидетельствует о возможном воспалительном характере изменений в почечной ткани. Для оценки функциональных возможностей почек выполняют пробы Реберга и Зимницкого. Диагностически значимыми показателями являются калий, триглицериды, общий холестерин, креатинин, ренин, альдостерон в плазме крови, 17-кетостероиды в моче.
- Прямая офтальмоскопия. В ходе исследования глазного дна выявляются характерные гипертонические изменения. Просвет артерий сужен, вен — расширен. При длительном течении гипертонии возможно склерозирование сосудов (симптомы «медной» и «серебряной проволоки»). Патогномоничным для заболевания считается артериовенозный перекрест (симптом Салюса-Гунна). Нарушается нормальное ветвление сосудов (симптом «бычьих рогов»).
С учетом высокой вероятности развития фетоплацентарной недостаточности рекомендовано проведение исследований, позволяющих контролировать функциональные возможности плаценты и развитие плода, — УЗДГ маточно-плацентарного кровотока, фетометрии, кардиотокографии. При беременности дифференциальная диагностика гипертонии проводится с заболеваниями почек (хроническим пиелонефритом, диффузным диабетическим гломерулосклерозом, поликистозом, аномалиями развития), энцефалитом, опухолями головного мозга, коарктацией аорты, узелковым периартериитом, эндокринными заболеваниями (синдромом Иценко-Кушинга, тиреотоксикозом). Пациентке рекомендованы консультации кардиолога, невропатолога, уролога, эндокринолога, окулиста, по показаниям — нейрохирурга, онколога.
Лечение гипертонии при беременности
Основной терапевтической задачей при ведении беременных с АГ является эффективное снижение АД. Антигипертензивные препараты назначают при показателях АД ≥130/90-100 мм рт. ст., превышении нормального для конкретной пациентки систолического давления на 30 единиц, диастолического — на 15, выявлении признаков фетоплацентарной недостаточности или гестоза. Терапия гипертонии по возможности проводится монопрепаратом в минимальной дозировке с хронотерапевтическим подходом к приему медикаментов. Предпочтительны лекарственные средства с пролонгированным эффектом. Для уменьшения АД в период гестации рекомендуют использовать следующие группы гипотензивных препаратов:
- α2-адреномиметики. Средства этой группы соединяются с α2-рецепторами симпатических волокон, предотвращая высвобождение катехоламинов (адреналина, норадреналина) — медиаторов, обладающих вазопрессорным эффектом. В результате снижается общее периферическое сопротивление сосудистого русла, урежаются сокращения сердца, что в результате приводит к снижению давления.
- Селективные β1-адреноблокаторы. Препараты воздействуют на β-адренорецепторы миокарда и гладкомышечных волокон сосудов. Под их влиянием преимущественно уменьшаются сила и частота сердечных сокращений, угнетается электропроводимость в сердце. Особенностью селективных блокаторов β-адренорецепторов является снижение потребления кислорода сердечной мышцей.
- Блокаторы медленных кальциевых каналов. Антагонисты кальция оказывают блокирующий эффект на медленные каналы L-типа. В результате тормозится проникновение ионов кальция из межклеточных пространств в гладкомышечные клетки сердца и сосудов. Расширение артериол, коронарных и периферических артерий сопровождается уменьшением сосудистого сопротивления и снижением АД.
- Миотропные вазодилататоры. Основными эффектами спазмолитических средств являются уменьшение тонуса и снижение сократительной активности гладкомышечных волокон. Расширение периферических сосудов клинически проявляется падением АД. Вазодилататоры эффективны для купирования кризов. Обычно сосудорасширяющие препараты комбинируют с медикаментами других групп.
Диуретики, антагонисты ангиотензиновых рецепторов, блокаторы АПФ для лечения гипертонии гестационного периода применять не рекомендуется. Комплексная медикаментозная терапия повышенного давления при беременности предполагает назначение периферических вазодилататоров, улучшающих микроциркуляцию в фетоплацентарной системе, метаболизм и биоэнергетику плаценты, биосинтез белка.
Предпочтительным способом родоразрешения являются естественные роды. При хорошем контроле АД, благоприятном акушерском анамнезе, удовлетворительном состоянии ребенка гестацию пролонгируют до доношенных сроков. Во время родов продолжается гипотензивная терапия, обеспечиваются адекватная аналгезия и профилактика гипоксии плода. Для сокращения периода изгнания по показаниям выполняется перинеотомия или накладываются акушерские щипцы. При высокой терапевтической рефрактерности, наличии серьезных органных осложнений (инфаркта, инсульта, отслойки сетчатки), тяжелых и осложненных гестозах, ухудшении состояния ребенка роды проводятся досрочно.
Прогноз и профилактика
Исход гестации зависит от выраженности гипертензивного синдрома, функционального состояния фетоплацентарн?
