Дифференциальный диагноз бронхоэктатической болезни с хроническим бронхитом
Дифференциальная диагностика. Основные симптомы бронхоэктатической болезни (кашель, отделение мокроты, явления гипоксемии, уменьшение легкого в объеме) в разных сочетаниях могут наблюдаться и при другой патологии, в частности при хроническом бронхите, инфицированных пороках развития легких, хроническом абсцессе, центральном раке легкого, фиброзно-кавернозном туберкулезе, доброкачественных опухолях бронхов, врожденных стенозах бронхов.
Хронический бронхит отличается от бронхоэктатической болезни распространенностью процесса, поражаются все сегменты легких. Для него характерны обструктивные нарушения вентиляции, затяжной непродуктивный кашель с приступами удушья и небольшим количеством вязкой слизистой мокроты. Вторичные нерезко выраженные цилиндрические бронхоэктазы при хроническом бронхите могут развиваться в запущенных стадиях, но никогда при этом не отмечается типичных рентгенологических и бронхографических признаков бронхоэктатической болезни.
Врожденные заболевания легких, связанные с недоразвитием бронхолегочных структур (простая гипоплазия, кистозная гипоплазия, аплазия доли легкого), в фазе нагноения имеют большое сходство с бронхоэктатической болезнью. Они также медленно прогрессируют, анамнез длительный, поражение носит чаще локальный характер, отмечаются аналогичные рентгенологические признаки. Дифференцировать обе патологии по клинической картине трудно. В целом можно отметить более доброкачественное, чем при бронхоэктатической болезни течение, не соответствующее обширности выявленных на рентгенограмме изменений. В период обострений и особенно между ними количество мокроты, как правило, составляет не более 50 мл. При аускультации реже выслушиваются влажные хрипы. Общее состояние длительное время остается удовлетворительным. Не наблюдается гипоксемии, типичной для бронхоэктатической болезни. При наличии характерного для порока развития морфологического субстрата четкие отличительные признаки могут быть обнаружены при рентгенологическом исследовании. В частности при кистозной гипоплазии часто выявляются тонкостенные многочисленные полости. Если морфологический субстрат болезни не отображается на рентгенограммах, то во многих случаях дифференциальная диагностика затруднена.
Основными показаниями для направления больного в пульмонологический центр с целью бронхологического обследования являются: хронический воспалительный процесс в легких, признаки уменьшения легкого или его части в объеме. Независимо от того, предполагает терапевт наличие бронхоэктатической болезни или порока развития легкого, зная бесперспективность консервативной терапии, он должен направить больного в пульмонологический центр с целью решения вопроса о возможности радикального лечения. Комплексное бронхологическое исследование позволяет во всех случаях установить окончательный диагноз и определить распространенность патологического процесса.
Для хронической гнойной деструкции легкого характерны кашель, наличие слизисто-гнойной мокроты, хроническое течение с обострениями. Кроме того, имеются другие признаки, позволяющие дифференцировать бронхоэктатическую болезнь и хронический абсцесс. Последнему всегда предшествует острая стадия с четко очерченной клиникой. При рентгенологическом исследовании выявляется полостное образование в легком, нередко с уровнем жидкости, с фиброзными стенками. Хронический абсцесс может локализоваться в любой доле легкого. Следует учитывать, что при этом в пораженной доле всегда выявляются вторичные бронхоэктазы.
При центральном раке легкого часто наблюдаются кашель, уменьшение в объеме и ателектаз пораженного легкого или доли. Эти признаки вызывают необходимость дифференциации с бронхоэктатической болезнью. Для центрального рака легкого свойственны относительно короткий анамнез, в течение которого появляются и прогрессируют симптомы патологии. Интенсивность их нарастания более быстрая и достигает максимума в течение 0,5-1,5 лет. Сильный кашель, как правило, не сопровождается выделением большого количества мокроты. При ретроспективном изучении данных рентгенологического исследования отмечается заметная отрицательная динамика за промежуток времени в 2-3-4 месяца в виде усиления гиповентиляции с переходом в ателектаз. Иногда можно обнаружить опухоль и проследить ее постепенное увеличение. Однако динамическое изучение рентгеновских снимков возможно только при наличии результатов предыдущих обследований. Планировать длительное наблюдение с периодическим контролем категорически запрещается ввиду возможного упущения сроков для радикального лечения. Диагностический период не должен превышать 2-х, максимум 4-х недель. Решающее значение имеют результаты бронхологического исследования. Наиболее информативной является бронхоскопия с внутрибронхиальной биопсией.
Фиброзно-кавернозный и цирротический туберкулез легких отличается от бронхоэктатической болезни рядом характерных симптомов. Среди них основными являются: преимущественно верхнедолевая локализация патологических изменений; выраженный полиморфизм, хорошо выявляемый рентгенологически и проявляющийся наличием в легких фиброза, кальцинированных зон, полостного образования, очагов отсева в соседних и отдаленных сегментах. При изучении анамнеза выявляется характерное для прогрессирующего туберкулеза течение с периодическими обострениями, бацилловыделением. Следует учитывать, что при фиброзно-кавернозном туберкулезе могут развиться локальный хронический бронхит, а затем вторичные бронхоэктазы в бронхах наиболее пораженных сегментов. На их фоне часто активизируется неспецифический воспалительный процесс в бронхах, который может привести к реактивации туберкулеза.
=================
Вы читаете тему:
О бронхоэктатической болезни при изменившихся представлениях об этиопатогенезе
- Этиопатогенез, классификация, патологическая анатомия бронхоэктатической болезни
- Клиника и течение бронхоэктатической болезни
- Дифференциальная диагностика бронхоэктатической болезни
- Профилактика и лечение бронхоэктатической болезни
Лаптев А.Н., БелМАПО.
Опубликовано: «Медицинская панорама» № 9, ноябрь 2002.
Источник
Бронхоэктазы — это патологическое расширение бронхов с изменением структуры их стенок. Они могут быть ограниченными (в одном сегменте или в доле легкого) или распространенными (захватывают целое легкое или оба легких).
Бронхоэктазы чаще наблюдаются в нижних долях легких.
Равномерное расширение бронхов называют цилиндрическими бронхоэктазами, а расширение бронхиол — кистовидными бронхоэктазами.
Бронхоэктатическая болезнь представляет собой нарушение структуры и функции бронхов, на фоне которых появляется внутрибронхиальная инфекция, проявляющаяся симптомами гнойного брожения, а нередко и кровохарканьем
Этиология и патогенез
Различают врожденные и приобретенные бронхоэктазы. Врожденные бронхоэктазы возникают при нарушении развития бронхолегочной системы во внутриутробном периоде (иногда они сочетаются с другими пороками развития), известны случаи, когда бронхоэктазы наблюдались у нескольких членов семьи.
Приобретенные бронхоэктазы развиваются, как правило, после различных бронхо-легочных заболеваний (например, после тяжелого гриппа, пневмонии, туберкулеза). В процессе расширения бронхов основное значение имеют изменения их стенок и повышение внутрибронхиального давления. Изменения стенок бронхов обычно начинаются с воспалительного процесса в слизистой оболочке и заканчиваются нарушением их мышечного и соединительнотканного каркаса, утолщением и нередко изъязвлением слизистой оболочки.
Повышение внутрибронхиального давления обусловлено сдавлением бронхов увеличенными лимфатическими узлами, скоплением в них секрета, а также длительным кашлем. Случаи, когда бронхоэктазы предшествуют развитию хронических бронхо-легочных заболеваний, принято относить к собственно бронхоэктатической болезни.
Бронхоэктазы, осложнившие длительное течение хронических заболеваний легких, относящиеся к вторичным, не следует включать в понятие «бронхоэктатическая болезнь» как самостоятельную нозологическую форму.
В последние годы в возникновении постнатально развивающихся бронхоэктазов определенное значение придается фактору врожденной предрасположенности («врожденной слабости») бронхиальной стенки. По-видимому, у лиц с врожденной слабостью бронхиальной стенки пневмонии чаще осложняются ателектазами с развитием бронхоэктазии.
Патологическая анатомия
Слизистая оболочка в зоне бронхоэктазий часто изъязвлена. Мышечные волокна и хрящи подвергаются деструкции с замещением соединительной тканью. Процесс сопровождается нарушением дренажной функции и застоем секрета в просвете расширенных бронхов.
Часто обнаруживаются также явления хронического диффузного бронхита. При микроскопическом исследовании отмечаются замещение мерцательного эпителия многослойным или цилиндрическим, инфильтрация стенки бронха нейтрофилами. В окружающей бронхоэктазии легочной ткани обнаруживают пестрые изменения в виде ателектазов, участков фиброза, очагов бронхопневмонии, абсцедирование. При развитии амилоидоза выявляются характерные изменения в почках, печени и других органах. Нередко обнаруживаются абсцессы метастического характера.
Клиническая картина
Часто клиническая картина при врожденных и приобретенных бронхоэктазах бывает одинаковой, и дифференцировать их, как правило, трудно, даже с учетом рентгенологических и морфологических данных. Симптоматика зависит в основном от степени расширения бронхов, распространенности бронхоэктазов, выраженности деструкции бронхиальных стенок, активности инфекции, длительности патологического процесса.
При так называемых сухих бронхоэктазах, когда проявление инфекции в пораженных бронхах не выражено и у больных нет мокроты, клинические симптомы часто отсутствуют или слабо проявлены. В большинстве же случаев в пораженных бронхах развивается периодически обостряющийся инфекционный процесс.
Инфицированию бронхиального дерева, а следовательно, и обострению хронического воспалительного процесса в нем способствует наличие очагов инфекции в ротовой полости и носоглотке. Больные с бронхоэктазами жалуются преждее всего на кашель со слизисто-гнойной или гнойной мокротой. Он наиболее выражен в утренние часы, после пробуждения и поворачивания в постели, утреннего туалета, когда больной отделяет большое количество («полным ртом») гнойной мокроты.
В период обострения заболевания больные отделяют то 50 до 200 мл в сутки. При длительном застое бронхиального секрета присоединяются гнилостные процессы, и мокрота приобретает неприятный, иногда зловонный запах; при отстаивании такая мокрота разделяется на три слоя: внизу — гной, в середине — серозная жидкость, сверху — слизисто-гнойная пена.
У значительного числа больных отмечается кровохарканье, однако массивные легочные кровотечения малохарактерны. Нередко больные жалуются на тупые боли в грудной клетке, быструю утомляемость, слабость, головные боли, повышенную раздражительность, подавленность психики (особенно при наличии зловонной мокроты), диспепсические явления.
Периоды обострения инфекционного процесса сопровождаются повышением температуры тела, особенно по вечерам, лейкоцитозом с нейтрофильным сдвигом, увеличением СОЭ. Внешний вид больных в начальном периоде не имеет характерных особенностей. Однако постепенно в результате интоксикации и дыхательной недостаточности ногти на пальцах рук и ног могут приобретать форму часовых стекол, а пальцы — форму барабанных палочек. Появляется землистый цвет кожи, одутловатость лица, общая гипотрофия, доходящая до истощения. У длительно болеющих при перкуссии нередко выявляют коробочный оттенок или притупление перкуторного звука; при аускультации — жесткое дыхание, рассеянные сухие хрипы, иногда влажные — на ограниченном участке легкого.
На рентгенограммах чаще всего — различной степени усиления легочного рисунка, тяжистость корней, иногда — уменьшение в объеме пораженного участка легкого (ателектаза, локальный пневмосклероз).
При контрастном исследовании бронхов — бронхографии — уточняется наличие и форма бронхоэктазов, их объем поражения, что имеет немаловажное значение при решении вопроса об оперативном вмешательстве.
Функции внешнего дыхания указывают на снижение ЖЕЛ, нарушения вентиляции по обструктивному типу, уменьшение показателей пневмотахиметрии. При многолетнем течении и прогрессировании заболевания могут развиться амилоидоз внутренних органов и легочное сердце с исходом в легочно-сердечную недостаточность.
Дифференциальный диагноз
Чаще всего проводят дифференциальную диагностику бронхоэктатической болезни с хроническим бронхитом, абсцессом легкого, туберкулезом и раком легкого. Помимо рентгенологического, бактериологического и цитологического исследований мокроты, наибольшее значение в диагностике заболевания принадлежит бронхографии и компьютерной томографии, выявляющих характерные поражения бронхов.
Прогноз
Зависит прежде всего от формы бронхоэктазов больного, распространенности, частоты и характера обострений воспалительного процесса, наличия осложнений, эффективности лечения. При распространенных мешотчатых бронхоэктазах прогноз неблагоприятный.
Больные с невыраженным патологическим процессом при хорошем консервативном лечении, включающем бронхоскопию с целью санации бронхов, могут сохранять ограниченную трудоспособность в течении длительного времени.
После применения радикальных операций клиническое выздоровление наступает в 3/4 случаев, а у 10–15 % отмечается значительное улучшение. Все больные с бронхоэктазами подлежат диспансерному наблюдению.
Лечение
Проводится комплексно, с использованием терапевтических, бронхоскопических, а при необходимости — хирургических методов. Лечение может проводиться как в амбулаторных условиях, так и в стационаре. Показаниями к госпитализации в терапевтическое или специализированное пульмонологическое отделение яляется обострение инфекционного процесса или легочно-сердечная недостаточность. При легочном кровотечении больного необходимо срочно госпитализировать в специализированное хирургическое отделение. Туда же направляют в плановом порядке больных, которым по состоянию здоровья показано плановое хирургическое лечение.
Консервативное лечение бронхоэктатической болезни состоит главным образом в профилактике обострения инфекции и ликвидации ее вспышек. Это прежде всего антибактериальная терапия, а также мероприятия, направленные на опорожнение бронхоэктазий, улучшение дренажной функции бронхов. Назначение типичных для трех групп антимикробных препаратов (антибиотики, сульфаниламиды, препараты нитрофуранового ряда) желательно проводить с учетом чувствительности бактериальной флоры мокроты. Используются различные способы введения препаратов в общепринятых дозировках, однако предпочтение отдается эндотрахеальному методу введения — с помощью бронхоскопа, чрезназального катетера или гортанного шприца.
Наиболее эффектны лечебные бронхоскопии с отмыванием и удалением гнойного содержимого из просвета бронхов с введением антибиотиков, протеолитических ферментов (трипсин, химотрипсин по 10–20 мг на физиологическом растворе), муколитических препаратов (ацетилцистеин в виде 10%-ного раствора по 2 мл, 4–8 мг бромгексина на изотоническом растворе). Вначале процедуры проводят 2 раза в неделю, затем, по мере уменьшения гнойного секрета, 1 раз в 5–7 дней.
Эффективным мероприятием является позиционный дренаж путем придания телу больного несколько раз в день определенного положения, улучшающего отделение мокроты. Этой же цели служит назначение отхаркивающих средств, различные дыхательные упражнения, особый массаж грудной клетки.
Для повышения общей реактивности организма назначают биогенные стимуляторы, анаболические гормоны, витамины, иммуностимуляторы, переливания крови или ее препаратов, различные физиотерапевтические процедуры. Радикальное лечение бронхоэктазий возможно только оперативным путем. Лучшие результаты наблюдаются при раннем оперативном вмешательстве, желательно в возрасте до 40 лет. Противопоказаниями к операции являются: обширный двусторонний процесс, легочно-сердечная недостаточность, амилоидоз внутренних органов.
Источник
Бронхит – одна из самых распространенных патологий нижних дыхательных путей. Характеризуется диффузным воспалением бронхов. Основным его симптомом является кашель. Дифференциальная диагностика бронхита помогает отделить данное заболевание от других, схожих по симптоматике, и назначить правильное лечение.
Основные причины появления бронхита
Возникновению бронхита способствуют различные факторы, которые можно разделить на две группы: рецидивирующая респираторная инфекция и воздействие негативной внешней среды на дыхательную систему.
К первой группе относятся:
- респираторные вирусы;
- пневмококки;
- палочка Пфейффера;
- реже – муковисцидоз и альфа-1-антитрипсиновая недостаточность.
Вторую группу составляют:
- неблагоприятные условия проживания;
- длительное вдыхание загрязненного воздуха (дым, пыль, аллергены, вредные химические соединения – газы, испарения, мелкодисперсная пыль).

Предрасполагающие факторы:
- хронические воспалительные и гнойные процессы дыхательной системы;
- инфекционные патологии верхних дыхательных путей;
- снижение реактивности организма;
- наследственность;
- иммунодефицитные состояния;
- курение, злоупотребление алкоголем;
- детский и преклонный возраст.
Симптоматика болезни
Классифицируя виды бронхитов, обычно разделяют их на две основные группы: острый и хронический бронхит. При каждом виде может возникать обструкция – нарушение проходимости бронхов.
Острый обструктивный бронхит считается так называемой детской формой заболевания. Возникает чаще всего у детей до 3 лет, ввиду особенностей незрелой дыхательной системы. Если же у взрослого человека диагностируется острая обструктивная патология, это, скорее всего, свидетельствует о наличии другого заболевания дыхательной системы (со схожими симптомами).
Острый обструктивный бронхит отличается:
- нарушением работы мерцательного эпителия и развитием катара верхних отделов дыхательных путей;
- сухим приступообразным кашлем, особенно ночью или утром, отсутствием или небольшим количеством мокроты;
- температурой ниже 38 градусов;
- одышкой;
- хрипами и шумами, которые слышны даже без специальных приборов.
При часто повторяющихся острых бронхитах болезнь может перейти в хроническую стадию, более характерную для взрослых. Ее признаки:
- постоянный сильный кашель в течение года, в общей сложности не менее 3 месяцев;
- мокрота вязкая и тяжело отходит, в случае присоединения бактериальной или вирусной инфекции она становится гнойной, с зеленоватым оттенком;
- после острой фазы обычно наступает ремиссия, в период которой кашель бывает по утрам;
- затрудненность дыхания, слышен характерный свист на выдохе;
- одышка, особенно при физических нагрузках, развивается дыхательная недостаточность.
Методы обследование при бронхите
Дифференциальная диагностика бронхита подразумевает проведение комплексного обследования:
- изучение клинических признаков – кашель, слабость, температура, выделения, мышечные боли, лихорадка, затрудненность дыхания, хрипы и др.;
- лабораторные исследования крови и мокроты;
- проведение бронхографии и рентгенографии, бронхоскопии, МРТ и др.
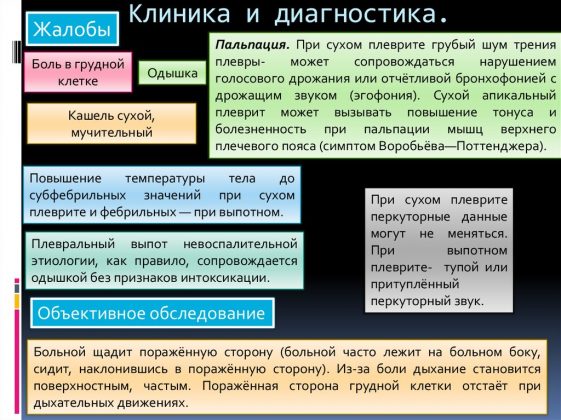
Бронхоскопия помогает значительно прояснить картину заболевания и поставить дифференциальный диагноз. С помощью нее можно визуально оценить характер воспалительного процесса (гнойный, катаральный, геморрагический, атрофический и др.), а также произвести биопсию слизистой для уточнения характера повреждений.
Бронхография и рентгенография позволяют выявить патологические изменения, вызванные длительным течением хронического бронхита. В этом случае поражение локализовано чаще всего в мелких ветвях бронхиального дерева, и на бронхограмме отчетливо видна картина «мертвого дерева». Она вызвана обрывами бронхов среднего калибра и незаполненными мелкими разветвлениями.
 С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
Бронхоскопия помогает дифференцировать бронхит от бронхиальной астмы. При имеющихся симптомах нарушения бронхиальной проходимости (одышка при физических нагрузках или при выходе на холод, выделение небольшого количества мокроты после длительного приступа кашля, свистящие звуки на выдохе) используют бронхолитики и проводят исследование до и после их применения. Если после использования бронхолитиков показатели вентиляции и механики дыхания улучшились, это указывает на наличие бронхоспазма и обратимость нарушений бронхиальной проходимости.
Дифференциальный диагноз патологии
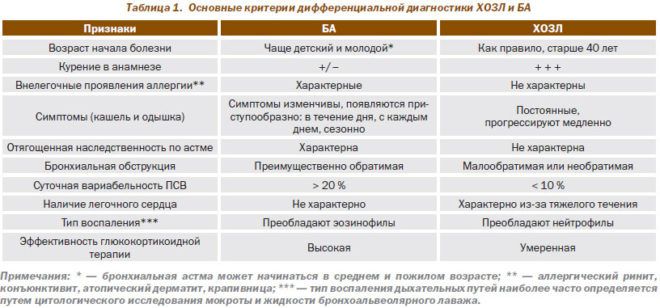
Дифференциальная диагностика обструктивного бронхита обусловлена схожестью клинической картины данной патологии с другими заболеваниями дыхательной системы, такими как бронхиальная астма, пневмония и туберкулез.
Дифференциация от воспаления легкого
Оптимальным способом дифференциации обструктивного бронхита от воспаления легких является рентгенография. Зачастую ее вполне достаточно, и не приходится прибегать к дополнительной лабораторной диагностике. Если же на рентгеновском снимке картина заболевания недостаточно ясна, назначается бронхоскопия, МРТ и другие исследования.
Дифференциальная диагностика бронхита от пневмонии выглядит следующим образом:
- бронхит – температура ниже 38 градусов, кашель сухой, переходящий в продуктивный, безболезненный, лихорадочное состояние — не более 3 суток;
- воспаление легких – температура выше 38 градусов, сильный кашель с обильным выделением мокроты, лихорадочное состояние свыше 3 суток.

Кроме того, пневмония отличается синюшностью конечностей и лица, дрожью в голосе, укорочением перкуторного звука, наличием хрипов, крепитацией.
Дифференциация от бронхиальной астмы
Если при пневмонии рентгенография четко определяет наличие характерных для этого заболевания признаков, то отличить обструктивный бронхит от астмы не так просто. Оба заболевания дыхательной системы диагностируются на основании проявляемых ими признаков, и сложность заключается в схожести симптомов. К основным диагностическим синдромам относят:
- кашель – при бронхите постоянный, выматывающий, с выделением мокроты, при астме – приступообразный, мокроты выделяется мало или ее нет совсем;
- одышка – при бронхите постоянна, усиливается при движении, астма отличается приступообразным характером одышки и наличием стойкой ремиссии;
- наличие аллергии – при бронхите аллергия, как правило, отсутствует, а бронхиальная астма практически всегда сопровождается аллергическими признаками;
- использование бронхолитиков – при бронхите используются периодически, при астме – постоянно.
Дифференциация от других дыхательных патологий
Помимо вышеназванных схожих патологий, бронхит необходимо дифференцировать от таких дыхательных заболеваний:
- туберкулез легких – особенности: усиленное потоотделение, быстрая утомляемость, слабость, потеря веса, наличие палочки Коха в мокроте;
- сердечная или легочная недостаточность;
- бронхоэктатическая болезнь – чаще диагностируется у детей, бронхоскопия показывает локальный бронхит, в то время как хроническая форма бронхита носит диффузный характер;
- тромбоэмболия кровяных сосудов легких;
- некоторые инфекционные заболевания – корь, коклюш и др.;
- онкология – для нее характерны боль в груди, слабость, отсутствие гнойной мокроты.
Острый бронхит и воспаление легких
Дифференциальная диагностика острого бронхита и пневмонии чрезвычайно важна на ранних стадиях заболевания. Чем раньше поставлен диагноз и назначено лечение, тем выше вероятность скорейшего выздоровления пациента. Как правило, в случае пневмонии назначается антибактериальная терапия, а при остром бронхите – противовирусная и симптоматическая.
 Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Еще проводят рентгенографию – обычно на снимке ясно различаются признаки воспалительного процесса, характерного для пневмонии.
Наиболее явными признаками воспаления легких являются голосовое дрожание, шум трения плевры, притупление перкуторного звука и эгофония. Наличие их в симптоматике в 99,5% свидетельствует о пневмонии. А при кашле и гнойной мокроте пневмония диагностируется только у 1 человека из 10.

Выводы
Бронхит, с его разными формами и проявлениями, имеет много общих признаков с бронхиальной астмой, пневмонией, туберкулезом, онкологическими и другими заболеваниями дыхательной системы. Поэтому в постановке диагноза крайне важно изучить все имеющиеся симптомы, выяснить генезис заболевания и провести необходимые специфические исследования для подтверждения или опровержения других дыхательных патологий.
При склонности к заболеваниям бронхолегочной системы необходимо ежегодно проходить флюорографию. Это отличный профилактический способ предупреждения патологий органов дыхательной системы.
Видео по теме: Бронхит
Источник
