Фото болезней на влагалище и их названия
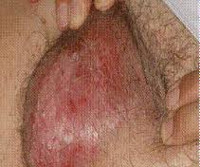
Болезни наружных половых органов составляют более половины диагнозов при обращении женщин к гинекологу. Воспалительный процесс, развивающийся в слизистой оболочке влагалища, вульве, половых губах и других участках интимной зоны, не только нарушает физическую и социальную активность женщины, но и представляет реальную угрозу для женского здоровья при отсутствии своевременной адекватной терапии.
В чем потенциальная угроза?
Воспалительный процесс в области гениталий, вызванный инфекцией, имеет специфическую или неспецифическую природу происхождения, обусловленную влиянием повреждающих факторов: причины недуга, патологической реакции, индивидуальных особенностей организма. Любая болезнь наружных половых органов характеризуется специфическими симптомами, среди которых наблюдают:
- патологические выделения из влагалища с неприятным запахом;
- зуд, жжение, покраснение кожи в интимной зоне;
- высыпания, изъязвления на слизистой оболочке, половых губах и других участках гениталий;
- тянущую боль внизу живота или в области поясницы;
- и другие.
Инфекционная болезнь нарушает менструальный цикл, репродуктивную функцию, психоэмоциональное состояние женщины.
Масштаб поражения наружных половых органов определяют такие факторы, как:
- сопротивляемость организма;
- вид возбудителя болезни;
- возраст;
- характер патологии;
- наличие сопутствующих системных заболеваний;
- врожденные аномалии развития органов репродуктивной системы;
- режим дня;
- наличие воспаления в соседствующих органах (матке, придатках, брюшине).
Воспалительный процесс, вызванный инфицированием, проходит несколько стадий: острую, подострую и хроническую (при отсутствии эффективного лечения).
Несвоевременное обращение за квалифицированной медицинской помощью, самостоятельный поиск альтернативных вариантов лечения, в том числе применение средств народной медицины, провоцирует масштабное поражение органов репродуктивной системы, вовлечение в воспалительный процесс тазовой клетчатки, разрушение тканей в результате гнойно-некротического поражения.
Неправильно подобранное антибактериальное средство без предварительного исследования влагалищного мазка и анализа крови не только не эффективно, но и способствует генерализованному инфицированию, переходу болезни в хроническую форму с последующими рецидивами. Для подавления резистентных бактерий в дальнейшем потребуется использование более мощного антибиотика с широким спектром действия, который обладает массой побочных эффектов.
Инфекционное заболевание наружных половых органов – частая причина непроходимости маточных труб, воспаления яичников, которые приводят к бесплодию.
Причины появления болезни
Среди основных факторов, провоцирующих появление болезней наружных половых органов, выделяют следующие.
- Беспорядочные половые связи увеличивают риск инфицирования патогенной флорой. Скрытое течение болезни у одного или обоих партнеров не является поводом для отказа от лечения.
- Общее переохлаждение организма снижает иммунный статус, способствует активизации патогенной флоры.
- Заболеваниям репродуктивной сферы часто сопутствуют болезни эндокринной системы: сахарный диабет, ожирение, гипертония, дисфункция щитовидной железы.
- Гормональный дисбаланс, вызванный приемом лекарственных средств и оральных контрацептивов, содержащих кортикостероиды, изменяет кислотную среду влагалища, провоцирует сухость, воспаление, эрозии.
- Погрешности в питании (например, изобилие сладостей в рационе) нарушает естественный микробный пейзаж влагалища, способствует активизации грибка рода Candida.
- Мочевой пузырь и прямая кишка являются потенциальными источниками инфицирования. Отсутствие полноценной гигиены интимной зоны увеличивает риск инфицирования микробами.
- Оперативное вмешательство в генитальной области, а также травмы, аборты, роды, требуют санации раневой поверхности во избежание присоединения инфекции.
Виды заболеваний
Вид возбудителя и локализация воспалительного процесса определяют характер болезни.
Вид болезни | Что собой представляет | Характерные признаки |
Вульвит | Воспалительный процесс, развивающийся в наружных половых органах в результате постоянного раздражения патологическими влагалищными выделениями, гипофункции яичников, сахарного диабета, гормонального дисбаланса, химического ожога или травмирования | Эрозивные высыпания с гнойным налетом присутствуют не только на половых органах, но и на внутренней поверхности бедер. Болезнь характеризуется покраснением, болью, жжением, зудом вульвы и других участков интимной области |
Вульвовагинит | Инфекционная болезнь поражает вульву и слизистую оболочку влагалища в момент заражения, механического повреждения органа (травма, мастурбация), хронического тонзиллита, гормонального дисбаланса в юном или старческом возрасте | Зуд, жжение, покраснение наружных половых органов, болезненное мочеиспускание, снижение либидо, изменение микробного пейзажа влагалища. Болезнь провоцирует появление синехий, цистита, предракового состояния |
Остроконечные кондиломы | Инфекционная болезнь, характеризующаяся бородавчатыми высыпаниями. Сопутствует или является следствием перенесенного вульвита | Отдельные некротизирующиеся элементы или конгломераты, напоминающие цветную капусту, издают неприятный запах, нарушают психоэмоциональное состояние женщины, сокращают физическую, половую и социальную активность |
Контагиозный моллюск | Болезнь вирусной этиологии, передающаяся при непосредственном контакте с носителем инфекции, иногда проходит самостоятельно в течение 6 месяцев без какого-либо лечения | Узелковые высыпания розового цвета на половых органах, бедрах, нижней части живота, слегка возвышающиеся над поверхностью кожи. При выдавливании новообразования выделяется пробка с творожистым содержимым |
Зуд вульвы | Воспаление, развивающееся в наружных половых органах в результате инфицирования, сопутствующего эндокринного заболевания, аллергической реакции на лекарственные препараты или продукты, климакса, перенесенного стресса | Выраженный зуд наружных половых органов приводит к расчесам и гиперемии раневой поверхности |
Киста влагалища | Доброкачественное образование, развивающееся в результате инфицирования или врожденного дефекта, вызывает неприятные ощущения во время физической и половой активности, боль во время коитуса | Киста округлой формы, как правило, мягкой эластичной консистенции, которая содержит прозрачный слизистый или серозный секрет |
Синехии половых губ | Частичное или полное сращение половых губ (больших или малых) приводит к перекрытию входа во влагалище и в мочеиспускательный канал. Анатомический дефект развивается в младенчестве из-за частых воспалений, неполноценной или неправильной гигиены, низкого уровня эстрогенов, использования синтетических изделий и агрессивных косметических средств | Врожденная или приобретенная аномалия часто остается незамеченной и самоустраняется по достижению пубертатного возраста. В противном случае требует оперативного вмешательства, так как вызывает чувство дискомфорта, болезненное мочеиспускание, ограничивает половую активность |
Бартолинит | Воспалительный процесс развивается в преддверии влагалища (в бартолиновых железах) вследствие закупорки устья железы. Болезнь вызывает инфицирование гонококком | Заболевание характеризуется наличием красных пятен, абсцессов или плотных тяжей со слизисто-гнойным секретом в преддверии влагалища и окружающей клетчатке. Значительную гиперемию нередко сопровождает высокая температура тела |
Лейкоплакия влагалища | Поражение вульвы, клитора и слизистой оболочки влагалища под действием химических, механических факторов, инфицирования ВПЧ | Воспаление, ороговение эпителия влагалища, нейродистрофические изменения в структуре слизистой оболочки. изъязвления и трещины вызывают боль во время мочеиспускания, интимной близости, провоцируют онкологию |
Рак влагалища | Злокачественное поражение влагалища в результате заражения инфекциями, передающимися половым путем, неадекватной терапии хронических гинекологических болезней, применения лучевой терапии во время лечения рака шейки матки | Среди основных признаков болезни наблюдают бели, боль во время соития, кровотечения в середине менструального цикла или менопаузы, зуд, жжение, изъязвление слизистой оболочки влагалища |
Изменение естественного микробного пейзажа влагалища при инфицировании патогенной флорой всегда сопровождается характерными симптомами. Зуд, жжение, покраснение половых органов, боль во время мочеиспускания или половой близости, появление аномальных влагалищных выделений требует незамедлительной консультации гинеколога. Исследование биологических жидкостей на раннем этапе способствует эффективному и непродолжительному лечению, минимизирует риск появления онкологии.
Источник
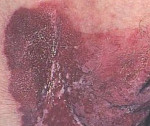
Болезнь Педжета вульвы – это медленно прогрессирующая злокачественная неоплазия, поражающая область наружных женских гениталий. Характеризуется появлением ограниченных, слегка выпуклых отёчных или плотных участков преимущественно красного цвета в области больших половых губ, длительно остающихся без изменений или медленно разрастающихся и сопровождающихся зудом. Поражения обнаруживаются при гинекологическом осмотре, диагноз верифицируется по результатам лабораторных исследований биоптата, вероятные сопутствующие опухоли выявляются с помощью инструментальных методов. Основной метод лечения хирургический, также может применяться лучевая, химио- и гормонотерапия.
Общие сведения
Болезнь Педжета вульвы (экстрамамиллярный рак Педжета, экстрамамиллярный дерматоз Педжета) – злокачественная опухоль, происходящая из железистых клеток эпителия женских наружных половых органов. Болезнь получила название в честь английского хирурга и патологоанатома Джеймса Педжета, впервые описавшего морфологически сходное новообразование молочной железы в 1874 году. Неоплазия чаще всего представлена преинвазивным раком, протекающим годами и перерастающим в инвазивную карциному в 10-20% случаев. У больных повышен риск экстрагенитальных раковых опухолей. В структуре злокачественных новообразований вульвы доля дерматоза Педжета составляет 2%. Заболевание поражает женщин преимущественно в постменопаузе (средний возраст больных – 65 лет) и крайне редко регистрируется в возрасте до 40 лет.

Болезнь Педжета вульвы
Причины
Этиология возникновения вульварного рака Педжета пока не изучена. Предполагается, что малигнизация клеток-источников этого вида карциномы может быть связана с механическими травмами, химическими и термическими ожогами, местным хроническим воспалительным процессом (например, в результате заражения некоторыми типами герпес- и папилломавирусов) и рубцовыми изменениями эпителия. Рассматривается роль воздействия ионизирующего излучения (включая лучевую терапию), дисгормональных состояний в результате ожирения, нарушения функций яичников, щитовидной и поджелудочной желёз.
Отмечено, что поражение вульвы дерматозом Педжета может сочетаться с другими типами рака: в 20-25% случаев с колоректальными опухолями, в 10-17% — с урогенитальными и реже — с гепатоцеллюлярными, гепатобилиарными карциномами, неоплазиями яичников, молочных желёз. Согласно предположениям одних исследователей, рак Педжета вторичен по отношению к перечисленным новообразованиям и является паранеопластическим заболеванием (возникающим под воздействием синтезируемых опухолью и организмом в ответ на опухоль биологически активных веществ и иммунных антигенов) или развивается в результате педжетоидного (интраэпителиального) отсева малигнизированных клеток. Другие считают такое сочетание синхронным первично-множественным опухолевым процессом.
Патогенез
Точная гистогенетическая природа опухоли не установлена. В злокачественные клетки Педжета могут трансформироваться предшественники базальных клеток эпителия (являются источником вторичного рака Педжета) и, согласно современной теории, клетки Токера (ответственны за первичную опухоль). Ещё в конце XIX-начале XX веков были описаны случаи обнаружения в области вульвы «молочных желёз» в миниатюре. В конце прошлого века было установлено гистологическое различие и в то же время сходство этих структур с тканью молочной железы, и они получили название «маммароподобные железы» (МПЖ). Исследования показали, что МПЖ присутствуют в норме у лиц обоего пола, у женщин – большей частью в складке между большой и малой половыми губами и в меньшей концентрации в области ануса и промежности.
В дальнейшем была обнаружена способность МПЖ к экспрессии рецепторов к прогестерону и эстрогенам, карциноэмбриональному антигену и цитокератинам, а также наличие в эпителии их протоков клеток Токера, которые морфологически сходны с раковыми клетками Педжета и предположительно являются источником первичного маммарного дерматоза Педжета. Клетки Токера и их злокачественные аналоги, скапливаясь вокруг протока МПЖ в эпителиальной ткани, могут распространяться по ней на значительные расстояния. Это обусловливает отсев клеток Педжета из нераспространённых карцином прилежащих структур, а также мультицентричность опухоли Педжета и, как следствие, её склонность к рецидивам и наличие в ряде случаев обширных участков поражения при неинвазивной форме рака.
Классификация
Для экстраммарных поражений Педжета общепринятая в онкогинекологии классификация по международной системе TNM на современном этапе не разработана. По степени распространения различают преинвазивную (без прорастания базальной мембраны), микроинвазивную (с распространением в строму на глубину менее 1 мм) и инвазивную (с распространением более чем на 1 мм) карциному. Согласно современной концепции возникновения рака Педжета, связанной с открытием и исследованием МПЖ, предложено выделять три формы, требующие дифференцированного лечебного подхода:
- Первичную. Болезнь Педжета не связана с внутриэпителиальным отсевом из соседних структур и развивается из клеток Токера.
- Вторичную с источником в аногенитальных МПЖ. Дерматоз Педжета возникает в результате отсева из эпителиальных карцином МПЖ: дуктальной, дольковой, тубулобулярной, муцинозной, аденокистозной, папиллярной.
- Вторичную, возникающую из других структур. К источникам данной формы рака Педжета относятся карциномы придатков кожи, бартолиниевой железы, шейки матки, уретры, прямой кишки.
Симптомы
Иногда кожным проявлениям может предшествовать ощущение сухости, постепенно усиливающегося зуда в области гениталий, в других случаях ощущения дискомфорта (зуд и жжение) присоединяются на этапе видимых изменений и становятся постоянным симптомом, хотя изредка патологический процесс протекает безболезненно. Чаще всего опухоль возникает в области большой половой губы в виде эритематозного пятна или бляшки. Размер поражения может составлять от одного миллиметра до нескольких сантиметров и длительное время не изменяться либо в течение нескольких месяцев (или лет) распространяться на соседние структуры, со временем захватывая всю область вульвы, а также промежности, ануса, а в некоторых случаях – кожу внутренней поверхности бёдер и нижней части живота.
На ощупь поражённые участки поверхностны, утолщены, имеют неравномерно плотную структуру, могут сопровождаться отёком. Визуально границы пятна чёткие, неровные. Пальпируемый узел под изменённым эпителием свидетельствует о сочетанной аденокарциноме. Красные, гиперемированные участки кожи со временем покрываются белым налётом (специфический признак вульварного дерматоза Педжета), отёчность усиливается, местами наблюдаются шелушение, эрозии и кровянистые корки, возникшие из-за расчёсов ввиду перманентного зуда. Повреждение корок сопровождается кровянисто-серозными выделениями.
Осложнения
Инвазия рака Педжета вульвы у 50% больных сопровождается метастазированием в паховые и бедренные лимфатические узлы, что приводит к их изъязвлению и нагноению в случае присоединения инфекции. Дальнейшее распространение метастазов в стенки крупных сосудов, лёгкие, печень, как правило, влечёт летальный исход. Локальное распространение опухоли может приводить к частичному перекрытию уретры и затруднению мочеиспускания, что неблагоприятно сказывается на состоянии мочевого пузыря и почек. Кроме того, обширные опухоли исключают возможность хирургической операции, а радиотерапия в подобных случаях несёт повышенный риск постлучевых осложнений.
Диагностика
Ввиду поверхностного расположения неоплазии её обнаружение не составляет труда. Затруднения обусловлены сложностью дифференциальной диагностики в связи с множеством визуально сходных нозологических форм патологии вульвы. Опухолевое поражение выявляется в ходе гинекологического осмотра, далее назначаются следующие виды исследования:
- Лабораторная верификация. Выполняется для определения гистотипа и характера новообразования. С помощью гистологического исследования выявляется микроскопическая структура, характерная для рака Педжета и определяется степень инвазии. Иммуногистохимический анализ подтверждает диагноз, позволяет оценить гормоночувствительность опухолевых клеток и определить их источник (из какого органа исходит вторичная неоплазия).
- Инструментальные исследования. Проводятся для выявления сочетанных карцином. УЗИ мочевого пузыря, уретроскопия, ректороманоскопия помогают обнаружить неоплазии мочевого пузыря, уретры и прямой кишки. УЗИ вульвы, малого таза, брюшной полости и молочных желёз позволяют заподозрить злокачественные опухоли этих органов, а кольпоскопия – опухоль шейки матки.
Экстрамаммарный дерматоз Педжета дифференцируют с болезнью Боуэна, псориазом, экземой, себорейным дерматитом, грибковой инфекцией, первичным сифилисом, гранулёмой вульвы, плоскоклеточной карциномой, саркомой вульвы, раком бартолиниевой железы, меланомой и рядом других воспалительных и опухолевых заболеваний вульвы. В диагностике участвуют онкогинеколог, дерматовенеролог, онкопроктолог, онкоуролог, при необходимости – абдоминальный хирург.
Лечение болезни Педжета вульвы
Лечение осуществляется специалистами в сфере онкологии, в случае инвазивных и вторичных форм могут привлекаться радиологи, химиотерапевты. Лечебная программа зависит от локальной распространённости процесса, сочетания болезни Педжета с другими злокачественными неоплазиями, иммуногистохимической характеристики опухоли, общего состояния пациентки. В отношении болезни Педжета вульвы применяется:
- Хирургическая операция. Является основным методом лечения. При первичных пре- и микроинвазивных формах комбинации с другими видами лечения, как правило, не требуется. В зависимости от распространённости опухолевого процесса операция может выполняться в объёме широкого иссечения или вульвэктомии. Вероятность рецидива значительно снижает применение метода микроскопически контролируемого удаления (микрографической хирургии Мооса).
- Радиотерапия. Лучевая терапия может применяться как лечение по радикальной программе (например, при распространённости процесса, не позволяющей выполнить радикальное хирургическое вмешательство) или в качестве дополнительного метода – после и (или) перед операцией. В комбинации с хирургическим вмешательством назначается в случае вторичного или инвазивного рака Педжета, «позитивности» края резекции.
- Цитостатическая терапия. Химиотерапия является дополнительным методом и может назначаться до или после хирургического вмешательства, при инвазивных, обширных или вторичных поражениях. Применяются пиримидины и производные платины.
- Гормонотерапия. Дополнительный метод, используется с целью предупреждения рецидивов. Антагонисты гормонов назначаются в комплексе с хирургическим и лучевым лечением при иммуногистохимически доказанной гормональной чувствительности опухолевых клеток.
Прогноз и профилактика
Прогноз для первичного внутриэпителиального рака благоприятный (пятилетняя выживаемость составляет 100%), в случае инвазии и (или) сочетания с другими аденокарциномами резко ухудшается и зависит от распространённости первичного и первично-множественного процесса. Летальный исход, как правило, обусловлен генерализацией сочетанной опухоли. После хирургического лечения рецидивы возникают у 9% больных неинвазивной формой дерматоза Педжета в течение восьми лет и у 67% с инвазивной формой в течение полутора лет. После лучевого лечения (когда операция по каким-либо причинам невыполнима) этот показатель в среднем составляет до 50% в течение четырёх лет.
Первичная профилактика включает предупреждение инфекций (в том числе передающихся половым путём), коррекцию эндокринно-обменных нарушений. Вторичная профилактика направлена на раннее выявление опухоли и её рецидивов, предполагает ежегодные гинекологические осмотры женщин пожилого и старческого возраста и пожизненное диспансерное наблюдение больных, получавших лечение по поводу экстрамамиллярной болезни Педжета.
Источник
