Истории болезни по профессиональным болезням альвеолит
Главная
Пациентам
Заболевания
Альвеолит
Альвеолит лунки зуба довольно часто осложняет течение постоперационного периода. По статистике, воспаление стенок альвеолы возникает после удаления зуба примерно в 25% случаев.
Альвеолит лунки зуба: причины
В норме после удаления зуба в лунке формируется сгусток из клеток крови и фибрина — белка, из которого строится тромб. Он практически полностью покрывает дно и стенки альвеолы. Сгусток служит механическим барьером, биологической защитой на пути инфекции и дополнительного травмирования раневой поверхности. В таком случае заживление проходит первичным натяжением. Рана медленно заполняется сначала рыхлой тканью, затем более плотной соединительной тканью, а позже молодой костной.
Но бывают ситуации, когда ход заживления нарушается.
Воспаление лунки возникает, если:
1. Операция была повышенной травматичности, что снизило защитные возможности собственных тканей;
2. Кровяной сгусток, как основная защита, нарушен или полностью отсутствует («сухая лунка»):
- длительное кровотечение;
- раннее разрушение сгустка;
- несоблюдение правил ухода (например, усиленное полоскание, употребление твердой или слишком горячей пищи вскоре после операции);
3. Удаление зуба проводилось по экстренным показаниям в связи с острым инфекционным процессом: периодонтитом или пародонтитом с осложнениями;
4. Имеются общие причины:
- сниженный иммунитет;
- нарушение свертываемости крови;
- пожилой возраст;
- отсутствие правильной гигиены зубов.
Признаки альвеолита
Какие симптомы говорят об альвеолите лунки:
- Луночковая боль, которая продолжается или возобновляется на 3-5-й день после удаления зуба. При неосложненном послеоперационном периоде она проходит за 1-2 дня. В начале болезни она ноющая, становится интенсивнее после еды. На более поздней стадии боль постоянная, ее невозможно терпеть, обезболивающие препараты помогают на короткое время. Может отдавать в ухо, в висок на стороне больной лунки.
- Появление горького привкуса и гнилостного запаха изо рта.
- Увеличение и болезненность подчелюстных лимфоузлов.
При осмотре, когда альвеолит только начался, стоматолог обнаруживает:
- покраснение десны,
- содержимое в виде остатков рыхлого сгустка крови, частичек пищи, слюны в ране,
- что лунка «сухая»;
- в разгаре воспаления:
- отечную красную слизистую по краям лунки,
- болезненность при касании,
- на стенках серый или желтоватый налет.
Диагностика и лечение альвеолита лунки после удаления зуба в «СМ-Стоматология»
Если вам удалили зуб, но через 2 дня луночковая боль не прошла, появились дополнительные признаки воспаления, не стоит откладывать визит к врачу. Самолечение может привести к таким осложнениям, как периостит, остеомиелит, поражение соседних зубов. Чем раньше начнется лечение, тем быстрее и с меньшим риском неприятных последствий заживет рана.
Даже если ваш зуб удалили в другой клинике, наши специалисты помогут вам.
Обычно диагностика альвеолита лунки зуба не вызывает затруднений. Достаточно истории болезни и осмотра. Но при необходимости — для уточнения глубины поражения — вам могут назначить дополнительные исследования: рентгенографию или радиовизиографию.
В «СМ-Стоматология» используются только высококачественные материалы, все инструменты стерилизуются с помощью мощных стерилизаторов, которые исключают возможность инфицирования.
Лечебные мероприятия при альвеолите в «СМ-Стоматология»:
- Местное обезболивание — снимет острую боль и поможет перенести лечение.
- Полноценное очищение раны от частей разрушенного кровяного сгустка, остатков пищи, налета — должна остаться чистая раневая поверхность.
- Обработка дезинфицирующими, антимикробными и обезболивающими средствами.
- Наложение специальной турунды (тампона с лекарствами).
Врач даст рекомендации по дальнейшему уходу:
- специальные ванночки с антисептиком;
- обезболивающие;
- щадящая диета.
Возможно, лечение альвеолита лунки необходимо будет дополнить физиотерапевтическими методами.
Профилактика альвеолита в «СМ-Стоматология»
Если операция не экстренная, то сначала стоматологи лечат кариес и другие воспалительные заболевания в полости рта, которые могут стать источником инфекции.
После операции вы получите подробные рекомендации по уходу за лункой, чтобы кровяной сгусток правильно сформировался и не разрушился раньше времени. Для этого необходимо соблюдать диету (не употреблять твердую и горячу пищу), не использовать интенсивные полоскания и чистку в районе травмированной лунки, применять антисептические и обезболивающие средства.
Запишитесь на консультацию стоматолога-хирурга по круглосуточному телефону в Москве +7 (495) 777-48-06.
Хотите, мы Вам перезвоним?
Источник
Фиброзирующий альвеолит – это патологический процесс, в основе которого лежит обширное поражение интерстициальной ткани легких, приводящее к развитию фиброзных изменений и дыхательной недостаточности. Прогрессирование фиброзирующего альвеолита сопровождается неуклонным нарастанием слабости, похудания, одышки, малопродуктивного кашля, болей в грудной клетке, цианоза. Диагностика основывается на данных рентгенографии и компьютерной томографии легких, спирометрии, биопсии легких. Лечение фиброзирующего альвеолита включает противовоспалительную и иммуносупрессивную терапию, оксигенотерапию; по показаниям – трансплантацию легких.
Общие сведения
Альвеолит фиброзирующий идиопатический (синонимы: фиброз легочный идиопатический, синдром Хаммена-Рича) – прогрессирующее диффузное двухстороннее поражение альвеол и интерстициальной легочной ткани, сопровождающееся развитием диффузного фиброза и нарастающей дыхательной недостаточности. Фиброзирующий альвеолит имеет исключительно легочную локализацию, плохо поддается терапии, часто оканчивается летальным исходом.
Фиброзирующий альвеолит – относительно редкое заболевание неясной этиологии, однако имеет тенденцию к возрастанию. Фиброзирующий альвеолит чаще поражает мужчин старше 50 лет (20 случаев из 100 тыс.), чем женщин (13 случаев из 100 тыс.). Летальность при фиброзирующем альвеолите достигает 3,3 случая на 100 тыс. населения.

Фиброзирующий альвеолит
Причины
Причины возникновения фиброзирующего альвеолита неясны. Существуют предположения об аутоиммунном характере заболевания, вирусной природе (герпесвирус, вирус гепатита С, аденовирусы, цитомегаловирус), наследственной предрасположенности.
В распространённости фиброзирующего альвеолита имеют значение профессиональные, экологические, бытовые и географические факторы. Так, замечено, что развитию идиопатического фиброзирующего альвеолита в наибольшей степени подвержены фермеры, разводящие птиц, рабочие, контактирующие с древесной, асбестовой, металлической и силикатной пылью, курящие пациенты.
Патогенез
Воспалительные явления в альвеолах вызывают необратимое утолщение их стенок и снижение проницаемости для газообмена. Развитие идиопатического фиброзирующего альвеолита характеризуется тремя взаимосвязанными процессами: интерстициальным отеком, интерстициальным воспалением (альвеолитом) и интерстициальным фиброзом.
В острой стадии интерстициального отека происходит поражение альвеолярных капилляров и эпителия, их отек и формирование гиалиново-мембранных комплексов, препятствующих расширению альвеолярной ткани при дыхании. На этой стадии возможен регресс процесса либо развитие интерстициальной пневмонии. Хроническая стадия интерстициального воспаления характеризуется дальнейшим прогрессированием процесса, отложением в альвеолах коллагена и развитием распространенного фиброза с обширным повреждение легочной ткани.
В терминальной стадии интерстициального фиброза происходит полное замещение капиллярной сети и альвеолярной ткани фиброзной с формированием полостных расширений. Ткань легкого напоминает по внешнему виду пчелиные соты. Необратимые изменения в альвеолярно-капилярной системе легких при фиброзирующем альвеолите приводят к рестриктивным изменениям, расстройству газообмена, прогрессированию дыхательной недостаточности и к гибели пациента.
Классификация
В клинической пульмонологии выделяют 3 формы фиброзирующих альвеолитов:
- Альвеолиты фиброзирующие идиопатические. Включают следующие морфологические формы: обычную интерстициальную пневмонию, десквамативную интерстициальную пневмонию, острую интерстициальную пневмонию и неспецифическую интерстициальную пневмонию.
- Альвеолиты экзогенные аллергические.К альвеолитам экзогенным аллергическим относятся заболевания, вызываемые продолжительным и интенсивным вдыханием пыли, содержащей животные и растительные белки или неорганические поллютанты, и сопровождающиеся диффузным аллергическим поражением интерстициальных и альвеолярных легочных структур (синдромы «легкое фермера», «легкое птицевода», «легкое сыровара», «легкое рабочего» и т. д.).
- Альвеолиты фиброзирующие токсические. Альвеолиты фиброзирующие токсические включают заболевания легких, возникающие в результате токсического воздействия производственных, химических веществ и лекарственных химиопрепаратов. По течению различаю острые, подострые и хронические фиброзирующие альвеолиты.
Симптомы фиброзирующего альвеолита
Развитие заболевания постепенное с развитием необратимых изменений в альвеолах и неуклонным нарастанием одышки. Длительное время пациенты не придают этому значения и не обращаются к врачу, объясняя изменения в своем самочувствии усталостью на работе, прекращением спортивных занятий, набором веса и т. д. Обычно от начала первых симптомов фиброзирующего альвеолита до обращения в медицинское учреждение проходит от 3 месяцев до 1-3 лет.
Ведущими жалобами при фиброзирующем альвеолите служат выраженная одышка при минимальных физических нагрузках и малопродуктивный кашель. Пациентов беспокоят боли в грудной клетке (под лопатками), препятствующие глубокому вдоху, похудание, слабость, мышечные и суставные боли, повышенная температура тела. У половины пациентов с фиброзирующим альвеолитом ногтевые фаланги приобретают характерный вид «барабанных палочек» с «часовыми стеклами». Цианоз и одышка резистентны к проводимой терапии. В дальнейшем происходит нарастание гипоксемии, легочной гипертензии и правожелудочковой недостаточности.
Осложнения
В терминальной стадии фиброзирующего альвеолита усиливаются признаки дыхательной недостаточности и развития легочного сердца: серо-пепельный диффузный цианоз, набухание вен шеи, отеки, развитие кахексии. Течение фиброзирующего альвеолита вызывает прогрессирующую дыхательную недостаточность, развитие легочного сердца, может осложниться отеком легких.
Диагностика
При фиброзирующем альвеолите в легких выслушивается жесткое дыхание, крепитация (симптом «треска целлофана») и сухие хрипы; перкуторный звук укорочен. Изменения со стороны сердца характеризуются тахикардией и приглушенностью тонов. Этапы диагностики:
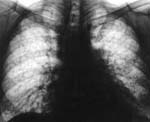
- Рентгенография. При рентгенографии легких картине идеопатического фиброзирующего альвеолита соответствуют мелкоочаговые диффузные двусторонние изменения в легких, более выраженные в нижних отделах, эмфизема легких. Поздней стадии фиброзирующего альвеолита соответствуют вторично-кистозные изменения в легких («сотовое лёгкое»). Динамическая рентгенография позволяет получить информацию о необратимости изменений, характерных для фиброзирующего альвеолита.
- Компьютерная томография. Позволяет выявить изменения в легких на ранних стадиях. Характерным признаком фиброзирующего альвеолита является определение симптома «матового стекла» — нежного гомогенного затемнения легочных полей. По данным КТ легких возможно определить участок видоизмененной ткани для взятия биопсии легких.
- Функциональная диагностика. Показатели функции внешнего дыхания (спирометрия, пикфлоуметрия) при фиброзирующем альвеолите свидетельствуют о вентиляционных нарушениях и снижении диффузной способности легких. На ЭКГ – признаки гипертрофии и перегрузки правых отделов сердца.
- Анализы крови. Лабораторные показатели крови характеризуются лейкоцитозом и ускорением СОЭ, повышением гемоглобина и гематокрита; повышением уровня фибрина, сиаловых кислот, иммуноглобулинов, определением ревматоидного фактора.
- Бронхоскопия. При фиброзирующем альвеолите проводится с целью дифференциальной диагностики с инфекционными или опухолевыми процессами в лёгких. В полученной при бронхоскопии лаважной жидкости определяется увеличение общего белка, иммуноглобулинов, макрофагов с цитоплазматическими включениями, нейтрофилов.
Проведение открытой биопсии легких при фиброзирующем альвеолите позволяет определить стадию болезни, выбор соответствующего лечения, развитие заболевания. При гистологическом исследовании выделяют пять степеней изменений:
- 1 степень – инфильтрация и утолщение альвеолярных перегородок;
- 2 степень – заполнение просветов альвеол экссудатом и клеточным составом;
- 3 степень – деструкция альвеол;
- 4 степень – полное изменение структуры легочной ткани;
- 5 степень — образование кистозно-измененных полостей.
Дифференциальная диагностика
Фиброзирующий альвеолит следует дифференцировать с пневмонией, гранулематозом, саркоидозом, диссеминированным туберкулезом, бронхиолоальвеолярным раком, пневмокониозом, диффузным амилоидозом и др.
Выработаны большие и малые критерии диагностики фиброзирующего альвеолита. С наибольшей вероятностью фиброзирующий альвеолит может быть диагностирован при определении 4-х больших и 3-х малых критериев. Большими критериями верификации идеопатического фиброзирующего альвеолита служат:
- исключение другой интерстициальной патологии легких, в т. ч. токсических и аллергических фиброзирующих альвеолитов, системных заболеваний соединительной ткани;
- характерные нарушения функции внешнего дыхания
- наличие двусторонних изменений в нижних отделах легких (симптомы «матового стекла» и «сотового легкого»);
- гистологическое исключение другой легочной патологии.
К малым критериям идеопатического фиброзирующего альвеолита относятся:
- возраст пациента старше 50 лет;
- постепенное незаметное нарастание одышки при физических нагрузках;
- продолжительность заболевания свыше 3 месяцев;
- крепитация (потрескивание) при дыхании в нижних отделах легких.
Лечение фиброзирующего альвеолита
Немедикаментозная терапия
Целью проводимого врачом-пульмонологом лечения является облегчение течения заболевания, замедление прогрессирования фиброза легочной ткани, качественное улучшение жизни пациента. К немедикаментозному лечению фиброзирующего альвеолита относятся специальные реабилитационные программы, включающие физические тренировки, психологическую поддержку пациентов. Выраженным терапевтическим эффектом обладает кислородная терапия, уменьшающая одышку и повышающая выносливость физических нагрузок у пациентов с фиброзирующим альвеолитом.
Фармакотерапия
Для достижения состояния ремиссии в медикаментозную терапию фиброзирующего альвеолита включают противовоспалительные (глюкокортикостероиды) и антифиброзные (пеницилламин, колхицин) препараты, иммунодепрессанты (азатиоприн), а также их комбинацию. Одновременно назначаются верошпирон, препараты калия, пиридоксин, бронхолитики. Медикаментозная терапия дает эффект лишь в случаях отсутствия выраженного пневмофиброза. С целью предупреждения вирусных инфекций всем пациентам с фиброзирующим альвеолитом показана противогриппозная и антипневмококковая вакцинация.
Радикальное лечение фиброзирующего альвеолита предусматривает трансплантацию легких, дающую высокий процент 5-летней выживаемости – до 50-60%. Показаниями к пересадке легких служат выраженные гипоксемия, диспноэ, снижение ЖЕЛ ниже 70%, снижение диффузной способности легких.
Прогноз и профилактика
В течении идиопатического фиброзирующего альвеолита после проведения лекарственной терапии наблюдаются периоды ремиссии, однако заболевание все равно постепенно прогрессирует. Средний процент выживаемости при диагностике нелеченных фиброзирующих альвеолитов составляет 3-4 года. Более благоприятным течением отличаются аллергические и токсические альвеолиты, которые при устранении провоцирующего фактора на ранних стадиях могут регрессировать.
Меры профилактики идиопатического фиброзирующего альвеолита включают предупреждение инфекций, исключении вредных профессиональных, экологических и бытовых факторов. Пациенты с фиброзирующим альвеолитом должны находиться на диспансерном учете у пульмонолога, аллерголога и врача-профпатолога.
Источник
АЛЬВЕОЛИТФИБРОЗИРУЮЩИЙ ИДИОПАТИЧЕСКИЙ
Определение
Альвеолит фиброзирующий идиопатический(синдром Хаммена — Рича) — патологический процесс в альвеолах иинтерстициальной ткани легких неясной природы, приводящий к прогрессирующемуфиброзу и сопровождающийся нарастающей дыхательной недостаточностью.
Общие замечания
Этиология неизвестна. Высказываютсяпредположения о возможной вирусной природе заболевания, имеются сообщения огенетической предрасположенности.
Патогенез остается неясным.
Предполагается, что в интерстициальной тканилегких снижается распад коллагена и повышается его синтез фибробластами иальвеолярными макрофагами. Повышению синтеза коллагена способствует увеличениечисла отдельных субпопуляций лимфоцитов, которые реагируют на коллаген легочнойткани как на чужеродный белок и продуцируют лимфокины, стимулирующиеобразование коллагена. Имеет значение также снижение продукции лимфоцитами«ингибиторного фактора», тормозящего в обычных условиях синтез коллагена.Многие авторы относят синдром Хаммена — Рича к аутоиммунным заболеваниям, прикоторых угнетена функциональная активность Т-супрессоров, что приводит кгиперпродукции различных классов иммуноглобулинов В-лимфоцитами. Образующиеся вкрови комплексы антиген — антитело (ЦИК) откладываются в стенках мелких сосудовлегких. Основной причиной длительного персистирования ЦИК является дефект вфункциональной активности Fc-фрагментов IgG. Под влиянием ЦИК, лизосомальныхфрагментов альвеолярных макрофагов и нейтрофилов происходит повреждение легочнойткани, уплотнение. утолщение межальвеолярных перегородок, облитерация альвеол икапилляров фиброзной тканью.
Клинические симптомы
Основные жалобы — неуклонно прогрессирующая одышка, сухой кашель, невозможность глубокого вдоха, боли в грудной клетке (под нижними углами лопаток), похудание, боли в суставах, слабость, повышение температуры тела. Осмотр больного — одышка, цианоз различной выраженности, симптом «барабанных палочек» и «часовых стекол». Объективное исследование. При аускультации легких — жесткое дыхание, сухие хрипы (при форсированном дыхании количество хрипов увеличивается), крепитация; при перкуссии — укорочение звука над областью поражения. Тахикардия, приглушенность тонов сердца и акцент II тона над легочной артерией.
Лабораторные данные
OAK: лейкоцитоз со сдвигом влево, увеличение СОЭ. БАК: увеличение содержания а2 и гамма-глобулинов, сиаловых кислот, фибрина, серомукоида, гаптоглобина. ИИ: повышение в крови количества IgG, IgA, реже IgM, появление ревматоидного фактора, антиядерных и антилегочных антител, ЦИК. Исследование лаважной жидкости, полученной при бронхоскопии: увеличение количества нейтрофилов. макрофагов со своеобразными цитоплазматическими включениями, иммуноглобулинов.
Инструментальные исследования
Рентгенологическое исследование: усилениелегочного рисунка за счет интерстициального компонента, вначале на перифериибазальных отделов легких, по мере прогрессирования заболевания измененияраспространяются в апикальном и центральном направлениях. На заключительныхэтапах болезни — просветления (кисты) размером до 1 см в диаметре. Ограничениеподвижности куполов диафрагмы и высокое их стояние. Спирография: уменьшениеЖЕЛ. ЭКГ: данные те же, что при эмфиземе легких (см.). Цитологическое игистологическое исследование биопсий легочной ткани: воспалительные инфильтратыиз лимфоцитов и плазмоцитов, небольшое количество эпителиоидно-клеточныхгранулем, в дальнейшем — фиброз.
Выделяют 5 степеней гистологических изменений (Livingstone, 1964).:
соединительнотканное утолщение и инфильтрация перегородок альвеол; заполнение альвеолярных просветов секретом и клетками: утрата нормальной структуры альвеол; полное нарушение архитектоники легких; возникновение кистозных полостей
Программа обследования
ОА крови, мочи. БАК: белок и белковые фракции, сиаловые кислоты, серомукоид, фибрин, гаптоглобин. ИИ крови: В- и Т-лимфоциты, субпопуляции Т-лимфоцитов, РБТЛ с фитогемагглютинином, иммуноглобулины. ИИ лаважной жидкости: Т- и В-лимфоциты, альвеолярные макрофаги, иммуноглобулины. Рентгенография легких. ЭКГ. Спирография. Открытая биопсия легких (наиболее информативна), чрез-бронхиальная биопсия и трансторакальная биопсия легких (наименее информативны).
Источник
