Язвенная болезнь желудка и двенадцатиперстной кишки монография
Современные аспекты хирургического лечения перфоративной язвы двенадцатиперстной кишки
С.А. Вавринчук, П.М. Косенко, Д.С. Чернышов
Рецензенты:
Заведующий кафедрой госпитальной хирургии ГБОУ ВПО «Амурская государственная медицинская академия» Министерства здравоохранения РФ, доктор медицинских наук, профессор В.В. Яновой
Заведующий кафедрой общей хирургии, топографической анатомии и оперативной хирургии ГБОУ ВПО «Владивостокский государственный медицинский университет» Министерства здравоохранения РФ, доктор медицинских наук, профессор А. А. Полежаев
 Монография посвящена одной из актуальных проблем хирургии осложненной язвенной болезни – хирургическому лечению перфоративной язвы двенадцатиперстной кишки.
Монография посвящена одной из актуальных проблем хирургии осложненной язвенной болезни – хирургическому лечению перфоративной язвы двенадцатиперстной кишки.
В монографии подробно освещены современные методы хирургического лечения перфоративной язвы двенадцатиперстной кишки, показания к их выполнению, особенности осуществления техники оперативных вмешательств. Впервые произведена их комплексная сравнительная оценка на основе изучения клинической, социальной и экономической эффективности.
Подробно описаны встречающиеся при перфоративной язве двенадцатиперстной кишки интра- и экстрадуоденальные морфофункциональные изменения, характер и частота сочетанных язвенных осложнений и поражений, а также показано значение интрадуоденальной ревизии в диагностике и профилактике послеоперационных язвенных осложнений.
В монографии подробно освещены вопросы фармакотерапии после изолированных органосохраняющих операций на двенадцатиперстной кишке, приведены данные генотипирования CYP2C19 у больных с осложненной язвенной болезнью двенадцатиперстной кишки и тактике лечения пациентов в зависимости от типа метаболизма ингибиторов протонной помпы.
Впервые приведены данные комплексной оценки электрофизиологических показателей моторики желудочно-кишечного тракта с использованием периферической электрогастроэнтерографии после различных видов органосохранящих оперативных вмешательств у больных с перфоративной язвой двенадцатиперстной кишки.
ISBN 978-5-98247-050-8
© С.А. Вавринчук, П.М. Косенко, Д.С. Чернышов
Оглавление
Список сокращений
Введение
Глава 1 Развитие методов хирургического лечения перфоративной язвы двенадцатиперстной кишки
1.1. Ушивание перфоративной язвы
1.2. Консервативное лечение (аспирационный метод)
1.3. Гастроэнтеростомия
1.4. Дуоденальная и пилородуоденальная пластика
1.5. Резекция желудка
1.6. Ваготомия
Глава 2 Общая характеристика пациентов и методы исследования
2.1. Общая характеристика пациентов
2.2. Объем и методы исследования
Глава 3 Органосохраняющие оперативные вмешательства при перфоративной язве двенадцатиперстной кишки
3.1. Характеристика 1-й группы больных
3.2. Особенности выполнения ушивания перфоративной язвы двенадцатиперстной кишки
3.3. Характеристика 2-й и 3-й групп больных
3.4. Особенности выполнения оперативных вмешательств у больных 2-й и 3-й групп
3.5. Морфофункциональные изменения, сочетанные язвенные осложнения и поражения двенадцатиперстной кишки при ее перфоративной язве
3.6. Ведение послеоперационного периода
3.7. Послеоперационные осложнения и летальность у больных с ПЯ ДПК после органосохраняющих операций
3.8. Результаты послеоперационного эндоскопического и рентгенологического обследования пациентов с перфоративной язвой двенадцатиперстной кишки после органосохраняющих операций
3.9. Показатели периферической электрогастроэнтерографии у больных с перфоративной язвой двенадцатиперстной кишки после органосохраняющих операций
3.10. Показатели кислотопродуцирующей функции желудка и индивидуальные особенности антисекреторной терапии у больных с перфоративной язвой двенадцатиперстной кишки
Глава 4Резекция желудка при перфоративной язве двенадцатиперстной кишки
4.1. Характеристика 4-й группы больных
4.2. Особенности выполнения резекции желудка при перфоративной язве двенадцатиперстной кишки
4.3. Ведение после операционного периода, после операционные осложнения и летальность у больных с перфоративной язвой двенадцатиперстной кишки после РЖ
4.4. Непосредственные и отдалѐнные результаты лечения больных с перфоративной язвой двенадцатиперстной кишки после резекции желудка
Глава 5 Качество жизни пациентов после оперативного лечения перфоративной язвы двенадцатиперстной кишки
5.1. Качество жизни пациентов с перфоративной язвой двенадцатиперстной кишки после ушивания перфоративной язвы
5.2. Качество жизни пациентов с перфоративной язвой двенадцатиперстной кишки после радикальной дуоденопластики
5.3. Качество жизни больных с перфоративной язвой двенадцатиперстной кишки после резекции желудка
Глава 6Организационно-методологические аспекты оперативного лечения больных с перфоративной язвой двенадцатиперстной кишки
6.1. Рекомендации по послеоперационному обследованию больных с перфоративной язвой двенадцатиперстной кишки
6.2. Методологические аспекты сравнительной оценки методов оперативного лечения больных с перфоративной язвой двенадцатиперстной кишки и определения путей их оптимизации
Список литературы
Список сокращений
АЭ – антисекреторный эффект
БАСК – бактерицидная активность сыворотки крови
БДС – большой дуоденальный сосочек
БПК – базальная продукция соляной кислоты
ВЛОК – внутривенное лазерное облучение крови
ГДА – гастродуоденоанастомоз
ГПЛ – гидроперекиси липидов
ГЭА – гастроэнтероанастомоз
ГЕА – гастроеюноанастомоз
ГЭРБ – гастроэзофагеальная рефлюксная болезнь
ДА – дискриминантный анализ
ДВГМУ – Дальневосточный государственный медицинский университет
ДГР – дуоденогастральный рефлюкс
ДПК – двенадцатиперстная кишка
ЖКТ – желудочно-кишечный тракт
ИВЛ – искусственная вентиляция легких
ИПП – ингибиторы протонной помпы
КЖ – качество жизни
КПФЖ – кислото-продуцирующая функция желудка
КТ – компьютерная томография
МДА – малоновый диальдегид
МПК – максимальная продукция соляной кислоты
МРТ – магнито-резонансная томография
МСМ – молекулы средней массы
МЭФ – моторно-эвакуаторная функция
НР – Helicobacter pylori
ПЖ – поджелудочная железа
ПОЛ – перекисное окисление липидов
ПЭГЭГ – периферическая электрогастроэнтерография
ПЯ – перфоративная язва
РДП – радикальная дуоденопластика
РМДП – радикальная мостовидная дуоденопластика
РСДП – радикальная сегментарная дуоденопластика
РЖ – резекция желудка
РНЦХ РАМН – Российский научный центр хирургии Российской академии медицинских наук
РЦФХГ – республиканский центр функциональной хирургической гастроэнтерологии
СВ – стволовая ваготомия
СЖВ – селективная желудочная ваготомия
СО – слизистая оболочка
СОЖ – слизистая оболочка желудка
СОС – стандартная ошибка среднего
СПВ – селективная проксимальная ваготомия
ФГДС – фиброгастродуоденоскопия
ХНДП – хроническое нарушение дуоденальной проходимости
ЦНС – центральная нервная система
ЧМЛОК – чрескожное магнито-лазерное облучение крови
ЭОП – электронно-оптический преобразователь
ЯБ – язвенная болезнь
ЯБЖ – язвенная болезнь желудка
PCR-RFLP – Polymerase chain reaction-restriction fragment length polymorphism
ЭА – электрическая активность
Введение
Язвенная болезнь желудка (ЯБЖ) и двенадцатиперстной кишки (ДПК) являются одними из наиболее распространенных заболеваний среди населения РФ. Ежегодно на учете находятся около 3 млн больных, из которых каждый 10-й оперирован. В экономически развитых странах этим заболеванием страдают в течение жизни 10–15 % населения [332]. По мнению ведущих гастроэнтерологов мира, язвенная болезнь (ЯБ) является национальной проблемой [218].
Частота перфораций гастродуоденальных язв составляет 10–15 %, при этом у 0,6–5,5 % больных имеют место повторные перфорации [133, 332]. По данным Ю.М. Панцырева [206] и А.В. Ткачева [284], перфорации язв стали встречаться чаще, чем стенозы, приближаясь по частоте развития к кровотечениям. ПЯ продолжает занимать ведущие позиции в структуре летальности при ЯБ ДПК. Количество операций при этом осложнении на протяжении последних десятилетий держится на уровне 7,5–13,0 на 100 000 человек, а летальность, снизившаяся к 50-м годам прошлого века, уже многие годы составляет от 5 до 17,9 %.
Несмотря на более чем вековую историю хирургии перфоративной язвы (ПЯ) ДПК, результаты ее оперативного лечения не могут быть признаны удовлетворительными.
До настоящего времени не решен окончательно вопрос о выборе наиболее оптимального метода хирургического лечения больных ПЯ ДПК [85, 135, 150, 206, 363, 420].
Противоречивым остается мнение разных хирургов относительно характера выполнения экстренного оперативного вмешательства при перфорации «острых» язв ДПК [129, 150], а также требуют дополнительного описания морфофункциональные изменения при осложненной ЯБ ДПК.
Все еще не дана должная оценка значению интрадуоденальной ревизии в выявлении сочетанных язвенных осложнений и поражений при ПЯ ДПК и ее роли в возникновении послеоперационных язвенных осложнений и рецидивов ЯБ, а также неоднозначно трактуются вопросы выполнения РДП при сочетанных язвенных поражениях ДПК [132, 150, 198, 274, 301, 319].
Несмотря на широкое распространение радикальных хирургических вмешательств (СПВ и РЖ) в хирургии осложненной ЯБ ДПК, показания к их выполнению при ПЯ ДПК не конкретизированы [150, 181, 182, 190, 252, 305].
Требуют дальнейшего совершенствования и снижения травматичности методы выполнения радикальной сегментарной дуоденопластики (РСДП) при пенетрирующих язвах ДПК, нет топографо-анатомического обоснования выбора метода формирования культи ДПК, что не позволяет эффективно решать проблему «трудной» культи ДПК [176, 186, 187, 272].
Стандарт медицинской помощи больным с язвой ДПК (при оказании специализированной помощи), утвержденный приказом № 611 Министерства здравоохранения и социального развития от 17.09.2007 г. рассматривает лишь наиболее общие вопросы диагностики и лечения язвы ДПК вне зависимости от осложнений и вида выполненного оперативного лечения.
Одним из факторов, сдерживающих применение малотравматичных изолированных органосохраняющих оперативных вмешательств при осложненной ЯБ ДПК, является резистентность больных к используемым антисекреторным препаратам, что обуславливает в 10–23,2 % случаев неэффективность проводимой после таких операций антисекреторной и антихеликобактерной терапии [106, 203, 246, 281]. Однако в современной литературе нет достаточного количества исследований, посвященных выявлению объективных факторов, снижающих ее эффективность у больных осложненной ЯБ ДПК, и способам индивидуального выбора оптимального метода лечения этой группы пациентов.
В литературе имеются лишь единичные работы, посвященные изучению показателей ПЭГЭГ после ушивания ПЯ ДПК, которые носят противоречивый характер и не соответствуют данным послеоперационного обследования МЭФ желудка другими методами.
Результаты исследований, посвященных сравнительной оценке различных методов хирургического лечения ПЯ ДПК, не всегда однозначны, а порою и противоречивы вследствие однонаправленности методов их выполнения (оценка клинических, экономических показателей или только уровня КЖ) [119, 123], отсутствия комплексной сравнительной оценки применяемых методов лечения в соответствии с принципами доказательной медицины и требованиями к осуществлению клинико-экономического анализа.
Комплексное решение этих актуальных проблем, отражающих основные направления оптимизации хирургического лечения больных ПЯ ДПК и определило цель написания монографии.
Источник
Язва желудка. Это серьезно. Не менее, а точнее более грозно звучат осложнения язвы желудка: раковая опухоль или перфорация (или прободение). Что делать, чтобы вовремя распознать язву и не допустить осложнений? Расскажет терапевт Евгения Анатольевна Кузнецова.
Язва желудка – это прежде всего хроническое заболевание, у которого существуют периоды обострения и ремиссии, основным признаком которого является образование дефекта (язвы) в стенке желудка. Не всегда образование дефекта может быть только в желудке, бывает, что язва желудка сочетается с язвой в двенадцатиперстной кишке. В патологический процесс часто вовлекаются и другие органы и системы пищеварения, что может привести к опасным осложнениям, а иногда и к смерти больного.
В России принято объединять язвенную болезнь желудка и двенадцатиперстной кишки, это связано со схожестью механизмов возникновения.
Главный механизм этой болезни заключается в нарушении равновесия между защитными и агрессивными факторами слизистой желудка и двенадцатиперстной кишки. Далее мы эти факторы разберем.
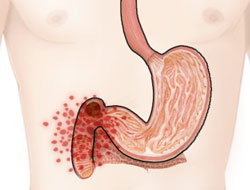
На данном изображении мы видим эндоскопическую картину язвы антрального отдела желудка, фотография получена во время эндоскопического исследования.
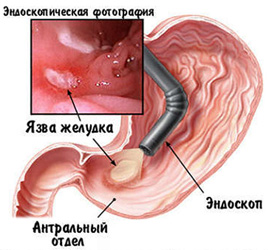
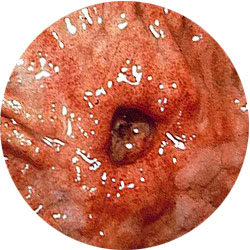
Рис. 1
Защитные факторы, стоящие на страже здоровья желудка, это, во-первых, слизь, которая вырабатывается клетками слизистой желудка. Необходимое равновесии поддерживает также нормальное кровообращение. Клетки слизистой желудка и двенадцатиперстной кишки в норме регенирируются очень быстро. Именно эта активная регенерация и защищает слизистую оболочку от поврежений.
Какие же факторы являются агрессивными для слизистой желудка? На первом месте, безусловно, соляная кислота. Она вырабатывается клетками желудка для переваривания поступающей пищи. Желчные кислоты также являются «агрессорами». они вырабатываются печенью, далее попадают в двенадцатиперстную кишку. Также может происходить заброс содержимого двенадцатиперстной кишки с этими самыми желчными кислотами в желудок.
Инфицирование бактерией Helicobacterpylori (Hp) также может явиться причиной возникновения язвы желудка и двенадцатиперстной кишки.
Но инфицирование далеко не всегда приводит к заболеванию язвой желудка и двенадцатиперстной кишки (а также гастритом), часто бывает бессимптомное носительство Hp. Причиной того, что заболевают не все носители Hp могут быть: состояние общего и местного иммунитета, а также неспецифические факторы защиты слизистой желудка, такие как секреция бикарбонатов, защитной слизи.
Существуют так называемые факторы риска, которые могут способствовать возникновению заболевания. Факторами риска могут стать:
- Наличие у пациента гастрита с повышенной кислотностью желудочного сока или гастродуоденита
- Длительный стресс
- Прием некоторых лекарственных препаратов, например, нестероидных противовоспалительных («в народе» т.н. обезболивающие)
- Курение, употребление алкоголя
- Употребление крепкого чая, кофе, острой пищи
- Генетическая предрасположенность
Но есть и редкие причины, которые могут привести к язвенной болезни желудка и двенадцатиперстной кишки, к ним относят: опухоли желудка и двенадцатиперстной кишки, сахарный диабет,болезнь Крона, инородное тело в желудке, туберкулез, сифилис, ВИЧ-инфекция.
Симптомы язвы желудка и двенадцатиперстной кишки
Какие же симптомы беспокоят пациента при язвенной болезни? Давайте рассмотрим клиническую картину заболевания.
Необходимо отметить, что симптомы появляются во время обострения язвы желудка и двенадцатиперстной кишки, вне обострения чаще всего пациентов ничего не беспокоит. В период обострения в первую очередь появляется боль в верхней части живота, которая отдает в зависимости от локализации язвенного дефекта в левую половину грудной клетки, лопатку, грудной и поясничный отделы позвоночника, левое и правое подреберье, различные отделы живота.
Около 75% пациентов я язвенной болезнью жалуются на боль, 1/3 пациентов испытывает интенсивные боли, а 2/3 – боли незначительной интенсивности.
Боль часто связана с приемом пищи, а время возникновения боли зависит от локализации дефекта. При локализации язвы в верхнем отделе желудка (иначе называемым кардиальным) боль возникает через 1-1,5 часа после еды
(см. рис. 2)
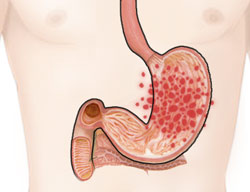
Рис. 2
При язве в нижнем отделе (пилорическом) и язве луковицы двенадцатиперстной кишки боль возникает через 2 – 3 часа после еды, а также пациента могут беспокоить «голодные» боли, которые возникают «натощак» и проходят после приема пищи, и ночные боли (см. рис. 3).

Рис. 3
Кроме болей пациента беспокоят изжога, отрыжка кислым, тошнота, рвота на высоте болей, приносящая облегчение, склонность к запорам. Для болезни характерны осенние-весенние обострения.
Язва может привести к таким грозным осложнениям как:
- желудочное кровотечение, при котором рвота кровавая или становится похожа на кофейную гущу, а также стул приобретает черный дегтеобразный цвет. Человек бледнеет, появляется холодный пот и другие признаки коллапса.
- перфорация (прободение) язвенного дефекта (Рис. 4). при прободении больной испытывает т.н. «кинжальную» боль, присоединяется рвота.
- раковое перерождение — боли постоянны, аппетит пропадает, больного тошнит,он отвращается от мяса, присутствуют потери веса.
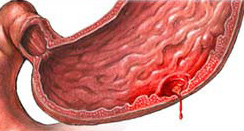
Рис. 4
При первых же симптомах, указывающих на возможную язву желудка и/или двенадцатиперстной кишки, необходимо срочное обращение к врачу. А также, если у пациента диагностирован гастрит или гастродуоденит, то стоит своевременно лечить данные заболевания, а также соблюдать диету, необходимую для данных заболеваний.
Диагностика язвенной болезни желудка и двенадцатиперстной кишки
Диагностику пациента с язвенной болезнью необходимо начать со сбора жалоб и истории заболевания, а также необходимо провести физикальное обследования (метод обследования врачом пациента с помощью органов чувств) и дополнительные методы исследования.
Клинический анализ крови часто остается без изменений, но редко наблюдаются понижение гемоглобина, что свидетельствует о явном или скрытом кровотечении, при осложненных формах язвенной болезни могут повышаться лейкоциты и СОЭ.
Проводят также анализ кала на скрытую кровь, он положительный при кровотечении из язвенного дефекта.
Самый важный и информативный из дополнительных методов исследования является гастродуоденоскопия (эндоскопическое исследование желудка и двенадцатиперстной кишки), при данном исследовании в желудок вводится специальный зонд (эндоскоп), с помощью которого врачу удается обнаружить язвенный дефект, установить его глубину, определить локализацию, взять биопсию (забор тканей из измененного участка с диагностической целью).
Также проводят рентгенологическое исследование желудка для выявления язвенной ниши (это язвенный дефект слизистой, в который заходит бариевая взвесь, используемая при рентгенологическом исследовании) (см. рис. 5)
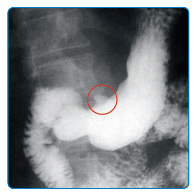
Рис. 5
Внутрижелудочная pH-метрия имеет важное диагностическое значение, т.к. позволяет определить показатели желудочной секреции в зависимости от локализации язвы.
И наконец, анализы крови на Helicobacterpylori.
Следует отметить, что может быть бессимптомное носительство Helicobacterрylorі. Только если положительные анализы на Hp сочетаются с клиникой язвенной болезни (или гастрита), а также данными эндоскопического исследования, то Hp требует эрадикации.
Для того, чтобы опрежелить заражение организма Helicobacterрylorі используется метод ПЦР диагностики или же полимеразной цепной реакции. Метод заключается в том, что в забранном материале (биоптате) слизистой желудка и ДПК определяют участки ДНК Helicobacterрylorі .
Метод ИФА диагностики, расшифровывающийся как иммуноферментный анализ крови, также призван помочь с диагностикой. В крови определяют антитела IgA, IgM и IgG (иммуноглобулинов) к Helicobacterрylorі. Если выявляются IgA и IgМ, можно сказать о раннем инфицировании — больной заразился несколько дней назад. Если же есть антитела IgG, то говорят о позднем инфицировании — уже спустя месяц после заражения.
Также хотелось бы сказать о широко используемом дыхательном уреазном тесте на Helicobacterрylorі. Helicobacterрylorі в процессе жизнедеятельности вырабатывает фермент уреазу. Специальный прибор помогает сравнить то, какого уровня газовый состав в исходном состоянии, в нормальном варианте, а также при высокой уреазной активности.
Лечение язвы желудка и двенадцатиперстной кишки
Особое место в лечении язвенной болезни занимает диета.
- Пациентам с язвенной болезнью нужно употреблять отварное мясо, отварную рыбу, супы из протертых круп (геркулес, рис), пищу приготовленную на пару
- Меньше употреблять продукты, способствующие метеоризму – капусту, бобовые, молоко
- Для больных язвенной болезнью необходимо исключить жареные блюда, наваристые мясные и рыбные бульоны, не переедать, есть по 5 – 6 раз в сутки
- Не употреблять продукты, способствующие изжоге: крепкий чай, кофе, шоколад, газированные напитки, алкоголь, лук чеснок, сливочное масло
Лечение направлено на устранение причины, подавление симптомов язвенной болезни и регенерацию в период восстановления.
В период обострения больному необходим постельный режим на 1 — 3 недели, поскольку при таком режиме снижается двигательная активность желудка. Кроме того, язва нередко возникает на фоне стресса, а постельный режим, говоря простым языком, успокаивает нервную систему.
Препараты для лечения язвы желудка назначает компетентный врач. Существуют определенные схемы лечения. Каждому больному требуется индивидуальный подход, поскольку причины язвы у каждого больного разнятся. Внимание, самолечение язвенной болезни не эффективно и опасно.
Применяются местные антациды, снижающие кислотность желудка, вяжущие и обволакивающие препараты, повышающие устойчивость слизистой желудка к агрессивным факторам. Из антацидов предпочтение отдается таким препаратам, как Гевискон и Ренни, которые содержат карботаты в отличие от Альмагеля и Маалокса, содержащих алюминий.
Также для лечения язвенной болезни используют препараты, снижающие кислотность желудочного сока – ингибиторы протонной помпы.
Они делятся на пять поколений.
- Омепразол (Омез)
- Лансопразол (Ланзап),
- Пантопразол (Нольпаза, Зипантол)
- Рабепразол (Париет)
- Эзомепразол (Нексиум)
Блокаторы H2-гистаминовых рецепторов также применяются при язвенной болезни. Вопреки их схожести по звучанию с антигистаминными препаратами, от аллергии они не лечат, а снижают выработку желудочного сока. Это, к примеру, препараты на основе Ранитидина (сам ранитидин сейчас редко используют, он считается устаревшим): Зантак; Ранитал; Гистак; Ново-Ранитидин. Но при этом предпочтение отдается ингибиторам протонной помпы.
Для лечения язвенной болезни, ассоциированной с Helicobacterрylorі, используют антибиотики, чувствительные к данной бактерии.
Через месяц после эрадикации хеликобактерпилори необходимо сдать повторный анализ крови и при необходимости решать вопрос повторной эрадикации, учитывая жалобы пациента.
Для устранения моторных нарушений желудочно-кишечного тракта, которые проявляются симптомами тошноты и рвоты, используют такие препараты как Метоклопрамид (Церукал) и Домперидон (Мотилиум). Однако, препарат Церукал не рекомендуется использовать самостоятельно, т.к. необходимо исключить рвоту инфекционного генеза.
Также широко используется препарат Де-нол, обладающий гастропротективным, противоязвенным и антибактериальным действием. Этот препарат на поверхности желудка и двенадцатиперстной кишки образует защитную пленку, а также он повышает устойчивость слизистой желудка и двенадцатиперстной кишки к воздействию агрессивных факторов, эффективен в отношении Нр и обладает вяжущим действием. В отношении Нр используется только в комплексе с антибиотиками. Данный препарат также назначается только врачом.
В период восстановления назначают регенерирующие препараты, например, метилурацил.
Диспансерное наблюдение пациентов с язвенной болезнью желудка и двенадцатиперстной кишки
Больные с язвенной болезнью желудка и ДПК обследуются 2 – 3 раза в год, когда обострения случаются часто. Также таких больных регулярно осматривает терапевт или гастроэнтеролог — не меньше 4 раз в год. При стойкой ремиссии, когда симптомы заболевания не проявляются, необходимо 1 раз в год обследоваться и проходить осмотр специалиста.
Будьте здоровы!
Терапевт Е.А. Кузнецова
Источник
