Эпителиально копчиковая киста свищевая форма история болезни
È ñíîâà ïðèâåò âàì, ñîîáùåñòâî Ïèêàáó. Õî÷ó ïîäåëèòüñÿ ñ âàìè èñòîðèåé î ñâî¸ì íåìíîãî ñòðàííîì íåäóãå è åãî ïðîöåññå ëå÷åíèÿ. Èòàê:
Íåìíîãî òåîðèè.
Èíôîðìàöèþ î òîì, ÷òî òàêîå ÝÊÕ (ýïèòåëèàëüíûé êîï÷èêîâûé õîä) ìîæíî ëåãêî íàéòè è ïðî÷èòàòü â èíòåðíåòå. Åñëè âêðàòöå: â ïðîöåññå ôîðìèðîâàíèÿ ÷åëîâå÷åñêîãî ýìáðèîíà â óòðîáå, åãî õâîñòèê, â ñèëó ýâîëþöèè, ñõîäèò íà íåò. Îäíàêî, ïî ïðè÷èíå ðÿäà íåáëàãîïðèÿòíûõ ôàêòîðîâ, ïðîöåññ íå çàâåðøàåòñÿ äî êîíöà è â îáëàñòè êîï÷èêà îñòà¸òñÿ òðóá÷àòûé ýïèòåëèé. Îñíîâàíèå õâîñòèêà, òàê ñêàçàòü. Ïðîÿâèòü ñåáÿ îí ìîæåò êàê ñ ñàìîãî ðîæäåíèÿ, òàê è ïî ìåðå âçðîñëåíèÿ ÷åëîâåêà è âûðàæàåòñÿ ýòî â ïîÿâëåíèè îòâåðñòèé íà êîæå â îáëàñòè êîï÷èêà, ÷åðåç êîòîðûå âûäåëÿþòñÿ ïðîäóêòû æèçíåäåÿòåëüíîñòè ýïèòåëèÿ. Íà ñàìîì äåëå ýòî íå âûçûâàåò íèêàêîãî äèñêîìôîðòà è íå íàðóøàåò íîðìàëüíóþ æèçíåäåÿòåëüíîñòü, íî åñòü ðèñê, ÷òî â ýòè îòâåðñòèÿ ïîïàä¸ò èíôåêöèÿ èëè ãðÿçü, à òàêæå ìîæåò âðàñòè âîëîñ.  ýòîì ñëó÷àå ÝÊÕ âîñïàëèòñÿ è ïåðåðàñò¸ò â áîëåçíåííûé íàðûâ. Ìåòîä ëå÷åíèÿ òîëüêî îäèí — îïåðàöèîííûé.
Îáíàðóæåíèå.
ß íåñêîëüêî ëåò çàìå÷àë, ÷òî â ìåæÿãîäè÷íîé ñêëàäêå ó ìåíÿ èíîãäà ïîÿâëÿåòñÿ îùóùåíèå âëàæíîñòè, íî íå ïðèäàâàë ýòîìó çíà÷åíèÿ. Ñïèñûâàë ýòî íà òî, ÷òî âñïîòåë â òå÷åíèè äíÿ. Âå÷åðîì ïðèíèìàë äóø è âñ¸ íà ýòîì. Ïåðèîäè÷åñêèé, ôèçè÷åñêèé äèñêîìôîðò â îáëàñòè êîï÷èêà îáúÿñíÿë òåì, ÷òî äîëãî è íå ïðàâèëüíî ñèäåë, ïëþñ ó ìåíÿ âðîæä¸ííûé ñêîëèîç, òàê ÷òî íîþùèå îùóùåíèÿ â ïîçâîíî÷íèêå âîîáùå â ïîðÿäêå âåùåé. Îäíàêî, îêàçàëîñü, ÷òî ýòî âñ¸ ñèìïòîìû âîñïàëåíèÿ ÝÊÕ.
Ñïîõâàòèëñÿ ÿ òîëüêî òîãäà, êîãäà ïî óòðó ïî÷óâñòâîâàë ñèëüíóþ âëàæíîñòü íà êîï÷èêå. Îáû÷íî òàêîãî íå áûâàëî. Ïðîâåäÿ ïàëüöåì ïî ìåæÿãîäè÷íîé ñêëàäêå, ÿ îáíàðóæèë, ÷òî îíà âñÿ ñêëèçêàÿ. ( Ðå÷ü èä¸ò ïî-ïðåæíåìó îá îáëàñòè êîï÷èêà, ïîýòîìó, åñëè ñðåäè ÷èòàòåëåé èìåþòñÿ ãóñàðû, ñàëüíûå øóòî÷êè ïðî àíóñ è åãî âûäåëåíèÿ îñòàâüòå ïðè ñåáå, îáúåêò âàøèõ îáîæàíèé ïîðÿäêà 10 ñì. íèæå)
Âûòåðåâ íàñóõî ñêëàäêó ñàëôåòêîé, ÿ ïî÷óñòâîâàë ÷òî îíà âíîâü ñòàíîâèòñÿ âëàæíîé. Âîò òóò ÿ ñòðóõíóë. Ïðèøëîñü ïðîñèòü ïîäðóãó âçãëÿíóòü íà ïðîèñõîäÿùåå ñçàäè, ïîòîìó ÷òî ïëÿñêè âîçëå çåðêàëà íè ê ÷åìó íå ïðèâåëè. Ñ òðåâîãîé îíà ñêàçàëà, ÷òî â ðàéîíå êîï÷èêà ó ìåíÿ íåñêîëüêî äûðî÷åê íà êîæå, ÷åðåç êîòîðûå ñî÷èòñÿ æèäêîñòü.
È ê êîìó áåæàòü? Ê äåðìàòîëîãó? Ê ïðîêòîëîãó? Ê õèðóðãó? Âðîäå áû îáîçíà÷åííàÿ îáëàñòü èìååò îòíîøåíèå êî âñåì òð¸ì ñïåöèàëèñòàì. Áëàãîäàðÿ ãóãëó, óçíàë, ÷òî ó ìåíÿ âåðîÿòíåå âñåãî âîñïàëåíèå ÝÊÕ è ÷òî ìíå ñòîèò â ïåðâóþ î÷åðåäü îáðàòèòüñÿ ê ïðîêòîëîãó.
Âèçèò ê ïðîêòîëîãó.
Ê äîêòîðó íà îñìîòð ÿ ðåøèë ñõîäèòü ïëàòíî, ÷òîáû íå òåðÿòü âðåìÿ íà î÷åðåäè è çàïèñè. Ê òîìó æå, âðà÷, ðàáîòàþùèé çà ÷èñòûé íàë ñ êàæäîãî ïðè¸ìà, âñ¸-òàêè ÷óòü àêêóðàòíåå, íåæíåå è âåæëèâåå âðà÷à, ðàáîòàþùåãî çà çàðïëàòó. À òóò ðå÷ü âîîáùå îá èñêëþ÷èòåëüíî ÷óâñòâèòåëüíîé ÷àñòè òåëà. =)
×åñòíî ãîâîðÿ, ÿ äóìàë, ÷òî îñìîòð áóäåò òîëüêî âíåøíèé, âåäü ïðîáëåìà ñíàðóæè, äà è îò êèøîê äàëåêîâàòî, âðîäå êàê. Òåì áîëüøå óäèâèëà ïðîñüáà äîêòîðà ñïóñòèòü øòàíû ñ òðóñåëÿìè è âñòàòü â êîëåííî-ëîêòåâóþ íà êóøåòêó. «Áóäåò íåìíîãî íåïðèÿòíî», — ñêàçàë äîáðûé äîêòîð, íàòÿãèâàÿ ïåð÷àòêó è ñäàáðèâàÿ ìîþ ãóçêó âàçåëèíîì. Ìîðàëüíî (èëè õîòü êàê-íèáóäü) ïîäãîòîâèòüñÿ ê, ìììì…. îáñëåäîâàíèþ îí íå äàë — óêàçàþùèé ïåðñò ïðîíçèë áðåííóþ ïëîòü.
Âîçìîæíî, âû ñïðîñèòå, à çà êàêèì ëÿäîì ÿ ýòî ïîäðîáíî òàê îïèñûâàþ? À äëÿ òîãî, ÷òî ìîæåò áûòü êòî-òî ñòîëêí¸òñÿ ñî âñåì ýòèì, íà÷í¸ò èñêàòü èíôîðìàöèþ â èíòåðíåòå, ïðî÷èòàåò ñåé ïîñò è áóäåò ïðèìåðíî çíàòü, ÷òî åãî æä¸ò =)
 îáùåì, ìàëîïðèÿòíàÿ ïðîöåäóðà îáñëåäîâàíèÿ çàíÿëà ñåêóíä 20-30. Âåðäèêò: Õðîíè÷åñêîå âîñïàëåíèå ÝÊÕ. Õðîíè÷åñêîå, ïîòîìó ÷òî ïîìèìî ïåðâè÷íîãî è âòîðè÷íîãî îòâåðñòèé íà ýïèòåëèè, ÷òî ÿâëÿåòñÿ îòíîñèòåëüíîé íîðìîé, îáðàçîâàëîñü òðåòüå îòâåðñòèå — ñâèù. Ýòî ïðîèñõîäèò ïî ïðè÷èíå çàñîðåíèÿ ïåðâ. è âòîð. îòâåðñòèé ÝÊÕ è îáðàçóåòñÿ íîâûé âûõîä äëÿ óäàëåíèÿ ïðîäóêòîâ æèçíåäåÿòåëüíîñòè ýïèòåëèÿ. Íàðîäíàÿ ìóäðîñòü ãëàñèò: Êàæäàÿ ëèøíÿÿ äûðêà â òåëå — íå åñòü õîðîøî. Ïðîêòîëîã ðàçúÿñíèë, ÷òî ñìåðòåëüíîãî íè÷åãî íåò, ñ ýòèì ìîæíî æèòü, íî ëó÷øå óáðàòü ðàç è íàâñåãäà, òåì áîëåå ïî ÎÌÑ ýòî áåñïëàòíî. Ðàñïðîùàëèñü.
Çà÷åì îí ïðåäàâàë ìåíÿ ýêçåãóöèè, ïðî÷èòàë äîìà âñ¸ â òåõ æå èíòåðíåòàõ. Îêàçûâàåòñÿ, ñâèùè â ÝÊÕ ìîãóò ïîéòè íå òîëüêî íàðóæó, íî è âî-âíóòðü òåëà, îáðàçóÿ ñåòü, êàê â ìóðàâåéíèêå ñî âñåìè âûòåêàþùèìè ïîñëåäñòâèÿìè â âèäå âîñïàëåíèé. Ñîáñòâåííî, ýòî è ïðîùóïûâàë äîêòîð.
Äàëüíåéøèå äåéñòâèÿ.
Ïëàí ïîäãîòîâêè äîêòîð ðàñïèñàë î÷åíü ïîäðîáíî.
1. Çàïèñàòüñÿ ïî òåëåôîíó íà îïåðàöèþ.
2. Çà 3 íåäåëè äî äàòû îïåðàöèè ñõîäèòü íà ïðè¸ì ê õèðóðãó è ïîëó÷èòü íàïðàâëåíèå íà àíàëèçû.
3. Ïîëó÷èòü êîíñóëüòàöèþ òåðàïåâòà (çà÷åì???)
4. ßâèòüñÿ ñ ðåçóëüòàòàìè íà ãîñïèòàëèçàöèþ â ìåñòî ïðîâåäåíèÿ îïåðàöèè.  ìî¸ì ñëó÷àå ýòî áûëà îáëàñòíàÿ êëèíè÷åñêàÿ áîëüíèöà.
Ïåðâûé ïóíêò ïðîáëåì íå âûçâàë. Ñî âòîðûì âûøëî íåäîðàçóìåíèå. Çàïèñàëñÿ ê õèðóðãó ÿ íå íà 3, à íà 4 íåäåëè ðàíüøå äàòû îïåðàöèè, î ÷¸ì îí ìíå ëþáåçíåéøèì îáðàçîì ñîîáùèë. ß ïîïûòàëñÿ âîçìóòèòüñÿ, ìîë, ÷åì ðàíüøå áóäóò íàïðàâëåíèÿ — òåì áûñòðåå ñäàì. Êàêàÿ, ê ÷¸ðòó, ðàçíèöà, åñëè ñàìûé ìèíèìàëüíûé ñðîê äåéñòâèÿ àíàëèçîâ, êîòîðûå ìíå íóæíî ñäàòü — 30 äíåé? Íî õèðóðã áûë íå ïðåêëîíåí, ïðèøëîñü ÿâèòüñÿ íåäåëåé ïîçæå. Ñïèñîê àíàëèçîâ íå ñèëüíî îáøèðíûé: îáùèé àíàëèç ìî÷è, ðÿä àíàëèçîâ êðîâè (ñäà¸òñÿ âñ¸ çà 1 ðàç èç âåíû), êàðäèîãðàììà, ôëþîðîãðàôèÿ è ðåêòîðîìàíîñêîïèÿ.
Ïîñëåäíèé ïóíêò ìåíÿ ñìóòèë è íå çðÿ…
Ðåêòîðîìàíîñêîïèÿ.
Âèçèò ê ïðîêòîëîãó — ýòî áûëè ñàìûå öâåòî÷êè, ÿãîäêè ìàÿ÷èëè âïåðåäè…
Ðåêòîðîìàíîñêîïèÿ (êòî ñ ïåðâîãî ðàçà ïðîèçí¸ñ èëè õîòÿ áû ïðî÷¸ë áåç çàïèíîê — ìîëîäåö) ýòî âèä èññëåäîâàíèÿ ïðÿìîé êèøêè ïóò¸ì ââåäåíèÿ â íå¸ ðåêòîðîìàíîñêîïà. Åñëè âàì âäðóã â áëèæàéøåì âðåìåíè ìàÿ÷èò ýòà ïðîöåäóðà — íå ãóãëèòå, êàê âûãëÿäèò ñåé äåâàéñ, íå íóæíî, ñåðü¸çíî. Ñïîêîéíåå áóäåò. ß âîò ïîãóãëèë… Ïåðåä îáñëåäîâàíèåì îáÿçàòåëüíà äâóõäíåâíàÿ äèåòà è ÷èñòêà êèøå÷íèêà.
Ñ äèåòîé âñ¸ ïðîñòî. Äâà äíÿ ÿ ñèäåë íà êóðèíîé ãðóäêå, õëåáöàõ, âàð¸íûõ ÿéöàõ è òðàâÿííîì ÷àå, à çà 14 ÷àñîâ äî ïðîöåäóðû — ïðîñòî ñèäåë è íè÷åãî íå åë. Òàê êàê ÿ ëþáèòåëü âêóñíî è î÷åíü íå ïîëåçíî ïîêóøàòü, äàë ñåáå çàðîê, ïîñëå îáñëåäîâàíèÿ äîåõàòü äî áëèæàéøåé óçáå÷êè è ñïèòîíèòü ñàìûé æèðíûé è ñî÷íûé áåëÿø. Îñòàâàëàñü ÷èñòêà ëèâåðà.
Ìåäèöèíà øàãíóëà âïåð¸ä è ðåçèíîâûå ãðóøêè ïîòèõîíüêó óñòóïàþò ïåðåäîâûå ïîçèöèè íà ïîëêàõ àïòåê ñâîèì ïðîãðåññèâíûì çàìåíèòåëÿì.  ìî¸ì ñëó÷àå ýòî áûë ïîðîøîê Ôîðòðàíñ. Ñóòü ïðîñòàÿ: ðàçâîäèøü 4 ïàêåòà ïîðîøî÷êà â 4 ëèòðàõ ïèòüåâîé âîäû è âûïèâàåøü èõ çà 4 ÷àñà (ïî ñòàêàíó êàæäûå 15 ìèíóò); ÷óäî-ïîðîøîê íå äà¸ò âîäå óñâàèâàòüñÿ è îíà îòïðàâëÿåòñÿ ïðÿìèêîì â êèøêè. Êëèçìà èçíóòðè, êîðî÷å. Ïî ôàêòó: êèòàéöû ïðîñòî äåòè ñî ñâîèìè ïûòêàìè.
Âî-ïåðâûõ, çà 4 ÷àñà áåç ïðîáëåì ìîæíî âûõëåáàòü 4 ëèòðà òîëüêî îäíîé æèäêîñòè — ïèâà. Âñ¸ îñòàëüíîå ëåçåò î÷åíü íåîõîòíî.
Âî-âòîðûõ, âêóñ ðàñòâîðà âåñüìà ñïåöèôè÷íûé. Ýäàêàÿ ñìåñü ñîäû ñ ãëèöèíîì. Ïðèòîðíî-ñëàäêî, ñîëîíîâàòî è ÷óòü êèñëî îäíîâðåìåííî.
Â-òðåòüèõ, ïü¸øü âñ¸ ýòî íà ãîëîäíûé æåëóäîê, ÷òî âûçûâàåò åù¸ áîëüøå îòâðàùåíèÿ.
È åñòåññíà ÿ âñ¸ ïîãóãëèë ïåðåä óïîòðåáëåíèåì. =)
 îòçûâàõ, âñå êàê îäèí, îïèñûâàëè âêóñ ðàñòâîðà êàê òîøíîòâîðíûé. Ìíå æå ïåðâûé ñòàêàí çàø¸ë âîîáùå íà óðà. Äà, ñâîåîáðàçíî, íî âïîëíå ñåáå íè÷åãî. Íå Êóðâàçüå VSOP, êîíå÷íî, íî ïîòÿíóòü ïî ãëîòî÷êó âðîäå ìîæíî.
Âòîðîé ñòàêàí áûë îñóø¸í òîæå äîâîëüíî áûñòðî. Òðåòèé ìåäëåííåå… Ìëÿ, óæå 15 ìèíóò ïðîøëî ÷òî ëè??? ×åòâ¸ðòûé… Êîðî÷å, ê ïÿòîìó ñòàêàíó ÿ íåíàâèäåë âñåõ, îò ñîçäàòåëåé Ôîðòðàíñà, äî Âñåâûøíåãî, äàâøåãî ÷åëîâåêó õâîñò è îòîáðàâøåãî åãî, íå çàäóìàâøèñü îá îñòàòî÷íûõ ÿâëåíèÿõ â âèäå ÝÊÕ. À ïîòîì â êèøî÷êàõ áóëüêíóëî…
Ïðîöåññ îïèñûâàòü óæ íå áóäó, ñêàæó òîëüêî, ÷òî ýôôåêò äåéñòâèòåëüíî àíàëîãè÷åí êëèçìå. Ñõîäèë — âûïèë ñòàêàí äðÿíè — ñõîäèë è òàê 4 ÷àñà.
Íà ñàìîì äåëå, íà òðåòüåì ëèòðå ðàñòâîðà ÿ ñäàëñÿ. Õîòü îí è äîëæåí óõîäèòü ñðàçó â êèøêè, íî ïóçî âñ¸ ðàâíî ðàçäóëî äî ïðåäåëà. Âòîðîé ëèòð ÿ äîïèâàë óæå äàâÿñü è çàñòàâëÿÿ ñåáÿ ñäåëàòü ãëîòîê. È äà, ïîõîæå ÿ çíàþ, ÷åì ïîèë Ïîòòåð Äàìáëäîðà â ïåùåðå êðåñòðàæà… Ðåøèâ, ÷òî ñìûñëà ìó÷èòü ñåáÿ áîëüøå íåò, ò.ê. ñ äèåòîé ÿ íå õàëòóðèë è, ïðîñòèòå óæ çà âóëüãàðíûå ìåòàôîðû, âîäà èç ãëóøàêà õëåùåò ÷èñòàÿ; îñòàâøèåñÿ äâà ëèòðà äðÿíè ÿ ñïóñòèë â óíèòàç. Æàáà íåäîâîëüíî êâàêíóëà è ïîëîæèëà ìíå íà øåþ ñâîè õîëîäíûå, ñêîëüçêèå ëàïû èáî ïîðîøî÷åê, ñêà, äîðîãîé. Ïîäêèäûâàëî ìåíÿ íà ãîðøîê åù¸ ÷àñà 3.
Óòðîì ñëåäóþùåãî äíÿ, ãîëîäíûé è çëîé ÿ ïðèáûë íà ðåêòîðîìàíîñêîïèþ.  îáû÷íûõ óñëîâèÿõ ÿ áû íàâåðíîå ñìóòèëñÿ, óâèäåâ â êàáèíåòå òð¸õ äàì (äîêòîð, ìåäñåñòðà è ñàíèòàðêà) ïåðåä êîòîðûìè ìíå ñåé÷àñ ïðèä¸òñÿ ñòîÿòü áåç òðóñîâ âîðîíêîé ê âåðõó. Íî íåíàâèñòü êî âñåìó æèâîìó ïðèäàâèëà ñìóùåíèå â çà÷àòêå. Áåç ðîïîòà ñêèíóâ øòàíû è òðóñåëÿ, âçîø¸ë ïî ñòóïåíÿì íà êóøåòêó (íàòóðàëüíî ïî ñòóïåíÿì, âñ¸ áûëî íàñòðîåíî òàê, ÷òîáû çàäíèöà áûëà íà óðîâíå ãëàç äîêòîðà) è ïðèíÿë êîëåííî-ëîêòåâóþ…
Êîðî÷å, ýòî íå áîëüíî. Áîÿòüñÿ àáñîëþòíî íå÷åãî. Òîëüêî äèñêîìôîðò íà ñòàäèè âõîäà ïðèáîðà, à äàëüøå, åñëè íå íàïðÿãàòüñÿ, ëèøü îùóùåíèå äàâëåíèÿ â êèøêàõ (þìîðèñòû, èäèòå âû ëåñîì è ìîëèòåñü, ÷òîá ñàìèõ íà ïîäîáíóþ ïðîöåäóðó íå îòïðàâèëè). Íó è ìàëåíüêèé ýòè÷åñêèé ìîìåíò: ôîðòðàíñ ýòîò ãð¸áàííûé âûâîäèòñÿ íå âåñü çà 12 ÷àñîâ, à òàê êàê ñôèíêòîð ðàñòÿíóò, òî áóäåò íåìíîãî ãðÿçíî. Íå õàëòóðüòå ñ äèåòîé, ÷òîáû íå áûëî ñòûäíî. Ñ ñîáîé áåðèòå ñòàðóþ, íå íóæíóþ ïððñòûíêó, ïîòîìó ÷òî ïîñëå ïðîöåäóðû åé îäíà äîðîãà — â óðíó. Ñêîëüêî çàíÿë îñìîòð ÿ íå ïîìíþ, ïðèìåðíî 5-10 ìèíóò, ïî îùóùåíèÿì âå÷íîñòü. Äîêòîð âûäàëà çàêëþ÷åíèå è ïîïðîùàëàñü, ðàññêàçàâ ïðåäâàðèòåëüíî, ãäå òóàëåò. Õìûêíóë, ìîë âûøëî óæå âñ¸, ÷òî ìîæíî è íå ìîæíî. Îêàçàëîñü çðÿ. Ïðè îáñëåäîâàíèè, ÷åðåç ðåêòîðîìàíîñêîï ïîäà¸òñÿ âîçäóõ, ÷òîáû ðàñïðàâèòü êèøêó, ïîýòîìó ëèâåð íàäóâàåòñÿ àêè âîçäóøíûé øàðèê. Êîðî÷å, íå ñïåøèòå óõîäèòü èç áîëüíèöû, çàéäèòå â ñàíèòàðíóþ êîìíàòó, ïîãàçóéòå îò äóøè, ÷òîáû íå ñëó÷èëîñü êîíôóçà. Êñòàòè, çàõâàòèòå ñ ñîáîé íà îáñëåäîâàíèå ðóëîí òóàëåòíîé áóìàãè èëè ïà÷êó âëàæíûõ ñàëôåòîê, â áîëüíè÷íûõ òóàëåòàõ îíûå ìîãóò îòñóòñòâîâàòü.
Êàê ÿ ñåáå è îáåùàë, äîáðàëñÿ äî êàôå è ñ óð÷àíèåì óíè÷òîæèë äâå ñàìñû èç áàðàíèíû ñ ÷àøå÷êîé êîôå. Æèçíü ñíîâà ñòàëà ïðåêðàñíîé.)
Áþðîêðàòèÿ.
À äàëüøå íà÷àëàñü íå èíòåðåñíàÿ áåãîòíÿ. Ýòî ñäàé ñåãîäíÿ — ðåçóëüòàòû ÷åðåç äåíü, ýòî ñäàé çàâòðà — ðåçóëüòàòû ó õèðóðãà. Õèðóðã â îòïóñêå? Íó êòî-òî â êàáèíåòå äîëæåí áûòü âñ¸ ðàâíî, è ò.ï. Ìîæåò áûòü êàðìà ó ìåíÿ õîðîøàÿ, à ìîæåò â áåñïëàòíîé ìåäèöèíå ïîòèõîíüêó íàâîäÿò ïîðÿäîê — íî âñ¸ áûëî ñäåëàíî áåç íåðâîâ è òðàòû âðåìåíè. Íè÷åãî íå çàáûëè, íå ïîòåðÿëè. Ôèíàëüíîé ñòàäèåé îñòàâàëñÿ âèçèò ê òåðàïåâòó, êîòîðûé äîëæåí âçãëÿíóòü íà àíàëèçû è âûïèñàòü çàêëþ÷åíèå î ïðèãîäíîñòè ê ãîñïèòàëèçàöèè. Ïî÷åìó òåðàïåâò, à íå õèðóðã, èçíà÷àëüíî îòïðàâèâøèé ìåíÿ íà îáñëåäîâàíèå? ÌèíÇäðàâ åãî çíàåò. ×åñòíî ãîâîðÿ, äóìàë, ÷òî ê òåðàïåâòó ïðèäåòñÿ ïðîðûâàòüñÿ ñ áîåì ÷åðåç çàâ. îòäåëåíèÿ, òàê êàê ñâîáîäíîé çàïèñè íå ïðåäâèäåëîñü áëèæàéøèé ìåñÿö. Íî, ëèáî êàðìà ïðîäîëæàëà ðàáîòàòü íà ìåíÿ, ëèáî óëûáêà è âåæëèâîñòü îòêðûâàþò âñå äâåðè — â ðåãèñòðàòóðå ìåíÿ çàïèñàëè íà íåêîå ïðîìåæóòî÷íîå âðåìÿ, 18:07 è âûäàëè çàâåòíûé òàëîí÷èê. Òåðàïåâò çà 15 ìèíóò âûïèñàëà èòîãîâîå çàêëþ÷åíèå è ïîæåëàëà óäà÷è íà îïåðàöèè. Ñóåòà è áåãîòíÿ çàêîí÷èëèñü. Ñåé÷àñ, ñî âñåìè äîêóìåíòàìè íà ðóêàõ, æäó 10 äåêàáðÿ, äåíü ãîñïèòàëèçàöèè. Âòîðóþ ÷àñòü ïîñòà æäèòå ÷åðåç íåäåëüêó. =)
Источник

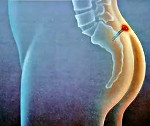
Эпителиальный копчиковый ход – это врожденная патология, характеризующаяся наличием дефекта (узкого канала) в подкожной клетчатке межягодичной области. Клинические проявления связаны с воспалением копчикового хода. Появляется боль в крестцово-копчиковой области, выделения сукровицы или гноя, покраснение и уплотнение кожи. Запущенность болезни приводит к длительному рецидивирующему течению: абсцедированию, формированию вторичных гнойных свищей, развитию пиодермии на коже промежности и ягодиц.
Общие сведения
Эпителиальный копчиковый ход (ЭКХ) представляет собой врожденный дефект (узкую трубчатую полость) в тканях крестцово-копчиковой области. Иногда ЭКХ называют дермоидной кистой копчика, пилонидальным синусом, свищем копчика. Согласно наблюдениям, в клинической проктологии ЭКХ диагностируют с частотой 26 случаев на 100 тыс. населения. Средний возраст обращения — 15-30 лет. В три раза чаще с заболеванием сталкиваются мужчины. Эпителиальный копчиковый ход долгое время не проявляется клинически. В 80-90% случаев ЭКХ манифестирует с абсцедирования пилонидальной кисты.

Эпителиальный копчиковый ход
Причины ЭКХ
Эпителиальный копчиковый ход формируется в эмбриональном периоде. В процессе развития плода происходит сбой и под кожей в области ягодичной складки остается ход, выстланный внутри эпителием. Этот врожденный дефект довольно распространен. За рубежом его нередко называют волосяной кистой, поскольку есть предположение, что причиной формирования ЭКХ является неправильный рост волос и их врастание в кожу.
Факторами, обусловливающими начало острого клинического течения пилонидального синуса обычно становятся:
- травмы крестцово-копчиковой зоны (при езде на велосипеде, мотоцикле, занятиях конным спортом, тряске в автомобиле);
- неудовлетворительная гигиена, приводящая к скоплению кожного сала и пота в области ЭКХ;
- расчесы межъягодичной складки;
- повышенное оволосение зоны первичных отверстий;
- переохлаждение.
Патогенез
Первичный эпителиальный копчиковый ход открывается на коже ягодиц (в межъягодичной складке) одним или несколькими маленькими отверстиями, его другой конец оканчивается в подкожной клетчатке и не имеет сообщения с крестцом или копчиком. Периодически через точечные выходы копчикового свища выделяются продукты секреции выстилающего его эпителия. Кроме того, через эти отверстия в ткани может проникать инфекция.
При закупорке первичных отверстий хода происходит застой его содержимого, что ведет к размножению микроорганизмов и гнойному воспалению. Эпителиальный ход расширятся, его стенки подвергаются гнойному расплавлению, и инфекция выходит в окружающую подкожную жировую клетчатку. Крупный гнойник обычно вскрывается через кожные покровы и формируется вторичное отверстие ЭКХ.
Классификация
Клиническая классификация эпителиального копчикового хода различает его неосложненную форму (существующий ход без признаков воспаления и жалоб), острое воспаление ЭКХ и хроническое воспаление. Воспаление копчикового хода различают по стадиям:
- инфильтративная (при остром и хроническом воспалении ранняя стадия заболевания до формирования гнойника);
- абсцедирующая (в случае хронического воспаления – стадия рецидивирующего абсцесса);
- стадия гнойного свища (при хроническом воспалении).
Симптомы ЭКХ
В первые годы жизни эпителиальный копчиковый ход никак не проявляется. В период пубертата начинается рост волос, выделение продуктов жизнедеятельности эпителиальной выстилки (сальных, потовых желез). При этом может возникать ощущение зуда, мокнутие из-за выделений из ЭКХ. Расположение выхода эпителиального копчикового хода вблизи зоны заднего прохода, повышенная влажность в межъягодичной складке, активная деятельность кожных желез способствуют закупорке хода, а застой содержимого благоприятствует развитию инфекции.
Воспаление ЭКХ характеризуется болью в области крестца, иногда сукровичным или гнойным отделяемым. Зачастую больные предполагают, что симптоматика является следствием травмы. Первоначально развивается острое воспаление, формируется инфильтрат, а затем — гнойный абсцесс. Если в этот момент больной обращается к врачу, производятся необходимые лечебные мероприятия по удалению ЭКХ, то наступает выздоровление.
Если обращение к врачу не последовало вовремя, чаще всего происходит спонтанное вскрытие абсцесса на кожу. После этого обычно происходит облегчение боли, однако чаще всего инфекционный очаг сохраняется, что ведет к хронизации воспаления. Формируется гнойный свищ, соединяющий полость абсцесса с кожей, заболевание течет волнообразно, возникают рецидивы нагноения. Хронически существующее воспаление постепенно охватывает все большую зону, нарастает интоксикация организма.
Осложнения
Продолжительное течение гнойного воспаления способствует распространению его на окружающую клетчатку, образование новых абсцессов, свищевых ходов сложной структуры с выходами на кожу промежности, в паховые складки. При этом часто развивается пиодермия, присоединяется актиномикоз, заметно ухудшающие состояние больного. Лечение при этом значительно затрудняется и требует больше времени, хирургическое вмешательство производится в большем объеме, послеоперационный период протекает тяжелее и высока вероятность рецидивирования.
Диагностика
Эпителиальный копчиковый ход несложен в диагностировании, для его выявления обычно достаточно обнаружения первичных отверстий в межъягодичной складке. При имеющемся воспалении, абсцессе, гнойном отделяемом врачи-проктологи ставят диагноз «осложненный эпителиальный копчиковый ход». При выявлении данного заболевания показано проведение дополнительных исследований в качестве мер исключения других возможных патологий.
К таким мерам относят обязательное пальцевое исследование заднего прохода с пальпацией копчика и крестцовых позвонков. Из инструментальных методик назначают ректороманоскопию для исключения заболеваний прямой кишки, а в случае неясной симптоматики – колоноскопию. Однако, чаще всего ввиду молодости большинства пациентов, прибегать к широким диагностическим мероприятиям нет необходимости. В редких случаях необходимости дифференцирования эпителиального копчикового хода от другого заболевания, производят фистулографию.
Дифференциальная диагностика
Дифференциальную диагностику эпителиального копчикового хода производят со свищем прямой кишки при парапроктите, копчиковой кистой, задним менингоцеле, остеомиелитом копчика и крестца, пресакральной тератомой. Данные для дифференциации получают с помощью осмотра межъягодичной складки, пальцевого исследования прямой кишки, зондирования свища и фистулографии.
- Свищ прямой кишки при зондировании идет не в направлении копчика, а к прямой кишке и при фистулографии отмечают его второй выход в одну из морганиевых крипт. Эпидермоидная копчиковая киста обычно безболезненна и прощупывается как подвижное уплотнение под кожей, но при нагноении может имитировать клинику эпителиального хода. Однако при осмотре не обнаруживаются первичные отверстия.
- Заднее менингоцеле пальпируется как почти неподвижное под кожей овальное образование плотно-эластичной консистенции, безболезненное. Также не имеет первичных отверстий. В анамнезе отмечаются функциональные патологии органов малого таза, часто – энурез. Подозрение на менингоцеле является показанием к проведению рентгенографии крестца и консультации нейрохирурга.
- Эмбриональный ход, открывающийся на коже рядом с задним проходом, может быть признаком пресакральной тератомы. Иногда отверстие весьма похоже на эпителиальный копчиковый ход, кроме того тератомы могут провоцировать гнойные воспаления в крестцово-копчиковой зоне. Тератома выявляется при пальцевом исследовании между задней прямокишечной стенкой и крестцом, пальпируется как опухоль плотной консистенции. Дополнительными методиками дифференцирования могут быть УЗИ и фистулография.
- Выявление остеомиелита крестца и копчика также производят с помощью пальпации позвонков через заднюю стенку прямой кишки. При этом может отмечаться патологическая подвижность костей, выбухания, тестоватая консистенция. Подозрение наличия остеомиелита является показанием к проведению рентгенографии таза.
Лечение эпителиального копчикового хода
Эпителиальный копчиковый ход лечится только хирургическим путем. Оперативное вмешательство подразумевает радикальное удаление патологического канала с первичными отверстиями. В случае осложненного эпителиального хода иссекаются и патологически измененные окружающие ткани, гнойные свищи. Послеоперационное лечение включает курс антибактериальной терапии (антибиотики широкого спектра действия в течение 5-7 дней), а также физиотерапевтические методики, способствующие быстрому заживлению раны. В качестве профилактикой меры послеоперационных рецидивов производят удаление волос вокруг раны, а затем и вокруг рубца.
Послеоперационное рецидивирование воспаления может свидетельствовать о недостаточно полном удалении инфекционных очагов, гнойных затеков, первичных отверстий, свищей. Несмотря на несложную методику проведения операции, отмечают более высокий процент послеоперационных рецидивов при лечении в хирургических отделениях широкого профиля в отличие от специализированных отделений проктологии. Пациенты, прошедшие лечение в непрофильном отделении, рискуют обратиться с рецидивом заболевания более чем в десять раз чаще.
Прогноз и профилактика
При полномасштабном радикальном удалении эпителиального хода и всех пораженных тканей прогноз благоприятен, наступает выздоровление. После проведения операции пациенты находятся под наблюдением специалиста до полного заживления операционной раны.
В качестве профилактических мер, волосы по краям раны бреют по мере отрастания, белье носят свободное, из натуральных дышащих тканей. Необходимо тщательно соблюдать гигиенические рекомендации, проводить регулярный туалет перианальной зоны, межъягодичного пространства.
Источник
