Как называется болезнь когда растут кости
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2013;
проверки требуют 49 правок.
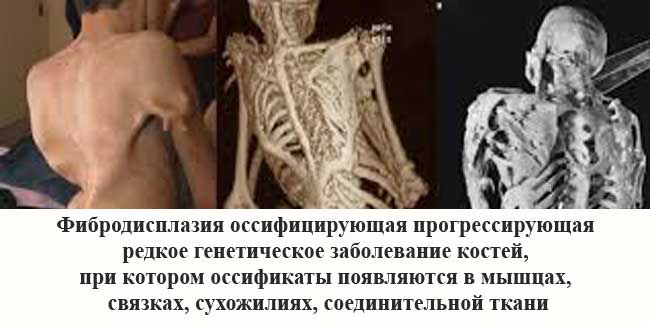
Фибродисплазия оссифицирующая прогрессирующая или ФОП (от лат. fibrō «волокно» + dis «расстройство, нарушение» + др.-греч. πλάσις «строение, структура»; лат. os, ossis «кость» + facio «делать» = «окостенение») —
«мягкая соединительная ткань, которая прогрессивно превращается в кость». Очень редкое и тяжёлое по своему течению генетическое заболевание, при котором мышцы, сухожилия и связки постепенно превращаются в кости. Процесс прогрессирует с годами, начинаясь обычно в пределах десятилетнего возраста у детей с мутацией определенного гена. Самые ранние зарегистрированные случаи относятся ко времени XVII и XVIII столетий. В 1692 французский врач Гай Пэтин встретился с пациентом, который имел ФОП и упоминал встречу в своих письмах. В 1736, британец врач Джон Фрек описал подробно подростка, диагноз которого включал набухания по всей спине.
Болезнь стала известной как миозит оссифицирующий прогрессирующий, что означает «превращение мышцы прогрессивно в кость». Название было официально изменено на фибродисплазию оссифицирующую прогрессирующую в 1970-х доктором Виктором Маккьюзиком из Школы медицины Университета имени Джонса Хопкинса, которого считают отцом современной медицинской генетики, в качестве обоснования он привел то что другие мягкие (или волокнистые — fibro) ткани в дополнение к мышцам (например, сухожилия и связки) могут быть затронуты окостенением.
Также заболевание относится к врожденной наследственной патологии с аутосомно — доминантным типом наследования. Оно характеризуется неуклонно прогрессирующим течением, приводит к значительным нарушениям функционального состояния опорно-двигательного аппарата, глубокой инвалидизации больных и преждевременной их смерти, причем преимущественно в детском и молодом возрасте. Основу фибродисплазии составляет формирование воспалительных процессов в сухожилиях, связках, фасциях, апоневрозах и мышцах, что в конечном итоге приводит к их кальцификации и окостенению. Болезнь ещё называют «Болезнь второго скелета», так как там, где в организме должны происходить штатные противовоспалительные процессы, начинается рост кости. У болезни нет расовой, половой, географической предрасположенности. Чаще всего болезнь возникает как результат спонтанной новой мутации.
Лучшими в мире специалистами по этой болезни коллегами считаются сотрудники Лаборатории Маккея при Пенсильванском Федеральном Университете под руководством Доктора Медицины Фредерика Каплана Kaplan, Frederick[2]. Это единственная в мире научная лаборатория, занимающаяся именно Фибродисплазией.
В России генетическую диагностику по этому заболеванию проводят в медико-генетическом научном центре РАМН в Москве, ул. Москворечье д. 1[3] Терапевтическое лечение в Москве проводят в НИИ Ревматологии проф. Никишина И.П. и в ММА им. Сеченова проф. Голованова Н.Ю.[1] В Иркутске — в Иркутском государственном медицинском университете
д.м.н. Калягин А.Н.[2], в Казани — в Казанской Государственной Медицинской Академии д.м.н. Мальцев С.В.[3] (недоступная ссылка)
Симптомы[править | править код]
Дети, рожденные с фибродисплазией, отличаются характерной патологией большого пальца ноги — одна или несколько фаланг пальца искривлены вовнутрь и иногда в нем не хватает сустава. Этот палец и дает 95-процентную вероятность диагностирования заболевания у ребенка. Также болезнь характеризуется обострениями, как правило, без видимых причин. Обострения бывают нескольких видов, самое распространенное — появление под кожей ребенка уплотнений размером от одного до десяти сантиметров неопределимого характера, на шее, спине, предплечьях в возрасте до 10 лет, в любом другом месте в более старшем возрасте. Одним из признаков является отек мягких тканей головы, как при незначительном повреждении (ушиб, укус насекомого, царапина), так и при сильных травмах. Отек не спадает до месяца, не реагирует ни на какую медикаментозную терапию. На месте уплотнений могут возникать оссификации, которые не нуждаются ни в каком лечении и не поддаются никаким препаратам. Болезнь часто путают с раком и другими заболеваниями, подобные затвердения пытаются удалять, что приводит к ещё более бурному росту «лишних» костей, и является основной причиной инвалидизации страдающих этим заболеванием на данный момент.
Исследования на всех уровнях предполагают участие и реакцию иммунной системы в ФОП. Присутствие макрофагов, лимфоцитов и тучных клеток на ранних стадиях ФОП. Макрофаги и лимфоциты в пораженной болезнью мускулатуре, обострения после вирусной инфекции, спонтанность наступления обострений, и чувствительность ранних обострений к кортикостероидам, убеждают нас в причастности иммунной системы в патогенезе нарушений в ФОП. ФОП характеризуется лентовидными, пластиноподобными, прослоечными кальцификациями и заменяет скелетные мускулы и соединительные ткани через процесс внутрихрящевого окостенения, что приводит к опоясывающему конкретный регион окостенению и постоянной неподвижности. ФОП типично начинается в шейном отделе, мышцах спины, около позвоночника, на голове, в плечевых суставах и соседствующих областях, позже болезнь опускается в брюшной, бедренный отдел и отдалённые от центра области. Несколько скелетных мускулов включая диафрагму, язык, и около-глазные мускулы не могут быть затронуты ФОП. Сердечная мускулатура и гладкая мускулатура так же никогда не затрагивается болезнью. Формирование кости в ФОП является эпизодическим, но последствия этого всеобъемлющи.
Лечение[править | править код]
Вспышки ФОП являются спорадическими и непредсказуемыми, и есть огромная разница в каждом индивидуальном проявлении. Несколько базовых научных исследований подтвердили невозможность предсказать начало, силу, последствия и продолжительность обострения ФОП, хотя особенности анатомических патологий уже были описаны. Редкость ФОП и её непредсказуемая природа делает чрезвычайно трудным оценку эффективности любого терапевтического вмешательства, факт, признанный 1918 году врачом Джулиус Розенстирн :
«Болезнь развивается со всеми видами средств и альтернатив дефектного метаболизма; каждое отдельное терапевтическое вмешательство с более или менее отмеченным успехом, наблюдаемым исключительно его оригинальным автором, в будущем раскритиковывается любым последователем. Во многих случаях, признаки болезни исчезают часто спонтанно, таким образом, терапевтический эффект (любого лечения) не может быть полностью подтвержден своей эффективностью.»
[источник не указан 2382 дня]Джулиус Розенстирн
В настоящее время не существует никаких доказанных эффективных методов профилактики или лечения ФОП. С открытием гена ФОП стало возможным понимание патогенеза заболевания. Перспективной является непосредственная работа с геномом, но в настоящее время данные методы лечения находятся лишь на стадии предварительных лабораторных исследований и не применяются в клинической практике.
Генетический аспект и будущее лечение[править | править код]
В 2006 году исследовательская группа из Университета штата Пенсильвания открыла ген, мутация в котором приводит к этому заболеванию. Чтобы идентифицировать хромосомное местоположение для гена ФОП, консервативной связки всего генома, анализ проводился с помощью наблюдения за пятью семьями с самыми однозначными особенностями ФОП. Этот подход идентифицировал связку ФОП к хромосоме 2q23-24.
Генотерапия: В настоящее время идет работа над генными блокаторами мутации в гене ACVR1/ALK2.В декабре 2012 продолжаются опыты по лечению гетеротопической оссификации лабораторным мышам. Препарат показал свою действенность как в генетически обусловленной так и в посттравматической оссификации. Золотой стандарт для всех исследований нового препарата — тройной слепой перекрестный метод с применением плацебо, но такие исследования будет достаточно трудно провести при ФОП, ввиду малого количества пациентов с болезнью в уже развитой стадии, неоднозначным патогенезом болезни, а также большой разницей в проявлениях обострений у пациентов.
Ввиду того, что фибродисплазия является чрезвычайно редким заболеванием, с разной тяжестью проявлений, экспериментальным методам лечения предстоит пройти серьёзную оценку на предмет дозировки и продолжительности курса.
14 июля 2014 года начата фаза 2 клинических исследований на людях препарата «Паловаротен»[4]. Исследования проводятся в Сан-Франциско, Филадельфии и Париже.
Примечания[править | править код]
Ссылки[править | править код]
- Сайт российской межрегиональной организации помощи пациентам с заболеванием фибродисплазия «Живущие с ФОП и их друзья»
- The International FOP Association Международная ассоциация ФОП
- [4]
- Михалева Г. В., Сермягина И. Г., Геппе Н. А., Рябова Т. В. Клинические и рентгенологические проявления оссифицирующей прогрессирующей фибродисплазии у детей.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 октября 2017;
проверки требуют 17 правок.
Несоверше́нный остеогене́з (НО) (лат. osteogenesis imperfecta; иначе «несовершенное костеобразование», болезнь «хрустального человека», болезнь Лобштейна — Вролика) — группа генетических нарушений. Одно из заболеваний, характеризующееся повышенной ломкостью костей. Больные либо имеют недостаточное количество коллагена, либо его качество не соответствует норме. Так как коллаген — важный белок в структуре кости, это заболевание влечёт за собой слабые или ломкие кости.
Будучи генетическим нарушением, НО является аутосомно-доминантным дефектом, в большинстве переданным по наследству от родителей, однако, возможна и индивидуальная спонтанная мутация.
Типы[править | править код]
Существуют основные четыре типа НО. I тип наиболее частая и лёгкая форма, за которой следуют II, III и IV типы. Сравнительно недавно были классифицированы типы V, VI, VII и VIII которые разделяют те же клинические особенности что и 4-й, но каждый из них имеет уникальные гистологические и генетические данные.
| Тип | Описание | Ген | OMIM | Режим наследования |
| I | лёгкий | нулевой COL1A1 аллель | 166240 (IA), 166200 (IB) | аутосомно-доминантный, 60% de novo [2] |
| II | тяжёлый и зачастую смертельный в перинатальном периоде | COL1A1, COL1A2, | 166210 (IIA), 610854 (IIB) | аутосомно-рецессивный[3], ~100% de novo [2] |
| III | рассматривается, как прогрессивный и деформирующий | COL1A1, COL1A2 | 259420 | аутосомно-рецессивный[3], ~100% de novo [2] |
| IV | деформирующий, но с нормальной склерой | COL1A1, COL1A2 | 166220 | аутосомно-доминантный, 60% de novo [2] |
| V | клинические признаки соответствуют типу IV, но имеет и уникальные гистологические данные («сетчато-подобный») | неизвестен | 610967 | аутосомно-доминантный [2] |
| VI | клинические признаки соответствуют типу IV, но имеет и уникальные гистологические данные («рыбья чешуя») | неизвестен | 610968 (IVA) и (IVB) | неизвестен [2] |
| VII | связан с мутацией протеина хрящевых тканей | CRTAP | 610682 | аутосомно-рецессивный [2] |
| VIII | тяжелый и смертельный, связан с белком лейцин-пролин обогащенного протеогликана (Leprecan) | LEPRE1 | 610915 | аутосомно-рецессивный |
1-й тип[править | править код]
Коллаген нормального качества, но вырабатывается в недостаточных количествах.
- Кости легко ломаются, в особенности до пубертата
- Лёгкое искривление спины
- Слабость связочного аппарата суставов
- Пониженный мышечный тонус
- Обесцвечивание склер (глазного белка), обычно придающие им голубовато-карий цвет
- Ранняя потеря слуха у некоторых детей
- Слегка выступающие глаза
Также различают 1-й тип A и 1-й тип В по наличию или отсутствию несовершенного дентиногенеза (характеризуемый опаловыми зубами; отсутствует в IA, присутствует в IB). Помимо повышенного риска фатальных переломов костей, ожидаемая продолжительность жизни в пределах нормы.
2-й тип[править | править код]
Коллаген недостаточного количества или качества.
- Большинство случаев умирает на протяжении первого года жизни по причине дыхательной недостаточности или внутричерепного кровоизлияния,
- трудности с дыханием в связи с недоразвитыми лёгкими,
- тяжёлые деформации кости и невысокий рост.
2-й тип может быть далее разбит на подклассы A, B, C, различаемые радиографическим анализом длинной трубчатой кости и рёбер.
3-й тип[править | править код]
Коллаген в достаточных количествах, но недостаточного качества.
- Кости ломаются легко, иногда даже при рождении,
- деформации костей, часто тяжёлые,
- возможны проблемы с дыханием,
- невысокий рост, искривление позвоночника, иногда также бочковидная грудная клетка,
- слабость связочного аппарата суставов,
- слабый мускульный тонус в руках и ногах,
- обесцвечивание склер (глазных белков),
- иногда ранняя потеря слуха.
3-й тип выделяется из других классификаций будучи типом «Прогрессивной деформации», где новорожденный представляет лёгкие симптомы при рождении и развивает вышеуказанные симптомы в процессе жизни. Продолжительность жизни может быть нормальной, хотя и с тяжёлыми физическими препятствиями.
4-й тип[править | править код]
Коллаген достаточного количества, но недостаточно высокого качества.
- Кости ломаются легко, особенно до пубертата
- невысокий рост, искривления позвоночника и бочковидная грудная клетка,
- деформация костей в диапазоне от слабой до средней,
- ранняя потеря слуха.
Подобно 1-му типу, 4-й тип может быть далее разделён на подклассы IVA и IVB, которым характерно отсутствие (IVA) или наличие (IVB) несовершенного дентиногенеза.
Методы терапии[править | править код]
Так как НО является генетическим заболеванием, возможные формы терапии ограничиваются исключительно симптоматическими методами лечения.
В частности к ним принадлежат:
- остеосинтез штифтом,
- физиотерапия,
- терапия Бисфосфонатом.
витамин Д3
препараты кальция
Остеосинтез штифтом[править | править код]
При остеосинтезе штифтом изогнутая кость сначала многократно остеотомируется, чтобы затем бусообразно нанизывать костные сегменты на интрамедуллярный гвоздь. Сначала для этого использовались жёсткие штифты. В растущей кости, однако, такие штифты приходилось периодически заменять, так как кость однажды становилась длиннее штифта, вследствие чего штифт не был больше способен служить поддержкой для кости. Следовали фрактуры в этих незащищённых областях. Поэтому в 1963 году ортопедами был сконструирован выдвижной штифт. При росте кости два сегмента штифта выдвигаются друг из друга по принципу устройства подзорной трубы и как бы растут вместе с костью.
- Показан остеосинтез штифтом, людям с частыми переломами одной и той же кости, с ложными суставами, а также имеющим средние и тяжёлые смещение или функциональное нарушение суставов.
- Противопоказан в том числе при тяжёлом общем состоянии, сердечно-дыхательной недостаточности или отсутствии возможности закрепления штифта в кости из-за недостатка костной ткани.
Физиотерапия[править | править код]
Терапия Бифосфонатом[править | править код]
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 4 5 6 7 Steiner, RD; Pepin, M.G., Byers, P.H., Pagon, R.A., Bird, T.D., Dolan, C.R., Stephens, K., Adam, M.P. Osteogenesis Imperfecta. — 2005. — 28 января. — PMID 20301472.
- ↑ 1 2 Остеогенез несовершенный // 1. Малая медицинская энциклопедия. — Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — Советская энциклопедия. — 1982—1984 гг (рус.). — М.
Ссылки[править | править код]
- Несовершенный остеогенез: постсоюзная территория
- Osteogenesis imperfecta на MedLinks.ru
- «Хрустальные дети» с «хрупким» заболеванием
- «Хрупкие дети» — официальный сайт Первой общественной организации помощи детям с НО
Источник
01.10.2019
Генетические заболевания обусловлены патологическими нарушениями строения генома. «Дефектный» ген может быть получен от одного из родителей и проявиться как на 100%, так и на 10%. А вот болезни с наследственной предрасположенностью значительно отличаются от генетических. Если последние излечить невозможно, то заболевания, к которым человек имеет наследственную предрасположенность, возможно нивелировать рациональным питанием, здоровым образом жизни и профилактическими мерами.
Пять генетический заболеваний позвоночника и костей
Такие болезни напрямую связанны с нарушениями генома и проявляются в виде дефектов развития скелета человека. Генетические заболевания обусловлены нерациональным формообразованием ткани или нарушениями роста. Подобные болезни носят в медицине общие название — дисплазии.
Расщепление позвоночника (spina bifida)
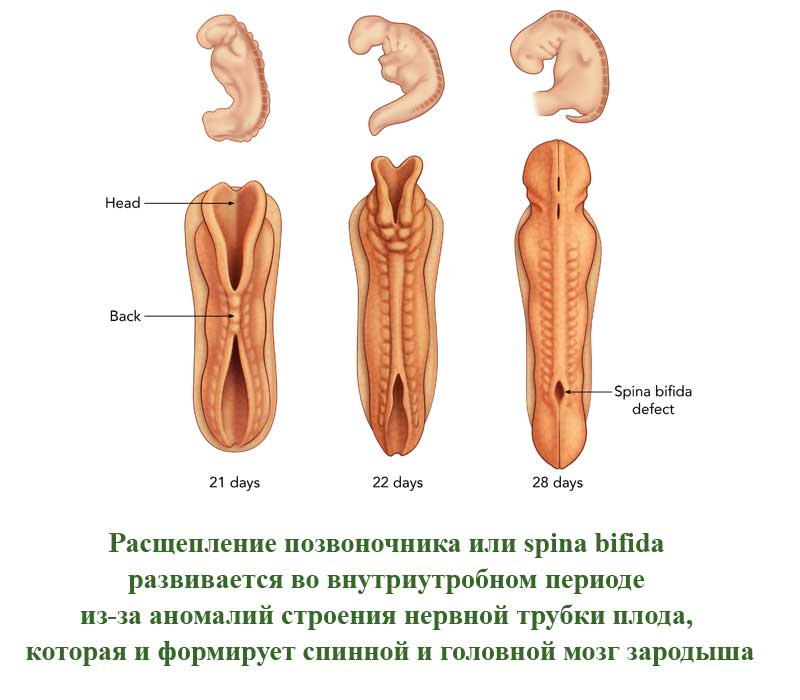 Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
В легких случаях заболевание могут обнаружить лишь при рентгеновском обследовании. А вот при самых серьезных формах болезни у ребенка могут сразу же образовываться свищи в полости позвоночника. Очень часто заболевание в тяжелых формах сопровождается параличом нижней части тела.
В более, чем 80% случаев, расщепление позвоночника сопровождается гидроцефалией спинного мозга и пороками развития головного мозга, а также — черепа.
По американской статистике, заболевание встречается у одного пациента из 1500. Российская статистика приводит следующие данные — 3 случая на 10000 человек. Однако, многие случаи расщепления позвоночника на территории СНГ остаются нераспознанными у новорожденных из-за легкой формы болезни.
Генерализированный остеоклероз
Болезнь часто именуют остеопетрозом. Может протекать в двух формах:
- замедленной;
- злокачественной.
Генетическое заболевание встречается с частотой в 1 случай на 20000 пациентов. Для остеопетроза характерны такие симптомы:
- повышенная ломкость костей;
- увеличение плотности костной ткани;
- уменьшение размеров костномозговых лакун;
- нарушение гемопоэза;
- уменьшение массы костного мозга.
Генерализированный остеоклероз проявляется в достаточно раннем возрасте в виде разных беспорядочных слоев клеток костной ткани, увеличения общей массы костей и замедленном росте скелета.
При злокачественном течении болезни часто возникают внезапные переломы костей, развивается геморрагичекий синдром, жировая дистрофия органов, нарушается дентиногеез. Характерен очень небольшой рост.
В случае замедленного остеопетреза болезнь может быть выявлена лишь в 50% и протекать абсолютно бессимптомно. Выявляют заболевание случайно во время рентгена. В некоторых случаях может наблюдаться симптоматика синдрома «Кость внутри кости».
ФОП — фибродисплазия оссифицирующая прогрессирующая
ФОП — это генетическое и очень редкое заболевание костей. При такой болезни организм начинает формировать новую костную массу в виде оссификатов в ненадлежащих местах тела, а именно внутри:
- соединительных тканей;
- связок;
- мышц;
- сухожилий.
К образованию оссификатов в организме может привести абсолютно любая травма: порез, операция, ушиб, внутримышечная инъекция или перелом. Поэтому образования такого типа удалять нельзя — на их месте костная ткань разрастется еще больше. По физиологическим признакам оссификаты совершенно не отличаются от здоровых костей.
Проблема лишь в неправильном расположении образования костной ткани. Возникает ФОП из-за мутаций гена ACVR1/ALK2. Данный ген кодирует рецептов костного морфогенетического белка. Носителем гена быть невозможно, его наличие в теле всегда вызывает развитие фибродисплазии оссифицирующей. Передается заболевание по наследству и на данный момент является неизлечимым.

Гиперостозы
Такие заболевания характеризуются чрезмерным развитием костной массы. Носят общее название — остеохондродисплазии. Гиперостозы возникают из-за генетических нарушений и патологий остеобластов и остеокластов. Наиболее часто встречаются такие формы остеохондродисплазий:
- Болезнь Лери или мелореостоз;
- пикнодизостоз.
Мелореостоз чаще всего поражает мужчин, может развиться в любом возрасте. Характеризуется болезнь избыточным образованием эндостальной или периостальной кости. Процесс может происходит в двух зонах одновременно. Зарождается болезнь Лери с поражения нижних конечностей. Процесс может переходить на все суставы, отдельные кости таза, позвоночный столб, ребра и даже череп. Все пораженные кости довольно слабо изменены и деформированы, кортикальный стой утолщен, а костномозговая полость сужена неравномерно.
Мелореостоз может протекать совершенно бессимптомно продолжительное время, однако, при значительном уменьшении габаритов костномозговых лакун развивается болевой синдром в пораженной конечности. Нога при этом может укорачиваться или увеличиваться, развивается анкилоз сустав, нарушается гемопоэз.
Пикнодизостоз проявляется в виде карликовости и остеоскрероза. В основе заболевания лежит неравномерное, чрезмерное и очаговое периостальное развитие компактной кости. Развивается явная деформация скелета в виде:
- сколиоза;
- кифоза;
- гипоплазии ключиц;
- укорочении пальцевых фаланг;
- уменьшении длины предплечий.
В молочных зубах ребенка быстро развивается кариес, склеры глаз приобретают характерных болезни голубой оттенок. На продолжительности жизни пикнодизостоз не сказывается.
Статьи и обсуждение на форуме по теме:
- Генетические факторы развития ревматоидного артрита
- Генетическая предрасположенность к остеопорозу
- Генетическая детерминация сколиотической болезни
- Генетический анализ наследственных заболеваний
- Spina bifida
Автор материала Елена Васильева, врач общей практики специально для Spinet.ru
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
