Какие болезни могут быть во влагалище фото

Проблема инфекции влагалища возникает у многих женщин, особенно в детородном периоде. Появление симптомов заболевания всегда является фактором для развития тревожного состояния. Однако, часть женщин ещё больше боится обращаться к врачу для проведения соответствующей диагностики и ищет подсказки у подруг, в интернет-ресурсах, литературе и т.д. Но результат такой «помощи» всегда плачевный – осложнения и хронические воспаления.
Узнайте, чем опасны инфекции влагалища, как их лечить и предотвратить.
Инфекции влагалища – что это?
Инфекции влагалища – это группа заболеваний, связанных с течением инфекционного воспаления во влагалище.
Источник инфекции влагалища – практически любой тип микроорганизмов – бактерии, грибы и простейшие одноклеточные микроорганизмы. Иногда происходит заражение несколькими возбудителями одновременно.
Развитие инфекции в половых путях приводит:
- к развитию неприятных симптомов – жжение, зуд, нехарактерные выделения из влагалища;
- к ухудшению качества жизни – отсутствие полового влечения, болезненные половые отношения;
- к появлению осложнений, при отсутствии или неправильном лечении инфекции влагалища.
Инфекции влагалища очень часто имеют повторяющийся характер. Сопровождающие их симптомы можно облегчить при помощи правильной интимной гигиены, однако лечение причины инфекции влагалища всегда требует врачебной консультации и проведения диагностики.
Общие симптомы инфекции влагалища
К общим симптомам инфекции влагалища относятся:
- зуд;
- жжение;
- раздражение;
- выделения из влагалища;
- неприятные ощущения во время полового акта;
- неприятный запах из половых органов.
Симптомы бактериальных протозойных и грибковых инфекций влагалища
Грибковые, бактериальные или смешанные инфекции приводят к появлению неприятных симптомов, таких как зуд, жжение или выделения. Нужно подчеркнуть, что это общие симптомы для всех половых инфекций, поэтому самостоятельно определить заболевания невозможно. Правильная диагностика требует консультации гинеколога, который выполнит необходимые анализы и назначит эффективное лечение.
- Бактериальная инфекция влагалища. В случае бактериальной инфекции влагалища наиболее частые симптомы – выделения из влагалища с очень характерным рыбным запахом, бело-серого цвета. Могут сопровождаться зудом.
- Грибковая инфекция влагалища. Схожие, но не идентичные симптомы развиваются при грибковых инфекциях влагалища (кандидозы). Они значительно чаще сопровождается сильным жжением и зудом влагалища и наружных половых органов. При кандидозе выделения из влагалища становятся молочно-белого цвета и имеют плотную творожистую консистенцию, напоминающую мягкий сыр или творог.
- Протозойная инфекция влагалища. Протозойные инфекции влагалища, вызванные простейшими микроорганизмами (трихомониаз или микоплазмоз), могут демонстрировать очень широкий спектр недомоганий, от незначительных до очень серьезных. У женщины, например, появляются: желтовато-зеленые, пенистые выделения из влагалища со зловонным запахом, кровянистые выделения из влагалища и кровотечения, особенно после полового акта, воспаление бартолиновой железы (бартолинит).
Грибковые инфекции влагалища
Диагностика инфекции влагалища
Из-за очень похожей клинической картины всех инфекций влагалища, женщина не в состоянии самостоятельно правильно определить тип возбудителя инфекции. Поэтому некоторые пациентки начинают лечиться чем придется. Болезнь за это время запускается, поражает соседние органы, возникают осложнения и хронические состояния.
Важно понимать, что симптомы, схожие с инфекционными, такие как кровотечения после полового акта, выделения из влагалища и даже зуд могут развиваться также при некоторых онкологических заболеваниях, в том числе при раке шейки матки. И если женщина не обращает внимания на первые сигналы заболевания, это может иметь очень серьезные последствия для здоровья.
Диагностика типа инфекции влагалища требует детального физического обследования женщины на гинекологическом кресле, проведения бактериологического, микроскопического анализа выделений из влагалища, цитологического исследования, а также исследования крови и мочи. Только расширенная диагностика, позволяет выявить источник инфекции влагалища, а от этого зависит подбор лекарственных препаратов врачом.
Обязательно при любых симптомах половых инфекций к гинекологу должны пойти женщины, планирующие, находящиеся или подозревающие у себя беременность. Инфекции половых органов значительно повышают риск появления изменений у плода, часто необратимых.
Диагностика и лечение при необходимости обязательно должна проводиться у партнера женщины.
Лечение инфекции влагалища
Лечение причины инфекции влагалища должно проводиться врачом-гинекологом. Иногда требуется консультация дерматолога-венеролога и врача общей практики.
Терапевтическая тактика зависит от правильного выявления возбудителя инфекции влагалища, на основании этого гинеколог подбирает подходящие лекарства.
- При кандидозах влагалища применяются противогрибковые препараты.
- При бактериальных – противомикробные, в зависимости от возбудителя – антибиотики, противопротозойные препараты местного (суппозитории, вагинальные таблетки, кремы, капсулы) и системного (таблетки, инъекции) действия.
Гинеколог в обязательном порядке включает в схему лечения инфекции влагалища гинекологические пробиотики для восстановления физиологической бактериальной флоры влагалища и достижения нужного уровня pH влагалища. Это делается после того, как возбудитель уничтожен.
Инфекции влагалища
Осложнения инфекции влагалища
Прогноз излечения при большинстве инфекций влагалища, как правило, хороший. Но для этого важно, чтобы лечение заболевания началось как можно раньше и под контролем опытного гинеколога. При этом нужно понимать, что упорно рецидивирующие инфекции влагалища требуют расширения диагностики и возможной смены медикаментозных препаратов.
Отсутствие лечения инфекции в некоторых случаях может привести к очень серьезным осложнениям, в том числе:
- эрозии шейки матки;
- воспалению органов малого таза;
- воспалению бартолиновых желез;
- воспалению маточных труб;
- бесплодию;
- осложнениям в ходе беременности.
Как предотвратить развитие инфекции влагалища
Самостоятельно определить возбудителя инфекции влагалища невозможно, поставить правильный диагноз и назначить лечение может только гинеколог. А вот предупредить развитие инфекции можно, соблюдая ряд простейших правил. Обратите внимание на следующие моменты:
- Нижнее белье. Рекомендуется ношение нижнего белья из натурального материала, преимущественно хлопчатобумажного. Нужно избегать тканей, в производстве которых используются в основном искусственные волокна.
- Диета. Очень важно соблюдать правильный режим питания, используя в ежедневном рационе продукты с низким содержанием декстринов и других легко усваиваемых углеводов, сахаров и дрожжей.
- Средства для подмывания. Хорошие результаты для профилактики инфекции влагалища приносит использование препаратов для интимной гигиены с нейтральным рH. Нормальная кислотность обеспечивает развитие и поддержание благоприятной бактериальной флоры.
- Гигиенические средства. Женщине с хроническими инфекциями влагалища следует отказаться от тампонов в пользу прокладок. Гигиенические прокладки необходимо часто менять, чтобы свести к минимуму риск развития бактерий на их поверхности.
- Половые контакты. Важна профилактика инфекции влагалища во время интимных отношений. Минимум проблем гарантирует сожительство с одним постоянным партнером или использование презервативов. Презервативы снижают риск развития инфекций влагалища из группы ИППП (хламидиоз, трихомониаз, кандидоз и т. д.).
- Спринцевание и мытье. Не рекомендуется осуществлять спринцевания влагалища для поддержания чистоты или избавления от возможных бактерий, поскольку эта процедура нарушает естественную бактериальную флору. Нежелательно также частое и длительное купание в ванне, лучше чаще принимать душ.
Благоприятная среда обитания возбудителей инфекции – общественные раздевалки, бассейны, спа и сауны. Конечно, посещать их можно, однако, следует соблюдать особую осторожность и правила гигиены. Например, можно сидеть только на своем полотенце, для вытирания нужно использовать второе. Также обязательно всегда вытирать насухо наружные половые органы.
Поделиться ссылкой:
Источник
 На сегодняшний день женские болезни диагностируются практически у всех девушек, перешагнувших через жизненный рубеж в 25 лет. Такое распространение женские гинекологические болезни получили в связи с уменьшением возраста, в котором начинается активная половая жизнь. Определённую роль сыграли и средства женской гигиены. Практически все виды женских болезней тесным образом связаны с изменением образа жизни современной девушки. Гиподинамия, употребление в пищу большого количества углеводных и жирных блюд – все это является непосредственной причиной их появления. В большинстве случаев народное лечение женских болезней, начатое на ранних стадиях, позволяет сохранить репродуктивную функцию и восстановить здоровье. О том, как проводится лечение женских болезней народными средствами – читайте в этой статье. Тут представлены самые распространенные проблемы со здоровьем представительниц прекрасного пола и рецепты настоек.
На сегодняшний день женские болезни диагностируются практически у всех девушек, перешагнувших через жизненный рубеж в 25 лет. Такое распространение женские гинекологические болезни получили в связи с уменьшением возраста, в котором начинается активная половая жизнь. Определённую роль сыграли и средства женской гигиены. Практически все виды женских болезней тесным образом связаны с изменением образа жизни современной девушки. Гиподинамия, употребление в пищу большого количества углеводных и жирных блюд – все это является непосредственной причиной их появления. В большинстве случаев народное лечение женских болезней, начатое на ранних стадиях, позволяет сохранить репродуктивную функцию и восстановить здоровье. О том, как проводится лечение женских болезней народными средствами – читайте в этой статье. Тут представлены самые распространенные проблемы со здоровьем представительниц прекрасного пола и рецепты настоек.
Женские гормональные заболевания
Климакс — это переходный период от половой зрелости к пожилому возрасту. У дам эта распространенная женская болезнь проявляется нарушением периодичности менструального цикла в возрасте 45—54 лет, чаще около 47 лет, и продолжается в среднем 15—18 месяцев. Более чем у половины женщин климакс проходит гладко и не сопровождается какими-либо болезненными явлениями. Женские гормональные заболевания на фоне климакса могут приводить к различным проблемам.
У мужчин климакс наступает обычно между 50 и 60 годами. Он менее выражен, но более продолжителен.
Мастит – распространенная болезнь женской груди
Мастит (грудница) — это болезнь женской груди в виде воспаления молочной железы, причиной которого обычно является проникновение бактериальной инфекции через травмированный сосок (возникает при трещинах, чаще всего при кормлении грудью). Внезапно появляются распирающие боли в молочной железе, она набухает, в одном месте становится плотной, тугой, резко болезненной. Кожа краснеет, лоснится. Повышается температура, иногда возникает сильный озноб. Если не принять срочных мер, на месте уплотнения возникает размягчение, которое свидетельствует о том, что образовался гнойник. В этом случае необходима срочная операция.
Мастопатия — это боль или болезненное набухание в одной или обеих молочных железах, усиливающиеся в дни менструации и в последние дни предменструального периода.
Молочница и другие болезни наружных женских органов
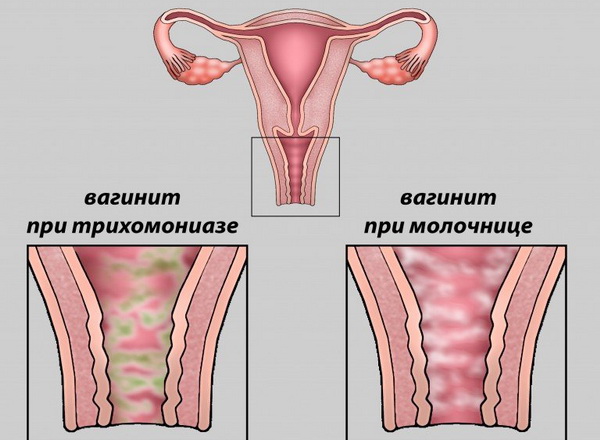
Грибковый (микотический) кольпит, как болезнь женских органов, возникает от внедрения во влагалище различных грибков, чаще всего дрожжевого. Симптомы женской болезни молочницы — зуд и жжение во влагалище, гнойные выделения. Трихомонадный кольпит вызывается мочеполовым болезнетворным микробом трихомонадой и характеризуется обильными гнойными, пенистыми выделениями из влагалища, сопровождающимися жжением и зудом вульвы.
Кольпит (вагинит) — это болезнь наружных женских органов в виде воспаления слизистой оболочки влагалища, которое может быть вызвано какой-либо инфекцией, нарушением личной гигиены, неправильным питанием женщины или передаваться половым путем.
Посмотрите эти женские болезни на фото, где показаны типичные симптомы:
Женские заболевания матки и её шейки
Миома — это доброкачественная опухоль из мышечной ткани. Такое заболевание женской матки, как миома, развивающаяся из гладких мышц (матки, желудка, кишечника, кожи), называется лейкомиомой. Обычно миома наряду с мышечными волокнами поражает и соединительную ткань, и опухоль приобретает вид фибромиомы.
Наиболее часто наблюдаются миомы (фибромиомы) матки. Опухоли чаще множественные, представляющие собой отдельные узлы различной величины и формы. Встречаются опухоли весом в несколько килограммов. В зависимости от преобладания мышечной или соединительной ткани различают миому, фибромиому и фиброму матки.
Фибромиома развивается вследствие присутствия женских болезней матки, связанных с гормональными нарушениями, сниженной функцией яичников. Наиболее часто образуется у женщин после 30 лет.
Женские болезни и миома матки могут вызывать длительные кровотечения с последующей анемией, сдавливанием мочевого пузыря, кровеносных сосудов и нервов малого таза. Рост опухоли продолжается до прекращения менструальной функции, что происходит обычно в 50—55 лет. При выявлении опухоли женщина должна находиться под наблюдением врача и проходить осмотры 3—4 раза в год. Такая женская болезнь, как эндометриоз, является сопутствующим миоме состоянием и обычно диагностируется одновременно с опухолью.
Быстрый рост опухоли, большие ее размеры, кровотечения, не поддающиеся консервативному лечению, являются показателями для хирургического вмешательства.
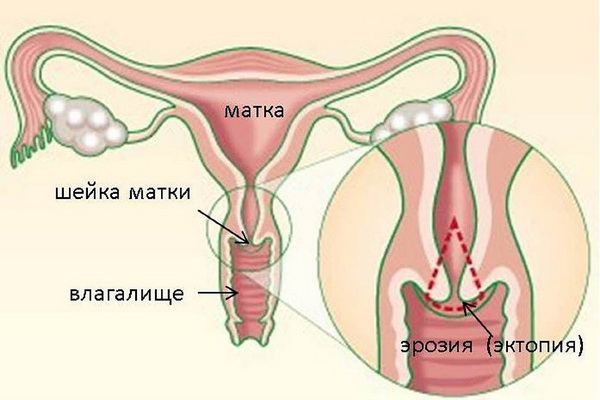
Эрозия шейки матки — это дефект эпителия, покрывающего влагалищную часть шейки матки. Женские заболевания шейки матки возникают у тех представительниц прекрасного пола, которые пренебрегают контрацепцией и делают аборты.
Лечение травами женских болезней
Правильно проводимое лечение травами женских болезней приводит к выздоровлению и восстановлению репродуктивной функции.
Настойка корней кровохлебки лекарственной.
20 г корней кровохлебки настаивают 7—10 дней в 100 мл 70%-ного спирта, фильтруют и хранят в темной посуде. Принимают по 30-50 капель 3-4 раза в день. Применяют при обильной менструации, желудочных, геморроидальных, маточных кровотечениях, кровохарканье у больных туберкулезом легких.
Настойка грушанки круглолистной.
50 г листьев и стеблей грушанки заливают 0,5 л водки, настаивают 2 недели в темном месте, отфильтровывают и хранят в бутылке из темного стекла. Принимают по 30—40 капель 3 раза в день.
Применяется при воспалении придатков, бесплодии, непроходимости труб, воспалительных заболеваниях матки.
Экстракт крапивы двудомной.
Собранные во время цветения и высушенные молодые листья и верхушки многолетнего травянистого растения крапивы двудомной содержат витамины, минеральные соли, дубильные и другие вещества. Измельченные сухие листья и стебли используют в качестве сырья для приготовления экстракта (в соотношении сырья и 70°-ного спирта 1:1).
Применяют внутрь в качестве кровоостанавливающего средства при легочных, почечных, кишечных и маточных кровотечениях по 25-30 капель 3 раза в день за 30 мин до еды.
Используют в виде примочек (1 столовая ложка экстракта на стакан воды) и ванночек при кожных заболеваниях, ожогах и незаживающих ранах.
Трава от женских болезней
Какая еще трава от женских болезней может использоваться – рассказано далее на странице.
Настойка цветков ландыша.
 Цветками ландыша заполняют на 2/3 полулитровую бутылку и почти доверху заливают ее спиртом. Настаивают в течение 15 дней в темном месте. Готовую настойку процеживают и принимают по 10 капель, смешанных с водой, 3 раза в день через 20 мин после еды при состояниях волнения, необъяснимой тревоги и депрессии в период климакса.
Цветками ландыша заполняют на 2/3 полулитровую бутылку и почти доверху заливают ее спиртом. Настаивают в течение 15 дней в темном месте. Готовую настойку процеживают и принимают по 10 капель, смешанных с водой, 3 раза в день через 20 мин после еды при состояниях волнения, необъяснимой тревоги и депрессии в период климакса.
Экстракт калины обыкновенной.
Препарат готовят из крупного порошка коры калины на 50°-ном спирте в соотношении сырья и спирта 1:10. Это прозрачная жидкость красно-бурого цвета, своеобразного запаха и горького вкуса.
Принимают по 20—40 капель 2—3 раза в день за полчаса до еды. Хранят в прохладном, защищенном от света месте. Срок годности — до 4 лет.
Применяют как кровоостанавливающее средство в послеродовой период, при носовом и легочном кровотечениях, при туберкулезе, а также для полосканий при ангине и заболеваниях полости рта.
Настойка травы донника белого.
100 г сухой травы измельчают и заливают 0,5 л водки, настаивают в течение 14 дней. Готовую настойку процеживают и принимают внутрь по 10-15 капель 3 раза в день до еды, запивая водой, при эндометриозе (образование ткани, сходной со слизистой оболочкой матки, в других областях таза), бесплодии и нарушении гормонального фона.
Средство для лечения от болезней женских органов
 Лечение при болезнях женских органов следует проводить только под постоянным контролем со стороны врача гинеколога. Народные средство от женских болезней может быть только вспомогательным в составе комплексной фармакологический терапии. Экстракт травы горца перечного.
Лечение при болезнях женских органов следует проводить только под постоянным контролем со стороны врача гинеколога. Народные средство от женских болезней может быть только вспомогательным в составе комплексной фармакологический терапии. Экстракт травы горца перечного.
Экстракт травы горца перечного — прозрачная жидкость темно-бурого цвета и горьковато-вяжущего вкуса. Получают настаиванием измельченного сырья на 70°-ном спирте при соотношении сухого сырья и спирта 1:1.
В качестве сырья для препарата используется наземная часть растения — трава водяного перца (горца перечного), заготовленная во время бутонизации и цветения (в июле-августе).
Препараты травы (настой, отвар, экстракт) обладают кровоостанавливающим действием и находят применение при геморроидальных и маточных послеродовых кровотечениях, при кровохарканье, кровотечениях из мелких сосудов мочевого пузыря, желудка, кишечника.
Наружно препараты применяются для лечения трудно-заживающих ран, полосканий горла при ангине, при воспалении полости рта. Свежую истолченную траву прикладывают вместо горчичников.
Спиртовой экстракт (1:5) принимают по 30-40 капель 3—4 раза в день. Срок хранения в прохладном темном месте до 2 лет.
Лечение грибковых заболеваний женских органов
 Женские грибковые заболевания проявляются в виде молочницы, сопровождающейся сильным зудом. Для лечения грибковых заболеваний женских органов могут использоваться настойки продуктов пчеловодства и мази с календулой.
Женские грибковые заболевания проявляются в виде молочницы, сопровождающейся сильным зудом. Для лечения грибковых заболеваний женских органов могут использоваться настойки продуктов пчеловодства и мази с календулой.
Настойка прополиса.
В стеклянной посуде готовят 3%-ный спиртовой раствор прополиса. При кольпите и эрозии шейки матки полученным спиртовым раствором обильно смачивают ватные тампоны и ежедневно (1 раз в сутки) закладывают их во влагалище. Через 8—12 ч тампон вынимают.
Курс лечения при бактериальных, грибковых и трихомонадных воспалениях влагалища, а также при эрозиях шейки матки — в среднем 7-10 дней.
Мазь с настойкой прополиса и календулы.
15 мл 20%-ной настойки прополиса и 15 мл настойки календулы смешивают с 60 г ланолина, чтобы получилась гомогенная мазь.
При лечении грибковых заболеваний сначала удаляют секрет, затем во влагалище вводят тампон с мазью. Удаляют его через 10-12 ч за привязанную к нему нитку. Вводят тампон 1 раз в сутки. Курс лечения — 14—18 дней.
Источник
Влагалище у женщины — это эластичный мышечный канал, который выстилает изнутри слизистая оболочка. На слизистой влагалища расположены клетки, которые постоянно выделяют влагу, а также этот канал хорошо снабжен нервными окончаниями, благодаря чему обеспечивается высокая чувствительность.
Влагалище является путем, соединяющим внешнюю среду и матку. В норме внутри вагины обитает большое количество молочнокислых бактерий, которые защищают половые органы от инфицирования, а также единичные условно-патогенный микроорганизмы. Рассмотрим, какие бывают болезни влагалища и вагинальные инфекции, и почему они возникают.
Дисбактериоз
Самым распространенным заболеванием влагалища является бактериальный вагиноз или дисбактериоз. При таком заболевании нарушается микрофлора во влагалище. Если в норме на слизистой доминируют палочки Дедерлейна, то есть молочнокислые бактерии, то при дисбактериозе их численность значительно снижается.
Провоцируют такое состояние условно-патогенные бактерии, которые называют гарднереллы. Эти микроорганизмы в процессе жизнедеятельность выделяют вещества, которые убивают молочнокислые бактерии. Если по каким-то причинам количество палочек Дедерлейна снизилось, гарднереллы чувствуют свободу и начинают активно размножаться. В честь бактерий, провоцирующих бактериальный вагиноз, заболеванию дали еще одно название — гарднереллез.
Дизбактериоз влагалища не является инфекционно-воспалительным заболеванием, гарднереллы не провоцируют воспаление. Но при наличии дисбаланса всегда есть риск, что размножаться начнут и другие микроорганизмы, например, грибки рода Кандида, стрептококки, кишечная палочка и тд. В таком случае уже речь пойдет о воспалении влагалища.
Симптомы гарднереллеза:
- жидкие белые с серым оттенком выделения;
- запах рыбы или лука из влагалища;
- иногда возникает зуд в области половых губ.
Лечение бактериального вагиноза направлено на снижение количества гарденерелл и других патогенов, а затем на восстановление естественной микрофлоры. По этой причине терапия проводится в 2 этапа:
- Сначала назначают противопртозойное средство, например, Метронидазол, Орнидазол. Принимать необходимо внутрь и местно в виде свечей и вагинальных таблеток или крема.
- После курса противомикробных средств назначают эубиотики, например, Вагилак, Ацилакт, Лактонорм, Лактожиналь и тд.
По результатам лечения женщина должна сдать мазок на флору, чтобы оценить степень чистоты влагалища. Если будет обнаружен дисбаланс, лечение продолжится.
Чтобы быстрее избавиться от дисбактериоза, рекомендуется правильно питаться, употреблять побольше овощей, фруктов и кисломолочных продуктов. Полезно будет заниматься спортом и отказать от курения и алкоголя.
Воспаление
Вагинит или кольпит — это воспалительное заболевание влагалища. Патологию вызывают инфекции, которые попадают во влагалище во время полового акта (ЗППП), либо условно-патогенные микроорганизмы, которые постоянно обитают во влагалище. В зависимости от того, какая группа микроорганизмов спровоцировала кольпит, его разделяют на специфический и неспецифический.
Специфический кольпит провоцируют следующие микроорганизмы (ЗППП):
- гонококки;
- хламидии;
- трихомонады;
- трепонемы — провоцируют сифилис;
- микоплазмы и уреаплазмы.
При неспецифическом кольпите воспаление вызывают условно-патогенные бактерии:
- кишечная палочка;
- стафилококки;
- стрептококки;
- клебсиелла и тд.
Также различают кандидозный кольпит, который провоцируют грибки рода Кандида. Второй название заболевания — молочница, так как патология сопровождается специфическими творожнистыми выделениями с запахом кислого кефира.
Симптомы вагинальной болезни, связанной с инфицированием, могут сильно отличаться. Дело в том, что каждый микроорганизм проявляет себя по разному. Можно выделить ряд общих признаком, присущих всем вагинальным инфекциям:
- зуд и жжение в области влагалища;
- покраснение входа во влагалище и половых губ;
- боль и жжение во время секса;
- жжение при мочеиспускании, если моча попадает на вульву;
- меняются выделения, они могут стать желтыми, зелеными, творожнистыми, очень обильными, с гнилостным или кислым запахом, с гноем и кровью.
Существуют и вагинальные инфекции, провоцируемые вирусами, в частности вирусом герпеса и ВПЧ. При герпесе во влагалище появляются характерные высыпания в виде пузырьков с жидкостью. А при ВПЧ внутри вагине образуются папилломы и кондиломы. Такие инфекции особенно опасны, так как они могут провоцировать рак шейки матки, особенно это относится к ВПЧ.
Лечение патологии влагалища инфекционного характера должно проводиться под контролем гинеколога. Самостоятельно избавиться от кольпита не так просто, так как нужно правильно установить возбудителя, чтобы выбрать необходимые препараты.
В целом, терапия подразумевает прием препаратов, которые устраняют инфекцию. При бактериальной инфекции назначают антибиотики широко спектра действия, если причиной воспаления стали простейшие — назначают противопротозойное средство. При кандидозе нужно принимать противогрибковый препарат, соответственно. При герпесе и ВПЧ назначают противовирусные препараты.
В период лечения рекомендуется соблюдать половой покой, придерживаться щадящей и витаминизированной диеты, отказаться от алкоголя и курения. После окончания антибактериальной терапии назначают прием эубиотиков для восстановления микрофлоры влагалища.
Опухоли
Гинекологические заболевания влагалища бывают не только инфекционного характера. К сожалению, в области вагины возможно образование опухолей, как доброкачественного, так и злокачественного характера.
Во влагалище могут возникнуть следующие доброкачественные новообразования:
- кисты;
- фибромы и миомы;
- липомы;
- папилломы и кондиломы;
- гемангиомы.
Новообразования могут никак не беспокоить женщину, если они имеют маленький размер, поэтому чаще всего диагностируются случайно при гинекологическом осмотре. Озлокачествляются такие новообразования редко, но все же их рекомендуется удалять, так как они могут повредиться во время полового акта и инфицироваться.
Рак влагалища как отдельное заболевания встречается довольно редко, обычно опухолей является вторичной, когда начинает метастазировать рак шейки матки. Злокачественные опухоли влагалища диагностируются обычно после 45 лет.
Симптоматика на начальной стадии заболевания не проявляется. На запущенной стадии возникают боли, связанные с метастазированием, опухоль может кровить, тогда появляются кровянистые выделения. Лечение рака влагалища хирургическое, с дальнейшем проведением химиотерапии и лучевой терапии.
Поделиться:
Источник
