Клинические рекомендации по хронической болезни почек

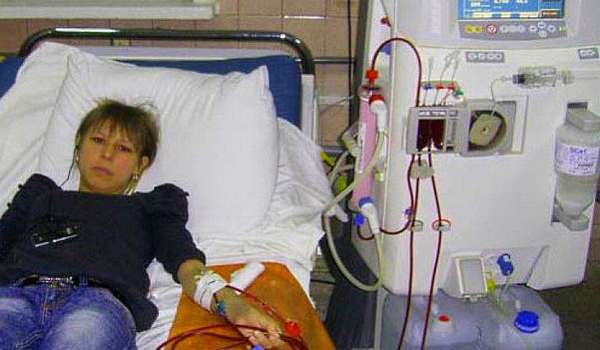
На приеме у врача пациентка сообщила: «Мне поставили диагноз «хроническая болезнь почек». Никогда о подобном не слышала, считала, что есть конкретные почечные болезни. Толком не объясняют, заставляют делать многочисленные анализы Может, вы объясните, что это за недуг?»
Что такое хроническая болезнь почек (ХБП)?
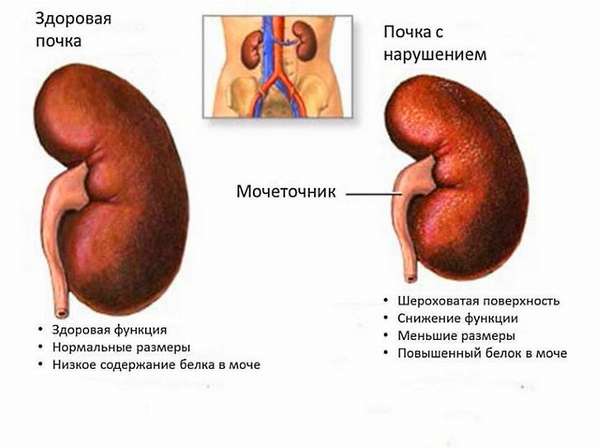
У многих это и впрямь вызывает недоумение. Есть конкретные болезни со своими названиями: «пиелонефрит», «гпомерулонефрит», «диабетическая нефропатия», а что такое ХБП? Многим знакомо понятие «почечная недостаточность», сейчас оно несколько устарело и под ним понимают «продвинутые», далеко зашедшие стадии ХБП. Зачем меняли?
Потому что под почечной недостаточностью стали понимать клинически явные стадии, когда уже поздно что-то делать. Ранние стадии с минимальными лабораторными сдвигами прежде просто просматривались, врачи махали рукой: «Для вашего возраста все прилично!», а вмешиваться в течение болезни надо было именно тогда.
Поэтому хроническая болезнь почек это признаки любых почечных недугов: изменения в анализах мочи, на УЗИ или выявленные другими методами обследования и регистрирующиеся не менее 3 месяцев подряд. Есть, правда, и исключения: необратимые изменения почки (например, сморщенная почка на УЗИ) достаточно констатировать однократно.
К ХБП приводят самые разные болезни и собственно почек, и всего организма, тот же диабет, например. Сложные отношения у ХБП с гипертонией. Как тяжело текущая гипертония может приводить к ХБП, так и само заболевание почек вызывает развитие почечной (симптоматической) гипертонии. Кстати, диагноз ХБП никогда не введено такое понятие? Чтобы повысить внимательность врачей.
Далеко не каждое заболевание почек будет прогрессировать. Но может? Может. Так вот, эти три буквы в диагнозе заставляют врача регулярно наблюдать за больным, проводить необходимые анализы, а с определенной стадии проводить профилактику, чтобы не допустить дальнейшего ухудшения. Таким образом, даже одиночная киста почки приведет к постановке дополнительного диагноза «ХБП», но, вполне возможно, дальше 1-й стадии никогда не продвинется.
Как классифицируется тяжесть ХБП?
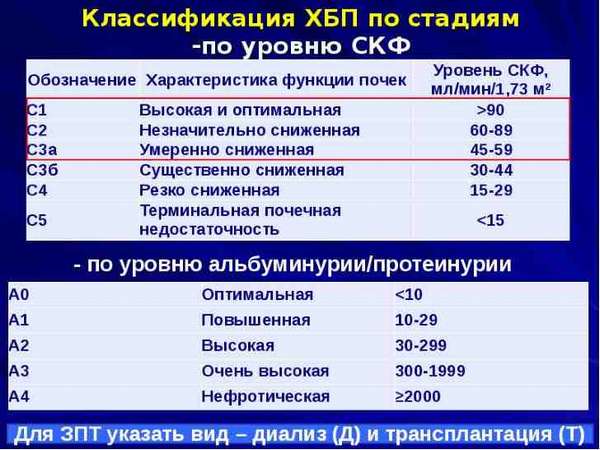
Всего существует пять стадий. Делят их по скорости клубочковой фильтрации (СКФ), которая рассчитывается по креатинину крови, а также величине суточной протеинурии. Это минимум анализов, которые должны повторять больному.
Анализ крови на креатинин. В простейшем случае врач рассчитывает СКФ по стандартной формуле. Но есть случаи (очень полные, очень истощенные люди, потерявшие конечность, парализованные, беременные, то есть с нестандартной массой), когда лучше всего выполнить так называемую пробу Реберга.
Для этого надо собрать за сутки мочу, на следующее утро измерить ее объем, написать рост, вес больного, продолжительность сбора и, прежде чем отливать в баночку, обязательно взболтать суточную дозу. Отнести баночку не в общую, а в биохимическую лабораторию, где у вас в то же утро возьмут кровь на креатинин. Это прямой метод расчета, позволяющий определить, сколько креатинина из крови фильтруется в мочу.
Анализ той же суточной мочи сдайте на определение протеинурии (микроальбуминурии), то есть количество белка, теряемого за сутки. Мочу обязательно взбалтывать и в этом случае, а то весь белок оседает на дно.
Диагностика и лечение ХБП
На первых стадиях хронической болезни почек важно установить и лечить основное заболевание. Стоит знать факторы риска развития и прогрессирования недуга. Это пожилой возраст, семейный анамнез болезней почек и, как ни странно, низкий вес при рождении. Часто ли врачи задают такой вопрос пожилым людям? А ведь, несмотря на то, что недоношенный малыш выжил и успешно вырос, почки его так и остались более уязвимыми.
Вне зависимости, какое заболевание почек послужило первопричиной болезни, нарушение липидного обмена, плохой контроль сахара при диабете, продолжающееся курение могут способствовать прогрессированию болезни от стадии к стадии.
Хочу обратить внимание пациентов, что степень компенсации углеводного обмена при диабете оценивают не по разовым цифрам глюкозы, а по так называемому (пикированному (гликозилированному) гемоглобину, обозначающемуся как НbA1с (у здоровых норма менее 6%).
Контроль артериального давления, лекарственные препараты
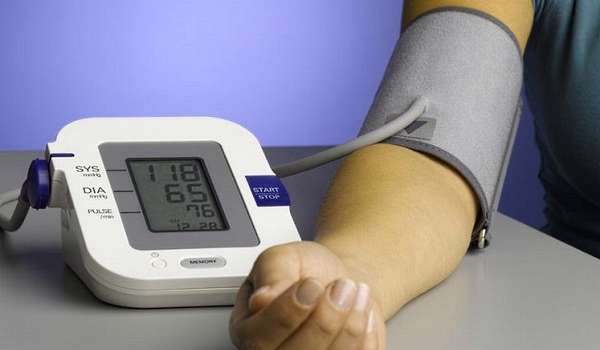
Очень важен контроль артериального давления. Целевой уровень АД для больных должен быть ниже 140/90 мм рт. ст., а лучше менее 130/80 мм рт. ст. Уже со стадии 3 (СКФ 45- 60) обязателен прием препаратов из группы так называемых ингибиторов АПФ, например, фозиноприла (фозикард, моноприл) по 10-20 мг 1-2 раза в день. Или препарата из другой группы валсартан -по 16- 32 мг 1 раз в день. С них же начинают лечение гипертонии, если она есть.
Но даже если у больного давление в норме или даже пониженное, один из этих препаратов назначают, но в маленькой дозе, которая не будет снижать уровень давления, а позже медленно попытаются увеличивать.
Эти препараты позволяют отсрочить как минимум на несколько лет наступление последней, диализной стадии болезни, если, конечно, их вовремя назначили. Сочетать препараты из этих двух групп между собой нельзя!
С этой же стадии начинают предпринимать все более активные меры как по защите почки (ренопротекция), так и cердца (кардиопротекция). Казалось бы, где один орган, а где другой! Однако было доказано, что при относительно небольшом снижении СКФ первым страдает сердце. У таких больных надо активно выявлять ишемическую болезнь сердца. Часто в этих случаях она течет скрыто, нужно проводить пробы с физической нагрузкой, по показаниям коронарографию. А при клубочковой фильтрации 45 мл/мин. и ниже, увы, начинает постепенно расти не только сердечная, но и почечная смертность.
Какие еще общие и медикаментозные меры надо предпринимать?

- Ограничение животного белка (0,8 1,0 г на кг массы тела в сутки), при СКФ менее 30 -не более 40 г в сутки. Одним из обоснований для строгого ограничения животного белка при 4-й стадии ХБП является накопление в крови так называемых «азотистых шлаков, продуктов распада белка. У здоровых людей они спокойно выводятся с мочой, у больных накапливаются, отравляя организм. Так что, соблюдая малобелковую диету, мы в меру сил боремся с последствиями, но не влияем на саму болезнь почек.
- При малобелковой диете на 4-й стадии обязательно добавляют так называемые кетоаналоги аминокислот (кетостерил) 4-8 таблеток 3 раза в день (только при условии соблюдения малобелковой диеты). Они доставляют организму необходимые питательные вещества, которых он лишен при столь жесткой диете. Выдают их часто бесплатно по рецепту нефролога.
- Коррекция дислипидемии определить уровень общего холестерина, липопротеидов низкой (ЛПНП) и высокой плотности (ЛПВП), триглицеридов. Норма холестерина для таких больных не более 4,5 ммоль/л, ЛПНП не выше 2,5 ммоль/л, а часто требуется снижение до 1,8-2,1 ммоль/л, триглицериды ниже 1,8 ммоль/л, ЛПВП должны быть выше 1,2 ммоль/л. Необходим прием статинов, из которых сейчас самым активным считается розувастатин, в среднем 10 мг в сутки.
- Избегать применения нефротоксических средств (антибиотики из группы аминогликозидов например гентамицина, нестероидные противовоспалительные препараты любые, от диклофенака до мелоксикама, включая без преувеличения не один десяток названий).
- Осторожность при проведении рентгеноконтрастных процедур.
- Коррекция почечной анемии. Конечно, она может носить любой характер, быть железо-, либо B12-дефицитной. Но чаще всего она вызвана нарушением синтеза в почках вещества, необходимого для кроветворения. Именно поэтому препаратами рекомбинантного человеческого эритропоэтина ее и лечат, это инъекции. Без доказанного дефицита, вслепую препараты железа и витаминов применяться не должны. Целевой уровень гемоглобина 100-110 г/л, до нормы его поднимать не нужно.
К 4-й стадии явными уже становятся нарушения калиевого и кальциево-фосфорного обмена. Помимо креатинина крови и расчета СКФ, определения суточной потери белка, контроля липидов, АД, гликирован- ного гемоглобина и выявления анемии на этой стадии становятся необходимыми новые анализы: на калий, натрий, кальций общий ионизированный, фосфор, паратгормон (ПТГ), витамин D. Стоит также сделать обзорный снимок кистей, рук и таза с целью выявить на них кальцинированные сосуды.
- Коррекция калия. Увы, в народе бытует заблуждение, что калий полезен всегда, люди забывают, что все хорошо в меру. «Мера» калия (норма) 3,5-5 ммоль/л, повышение до 6 считается легким и требует только диеты. Более всего калия содержится в сухофруктах и быстро приготовленной (запеченной, чипсы) картошке. Но немало в любых свежих фруктах (особенно в бананах), овощах (выделю помидоры), в йогурте. Именно это и приходится ограничивать. Уровень калия выше 6,5-7,0 считается тяжелым, требуется экстренный гемодиализ!
- Корректировать фосфорно-кальциевый обмен очень важно, так как это расстройство не только не проходит, но и прогрессирует при гемодиализе влияя как на самочувствие, так и на прогноз жизни. Но задача эта сложная, так как оценивают минимум 3 показателя кальций, фосфор и паратгормон.
Дополнительные клинические рекомендации
Часто их изменения разнонаправлены, и препараты приходится подбирать к конкретной ситуации. Кроме того, многие необходимые в этой ситуации лекарства (ренагель, ренвела, мимпара, земплар) очень дороги и выдаются обычно нефрологами по мере необходимости. Общими мерами являются низкофосфорная диета (ограничение молока, печени, бобовых, рыбы).
Пытаются связать «съеденный» фосфор в просвете желудка: если кальций нормальный или снижен, лучшим является применение карбоната кальция, при высоком кальции в ход идут дорогие ренагель или ренвела. Применяются также препараты витамина D (под контролем уровней кальция и фосфора) сначала обычные, затем их «активные формы» альфа D3-тева, ван-альфа, рокальтрол, остеотриол, а позже и те препараты, которые я упоминала выше.
Диализ показан при снижении СКФ ниже 15 мл/мин., то есть на 5-й стадии, при тяжелой гиперкалиемии. Однако уже на 4-й стадии советую готовиться к нему, встать на учет у нефролога, сформировать так называемую артерио-венозную фистулу тот сосудистый доступ из артерии и вены на предплечье, через которые будут брать кровь для «очистки* и вводить уже очищенную.
Почему это надо делать заранее? Дело в том, что на 4-й стадии почка уже очень больна, и при любом случайном заболевании, гриппе, например, применении нефротоксичных лекарств почечная функция может ухудшиться до 5-й стадии, что называется, скачком.
Надо знать цифры собственной скорости клубочковой фильтрации и при применении любых лекарств по любому поводу смотреть в инструкции, требуется ли коррекция дозы и возможно ли вообще их использовать. В некоторых случаях это жизненно важно!
К сожалению, нет единого лекарства «от почек» ни медикамента, ни травки. Почка сложный орган, она не только выводит жидкость и соли, она еще и отвечает за кроветворение, АД, за обмен кальция и фосфора. Поэтому таких больных с диагнозом «Хроническая болезнь почек» так сложно вести, приходится вместе с ними отслеживать каждый аспект их состояния.
Зато если начать это делать вовремя, то можно рассчитывать на успех. Народные целители рекомендуют лечить больные почки багульником болотным, а также любистоком лекарственным. Нужно помнить, что плохая работа почек провоцирует развитие подагры. Черника благоприятно воздействует на почки. Подробности здесь. Дисбактериоз кишечника провоцирует заболевания почек. Об этом узнаете из этой статьи.
Автор: Александра Поскребышева, доцент, кандидат медицинских наук
Загрузка…
Источник
Хроническая почечная недостаточность – это патологическое состояние, при котором происходит необратимое нарушение в работе фильтрационной и выделительной функции органа. Если своевременно не начать лечение, то в последующем это приведет к гибели тканей. Особенностью заболевания является ее прогрессирующий характер течения, при этом на ранней стадии она практически не проявляется какими-либо характерными симптомами.
При достижении определенных этапов, пациент постепенно начинает чувствовать признаки интоксикации организма, проявляющиеся в слабости, утрате аппетита, тошноте и рвоте. Начинают возникать выраженные отечные состояния, кожные покровы бледнеют, становятся пересушенными. Хроническая болезнь почек клинические рекомендации 2017 имеет так же, как и другие болезни, описанные в МКБ, поэтому их стоит рассмотреть более детально.
Клинические рекомендации хроническая почечная недостаточность имеет достаточно обширные, что обусловлено особенностями патологического процесса. Данное заболевание развивается практически у каждого пациента, который, так или иначе, сталкивался с проблемой в работе органов фильтрации. Скорость прогрессирования напрямую зависит от общего состояния здоровья, а также качества проводимой терапии сопутствующих нарушений.
 Изменение формы почек при прогрессировании ХПН. Источник: en.ppt-online.org
Изменение формы почек при прогрессировании ХПН. Источник: en.ppt-online.org
Каждый клинический случай индивидуален, поскольку скорость развития патологии зависит от уровня прогрессирования протеинурии, артериальной гипертензии, снижения числа работоспособных нефронов. Ежегодно, согласно данным медицинской статистики. Количество пациентов с таким диагнозом увеличивается. Многие из них нуждаются в диализе или трансплантации почки.
В недавнем времени в медицинскую практику было введено такое понятие как ХБП – хроническая болезнь почек. Она олицетворяет снижение функциональных способностей органа фильтрации, вне зависимости от того, как был изначально поставлен диагноз, но при этом в течение трех месяцев он спровоцировал возникновение отклонений в тканях.
Причины
Диагностировать хроническую болезнь почек могут лишь у тех пациентов, которые в анамнезе имеют заболевания, способные в будущем привести к развитию хронической почечной недостаточности. Соответственно, практически в 90% всех клинических случаев имеется основное (первопричинное) заболевание.
 Гломерулонефрит приводит к ХБП. Источник: meddoc.com.ua
Гломерулонефрит приводит к ХБП. Источник: meddoc.com.ua
Наиболее часто выявляют следующие отклонения:
- Диабетическая нефропатия;
- Патологии гломерулярного характера;
- Гломерулонефриты;
- Артериальная гипертензия;
- Обструктивная уропатия;
- Везикулоуретральный рефлюкс;
- Тубулоинтерстициальные поражения;
- Наличие кистозных образований.
Вне зависимости от того, какое именно будет у пациента первичное заболевание, поражающие главный орган фильтрации, если оно не вылечивается в течение последующих трех месяцев, входят в группу хронических болезней почек. Соответственно, такие пациенты входят в группу повышенного риска развития у них ХПН.
Помимо продолжительности основной патологии также обращают внимание на особенности поражения органа и скорость клубочковой фильтрации. Главными признаками, служащими основой для постановки диагноза, являются структурные и функциональные изменения в почках патологического характера, продолжающиеся более трех месяцев и скорость клубочковой фильтрации, соответствующая менее 60 мл/мин, в течение идентичного времени.
Стадии
Хроническая почечная недостаточность у детей клинические рекомендации имеет так же, как и у взрослых. В них описывается необходимость определения стадии прогрессирования патологического процесса, которая в последующем принимается в учет при разработке оптимальной тактики лечения.
Всего выделяют пять стадий:
- Имеются признаки нефропатии при нормальной клубочковой фильтрации (более 90 мл/мин);
- Совместно с симптомами нефропатии понижается уровень клубочковой фильтрации (60-89 мл/мин);
- Присутствует умеренно пониженные показатели СКФ (30-59 мл/мин);
- Стадия преддиализа, когда уровень клубочковой фильтрации чрезмерно снижен (15-29 мл/мин);
- Стадия диализа, при этом уровень скорости клубочковой фильтрации критически низкий (меньше 15 мл/мин).
При выявлении патологии на первых двух стадиях, пациент нуждается в лечение, но имеет хороший прогноз на выздоровление и улучшение качества жизни. Третья и четвертая стадия указывает на хроническую почечную недостаточность. Пятая стадия является терминальной, при которой речь ведется об уремии.
Диагностика
Для того чтобы подтвердить или опровергнуть наличие у пациента хронической болезни почек, обязательно следует провести тщательную диагностику. Изначально показано выполнение анализа мочи. Благодаря этому устанавливается степень протеинурии, а также имеется возможность определить первичную патологию. Если почки повреждены, то будет чрезмерно выделяться альбумин и глобулин.
Затем выполняется лабораторное исследование крови. Различные изменения в ее составе и характеристиках указывают на определенные заболевания. Для развития ХБП должны быть признаки почечного канальцевого ацидоза или нефрогенного диабета. Также важно определять уровень скорости клубочковой фильтрации в крови совместно с количеством креатинина.
 Почка с нефропатией (предвестник ХПН) на УЗИ. Источник: medsovet.guru
Почка с нефропатией (предвестник ХПН) на УЗИ. Источник: medsovet.guru
Визуализировать состояние внутреннего органа можно посредством ультразвукового скрининга, компьютерной томографии, магнитно-резонансной томографии и рентгеноскопии. Каждому пациенту, в зависимости от показаний ведущего специалиста, проводится одно из описанных исследований, что дает возможность получения более точной диагностики.
В крайнем случае, рекомендуется проведение процедуры биопсии почки. Поскольку данные манипуляции считается относительно инвазивной, ее могут выполнять не при всех патологических процессах, связанных с поражением органа фильтрации. Наиболее целесообразно назначать ее при подозрении на гломерулонефрит.
Особенности
В большинстве случаев, причиной развития ХПН и ХБП выступает сахарный диабет или гипертензия. Именно эти провоцирующие факторы были определены у более половины пациентов старшей возрастной группы. Чтобы исключить развитие осложнений, рекомендуется проводить терапию под врачебным контролем.
Для более ясного понимания, можно рассмотреть на примере. Если у пациента имеется ишемическая болезнь сердца, тогда хроническая болезнь почек будет развиваться на фоне атеросклероза. Но если имеется гипертензивная патология органа фильтрации, то фактором из категории риска выступает гипертензия.
Оказать непосредственное воздействие на прогрессирование патологии может возраст пациента, генетическая предрасположенность к ХБП, малый объем и размер органа фильтрации, недоношенность, что провоцирует недоразвитость почек. Само заболевание развивается в результате сахарного диабета, гипертензии. Патологий аутоиммунного типа, МКБ, ИМП, интоксикации лекарственными препаратами.
Активное прогрессирование хронической болезни почек наблюдается на фоне выраженной протеинурии, при гипертензии последних стадий, гипергликемии, а также у пациентов, которые не отказались от табакокурения. На последней, термальной стадии, проведение заместительной терапии невозможно.
 Стадии развития ХПН. Источник: mkb03.ru
Стадии развития ХПН. Источник: mkb03.ru
Если врач будет делать попытки к осуществлению таких процедур, то это будет выступать в качестве прямой угрозы для жизни пациента. Что касается пациентов детского возраста, то у них ХПН развивается не на много реже. Среди провоцирующих факторов: наследственная предрасположенность, поликистоз почек, малый вес при рождении, диабет, волчанка, острый нефрит, тромбоз артерий почки, дисплазия и гипоплазия органа.
В тех ситуациях, когда роженица поступает в родительное отделение, и малыш появляется на свет раньше положенного срока, то есть он считается недоношенным, ему автоматически диагностируют хроническую болезнь почек, поскольку вес ребенка не соответствует положенным нормам, и почки развиты не окончательно, поэтому он входит в группу риска по развитию данной патологии.
Лечение
Основной задачей любого врача, а также пациента, является лечение и контроль первичного заболевания, которое с высокой долей вероятности может стать причиной развития хронической болезни почек. Поэтому необходимо наблюдать и не давать развиваться гипергликемии при диабете, восстанавливать скорость клубочковой фильтрации при артериальной гипертензии.
Обязательно нужно добиться от пациента отказа от курения, если ему присуща данная пагубная привычка. Под запретом находится прием каких-либо алкогольных напитков. Важно своевременно предусматривать вероятность развития осложнений, и проводить мероприятия по их недопущению.
 Циклоспорин используется в составе медикаментозного лечения ХБП. Источник: farmde.com
Циклоспорин используется в составе медикаментозного лечения ХБП. Источник: farmde.com
Запрещается вводить в состав комплексной медикаментозной терапии лекарственные препараты, которые токсически воздействуют на организм больного, снижая нефрологические показатели. Сюда относят аминогликозиды, Циклоспорин, Ванкомицин и прочее. При разработке диетического питания необходимо снизить количество потребляемого белка и фосфатов, повысить поступаемый в организм витамин D.
В тех ситуациях, когда произошло существенное поражении органа фильтрации и есть вероятность скорого развития хронической почечной недостаточности, важно рассмотреть вопрос о целесообразности проведения сеансов гемодиализа, а также операции по пересадке почки от донора к реципиенту.
При составлении комплекса медикаментозной терапии, в нем должны присутствовать противогипертензивные средства, которые могут откорректировать уровень кровяного давления. Зачастую это ингибиторы АПФ (Эналаприл или Каптоприл), которые помогают восстановить функционирование почек. Если имеются противопоказания к данным медикаментам, тогда предпочтение отдается Эпросартану или Лозартану.
При диагностировании тяжелого состояния больного, важно разработать комбинированное медикаментозное лечение. В ней должны быть лекарства, описанные выше, совместно с адреноблокаторами и тиазидными диуретиками. Если в крови повышен калий, тогда диуретики должны быть петлевыми (Лазикс, Фуросемид).
Питание
Особое внимание уделяется составлению адекватного и сбалансированного диетического питания для пациента. В первую очередь стоит снизить количество белка, поступаемого в организм. В норме его должно быть не более 50 грамм, что соответствует дневной норме, которую черпают из творога, яиц, нежирных сортов мяса.
После того как белковый продукт проникает в организм, он претерпевает определенных трансформаций, в результате которых образовываются токсичные вещества. Если в почках имеется хроническая патология, то они не способны очищать организм от продуктов распада. Для сокращения нагрузки стоит отказаться от фасоли, бобовых продуктов, соевых растений.
 Особенности диетического питания. Источник: en.ppt-online.org
Особенности диетического питания. Источник: en.ppt-online.org
Важно не использовать различные приправы для улучшения вкусовых качеств блюд. Пища должна быть пресной, при этом даже без соли, поскольку она способна задерживать жидкость в организме, что также дает повышенную нагрузку на почки. По минимуму в рационе должен быть калий и фосфор (рыба, морепродукты, сыр и печень), чтобы не вымывался кальций, иначе разовьется остеопороз.
Пища должна поступать малыми порциями, но при этом достаточно часто. Поэтому лучше делать 5-7 приемов в течение суток. Также необходимо следить за количеством потребляемых калорий. Повышать содержание углеводов в суточном рационе можно посредством насыщения его овощами, фруктами, ягодами, макаронными изделиями.
Госпитализация
Если у пациента впервые была диагностирована выраженная хроническая почечная недостаточность, при этом причина ее возникновения осталась неустановленной, ему необходимо выдать направление для госпитализации в специализированное медицинское учреждение. В стенах больницы важно провести тщательное обследование всего организма.
В случае прогрессирования хронической почечной недостаточности декомпенсированного типа, при которой уровень креатинина составляет 700-1000 мкмоль/л, совместно с гиперкалиемией, олигурией, вероятностью развития уремического перикардита, а также, если имеется неконтролируемая гипертензия, либо же выраженная недостаточность кровообращения, также рекомендуется госпитализировать пациента. Основным показанием к выполнению экстренного гемодиализа является гиперкалиемия с параметрами 7 ммоль/л.
ХПН (видео)
Поделиться:
Источник
