Клинические рекомендации по лечению хронической болезни почек
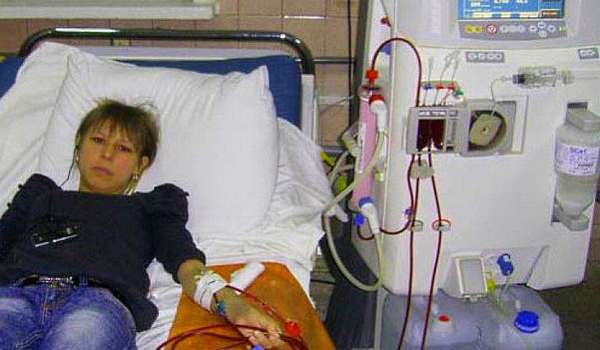

На приеме у врача пациентка сообщила: «Мне поставили диагноз «хроническая болезнь почек». Никогда о подобном не слышала, считала, что есть конкретные почечные болезни. Толком не объясняют, заставляют делать многочисленные анализы Может, вы объясните, что это за недуг?»
Что такое хроническая болезнь почек (ХБП)?
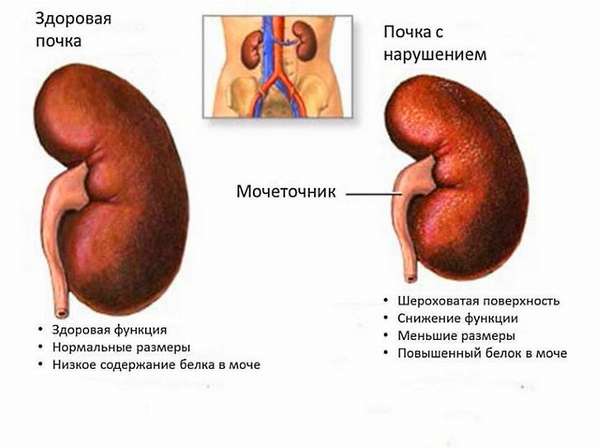
У многих это и впрямь вызывает недоумение. Есть конкретные болезни со своими названиями: «пиелонефрит», «гпомерулонефрит», «диабетическая нефропатия», а что такое ХБП? Многим знакомо понятие «почечная недостаточность», сейчас оно несколько устарело и под ним понимают «продвинутые», далеко зашедшие стадии ХБП. Зачем меняли?
Потому что под почечной недостаточностью стали понимать клинически явные стадии, когда уже поздно что-то делать. Ранние стадии с минимальными лабораторными сдвигами прежде просто просматривались, врачи махали рукой: «Для вашего возраста все прилично!», а вмешиваться в течение болезни надо было именно тогда.
Поэтому хроническая болезнь почек это признаки любых почечных недугов: изменения в анализах мочи, на УЗИ или выявленные другими методами обследования и регистрирующиеся не менее 3 месяцев подряд. Есть, правда, и исключения: необратимые изменения почки (например, сморщенная почка на УЗИ) достаточно констатировать однократно.
К ХБП приводят самые разные болезни и собственно почек, и всего организма, тот же диабет, например. Сложные отношения у ХБП с гипертонией. Как тяжело текущая гипертония может приводить к ХБП, так и само заболевание почек вызывает развитие почечной (симптоматической) гипертонии. Кстати, диагноз ХБП никогда не введено такое понятие? Чтобы повысить внимательность врачей.
Далеко не каждое заболевание почек будет прогрессировать. Но может? Может. Так вот, эти три буквы в диагнозе заставляют врача регулярно наблюдать за больным, проводить необходимые анализы, а с определенной стадии проводить профилактику, чтобы не допустить дальнейшего ухудшения. Таким образом, даже одиночная киста почки приведет к постановке дополнительного диагноза «ХБП», но, вполне возможно, дальше 1-й стадии никогда не продвинется.
Как классифицируется тяжесть ХБП?
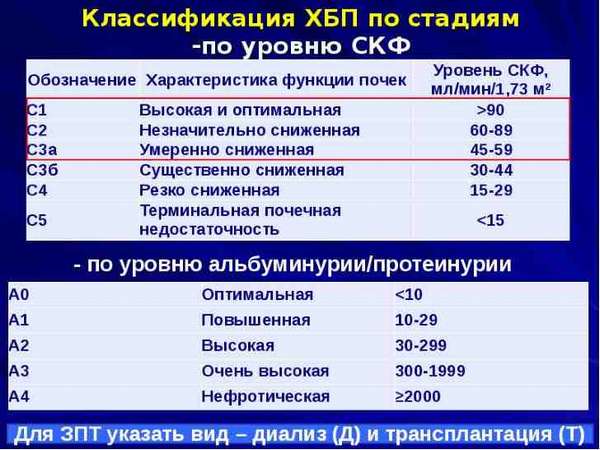
Всего существует пять стадий. Делят их по скорости клубочковой фильтрации (СКФ), которая рассчитывается по креатинину крови, а также величине суточной протеинурии. Это минимум анализов, которые должны повторять больному.
Анализ крови на креатинин. В простейшем случае врач рассчитывает СКФ по стандартной формуле. Но есть случаи (очень полные, очень истощенные люди, потерявшие конечность, парализованные, беременные, то есть с нестандартной массой), когда лучше всего выполнить так называемую пробу Реберга.
Для этого надо собрать за сутки мочу, на следующее утро измерить ее объем, написать рост, вес больного, продолжительность сбора и, прежде чем отливать в баночку, обязательно взболтать суточную дозу. Отнести баночку не в общую, а в биохимическую лабораторию, где у вас в то же утро возьмут кровь на креатинин. Это прямой метод расчета, позволяющий определить, сколько креатинина из крови фильтруется в мочу.
Анализ той же суточной мочи сдайте на определение протеинурии (микроальбуминурии), то есть количество белка, теряемого за сутки. Мочу обязательно взбалтывать и в этом случае, а то весь белок оседает на дно.
Диагностика и лечение ХБП
На первых стадиях хронической болезни почек важно установить и лечить основное заболевание. Стоит знать факторы риска развития и прогрессирования недуга. Это пожилой возраст, семейный анамнез болезней почек и, как ни странно, низкий вес при рождении. Часто ли врачи задают такой вопрос пожилым людям? А ведь, несмотря на то, что недоношенный малыш выжил и успешно вырос, почки его так и остались более уязвимыми.
Вне зависимости, какое заболевание почек послужило первопричиной болезни, нарушение липидного обмена, плохой контроль сахара при диабете, продолжающееся курение могут способствовать прогрессированию болезни от стадии к стадии.
Хочу обратить внимание пациентов, что степень компенсации углеводного обмена при диабете оценивают не по разовым цифрам глюкозы, а по так называемому (пикированному (гликозилированному) гемоглобину, обозначающемуся как НbA1с (у здоровых норма менее 6%).
Контроль артериального давления, лекарственные препараты
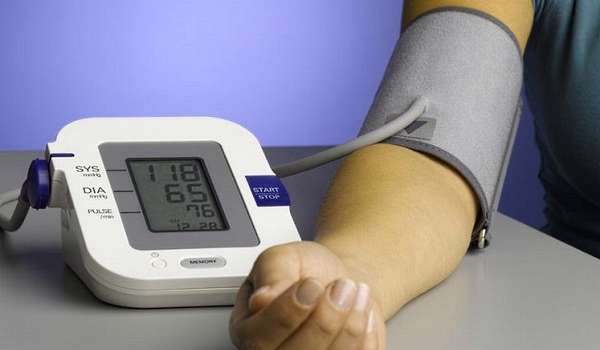
Очень важен контроль артериального давления. Целевой уровень АД для больных должен быть ниже 140/90 мм рт. ст., а лучше менее 130/80 мм рт. ст. Уже со стадии 3 (СКФ 45- 60) обязателен прием препаратов из группы так называемых ингибиторов АПФ, например, фозиноприла (фозикард, моноприл) по 10-20 мг 1-2 раза в день. Или препарата из другой группы валсартан -по 16- 32 мг 1 раз в день. С них же начинают лечение гипертонии, если она есть.
Но даже если у больного давление в норме или даже пониженное, один из этих препаратов назначают, но в маленькой дозе, которая не будет снижать уровень давления, а позже медленно попытаются увеличивать.
Эти препараты позволяют отсрочить как минимум на несколько лет наступление последней, диализной стадии болезни, если, конечно, их вовремя назначили. Сочетать препараты из этих двух групп между собой нельзя!
С этой же стадии начинают предпринимать все более активные меры как по защите почки (ренопротекция), так и cердца (кардиопротекция). Казалось бы, где один орган, а где другой! Однако было доказано, что при относительно небольшом снижении СКФ первым страдает сердце. У таких больных надо активно выявлять ишемическую болезнь сердца. Часто в этих случаях она течет скрыто, нужно проводить пробы с физической нагрузкой, по показаниям коронарографию. А при клубочковой фильтрации 45 мл/мин. и ниже, увы, начинает постепенно расти не только сердечная, но и почечная смертность.
Какие еще общие и медикаментозные меры надо предпринимать?

- Ограничение животного белка (0,8 1,0 г на кг массы тела в сутки), при СКФ менее 30 -не более 40 г в сутки. Одним из обоснований для строгого ограничения животного белка при 4-й стадии ХБП является накопление в крови так называемых «азотистых шлаков, продуктов распада белка. У здоровых людей они спокойно выводятся с мочой, у больных накапливаются, отравляя организм. Так что, соблюдая малобелковую диету, мы в меру сил боремся с последствиями, но не влияем на саму болезнь почек.
- При малобелковой диете на 4-й стадии обязательно добавляют так называемые кетоаналоги аминокислот (кетостерил) 4-8 таблеток 3 раза в день (только при условии соблюдения малобелковой диеты). Они доставляют организму необходимые питательные вещества, которых он лишен при столь жесткой диете. Выдают их часто бесплатно по рецепту нефролога.
- Коррекция дислипидемии определить уровень общего холестерина, липопротеидов низкой (ЛПНП) и высокой плотности (ЛПВП), триглицеридов. Норма холестерина для таких больных не более 4,5 ммоль/л, ЛПНП не выше 2,5 ммоль/л, а часто требуется снижение до 1,8-2,1 ммоль/л, триглицериды ниже 1,8 ммоль/л, ЛПВП должны быть выше 1,2 ммоль/л. Необходим прием статинов, из которых сейчас самым активным считается розувастатин, в среднем 10 мг в сутки.
- Избегать применения нефротоксических средств (антибиотики из группы аминогликозидов например гентамицина, нестероидные противовоспалительные препараты любые, от диклофенака до мелоксикама, включая без преувеличения не один десяток названий).
- Осторожность при проведении рентгеноконтрастных процедур.
- Коррекция почечной анемии. Конечно, она может носить любой характер, быть железо-, либо B12-дефицитной. Но чаще всего она вызвана нарушением синтеза в почках вещества, необходимого для кроветворения. Именно поэтому препаратами рекомбинантного человеческого эритропоэтина ее и лечат, это инъекции. Без доказанного дефицита, вслепую препараты железа и витаминов применяться не должны. Целевой уровень гемоглобина 100-110 г/л, до нормы его поднимать не нужно.
К 4-й стадии явными уже становятся нарушения калиевого и кальциево-фосфорного обмена. Помимо креатинина крови и расчета СКФ, определения суточной потери белка, контроля липидов, АД, гликирован- ного гемоглобина и выявления анемии на этой стадии становятся необходимыми новые анализы: на калий, натрий, кальций общий ионизированный, фосфор, паратгормон (ПТГ), витамин D. Стоит также сделать обзорный снимок кистей, рук и таза с целью выявить на них кальцинированные сосуды.
- Коррекция калия. Увы, в народе бытует заблуждение, что калий полезен всегда, люди забывают, что все хорошо в меру. «Мера» калия (норма) 3,5-5 ммоль/л, повышение до 6 считается легким и требует только диеты. Более всего калия содержится в сухофруктах и быстро приготовленной (запеченной, чипсы) картошке. Но немало в любых свежих фруктах (особенно в бананах), овощах (выделю помидоры), в йогурте. Именно это и приходится ограничивать. Уровень калия выше 6,5-7,0 считается тяжелым, требуется экстренный гемодиализ!
- Корректировать фосфорно-кальциевый обмен очень важно, так как это расстройство не только не проходит, но и прогрессирует при гемодиализе влияя как на самочувствие, так и на прогноз жизни. Но задача эта сложная, так как оценивают минимум 3 показателя кальций, фосфор и паратгормон.
Дополнительные клинические рекомендации
Часто их изменения разнонаправлены, и препараты приходится подбирать к конкретной ситуации. Кроме того, многие необходимые в этой ситуации лекарства (ренагель, ренвела, мимпара, земплар) очень дороги и выдаются обычно нефрологами по мере необходимости. Общими мерами являются низкофосфорная диета (ограничение молока, печени, бобовых, рыбы).
Пытаются связать «съеденный» фосфор в просвете желудка: если кальций нормальный или снижен, лучшим является применение карбоната кальция, при высоком кальции в ход идут дорогие ренагель или ренвела. Применяются также препараты витамина D (под контролем уровней кальция и фосфора) сначала обычные, затем их «активные формы» альфа D3-тева, ван-альфа, рокальтрол, остеотриол, а позже и те препараты, которые я упоминала выше.
Диализ показан при снижении СКФ ниже 15 мл/мин., то есть на 5-й стадии, при тяжелой гиперкалиемии. Однако уже на 4-й стадии советую готовиться к нему, встать на учет у нефролога, сформировать так называемую артерио-венозную фистулу тот сосудистый доступ из артерии и вены на предплечье, через которые будут брать кровь для «очистки* и вводить уже очищенную.
Почему это надо делать заранее? Дело в том, что на 4-й стадии почка уже очень больна, и при любом случайном заболевании, гриппе, например, применении нефротоксичных лекарств почечная функция может ухудшиться до 5-й стадии, что называется, скачком.
Надо знать цифры собственной скорости клубочковой фильтрации и при применении любых лекарств по любому поводу смотреть в инструкции, требуется ли коррекция дозы и возможно ли вообще их использовать. В некоторых случаях это жизненно важно!
К сожалению, нет единого лекарства «от почек» ни медикамента, ни травки. Почка сложный орган, она не только выводит жидкость и соли, она еще и отвечает за кроветворение, АД, за обмен кальция и фосфора. Поэтому таких больных с диагнозом «Хроническая болезнь почек» так сложно вести, приходится вместе с ними отслеживать каждый аспект их состояния.
Зато если начать это делать вовремя, то можно рассчитывать на успех. Народные целители рекомендуют лечить больные почки багульником болотным, а также любистоком лекарственным. Нужно помнить, что плохая работа почек провоцирует развитие подагры. Черника благоприятно воздействует на почки. Подробности здесь. Дисбактериоз кишечника провоцирует заболевания почек. Об этом узнаете из этой статьи.
Автор: Александра Поскребышева, доцент, кандидат медицинских наук
Загрузка…
Источник
Год утверждения не указан
Профессиональные ассоциации:
Научное сообщество нефрологов России
Оглавление
1. Краткая информация
2. Диагностика
3. Лечение
4. Реабилитация
5. Профилактика
6. Дополнительная информация
1. Краткая информация
1.1 Определение
Хроническая болезнь почек – персистенция признаков повреждения почек более 3 месяцев как результат перманентного действия повреждающих факторов.
1.2 Этиология и патогенез
ХБП — наднозологический синдром, отражающий прогрессирующий характер хронических заболеваний почек.
Предрасполагающие факторы риска:
- Пожилой возраст
- Семейный анамнез
Инициирующие факторы риска:
- Сахарный диабет
- Артериальная гипертензия
- Иммунные заболевания
- Системные инфекции
- Инфекции мочевыводящих путей
- Мочекаменная болезнь
- Обструкция нижних мочевыводящих путей
- Нефротоксичные лекарственные препараты
Факторы риска прогрессирования ХБП:
- Артериальная гипертензия
- Гипергликемия
- Дислипилемия
- Курение
- Протеинурия
Приводящие к ХБП заболевания:
- клубочков (хр.гломерулонефрит), канальцев и интерстиция (хр. тублоинтерстициальный нефрит);
- диффузные болезни соединительной ткани (СКВ, системная склеродермия, узелковый полиартериит, гранулематоз Вегенера, геморрагический васкулит);
- болезни обмена веществ (сахарный диабет, амилоидоз, подагра, гипероксалурия);
- врожденные аномалии почек (поликистоз, гипоплазия почек, синдром Фанкони);
- первичные поражения сосудов: АГ, стеноз почечных артерий;
- обструктивные нефропатии: мочекаменная болезнь, опухоли мочеполовой системы;
- лекарственные поражения почек (ненаркотические анальгетики, НПВС и др.);
- токсические нефропатии (свинцовая, кадмиевая, кремниевая, алкогольная).
Немодифицируемые факторы риска развития ХБП:
- пожилой возраст;
- мужской пол;
- исходно низкое число нефронов;
- расовые и этнические особенности;
- наследственные.
Модифицируемые факторы риска развития ХБП:
- Сахарный диабет;
- АГ;
- Анемия;
- Альбуминурия/протеинурия;
- Метаболический ацидоз;
- Гиперпаратиреоз;
- Высокобелковая диета;
- Повышенное потребление натрия с пищей;
- Сердечно-сосудистые заболевания;
- Аутоиммунные болезни;
- Хроническое воспаление/системные инфекции;
- Инфекции и конкременты мочевых путей;
- Обструкция мочевых путей;
- Лекарственная токсичность;
- Дислипопротендемия;
- Табакокурение;
- Ожирение/метаболический синдром;
- Гипергомоцистеинемия.
1.3. Эпидемиология
Признаки повреждения почек и/или снижение СКФ — у каждого десятого.
Признаки ХБП отмечаются у 1/3 больных ХСН.
Снижение функции почек:
- у 36% лиц старше 60 лет;
- в общей популяции россиян — 16%, а при ССЗ — 26%;
- самостоятельная причина ускоренного развития изменений ССС.
В официальных отчетах смерть от нарушенной функции почек учитывается как ССЗ, игнорируя роль заболевания почек как основного фактора сердечно-сосудистого риска.
Заместительная почечная терапия (ЗПТ):
- получали более 20 000 (2007г);
- ежегодный прирост — 10,5% больных;
- средний возраст больных 47 лет;
- обеспеченность населения РФ ЗПТ в 2,5–7 раз ниже европейской, в 12 раз ниже США.
1.4. Кодирование по МКБ 10
Хроническая почечная недостаточность (N17):
N18.0 – Терминальная стадия поражения почек;
N18.8 – Другие проявления хронической почечной недостаточности;
N18.9 Хроническая почечная недостаточность неуточненная.
Уремическая невропатия+ (G63.8*)
Уремический перикардит+ (I32.8*)
1.5. Классификация
Под ХБП понимается наличие любых маркеров, связанных с повреждением почек и персистирующих не менее 3 месяцев вне зависимости от нозологии.
Основные признаки, предполагающие ХБП:
- Повышенная альбуминурия (АУ)/протеинурия (ПУ).
- Стойкие изменения в осадке мочи: гематурия, цилиндрурия, лейкоцитурия.
- Изменения электролитного состава крови и мочи: изменение электролитов, нарушение кислотно-щелочного равновесия и др.
- Изменения почек при лучевых методах исследования: аномалии развития, кисты, гидронефроз, изменение размеров почек и др.
- Патоморфологические изменения ткани почек, выявленные при биопсии.
- Стойкое снижение СКФ менее 60 мл/мин/1.73 м2 даже при отсутствии повышенной АУ/ПУ и других маркеров повреждения почек.
Скрининг и мониторинг хронической болезни почек
Скрининг ХБП — ранняя диагностика ХБП и факторов риска ее развития.
Группы ФР:
1. повышающие восприимчивость паренхимы к повреждающим агентам;
2. инициирующие повреждение почечной ткани;
3. способствующие прогрессированию почечного повреждения;
4. важные для профилактики при ЗПТ факторы ТПН.
При наличии одного из ФР ХБП не реже 1 раза в год следует определять рСКФ и АУ/ПУ.
Первичная консультация нефролога показана при впервые выявленном:
- снижении СКФ /1.73 м2,
- АУ/ПУ А3–А4,
- неконтролируемой АГ.
Пациенты с ХБП должны регулярно наблюдаться нефрологом.
При ХБП С4–С5 стадии необходимо наблюдение диализного центра по месту жительства для подготовки к заместительной терапии и ее планового начала.
К ведению пациентов с урологическими заболеваниями и начальными признаками ухудшения функции почек должен привлекаться нефролог.
Показания для амбулаторной консультации нефролога
Впервые выявленные и подтвержденные при повторном исследовании:
- ПУ;
- АУ ≥30 мг/сут (мг/г);
- Гематурия;
- СКФ до уровня
- Повышение уровня креатинина или мочевины крови;
- АГ впервые выявленная до 40 лет или после 60 лет;
- Резистентная к лечению АГ;
- Нарушение концентрационной функции почек, канальцевые нарушения (никтурия, полиурия, стойкая депрессия удельного веса мочи, глюкозурия при нормальном сахаре);
- Признаки синдрома Фанкони, других тубулопатий, резистентного рахита у ребенка, особенно в сочетании с нарушением физического развития.
Показания к нефрологическому стационарному обследованию
- Олигурия (диурез
- Быстропрогрессирующее снижение функции почек (удвоение креатинина менее чем за 2 мес.);
- Впервые выявленное снижение СКФ
- Нефротический синдром НС (ПУ >3 г/сут, гипоальбуминемия);
- Впервые выявленный выраженный мочевой синдром (ПУ >1 г/сут);
2. Диагностика
Критерий снижения функции почек — уровень стандартизированной на поверхность тела СКФ ниже 90 мл/мин/1.73 м2.
СКФ ниже 60–89 мл/мин/1.73 м2 — ХБП устанавливается даже при отсутствии маркеров почечного повреждения.
СКФ в пределах 60–89 мл/ мин/1.73 м2 — начальное или незначительное снижение:
- для диагностики ХБП необходимо наличие маркеров почечного повреждения;
- вариант возрастной нормы для 65-летних и старше;
- до 65 лет — группа высокого риска развития ХБП, необходим контроль состояния почек не реже 1 раза в год и активная профилактика ХБП.
Критерии постановки диагноза ХБП:
- на протяжении 3 месяцев определяется любой клинический маркер повреждения почек;
- однократно при морфологическом исследовании или визуализации определяется маркер необратимых структурных изменений почек;
- сохраняющееся более 3 месяцев снижение СКФ вне зависимости от наличия других признаков повреждения почек.
СКФ
Нет безупречно точного, доступного и удобного метода определения СКФ
«Золотой стандарт» измерения СКФ — клиренс инулина, 51Cr-ЭДТА (этилендиаминтетрауксусной кислоты), 99mTcDTPA (диэтилентриаминопентауксусной кислоты), 125I-йоталамата или йогексола.
Клиренсовые методы технически сложные и трудоемкие, дорогие и не безопасные для пациента, используются в научных исследованиях и в трансплантологии.
Радиоизотопные методы определения СКФ раздельно оценивают функциональные возможности почек.
Оценка СКФ по клиренсу креатинина в пробе Реберга– Тареева удобна, но менее точная, требует стандартизации площади тела по формулам Дюбуа или Хейкока и не менее 1000 суточного диуреза.
Оценка СКФ по уровню креатинина сыворотки крови не учитывает факторы, влияющие на кинетику креатинина, приводя к ошибке — завышению СКФ и недооценке тяжести ХБП.
Высокий креатинин свидетельствует о нарушении функции почек, но его референсные пределы не означают нормальной СКФ, поэтому не используется для оценки выраженности дисфункции почек и решения вопроса о начале заместительной терапии.
Формула Кокрофта–Голта проста, но её значение нуждается в стандартизации на поверхность тела пациента.
Точнее формулы Кокрофта–Голта — расчёт по сокращенной формуле MDRD, но формула некорректно отражает СКФ у монголоидов и других этносов, а при истинной СКФ выше 60 мл/мин/1.73 м2 занижает результат.
Оптимально для определения функции почек уравнение CKD-EPI, не требующее стандартизации по площади тела.
У детей используется формула Шварца.
Не используются расчетные методы оценки СКФ, а применяются клиренсовые:
- нестандартные размеры тела (ампутация, бодибилдер);
- ИМТ 40 кг/м2;
- беременность;
- заболевания скелетной мускулатуры (миодистрофии);
- параплегия и квадриплегия;
- вегетарианская диета;
- быстрое снижение функции почек;
- определение безопасной дозы нефротоксичного препарата;
- при решении вопроса о начале ЗПТ;
- больные с почечным трансплантатом.
Стадии ХБП по уровню СКФ (в мл/мин/1.73 м2):
- С1 >90
- С2 60–89
- С3а 45–59
- С3б 30–44
- С4 15–29
- С5 <15
Альбуминурия/протеинурия (АУ/ПУ)
Исследование АУ/ПУ выполняется каждому больному с ХБН.
Уровень альбумин/креатинин определяют в суточной моче или общий белок/креатинин в разовой утренней порции.
Исследование экскреции альбумина с мочой для диагностики и мониторинга ХБП при отсутствии ПУ в разовых порциях или уровне ПУ <0,5 г/сут.
Повышенный уровень АУ может быть единственным показателем, отражающим субклиническое течение ХБП, особенно при медленных сосудистых поражениях почек.
АУ/ПУ отражает:
- повышение проницаемости клеточных мембран;
- изменения транспортных процессов в проксимальных канальцах;
- повышение гемодинамической нагрузки на клубочек;
- наличие системной и ренальной эндотелиальной дисфункции.
Градация выраженности экскреции альбумина с мочой:
- 10 мг/сут (10 мг альбумина/г креатинина мочи) — верхняя граница нормы/«оптимальный»,
- 10–29 мг/г «высоконормальный»,
- нормоальбуминурия,
- 30–299 мг/сут (30–299 мг/г креатинина) – микроальбуминурия/«высокий»,
- >300 мг/сут (>300 мг/г креатинина мочи) — макроальбуминурия/протеинурия,
- 300– 1999 мг/г «очень высокий»,
- >2000 мг/г «нефротический».
Для оценки тяжести поражения почек вместо АУ пригодно определение общего белка в суточной моче (суточная ПУ) или отношения общий белок/креатинин в утренней порции мочи.
Нет необходимости индексации АУ/ПУ при постоянном гемодиализе (ГД) или перитонеальном диализе (ПД).
Формулировка диагноза
При ХБП необходимо идентифицировать конкретную этиологическую причину — нозологию. В исключительных случаях диагноз ХБП устанавливают без детализации причины.
Порядок указаний патологии в диагнозе:
1. нозологический диагноз,
2. основные проявления заболевания,
3. стадия ХБП по СКФ,
4. индекс АУ/ПУ,
5. вид ЗПТ.
Примеры формулировки диагноза:
- СД, тип 2. Диабетический гломерулосклероз. ХБП С3а А3.
- Гипертоническая болезнь III ст. Риск 4. Гипертонический нефросклероз. ХБП С3а А1.
- Фокально-сегментарный гломерулосклероз. НС. ХБП С3а А4.
- IgA-нефропатия. Изолированный мочевой синдром. ХБП С3б А3.
- Мембранопролиферативный гломерулонефрит (МБПГН). НС. ХБП 5д (постоянный ГД с 12.05.2010).
- IgA-нефропатия. Остронефритический синдром. Постоянный ГД с 15.03.2008 по 17.04.2010. Аллотрансплантация почки от родственного донора от 18.04.2010. ХБП С1А3т.
При временной этиологической неопределенности в диагнозе употребляется только термин «ХБП» с указанием стадии.
В МКБ-10 устаревший термин «хроническая почечная недостаточность» заменен на «хроническая болезнь почек».
3. Лечение
3.1 Консервативное лечение
Устранение или минимизация факторов риска развития ХБП.
Основа первичной профилактики ХБП — диспансерное наблюдение групп риска, разработка индивидуальных рекомендаций по контролю модифицируемых ФР и контроль их выполнения.
Вторичная профилактика ХБП направлена на замедление темпов прогрессирования ХБП (ренопротекция) и предупреждение развития сердечно-сосудистой патологии (кардиопротекция).
Профилактика:
- низкосолевая диета с суточным потреблением натрия менее 2.4 г или менее 6.0 г поваренной соли;
- коррекция нарушений углеводного обмена и борьба с ожирением — снижение калорийности рациона и достаточная физическая активность;
- отказ от курения;
- ограничение потребления алкоголя;
- предупреждение лекарственной нефротоксичности;
- коррекция дислипидемии;
- коррекция анемии;
- улучшение микроциркуляции антагонистами кальция.
Рекомендовано установить целевые уровни АД у пациентов с ХБП и АГ:
- при АУ
- при более высокой АУ или наличии ПУ — САД
Индивидуализированная антигипертензивная терапия с избеганием САД
Для достижения целевых уровней АД при ХБП в первой линии показаны ИАПФ или блокатор АТ1-рецепторов ангиотензина II (БРА).
Для антипротеинурического эффекта при ХБП c индексами АУ/ПУ А2–А3 и отсутствии АГ целесообразно назначение ИАПФ или БРА.
При оптимальной степени АУ нет необходимости в АД ниже 140/90 мм рт.ст.
При ПУ >1 г/сут с большой осторожностью возможна попытка еще более выраженного снижения АД, поскольку неблагоприятно влияние САД
У больных пожилого и старческого возраста со склонностью к развитию эпизодов гипотонии приемлемым уровнем САД следует считать 140– 160 мм рт.ст., коррекцию АГ следует проводить с повышенной осторожностью и максимальной индивидуализацией.
Для диализных больных и пациентов с трансплантированной почкой оптимально АД ниже 130/80 мм рт.ст., но вероятность гипотонии на фоне антигипертензивной терапии значительно выше.
Для достижения целевого АД при ХБП большое значение имеют нелекарственные методы лечения – модификация образа жизни.
Антипротеинурические и ренопротективные свойства ИАПФ и БРА проявляются на разных стадиях ХБП, однако по мере снижения функции повышается риск гиперкалиемии и снижения СКФ.
У пожилых пациентов с гиповолемией на фоне ИАПФ и БРА резкое падение СКФ свидетельствует о скрытом гемодинамически значимом билатеральном стенозе почечной артерии, подтверждаемом МРТ или УЗ-допплерографией.
При АУ А0 и А1 подавляющие РААС препараты не имеют преимуществ перед другими группами антигипертензивных средств.
Большинству пациентов с ХБП требуется комбинация нескольких препаратов, снижающих АД: ИАПФ и БРА с мочегонными и антагонистами кальция.
При ХБП 3б стадии резко снижается эффективность тиазидных мочегонных и возрастает риск нежелательных явлений: гиперурикемии, уратного криза.
При 3 и поздних стадиях ХБП предпочтительнее петлевые диуретики.
Антагонисты кальция недигидропиридинового ряда оказывают дополнительный антипротеинурический эффект, а нифедипин способен усиливать ПУ.
Для достижения более полного антипротеинурического эффекта патогенетически оправдана комбинация ингибитора ренина + БРА, ингибитора ренина + ИАПФ, ИАПФ + БРА, однако данные клинических исследований противоречивы.
Комбинация ИАПФ + БРА в настоящее время рекомендуется только при АУ А3–А4 степени, если монотерапия не дала ожидаемого эффекта.
Для снижения АУ благоприятно сочетании ингибитора ренина и БРА.
Рекомендована ранняя коррекция метаболических и гомеостатических нарушений у пациентов с ХБП, связанной с ренальной дисфункцией.
Гиполипидемические препараты (статины) несущественно влияют на СКФ, дислипидемию при ХБП С1–С3а ст лечат в соответствии с клиническими рекомендациями.
Целесообразна ранняя коррекция анемии у пациентов с ХБП С3А-5 ст препаратами эндогенного эритропоэтина (ЭПО) и коррекция дефицита железа.
Коррекция анемии требует осторожности, поскольку даже сравнительно невысокие уровни гемоглобина (Hb) (>120 г/л) сопровождаются ухудшением почечного и кардиоваскулярного прогноза.
3.2 Иное лечение
Применение малобелковой диеты (МБД) с 0.6–0.8–1.0 г белка/кг массы тела/сут при ХБП приводит к умеренному позитивному эффекту.
У детей с ХБП содержание белка в рационе должно соответствовать возрастной норме, за исключением крайней степени гиперфосфатемии и гиперпаратиреоидизма.
Включение в МБД комбинации эссенциальных аминокислот и их кетоаналогов замедляет прогрессирование ХБП.
Включение в МБД соевого изолята SUPRO 760 способно замедлить прогрессирование ХБП.
При ХБП 1–2 стадий содержание протеина в рационе не должно превышать 1.0 г/кг/сут.
Для поддержания гомеостаза кальция и фосфора или минерального обмена в костной ткани используют: бифосфонаты, кальцимиметики, активаторы рецепторов витамина D, севеламер, лантана карбонат и др.
4. Реабилитация
У больных с ХПН постепенно наблюдается снижение почечной функции с развитием ХБП 5 стадии, но меньшими темпами, чем при хронических гломерулонефритах.
При ХБП 5 стадии показана ЗПТ в соответствии с общепринятыми подходами.
5. Профилактика
6. Дополнительная информация, влияющая на течение и исход заболевания
Источник
