Кто является переносчиком возбудителей болезни малярии
Малярия (уст. «болотная лихорадка») – тяжелое, жизнеугрожающее заболевание из числа протозойных паразитозов. Вообще, практически все болезни, вызываемые микроорганизмами подцарства простейших (protozoa), отличаются тяжелыми клиническими проявлениями, зачастую упорным течением и устойчивостью к терапии, а иногда и высокой летальностью. Подробнее о наиболее характерных особенностях и отличиях протозойной формы жизни можно узнать в статьях «Болезни, вызываемые простейшими» и «Простейшие. Амебиаз». Учитывая высокую социальную значимость и тенденцию к учащению заболеваний этой группы, Лахта Клиника настоятельно рекомендует ознакомиться с указанными материалами.
Эволюционная линия приматов, впоследствии развившаяся в современного Homo Sapiens, малярией болеет, как минимум, 50 тысяч лет. Весьма интересна история формирования видовой иммунной защиты от возбудителя (к сожалению, врожденный иммунитет у человека не выработался, как не вырабатывается и приобретенный); не менее интересна история исследований в этой области, отмеченная несколькими Нобелевскими премиями – эти сведения есть, например, в Википедии.
Малярия по сей день остается одной из наиболее смертоносных болезней человека. По уровню летальности она на пятом месте среде всех инфекционных заболеваний и на первом – среди паразитарных. Распространение характеризуется отчетливой эндемичностью: в наибольшей степени поражена Африка (откуда, по всей вероятности, и происходит возбудитель), страны Индокитая, Центральной и Южной Америки. Ежегодная заболеваемость то возрастает, то снижается, однако в целом за последние полвека она выросла в несколько раз, и не последнюю роль в этом играют интенсивные миграционные процессы, развитие различных форм туризма, а также адаптивность и жизнестойкость возбудителя, присущая протозойным культурам вообще. В настоящее время малярией заболевают, по данным многочисленных международных антималярийных организаций, от 250 до 600 миллионов человек в год, и около миллиона ежегодно умирает (по другим источникам, ежегодная летальность достигает 3 млн чел). Это чудовищная, совершенно недопустимая для третьего тысячелетия статистика свидетельствует о том, что малярию отнюдь не приходится считать «почти побежденной болезнью из прошлого» (такое представление нередко встречается в нашей стране, где, тем не менее, малярией заболевают тоже, причем тенденция к ухудшению эпидемиологических показателей отмечается и в России). Более 90% заболеваемости и летальности территориально относится к африканским странам, поэтому при поездках туда (и в другие тропические или субтропические зоны) необходимо принимать защитные меры.
Возбудитель
Малярийный плазмодий – простейшее класса спорозойных (куда входит также единственный известный на сегодняшний день представитель токсоплазмы – Toxoplasma gondii). Род плазмодиев насчитывает более 200 видов, из них для человека опасны пять (ранее патогенными считались четыре, и не факт, что пятью видами проблема исчерпывается на самом деле). Переносчиком выступают многочисленные виды комара-анофелеса, в России широко распространенного почти повсеместно. Кровососущими являются, как известно, только самки. Специалисты постоянно разъясняют, что фруктовый комар-долгоножка, которого мы с детства привыкаем считать «страшным и больно кусающимся малярийным комаром», никакого отношения к малярии не имеет и вообще питается не кровососанием.
Малярийный плазмодий от человека к человеку может распространяться тремя путями: трансмиссивным (через комара, который служит окончательным хозяином для гаметного размножения), трансфузионным (через шприц или переливание крови) и трансплацентарным (от инфицированной беременной женщины к плоду). Заражение от теплокровных животных теоретически возможно, но на практике случается крайне редко. Определенные антитела к возбудителю иммунная система вырабатывает, однако иммунитет обычно является нестойким и не исключает ни повторного заражения, ни рецидивов малярии в клинически значимых формах.
Как и большинство протозойных культур, малярийный плазмодий отличается сложным, многофазным жизненным циклом. Доклиническая, латентная форма малярии протекает как внутриклеточный паразитоз в гепатоцитах – паренхиматозных клетках печени, куда с кровью проникают спорозоиты (инактивная, «выжидательная» форма возбудителя, открытая всего около 30 лет назад). Из одного спорозоита путем бесполого деления образуется несколько десятков тысяч мерозоитов, – эритроцитарной формы, которая затем снова попадает в кровь и в дальнейшем паразитирует на красных кровяных тельцах, укрепляясь на их поверхности. Пораженный эритроцит погибает. Размеры малярийного плазмодия зависят от стадии жизненного цикла и варьируют от 1 до 6 микрометров – для мира простейших это один из самых мелких размеров.
У некоторых видов паразитического плазмодия спорозоиты или, вернее, спящая гипнозоитная форма может оставаться в печени годами, сохраняясь способность к рецидивной активизации.
Инкубационный период от момента заражения до клинической манифестации может достигать 10 месяцев, но у неиммунных лиц развивается уже через две недели.
Симптоматика
Как следует из устаревшего названия (см. выше), доминирующим симптомом малярии выступает лихорадка, причем т.н. пирогенный порог, – минимальная концентрация паразитов в крови, при котором наступает сенсибилизация к чужеродному белку и развивается гипертермия, – у больного повышается с каждым рецидивом, то есть новые приступы требуют более многочисленного присутствия плазмодия в организме. Если при первичной инфекции бывает достаточно нескольких особей на один микролитр крови, то у частично иммунокомпетентных лиц (например, у жителей эндемичных по малярии регионов) пирогенный порог может достигать нескольких тысяч на 1 мкл.
Различают четыре клинических формы малярии: трех- и четырехдневная, овале-малярия и тропическая малярия. Каждая форма отличается определенной спецификой, но анемия (обусловленная массовой гибелью эритроцитов), увеличение селезенки и печени, а также приступообразная лихорадка присущи всем формам.
В продромальной стадии возможны головные боли, миалгии и артралгии, слабость, «разбитость»; далее начинаются приступы жара, озноба, потливости, после чего наступает облегчение и больной, как правило, засыпает. На высоте клинических проявлений возможны подъемы температуры до 40-41° и нарушения высшей нервной деятельности вплоть до психотических симптомов. Наиболее тяжелая форма угнетения ВНС, – глубокая малярийная кома, – характеризуется практически стопроцентной летальностью.
К очень тяжелым последствиям приводит малярия в период гестации, – как для беременной женщины, так и для плода. Тяжелые осложнения со стороны урогенитальной, нервной, дыхательной, билиарной, сердечнососудистой и других систем организма вообще присущи больным малярией, независимо от пола и возраста.
Диагностика
Наиболее информативным и распространенным методом диагностики малярии является микроскопия образца крови. Реже применяют иммунологические (иммуноферментные) методы; в отдельных случаях прибегают к дорогостоящему генетическому анализу ПЦР (полимеразная цепная реакция).
Лечение
С ХVII века и по настоящее время основным лечебным средством остается хинин – алкалоид, получаемый из коры хинного дерева. Попытки использовать альтернативные препараты, например, хлорохин, закончились плачевно из-за формирования резистентности у возбудителя. Та же ситуация может повториться с дорогим, но эффективным препаратом артемизинином, который сейчас служит хорошей альтернативой хинину.
Поэтому исключительно важно «долечиваться до конца», не прекращая прием препаратов при первом улучшении и, тем более, не занимаясь самолечением.
Наилучшим средством борьбы с малярией по сей день остается уничтожение переносчика: это вполне реально и позволяет добиться кардинального сокращения заболеваемости. Однако у большинства эндемичных стран такой возможности нет, – в силу низкого социально-экономического развития, – как нет и возможности осуществлять широкомасштабные лечебно-профилактические мероприятия на государственном уровне.
В настоящее время активно ведется разработка противомалярийных вакцин и прививок, проходят клинические испытания некоторые экспериментальные препараты, однако до начала их серийного производства и повсеместного практического применения пройдет, по-видимому, еще несколько лет.
Источник
Как только человек научился укрываться от непогоды, как только быт его перестал, в значительной степени зависеть от того, какое время года на дворе, жить также как он «захотели» ещё десятки миллионов других существ. А именно – насекомые, не меньше, чем мы сами, ценящие уют и тепло, и, например, столь же ценящие дерево – только не как строительный материал, а как пищу.
Домашние насекомые: борьба с переносчиками болезней
Но если с жуками-точильщиками мы как-то можем справиться, да и досаждают они людям, преимущественно, на дачах, то с наиболее опасными представителями отряда членистоногих – переносчиками возбудителейболезней, оказалось бороться не так-то легко.
Например, комары и клопы, переносящие возбудителей малярии, кажутся и вовсе неистребимыми, каждое лето (а если речь идёт о городе – то начиная с весны) терроризирующие нас по ночам.
Опасность укусов кровососущих насекомых состоит в том, что мы попросту не знаем, где и когда, кого они кусали до нас – это в придачу к аллергиям, которая проявляется у некоторых после крошечного укуса.
А ведь именно в микроскопических желудках, на хоботках и жвалах насекомых живут те же плазмодии, которые являются возбудителями малярии.
Разумеется, болезнь эта в большинстве случаев излечима, но, если протекает в скрытой форме, если латентный период у неё долг, то даже после излечения букет осложнений может остаться с нами на всю жизнь: проблемы с иммунитетом, работой ЖКТ, а то и поражения нервной системы.
Комары – возбудители малярии
Лидером в деле распространения малярии, без сомнения, был и остаётся комар. В организме комара возбудителями малярии являются всё те же плазмодии, которые могут сопровождать хозяина на протяжении всей его короткой, но удивительно плодотворной жизни.
Особенно досаждают они нам на дачах, в домах отдыха. В загородных домах, предназначенных для постоянного проживания, то есть хорошо утеплённых, активность комаров может продолжаться в течение шести-семи месяцев, особенно, если подвал дома недостаточно хорошо гидроизолирован или сам дом расположен в низине, местности рядом с рекой, озером или болотом.
Комары переносчики малярии внешне мало отличаются от насекомых, в организмах которых нет скрытой инфекции. Специалисты визуально могут их различить (по посадке, характеру поведения), но обычный человек не имеет для этого ни практических навыков, ни, часто, времени.
Другие насекомые переносчики
Не менее опасны, чем комары, клещи и клопы. Но если клеща вполне можно увидеть, да и «работает» он неторопливо, предпочитая добраться по телу до наиболее близкого к коже кровеносному сосуду, то клопы практически неуловимы.
Бороться с клещами и клопами трудно, так что наиболее эффективным способом защиты являются своевременные прививки и соблюдение правил поведения в лесу или поле, во время купания и прогулок.
Жизнь комара или как передаётся малярия
Сам комар, разумеется, не болеет. Комар просто переносчик малярии, инфекция распространяется по его организму, не принося вреда, находясь не просто в латентной стадии, а в неактивном состоянии.
Попадает в комара инфекция либо непосредственно от родителя, поскольку последнему приходится высасывать кровь и у уже больных животных или человека, либо путём физического контакта с субстратом, где инфекция присутствует. Если путешествие в поисках пищи приводит комара к человеку, через прокол в коже инфекция попадает непосредственно в кровь, которая разносит её по всему телу.
Впрочем, пути передачи малярии не ограничиваются исключительно укусами. Даже прихлопнутый малярийный комар потенциально опасен. Ведь нет гарантии, что на место гибели переносчика малярии не сядет незаражённое насекомое, зуд после укуса которого заставит расчесать кожу, повредив её и ускорив попадание инфекции в кровь.
Защита
Способов защиты множество, но далеко не все они являются эффективными. Наиболее распространёнными остаются пассивные, то есть именно оборонительные. Противомоскитные сетки на палатках, над кроватями или в окнах, липучки, на которые переносчики малярии могут попасть просто случайно. Несколько удачней – репелленты, отпугивающие насекомых, но не убивающие их.
Более эффективны химические и электрические способы защиты. Особые вещества, находящиеся в распылителях и фумигаторах, под действием тепла испаряются и распределяются по помещению, убивая не только комаров переносчиков малярии (собственно малярийных комаров), но и большинство насекомых, пробирающихся через москитные сетки или через цели в стенах, потолке и полу.
Задача любой защиты сводится к тому, чтобы не допустить контакта насекомого, на котором обитают переносчики малярии, и кожи человека.
Однако, если комар мёртв, он остаётся опасным. Достаточно неаккуратно поднять его, случайно раздавить, чтобы инфекция попала на кожу, чтобы микроорганизмы, которые вызывают малярию, уже создали плацдарм в ожидании мельчайшего повреждения тканей.
Впрочем, эффективные и экологичные средства борьбы всё-таки есть. Так, система MKC, продаваемая в нашем магазине, способна практически полностью избавить вас от кровососущих жужжащих переносчиков малярии и их здоровых собратьев
Источник
Âàêöèíàöèÿ íàñåëåíèÿ
Ìîíèòîðèíã çàáîëåâàåìîñòè ÎÐÂÈ è ãðèïïîì íàñåëåíèÿ
Ìàëÿðèÿ — èíôåêöèîííàÿ áîëåçíü, âûçûâàåìàÿ ìàëÿðèéíûìè ïëàçìîäèÿìè; õàðàêòåðèçóåòñÿ ïåðèîäè÷åñêèìè ïðèñòóïàìè ëèõîðàäêè, óâåëè÷åíèåì ïå÷åíè è ñåëåçåíêè, àíåìèåé, ðåöèäèâèðóþùèì òå÷åíèåì. Ðàñïðîñòðàíåíèå ìàëÿðèè îãðàíè÷åíî àðåàëîì ïåðåíîñ÷èêîâ — êîìàðîâ ðîäà Anopheles è òåìïåðàòóðîé îêðóæàþùåé ñðåäû, îáåñïå÷èâàþùåé çàâåðøåíèå ðàçâèòèÿ âîçáóäèòåëÿ â îðãàíèçìå êîìàðà, ò. å. 64° ñåâåðíîé è 33° þæíîé øèðîòû; çàáîëåâàíèå ðàñïðîñòðàíåíî â ñòðàíàõ Àôðèêè, Þãî-Âîñòî÷íîé Àçèè è Þæíîé Àìåðèêè.  Ðîññèè ðåãèñòðèðóþòñÿ ãëàâíûì îáðàçîì çàâîçíûå ñëó÷àè.
Âîçáóäèòåëè ìàëÿðèè
 åñòåñòâåííûõ óñëîâèÿõ ó ÷åëîâåêà âûçûâàþò ìàëÿðèþ 4 âèäà ïðîñòåéøèõ: P. vivax — âîçáóäèòåëü òðåõäíåâíîé ìàëÿðèè; P. malariae — âîçáóäèòåëü 4-äíåâíîé ìàëÿðèè; P. ovale — âîçáóäèòåëü îâàëå-ìàëÿðèè; P. falciparum — âîçáóäèòåëü òðîïè÷åñêîé ìàëÿðèè.  ðåäêèõ ñëó÷àÿõ âîçìîæíî çàðàæåíèå ÷åëîâåêà çîîíîçíûìè âèäàìè ïëàçìîäèåâ.
Æèçíåííûé öèêë ìàëÿðèéíûõ ïàðàçèòîâ ïðîõîäèò ñî ñìåíîé õîçÿåâ è âêëþ÷àåò 2 ôàçû: ïîëîâóþ, êîòîðàÿ èìååò ìåñòî â îðãàíèçìå îêîí÷àòåëüíîãî õîçÿèíà — ñàìêàõ êîìàðîâ ðîäà Anopheles, è áåñïîëóþ, ïðîòåêàþùóþ â îðãàíèçìå ïðîìåæóòî÷íîãî õîçÿèíà — ÷åëîâåêà.
Ñèìïòîìû ìàëÿðèè
Òðåõäíåâíàÿ ìàëÿðèÿ. Äëèòåëüíîñòü èíêóáàöèîííîãî ïåðèîäà: ìèíèìàëüíàÿ — 10 — 20 äíåé, ìàêñèìàëüíûé- 6 — 12 è áîëåå ìåñÿöåâ. Çà íåñêîëüêî äíåé äî íà÷àëà ïðèñòóïîâ ïîÿâëÿåòñÿ ïîçíàáëèâàíèå, ãîëîâíàÿ áîëü, áîëè â ïîÿñíèöå, ðàçáèòîñòü, òîøíîòà. Çàáîëåâàíèå íà÷èíàåòñÿ îñòðî. Ïåðâûå 5-7 äíåé ëèõîðàäêà ìîæåò íîñèòü íåïðàâèëüíûé õàðàêòåð, çàòåì óñòàíàâëèâàåòñÿ ëèõîðàäêà ñ òèïè÷íûì ÷åðåäîâàíèåì ïðèñòóïîâ ÷åðåç äåíü. Äëÿ ïðèñòóïà ñâîéñòâåííà ÷åòêàÿ ñìåíà ñòàäèé îçíîáà, æàðà è ïîòà. Ïåðèîä æàðà äëèòñÿ 2 — 6 ÷, ðåæå 12 ÷ è ñìåíÿåòñÿ ïåðèîäîì ïîòåíèÿ. Îáùàÿ ïðîäîëæèòåëüíîñòü áîëåçíè ñîñòàâëÿåò 2-3 ãîäà.
Ìàëÿðèÿ îâàëå. Ïî ìíîãèì êëèíèêî-ïàòîãåíåòè÷åñêèì ïðèçíàêàì ñõîäíà ñ ìàëÿðèåé òðåõäíåâíîé, íî îòëè÷àåòñÿ áîëåå ëåãêèì òå÷åíèåì. Ìèíèìàëüíûé èíêóáàöèîííûé ïåðèîä 11 äíåé, ìîæåò èìåòü ìåñòî äëèòåëüíàÿ èíêóáàöèÿ, êàê ïðè òðåõäíåâíîé — 6 — 12 — 18 ìåñÿöåâ. Ïðèñòóïû ëèõîðàäêè íàñòóïàþò ÷åðåç äåíü è â îòëè÷èå îò 3-õ äíåâíîé ìàëÿðèè âîçíèêàþò ïðåèìóùåñòâåííî â âå÷åðíåå âðåìÿ. Äëèòåëüíîñòü áîëåçíè ñîñòàâëÿåò 3-4 ãîäà (â îòäåëüíûõ ñëó÷àÿõ äî 8 ëåò).
×åòðûðåõäíåâíàÿ ìàëÿðèÿ. Îòíîñèòñÿ ê äîáðîêà÷åñòâåííûì âèäàì ìàëÿðèéíîé èíôåêöèè. Èíêóáàöèîííûé ïåðèîä ñîñòàâëÿåò 25 — 42 äíÿ, ïîñëå ÷åãî âîçíèêàþò ïðèñòóïû ëèõîðàäêè ñ ÷åòêèì ÷åðåäîâàíèåì ÷åðåç 2 äíÿ. Ñïëåíîãåïàòîìåãàëèÿ âûðàæåíà ñëàáî, àíåìèÿ ðàçâèâàåòñÿ â ðåäêèõ ñëó÷àÿõ. Ýòà ôîðìà îòëè÷àåòñÿ íèçêîé ïàðàçèòåìèåé (äàæå âî âðåìÿ îñòðûõ ïðîÿâëåíèé) è äëèòåëüíûì òå÷åíèåì (îò 4 — 5 äî 40 — 50 ëåò).
Òðîïè÷åñêàÿ ìàëÿðèÿ. Ìèíèìàëüíàÿ ïðîäîëæèòåëüíîñòü èíêóáàöèîííîãî ïåðèîäà ñîñòàâëÿåò 7 äíåé, êîëåáàíèÿ äî 10 — 16 ñóòîê. Õàðàêòåðíû ïðîäðîìàëüíûå ÿâëåíèÿ â êîíöå èíêóáàöèîííîãî ïåðèîäà: íåäîìîãàíèå, óñòàëîñòü, ãîëîâíàÿ áîëü, áîëè â ñóñòàâàõ, òîøíîòà, ïîòåðÿ àïïåòèòà, ÷óâñòâî ïîçíàáëèâàíèÿ. Ó áîëüíûõ òðîïè÷åñêîé ìàëÿðèåé ÷àñòî îòñóòñòâóþò òèïè÷íûå äëÿ ìàëÿðèè ñèìïòîìû ïðèñòóïà: íåò èëè ñëàáî âûðàæåí îçíîá, ëèõîðàäî÷íûé ïåðèîä äëèòñÿ äî 30 — 40 ÷àñîâ, òåìïåðàòóðà ïàäàåò áåç ðåçêîãî ïîòîîòäåëåíèÿ, âûðàæåíû ìûøå÷íûå è ñóñòàâíûå áîëè. Îòìå÷àþòñÿ öåðåáðàëüíûå ÿâëåíèÿ — ãîëîâíàÿ áîëü, ñïóòàííîñòü ñîçíàíèÿ, áåññîííèöà, ñóäîðîãè, íåðåäêî ðàçâèâàåòñÿ ãåïàòèò ñ õîëåìèåé, âîçíèêàþò ïðèçíàêè ðåñïèðàòîðíîé ïàòîëîãèè (ÿâëåíèÿ áðîíõèòà, áðîíõîïíåâìîíèè); äîâîëüíî ÷àñòî âûðàæåí àáäîìèíàëüíûé ñèíäðîì (áîëè â æèâîòå, òîøíîòà, ðâîòà, äèàðåÿ); íàðóøàåòñÿ ôóíêöèÿ ïî÷åê. Äëèòåëüíîñòü òðîïè÷åñêîé ìàëÿðèè îò 6 ìåñ. äî 1 ãîäà.
Ñìåøàííàÿ ìàëÿðèÿ.  ýíäåìè÷íûõ ïî ìàëÿðèè ðàéîíàõ âñòðå÷àåòñÿ îäíîâðåìåííîå çàðàæåíèå íåñêîëüêèìè âèäàìè ïëàçìîäèåâ. Ýòî ïðèâîäèò ê íåòèïè÷íîìó òå÷åíèþ áîëåçíè, çàòðóäíÿåò äèàãíîñòèêó.
Òàêîå ðàçíîîáðàçèå îðãàííûõ ñèìïòîìîâ çàòðóäíÿåò äèàãíîñòèêó, ÿâëÿåòñÿ ïðè÷èíîé îøèáî÷íûõ äèàãíîçîâ.
Ïðîôèëàêòèêà ìàëÿðèè
Ïðîôèëàêòèêà ìàëÿðèè ïðîâîäèòñÿ ïóòåì ïðèåìà àíòèìàëÿðèéíûõ ïðåïàðàòîâ ëèöàìè, âûåçæàþùèìè â çîíû, ãäå ðàñïðîñòðàíåíà ìàëÿðèÿ è îñóùåñòâëÿþòñÿ ìåðîïðèÿòèÿ ïî çàùèòå îò êîìàðîâ. Ïðèåì ïðåïàðàòà ñëåäóåò íà÷àòü çà íåäåëþ äî âûåçäà â î÷àã, ïðîäîëæàòü âåñü ïåðèîä ïðåáûâàíèÿ â î÷àãå è â òå÷åíèå 4 íåä ïîñëå âûåçäà èç î÷àãà.
Äëÿ çàùèòû îò óêóñîâ êîìàðîâ â ìåñòàõ, ãäå ðàñïðîñòðàíåíà ìàëÿðèÿ, ñëåäóåò ñïàòü â êîìíàòàõ, äâåðè è îêíà êîòîðûõ çàòÿíóòû ñåòêîé, èëè ñïàòü ïîä ñåò÷àòûì ïîëîãîì, æåëàòåëüíî ïðîïèòàííûì èíñåêòèöèäîì.
Äëÿ ïåðñîíàëüíîé çàùèòû òàêæå ýôôåêòèâíû çàêðûòàÿ îäåæäà è ðåïåëëåíòû.
Источник
Малярия – это серьезное заболевание, иногда заканчивающееся смертельным исходом. У людей, заразившихся ею, как правило, возникают тяжелые симптомы, среди которых озноб, лихорадка, гриппоподобные состояния. Заболевание малярия имеет большую вероятность летального исхода. Тем не менее, своевременное и правильное лечение может это предотвратить. Возбудителем малярии является плазмодий, живущий в организме определенного вида комара, который питается кровью человека. Ниже этот вопрос будет рассмотрен более подробно. Информацию о лечении и профилактике болезни вы найдете в данной публикации.
История
Симптомы малярии были описаны еще в древних китайских медицинских сочинениях. Несколько характерных признаков болезни, которая позже была названа малярией, найдены в произведении императорского доктора Нэй Цзин «Каноны медицины». Этот недуг был широко известен в Греции уже в 4 веке до н.э., в то время он стал причиной высокой смертности населения. Основные симптомы отмечал Гиппократ и другие философы и врачи древности. Индусский врач Сусрута, мыслитель и приверженец Аюрведы, в своем трактате также упоминал о симптомах малярии и рассказывал об их появлении после укусов некоторых насекомых. Некоторые римские писатели связывали малярию с болотами.
Пытливые умы человечества всегда искали способы излечения от всевозможных недугов. К каким только методам не прибегали для терапии малярии в древние времена: кровопускание, ампутация укушенной конечности, использование опийных средств… Привлекали даже астрологов, которые связывали периодичность возникновения малярийных лихорадок с астрономическими явлениями и положением звезд на небе. Многие обращались к колдовству. Ученый Альберт Магнус, доминиканец, предлагал лечить малярию путем съедания маленьких булочек, приготовленных из муки и мочи больного человека, а также выпивая напиток, в состав которого входили коньяк, кровь зараженного и перец.
Древнегреческий врач Гален, который работал в Риме, предполагал, что рвота, которая появляется при малярии, является попыткой организма выгнать яды наружу, а кровопускание ускоряет излечение. Эти принципы главенствовали в медицине на протяжении пятнадцати сотен лет. Бесчисленное множество больных малярией было подвергнуто кровопусканию и принудительному очищению желудка и кишечника посредством клизмы и рвоты. Это приводило к катастрофическим результатам: люди умирали от анемии и обезвоживания, а также от разрушительных симптомов малярии в еще более короткие сроки.
В Китае во 2 веке до н.э. в трудах медиков было описано растение артемизия, или сладкая полынь, которое применяли в качестве средства от малярии. Интересно, что в 1971 году китайские ученые выделили из него активный ингредиент — артемизин. Во время войны во Вьетнаме проводились активные работы по изучению противомалярийных свойств сладкой полыни. Экстрактом растения кормили лабораторных мышей и крыс, инфицированных штаммами малярии. Артемизинин оказался достаточно эффективным, так же, как хинин и хлорохин. Производные этого вещества сегодня входят в состав мощных и эффективных противомалярийных препаратов.
Вид плазмодия, вызывающий развитие малярии, впервые был обнаружен французским медиком и ученым Лавераном в конце 19 века. Русские исследователи внесли огромный вклад в изучение болезни и разработку методов ее устранения. Среди этих ученых стоит отметить Е.И. Марциновского, В.А. Данилевского, С.П. Боткина. В периоды Первой и Второй мировых войн были отмечены всплески заболеваемости малярией.
Из двухста существующих видов паразитических простейших рода Плазмодиум малярию вызывают как минимум десять. Среди них P. ovalecurtisi, P. wallikeri, P. vivax, P. malariae, P. knowlesi. Наиболее тяжелую и опасную в плане смертности малярию вызывают микроорганизмы P. knowlesi и P. falciparumand. Инфекция, приводящая к развитию болезни, передается исключительно комарами рода Анофелес. Заражение малярией становится более вероятным во время активных поездок по всему миру, особенно в отдаленные эндемические районы планеты, а также при взаимодействии человека с дикими животными.
Факты
Малярия – это болезнь, вызываемая паразитическими простейшими плазмодиями, которые заражают в среднем 200 миллионов человек в год по всему земному шару. В результате по этой причине происходит 500 000 смертей. Возбудитель малярии попадает в организм при укусах малярийных комаров. Что происходит далее? Паразит малярии проходит сложный жизненный цикл в теле комара, а затем – в теле инфицированного. Цикл повторяется, если комар укусит человека, который уже заражен, и в его крови присутствует паразит, вызывающий заболевание «малярия». Фото возбудителя представлено ниже.
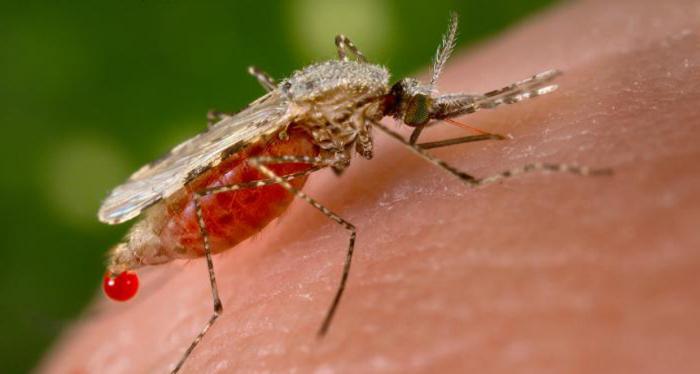
Районами с самой высокой смертностью от этого заболевания являются Африка, Азия, Центральная и Южная Америка. Малярия – болезнь, поражающая очень большое количество людей, посещающих эти области. В странах Африки южнее Сахары большинство заболевших (86%) – это дети в возрасте до 5 лет. Около 40% мирового населения находится в группе риска заражения. Инкубационный период составляет от одной до трех недель. Некоторые люди могут стать носителями так называемых спящих паразитов. В этом случае активация инфекции может произойти спустя несколько месяцев или даже лет после того как плазмодии малярии попадут в организм.
Признаки
Малярия – болезнь, симптомы которой включают озноб, лихорадку, головные и мышечные боли. У некоторых больных наблюдаются тошнота, рвота, кашель и диарея. Состояние лихорадки повторяется каждые один, два или три дня – это самое типичное проявление малярии. Дрожь и ощущение холода сменяются так называемой горячей стадией, для которой характерны высокая температура, судороги, головные боли и рвота.
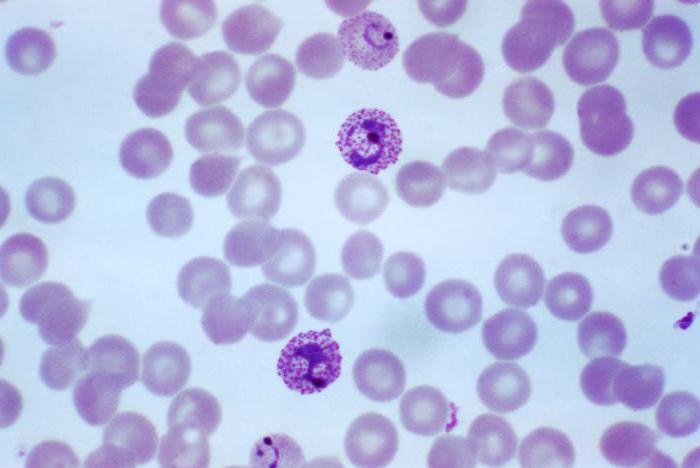
Осложнения нередко являются признаками такой формы недуга, как тропическая малярия. Из-за разрушения красных кровяных телец и клеток печени может наблюдаться желтуха кожи и белков глаз, а также понос и кашель. В более редких случаях появляется сыпь на теле в виде зудящих красноватых папул. По таким признакам определяется малярия. Фото переносчика недуга представлено выше.
Тяжелые формы, например, если возбудителем малярии является Plasmodium falciparum, сопровождаются такими проблемами, как:
- кровотечения;
- печеночная и почечная недостаточность;
- шок и кома;
- поражение центральной нервной системы.
Без своевременного лечения эти симптомы нередко приводят к смерти.
Как она передается?
Итак, рассмотрим подробнее, как возбудитель малярии попадает в организм и развивается в нем. Жизненный цикл малярийного паразита Plasmodium является сложным, микроорганизм имеет двух хозяев – это человек и малярийный комар. Как было сказано выше, заболевание передается посредством укуса насекомого, при котором паразит попадает непосредственно в кровь.
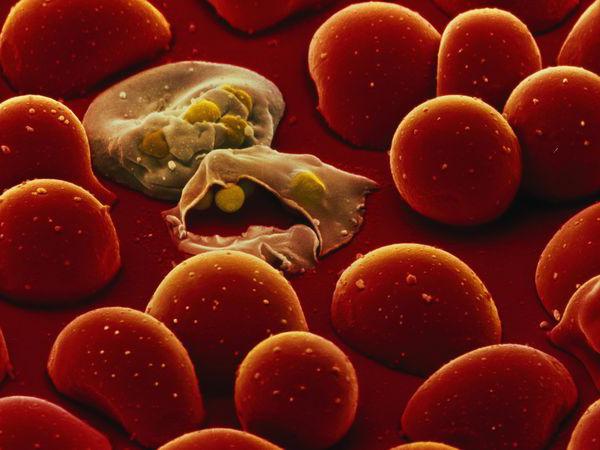
Спорозоиты (незрелые плазмодии) путешествуют по кровеносному руслу человека и попадают в печень. Там они созревают и заражают красные кровяные клетки – эритроциты, внутри которых развиваются до тех пор, пока больного снова не укусит переносчик малярии – комар. Попадая в тело насекомого, плазмодии проникают в его слюнные железы, и при очередном укусе в виде спорозоитов снова начинают свой жизненный цикл в крови человека.
Процессы развития таких видов, как P. ovale и P. vivax, могут быть еще более сложными и включать образование неактивных форм – гипнозоитов, которые нередко остаются неактивными на протяжении нескольких недель и даже лет. В организме малярийного комара плазмодии проходят половой период своего жизненного цикла, а в теле человека возбудитель пребывает в бесполой фазе, которая также называется шизогонией. Поэтому цикл развития плазмодия в красных кровяных клетках носит название эритроцитарной шизогонии.
Как передается инфекция? Ее источниками являются самки малярийных комаров и зараженный человек (как больной, так и носитель). Стоит отметить, что малярия – это заболевание, которое не передается среди людей ни бытовым, ни воздушно-капельным путем. Заражение может произойти только в случае попадания крови больного в организм здорового человека.
Особенности диагностики
При появлении вышеперечисленных симптомов, особенно после путешествий, рекомендуется сдать анализы на наличие малярийного плазмодия. Проявления многих заболеваний могут напоминать симптомы малярии. Это, например, желтая лихорадка, брюшной тиф, грипп, холера, корь и туберкулез. Поэтому врач должен знать историю поездок заболевшего человека, чтобы назначить проведение необходимых анализов.
Диагностика малярии в первую очередь включает проведение классического и наиболее часто используемого теста – это изучение мазка крови на предметном стекле, при котором используется окрашивающий индикатор, указывающий на присутствие паразитов внутри красных кровяных телец. Несмотря на то что этот тест считается достаточно простым, правильность результатов во многом зависит от технического мастерства лаборанта, который подготавливает и рассматривает препараты крови под микроскопом.

Другие тесты, которые могут помочь в диагностике недуга:
- иммунологические анализы;
- полимеразная цепная реакция.
Лечение
Особенности терапии зависят от нескольких факторов:
- вид плазмодия, попавшего в организм;
- клиническая ситуация пациента, например, лечение будет разным для взрослого, ребенка и беременной женщины, для тяжелой и легкой формы недуга;
- лекарственная чувствительность возбудителя.
Последний фактор зависит от географической области, в которой была получена инфекция. Дело в том, что различные районы мира имеют разные виды малярийных плазмодиев, которые устойчивы к определенным препаратам. Средства от малярии могут быть подобраны правильно врачом, который знаком с информацией из протоколов лечения малярии в разных странах мира. Люди, зараженные видом возбудителя P. falciparum, могут умереть без своевременного начала лечения, поэтому терапевтические меры должны быть приняты немедленно.
Легкие формы малярии лечатся пероральными препаратами. Сложные симптомы, такие как тяжелая анемия, нарушения сознания, кома, отек легких, почечная недостаточность, острый респираторный синдром, диссеминированное внутрисосудистое свертывание крови, спонтанные кровотечения, ацидоз, присутствие гемоглобина в моче, желтуха и генерализованные судороги, требуют внутривенного введения лекарственных средств.
Как избавиться от малярии с помощью медикаментозных препаратов? Лечение недуга лекарствами не всегда проходит успешно. Средство «Арален» является эффективным против всех плазмодиев, за исключением устойчивых к его активному действующему веществу штаммов паразита, например, Plasmodium ovale. Для борьбы с резистентными к хлорохину разновидностями малярии могут применяться следующие варианты медикаментозного лечения:
- Хинина сульфат в сочетании с антибиотиками «Доксициклин» или «Тетрациклин».
- Препараты «Клиндамицин» или «Маралон».

Лечение малярии в большинстве случаев основано на шаблонных схемах, принятых для того или иного региона. Например, возбудитель P. falciparum, приобретенный в странах Ближнего Востока, чувствителен к хлорохину, но если заражение этой же разновидностью малярии произошло в Африке, то данное вещество может не принести положительных результатов в лечении.
Современные ученые разработали схемы терапии, основанные на сочетании препаратов с производными активного противомалярийного соединения — артемизина. Примеры комбинированных лекарственных средств:
- «Артезунат-Амодиахин».
- «Артесунат-Мефлохин».
- «Дигидроартемизин-Пиперахин».
Разработка новых средств лечения малярии осуществляется постоянно, что связано с увеличением количества устойчивых к медикаментам штаммов плазмодия. Одним из перспективных соединений в создании действенных лекарств от малярии является спироиндолон, который оказался эффективным против разновидности возбудителя P. falciparum в ряде экспериментов.

Препарат «Примахин» может быть использован для лечения форм малярии, возбудители которых длительное время находились в неактивном состоянии в печени. Это может предотвратить тяжелые рецидивы болезни. Беременным женщинам не стоит принимать «Примахин». Противопоказан данный препарат и людям, которые страдают дефицитом глюкозо-6-фосфатдегидрогеназы. По этой причине средство не назначается до тех пор, пока диагностический скрининг-тест не исключит наличие этой проблемы. В некоторых странах помимо пероральных и инъекционных форм лекарств используются и суппозитории.
Заболевание в период вынашивания ребенка
Малярия – это серьезная угроза для беременной женщины и плода. Инфекция значительно повышает риск преждевременных родов и мертворождения. Статистика показывает, что в Африке к югу от Сахары до 30% детей умирает от малярии ежегодно. Поэтому все беременные женщины, которые живут в опасных районах или планируют поездку туда, должны обязательно проконсультироваться с врачом и принимать назначенные им препараты, например, «Сульфадоксин-пириметамин». Это необходимая профилактика малярии, позволяющая избежать заражения.
Лечение заболевания у женщин, ожидающих ребенка, производится по стандартной схеме, рассмотренной выше. Однако такие препараты, как «Примахин», «Тетрациклин», «Доксициклин» и «Галофантрин», не рекомендуются в связи с потенциальной опасностью для плода.
Заболевание у детей
Профилактика малярии обязательна для всех детей, включая младенцев, живущих или какое-то время находящихся в районах распространения этого недуга. В качестве превентивных могут выступать следующие средства: «Хлорохин» и «Мефлохин».
Очень важно использовать правильную дозировку для ребенка, которая зависит от его возраста и веса. Все родители перед поездкой с малышом в страны, входящие в группу риска, должны проконсультироваться со специалистом в области детских инфекционных заболеваний по поводу лечения и профилактики рассматриваемого недуга. Так как передозировка противомалярийного препарата может оказаться смертельной, все лекарства необходимо хранить в недосягаемом для детей месте, например, в плотно закрытых контейнерах.
Профилактика заражения
Если человек намерен поехать в области, где распространена малярия, прежде всего он должен выяснить, какие средства и в каких дозировках нужно принимать для предотвращения инфицирования. При этом рекомендуется начать прием этих препаратов за две недели до предполагаемой поездки, во время пребывания в стране и на протяжении месяца после возвращения из путешествия. В настоящее время прививка от малярии не создана, однако ведутся интенсивные исследования, вакцина находится в стадии разработки.
По возможности избегайте посещения стран с высоким процентом инфицированных, в противном случае профилактика малярии обязательна – это может уберечь ваше здоровье и спасти жизнь. Если вы – путешественник, старайтесь всегда быть в курсе того, в каких местах отмечаются вспышки заболеваемости в настоящее время. Переносчик малярии может приземлиться на кожу человека в любое время суток, но большинство укусов приходится на ночь. Насекомые также наиболее активны на рассвете и в сумерках. Избегайте пребывания на открытом воздухе в эти часы. Профилактика заражения очень важна, учитывая то, что прививка от малярии не создана.

Носите соответствующую одежду – надевайте брюки, рубашки с длинным рукавом, высокую закрытую обувь вместо открытых сандалий, а также шляпы. Заправляйте одежду в брюки. Используйте инсектицидные репелленты, например, можно порекомендовать средство «Перметрин», которым обрабатывается одежда и снаряжение. Запомните, что хорошие средства содержат до пятидесяти процентов диэтилтолуамида. Москитные сетки особенно необходимы, когда помещение не проветривается, например, отсутствует кондиционер. Обрабатывайте их аэрозольными репеллентами. Также рекомендуется применять противомоскитные спирали.
Вакцина
В настоящее время не существует доступных вакцин от малярии. Однако за последние несколько лет исследователи добились хороших результатов с экспериментальными вакцинами. Новейшие крупные клинические испытания с участием детей из восьми африканских стран, спонсируемые фондом Билла Гейтса, показали, что изучаемый препарат оказался эффективным в половине случаев. Многие другие эксперименты также стали успешными и пророчат надежную защиту от описанного недуга в ближайшем будущем. Специалисты говорят о том, что вакцина от малярии появится в течение 3-10 лет. Предполагаемое действие основано на прерывании жизненного цикла паразита с помощью препарата протеина, ко
