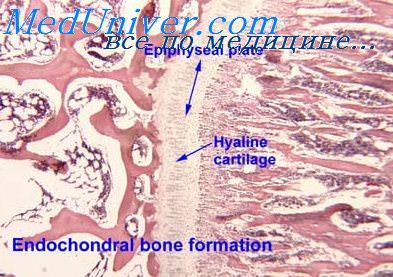
Лечение лучевой болезни пересадкой костного мозга
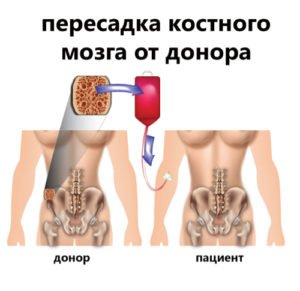
Трансплантация костного мозга при острой лучевой болезни. Селезенка при поражении радиациейКак известно, в мировой практике имелось несколько попыток применить трансплантацию костного мозга для лечения острой лучевой болезни у человека [Куршаков Н. А. и др., 1962; Воробьев А. И. и др., 1973; Mathe G. et al., 1959]. Четырем, больным, подвергшимся действию радиации в больших дозах, пересадка костного мозга принесла значительное улучшение. Через месяц после пересадки была отмечена активная пролиферация кроветворных клеток костного мозга, источником которой, по-видимому, были кроветворные клетки донора. Число эритроцитов, образованных из костного мозга донора, значительно превышало число введенных эритробластов, что свидетельствует о полноценном делении клеток. Еще у двух больных после пересадки им костного мозга на 8-й день лучевой болезни в собственном костном мозге донорских клеток не обнаружено. Миелопоэз восстановился за счет клеток реципиента. Еще одни случай пересадки клеток костного мозга при тяжелом лучевом поражении не предотвратил смертельного исхода [Куршаков Н. А. и др., 1962]. При микроскопическом исследовании костного мозга погибшего обнаружено небольшое число клеток крови без наличия зрелых форм, значительное число ретикулярных и плазматических клеток, полнокровие и плазматическое пропитывание стромы [Краевский Н. А., Иванов А. Е., 1962].
Селезенка при поражении радиациейИзменения селезенки при острой лучевой болезни изучены так же подробно, как и изменения костного мозга. В наиболее типичной и отчетливой форме они наблюдаются после облучения в минимальной смертельной дозе. В начале заболевания отмечается уменьшение селезенки Она становится бледной и более плотной. Микроскопически к концу 2-х суток после облучения на месте фолликулов обычно бывает видно большое количество распавшихся лимфоцитов и клеточный детрит. В красной пульпе обнаруживается полнокровие синусоидов, кровоизлияния, кровяной пигмент, не дающий положительной реакции образования берлинской лазури, но содержащий железо и большое количество нейтрофильных лейкоцитов. Распад лимфоцитов начинается с центральных частей лимфатических фолликулов и постепенно распространяется на всю белую пульпу. По мнению большинства исследователей, убыль лимфоцитов происходит главным образом за счет малых лимфоцитов и бластных форм в зародышевых центрах, которые, как известно, содержат В-лимфоциты. В последних первые признаки дегенерации появляются уже через 30 мин после облучения. Тем: не менее 12% средних лимфоцитов сохраняются даже при облучении в сверхсмертельных дозах, превышающих 600 Р. Существенно, что Т-лимфоциты в селезенке более устойчивы к действию ионизирующего излучения, чем В-лимфоциты, тогда как в лимфатических узлах, тимусе и периферической крови оба вида клеток обладают одинаковой радиочувствительностью. Уже в скрытом периоде острой -лучевой болезни В-лимфоциты селезенки теряют способность к розеткообразованшо, которая сохраняется в это время у Т-лимфоцитов [Durun S. К., Zengozian N., 1978]. Тем не менее Т-лимфоциты облученного организма тоже теряют келерную функцию [Makidono R. et al., 1978]. Облучение уменьшает число иммуноглобулиновых рецепторов на поверхности мембран лимфоцитов [Facchini A. et al., 1977J. По радиочувствительности лимфоциты располагаются в следующем порядке: тимоциты > В-клетки > Т-клеткн, задерживающиеся в селезенке, > Т-клетки лимфатических узлов [Ярилнп А. А., 1978]. — Также рекомендуем «Гибель лимфоцитов при острой лучевой болезни. Гистология селезенки при поражении радиацией» Оглавление темы «Радиационное поражение костного мозга, сердца»: |
Источник
Терапия костным мозгом при лучевой болезни представляет собой операцию трансплантации костномозговых клеток облученному реципиенту. Различают 4 вида трансплантации: аутотрансплантация, когда пересаживают клетки тому же индивидууму, от которого они взяты; изотрансплантация, если донор и реципиент генетически идентичны (однояйцевые близнецы у людей и животных или особи одной чистой линии животных); гомотрансплантация, если донор и реципиент генетически различны, но принадлежат к одному биологическому виду; гетеротрансплантация — пересадка клеток, взятых от другого вида (например, пересадка мыши клеток крысы).
Лечебное действие трансплантаций костного мозга находится в прямой зависимости от того, какая из данных видов операций осуществляется. Ауто- и изотрансплантации обеспечивают высокий терапевтический эффект при дозах облучения сублетальных, летальных, а также превышающих в 1,5— 2 раза минимальные абсолютно смертельные. Гомо- и гетеротрансплантации не оказывают положительного влияния при сублетальных облучениях, содействуют восстановлению кроветворения при абсолютно смертельных дозах радиации, но часто сопровождаются осложнениями вследствие развития иммунологического конфликта между пересаженными клетками и реципиентом. Это осложнение, получившее название вторичной гомологической болезни, в ряде случаев оказывается смертельным и объясняется иммунологической агрессией трансплантата против реципиента.
Ведущим механизмом лечебного действия трансплантаций костного мозга является приживление и размножение в облученном организме кроветворных клеток донора. Лишь жизнеспособные клетки обеспечивают лечебный эффект. При этом количество трансплантированных клеток должно быть относительно невелико. Так, например, для спасения 100% летально облученных мышей достаточно пересадить 1 млн. (106) изологичных ядерных клеток; для крыс эта доза составляет около 100 млн. (1—10X107) клеток; для человека — несколько миллиардов (1—10X109) клеток. Чтобы получить такое количество костномозговых клеток у человека-донора, необходимо пунктировать по крайней мере в 10—20 точках костной системы (рукоятка и тело грудины, подвздошная кость, ребра, плечевой отросток лопатки, остистые отростки позвонков), извлекая из каждой точки по 5—10 мл пунктата.
Наилучшее приживление и оптимальный терапевтический эффект наблюдаются при внутривенном введении клеток, меньший — при внутрикостном, еще меньший — при внутрибрюшинном. По данным эксперимента, оптимальным сроком для трансплантации является интервал в 24 часа после лучевого воздействия. Чем позже после этого срока осуществляется костномозговая терапия, тем ниже ее эффект. Клинический опыт показывает, что у человека к пересадке костного мозга следует прибегать лишь при неэффективности симптоматической терапии.
Консервирование при —79° в глицерине или диметилсульфоксиде позволяет сохранять жизнеспособность костномозговых клеток в течение нескольких месяцев и даже лет. Применение замороженного костного мозга в клинике открывает возможность использования собственного (аутологичного) материала, изъятого до облучения. Такой метод перспективен в борьбе с лучевыми осложнениями при лучевой терапии опухолей и других заболеваний. Весьма актуальным является организация хранения консервированного костного мозга людей, которые могут по роду своей деятельности подвергнуться облучению в больших дозах (персонал, обслуживающий реакторы и источники большой мощности, космонавты при дальних и длительных полетах и др.). При несчастном случае аутотрансплантация костного мозга, изъятого до облучения, является лучшим на сегодняшний день способом лечения острой лучевой болезни. При местном или неравномерном облучении в эксперименте эффективным оказывается внутривенное введение костного мозга, извлеченного из необлученных участков костной системы пострадавшего животного (эффект Г. С. Стрелина, 1962). Эта операция содействует расселению непораженных клеток в облученном организме.
Пересадка клеток от однояйцевого идентичного близнеца столь же эффективна, как и аутотрансплантация или изотрансплантация у животных. Гомотрансплантации костного мозга от постороннего донора, даже совместимого по группам крови (AB0, Резус и пр.), нельзя рекомендовать для широкого применения в клинике. Временное восстановление кроветворения за счет трансплантированных клеток в большинстве случаев сменяется активной иммунологической реакцией трансплантата против реципиента. Иммунологический конфликт при вторичной гомологической болезни сопровождается нарушениями кроветворения, геморрагиями, диареей, истощением, дерматитами, снижением антиинфекционной защиты организма. Поэтому гомотрансплантации костного мозга облученным реципиентам должны проводиться в специализированных учреждениях, в условиях асептики не только во время операции, но и в течение всего времени пребывания больного в клинике. Необходимо наблюдение за судьбой пересаженных клеток посредством специальных цитологических или иммунологических методик. Важно стремиться к тому, чтобы происходило временное приживление чужеродного костного мозга, замещающего собственное кроветворение на период его декомпенсации.
Источник
 Что такое пересадка костного мозга? Трансплантация костного мозга (ТКМ) это способ лечения определенных болезней, при которых пациенту вводятся заранее заготовленные стволовые клетки. Данная процедура является относительным новшеством в медицинской практике, позволяющим излечить самые сложные, неизлечимые и смертельно опасные заболевания.
Что такое пересадка костного мозга? Трансплантация костного мозга (ТКМ) это способ лечения определенных болезней, при которых пациенту вводятся заранее заготовленные стволовые клетки. Данная процедура является относительным новшеством в медицинской практике, позволяющим излечить самые сложные, неизлечимые и смертельно опасные заболевания.
Впервые с положительным исходом она была проведена в Америке, в 1968 году. Со временем методы пересадки существенно модернизировались, расширяя круг болезней, которые отступали после ее применения.
В современных условиях, пересадка костного мозга уже каждый день позволяет достичь успеха в продлении жизни свыше 1000 людей. При таких заболеваниях, как лимфома, лейкемия, сложная форма анемии, злокачественные образования различного генеза, патологии аутоиммунного характера, указанная процедура является практически единственным спасением.
Узнайте стоимость пересадки костного мозга в клиниках
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Что есть костный мозг? Показания к операции
Чтобы понять колоссальную роль костного мозга в жизнедеятельности человека, обратимся к его «функциональным обязанностям». Ежедневно наш организм должен непрерывно вырабатывать приблизительно пятьсот миллиардов кровяных клеток, и этот процесс возложен на работу костного мозга. Таким образом, данный орган является ключевым компонентом в деятельности кроветворной системы, отвечающей за формирование новых иммунных клеток.
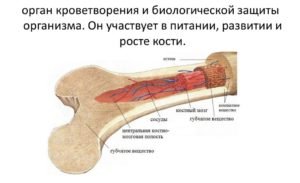
Костный мозг по своей структуре представляет собой «жидкое» вещество, расположенное в полости костей и содержащее в себе множество стволовых клеток, которые и являются объектом пересадки при рассматриваемой процедуре. Время трансплантации костного мозга занимает от одного до двух часов. Длительным процессом является период подготовки к операции и пост трансплантационный этап приживления костной ткани.
Ведущие клиники в Израиле
Пересадка костного мозга проводится при таких заболеваниях как:
- Онкология различного генеза (саркома, рак крови (лейкоз), спинного мозга и легких, миеломная болезнь, лимфомы, рак груди и мужских половых желез);
- Анемия апластическая (тяжелая болезнь, при которой нарушается функция кроветворной системы костного мозга и его способность к выработке клеток крови);
- Наследственные анемические патологии (анемия Кули или талассемия – снижение синтеза пептидов, являющихся элементами гемоглобина, серповидная анемия –врожденное нарушение структуры белка гемоглобина);
- Мукополисахаридоз I типа (МПС I)и мукополисахаридоз типа I-Н (синдром Гурлер) – генетическая патология, связанная с нарушением расщепления вредных ферментов и накопления их в организме;
- Аплазия лимфоцитарная, тяжелый комбинированный иммунодефицит, синдром Вискотта–Олдрича. Все эти болезни связанны с дисфункцией работы лимфоцитов в различной степени.
Кроме перечисленного, пересадка костного мозга показана для регенерации ткани хряща при заболеваниях суставов (артрозы, остеопорозы и др.). В отдельных случаях применяется хирургический метод, т.н. спондилодез, сращивающий позвонки посредством трансплантации костной ткани. Этот вид операции проводится на позвоночнике путем осуществления на коже небольшого надреза между позвонками скальпелем.
Процедура пересадки костного мозга предусматривает изъятие у донора гемопоэтических стволовых клеток и их пересадку в другой организм с последующей выработкой ими новых кровеносных клеток – тромбоцитов, эритроцитов и лейкоцитов.
Трансплантация костного мозга противопоказана беременным женщинам.
Какие виды пересадки костного мозга известны медицине?
 На сегодняшний день, выбор разновидности пересадки костного мозга зависит от того, насколько эффективной была консервативная терапия, какая выносливость у пациента исходя из возрастной категории, какие сопутствующие заболевания имеет больной и как быстро необходимо провести процедуру пересадки. Среди практикующих способов можно выделить три вида проведения процедуры трансплантации костной ткани.
На сегодняшний день, выбор разновидности пересадки костного мозга зависит от того, насколько эффективной была консервативная терапия, какая выносливость у пациента исходя из возрастной категории, какие сопутствующие заболевания имеет больной и как быстро необходимо провести процедуру пересадки. Среди практикующих способов можно выделить три вида проведения процедуры трансплантации костной ткани.
- Аутотрансплантация (аутологичная трансплантация). Данный метод предусматривает использование собственных стволовых клеток больного в том случае если костный мозг еще не был поврежден. Специалисты производят взятие кроветворных клеток, подвергают их заморозке, проводят курс химической терапии в больших дозах и после вводят размороженные клетки в пораженный участок. Подобный вариант процедуры применим при нейробластоме (опухоль симпатической нервной системы злокачественной этиологии) и лимфоме. При проведении такого варианта лечения необходим контроль над тем, чтобы число вводимых стволовых клеток было достаточным для приживления ткани, а раковые клетки не вызывали рецидива;
- Изотрансплантация (сингенная трансплантация).При такой процедуре осуществляется забор клеток у человека с аналогичным набором ген – однояйцевые близнецы, что полностью нейтрализует риск возникновения постпересадочных последствий, в виде иммунологических реакций;
- Аллотрансплантация (аллогенная трансплантация). В данном случае объектом пересадки становятся стволовые клетки донора. Чем опасна такая разновидность? В отличие от других двух процедур, данный способ более сопряжен с рисками различных постоперационных реакций, в числе которых, отторжение трансплантационной ткани либо РТПХ, когда пересаженные клетки начинают атаковать клетки организма получателя, иммунитет которого полностью подавлен в связи с отсутствием собственной кроветворной ткани. Такой вид операции применяется больным раком крови и апластической анемией.
Наряду с указанными процедурами пересадки, применяется также трансплантация сниженной интенсивности (не миелоаблативная аллогенная трансплантация), не требующая сложных подготовительных мероприятий. В этом случае клетки реципиента начинают замещаться пересаженными на протяжение многих месяцев, не вызывая радикальных реакций и процессов. Обычно, такая операция применяется в отношении старых людей, больных тяжелой формой других заболеваний, инфекционных больных со слабой иммунной системой. Период реабилитации длится недолго.
Как подбирается донор?
 Успешность операции по пересадке костного мозга практически на 90% зависит от грамотно подобранных донорских клеток. По этой причине выбор стволовых клеток для пересадки должен исходить из фактора совместимости. Пациент и донор должны иметь аналогичный набор HLA-молекул (антигены гистосовместимости), который выявляется в ходе сдачи анализов и проведения процедуры типирования. Такая сочетаемость наблюдается у родных по крови (братья и сестры – 25%) и у однояйцевых близнецов (100%).
Успешность операции по пересадке костного мозга практически на 90% зависит от грамотно подобранных донорских клеток. По этой причине выбор стволовых клеток для пересадки должен исходить из фактора совместимости. Пациент и донор должны иметь аналогичный набор HLA-молекул (антигены гистосовместимости), который выявляется в ходе сдачи анализов и проведения процедуры типирования. Такая сочетаемость наблюдается у родных по крови (братья и сестры – 25%) и у однояйцевых близнецов (100%).
Однако, трансплантация может быть успешной и в случае если донор и пациент имеют частичную совместимость, при этом, их HLA-белки должны быть идентичны, хотя бы на пятьдесят процентов. Название процедуры – гаплоидентичная.
Важно: Чтобы быстро и правильно найти подходящего донора необходимо максимально расширить поиск кандидатов. Содействие в их подборе оказывают специализированные донорские программы. На сегодняшний день, в России такие программы отсутствуют, в связи, с чем пациенты пользуются иностранными проектами. Необходимо знать, что при выборе донора, существенное значение имеет расовый и этнический фактор реципиента и донора, так как гистосовместимость лиц с разных континентов очень редко совпадает.
 Итак, кто может быть донором в такой сложнейшей операции? Донор – это лицо, которое в добровольном порядке дало согласие выступить акцептором (дарителем) собственной кроветворной ткани. Учитывая, что это решение является очень серьезным, необходимо подойти к этому весьма ответственно.
Итак, кто может быть донором в такой сложнейшей операции? Донор – это лицо, которое в добровольном порядке дало согласие выступить акцептором (дарителем) собственной кроветворной ткани. Учитывая, что это решение является очень серьезным, необходимо подойти к этому весьма ответственно.
Кто может стать донором, и какие требования предъявляются к ним:
- Совершеннолетние лица и люди не старше 55 лет;
- Лица, никогда не болевшие вирусной формой гепатита (В и С) и не являющиеся носителями вируса иммунодефицита;
- Психически здоровые;
- Не болеющие туберкулезом и не имеющие злокачественных образований.
На сегодняшний день, в мировой список доноров по пересадке костного мозга внесено свыше 25 миллионов человек. В разрезе страновой категории лидирующими реципиентами являются доноры из США и стран Европы (особенно Германия – семь миллионов человек), а также из Беларуси (двадцать восемь тысяч) и России (десять тысяч человек).
Этап подготовки донорских клеток
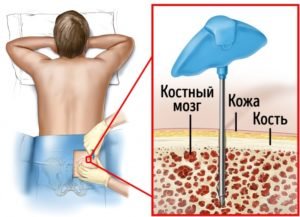
Откуда берутся клетки для пересадки? В современной медицинской практике, извлечение стволовых клеток осуществляется из трех источников: костный мозг, кровь или пуповинная кровь. Как происходит их получение, и каким способом берут костный мозг у доноров? После прохождения всех процедур на предмет совместимости стволовых клеток, донор начинает готовится к забору костного мозга для дальнейшей пересадки.
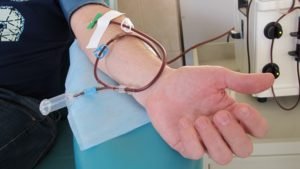 Процедура донорства и взятия кроветворной ткани является для донора не только сложной, но и очень болезненной. При введении анестезии, медик посредством предназначенных для этого игл делает пункцию костной жидкости в области подвздошных костей – за два часа медики получают около 1 литра костного мозга, который благополучно восполняется в организме донора в течение 2 недель. После окончания процедуры, в месте где берется костная ткань некоторое время будет сохраняться болезненность.
Процедура донорства и взятия кроветворной ткани является для донора не только сложной, но и очень болезненной. При введении анестезии, медик посредством предназначенных для этого игл делает пункцию костной жидкости в области подвздошных костей – за два часа медики получают около 1 литра костного мозга, который благополучно восполняется в организме донора в течение 2 недель. После окончания процедуры, в месте где берется костная ткань некоторое время будет сохраняться болезненность.
При пересадке стволовых клеток крови способ извлечения немного иной, чем в описанной выше процедуре. В течение 5 дней до начала запланированного изъятия клеток, донор начинает прием медикаментов, запускающих процесс их передвижения по сосудам, т.н. факторы роста. По прошествии окончания лекарственной терапии начинается процедура извлечения стволовых клеток из крови (аферез), которая в общей сложности занимает около 5-ти часов. Донор подключается к аппарату, который прогоняет кровь и делит ее компоненты крови, извлекая стволовые клетки.
За время прохождения процедуры отфильтровывается до пятнадцати литров крови, однако на выходе удается извлечь лишь двести миллиграммов, с концентратом стволовых клеток. После такого процесса организм донора начинает увеличивать объем выработки кроветворных клеток, в связи с чем не исключается вероятность болезненных ощущений в костях.
Особенности подготовки пациента к пересадке костной ткани и операция
Подготовка больного к трансплантации костного мозга или СКК является жизненно важной частью всего процесса пересадки КМ. За десять дней до трансплантации пациент подвергается этапу кондиционирования (иммуносупрессивная терапия), который направлен на:
- Полную ликвидацию собственного костного мозга, который не способен выполнять кроветворные функции;
- Угнетение иммунитета организма посредством разрушения оставшихся белых кровяных телец в крови и печени.
Важно: иммуносупрессивная терапия – это необратимый процесс и поскольку пациент лишается собственных кроветворных тканей, при отказе донора от дальнейших процедур либо неудавшейся трансплантации, больной умирает.
 Данный процесс должен проводиться под тщательным контролем врачей и в условиях абсолютной стерильности (исключение контакта даже с близкими членами семьи), поскольку в этот период иммунные реакции больного полностью подавлены и его организм уязвим даже к самым незначительным микробам и бактериям.
Данный процесс должен проводиться под тщательным контролем врачей и в условиях абсолютной стерильности (исключение контакта даже с близкими членами семьи), поскольку в этот период иммунные реакции больного полностью подавлены и его организм уязвим даже к самым незначительным микробам и бактериям.
Совет: Применение лучевой терапии в преддверие пересадки костного мозга нарушает работу щитовидной железы, в связи с чем больной в обязательном порядке должен начать прием тиреоидных гормонов.
После завершения этапа иммуносупрессивной терапии проходит операция по пересадке костного мозга, посредством внутривенного введения пациенту донорской костной ткани либо стволовых клеток крови, изъятых из обычной или пуповинной крови.
Узнайте стоимость пересадки костного мозга в клиниках
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Процесс приживления костной ткани
Приживление костного мозга или стволовых клеток крови исчисляется неделями и годами, однако медики считают, что изначальный и самый важный этап «адаптации» новой ткани приходится на первые двадцать дней после пересадки. В это время ключевая задача врачей – не допустить, чтобы пациент «подцепил» какое-либо вирусное или инфекционное заболевание. Для этого:
- Назначается курс антибиотикотерапии, тромбоцитарной терапии и других препаратов, нейтрализующих атаку новых клеток на организм;
- Обеспечивается соблюдение всех правил гигиены при контакте с пациентом;
- Для определения степени приживления костной ткани производятся ежедневные исследования анализов крови;
- Вводится режим изоляции больного от контакта со всеми, кроме медицинского персонала, запрещается передача продуктов питания и личных вещей. Если пациенту необходимо выйти из палаты, обязательным условием является ношение защитного халата и обуви, перчаток и маски.
 Период реабилитации в больнице составляет от одного до двух месяцев, после чего пациент может покинуть медицинское учреждение. Однако, не рекомендуется уезжать слишком далеко, так как еще в течение некоторого времени необходимо периодически контролировать состояние больного. За все время пересадки костного мозга и этапа приживления тканей реципиент испытывает сильное чувство недомогания, постоянную слабость, позывы к рвоте, нежелание потреблять пищу, иногда эти состояния сопровождаются ознобом и расстройством кишечника.
Период реабилитации в больнице составляет от одного до двух месяцев, после чего пациент может покинуть медицинское учреждение. Однако, не рекомендуется уезжать слишком далеко, так как еще в течение некоторого времени необходимо периодически контролировать состояние больного. За все время пересадки костного мозга и этапа приживления тканей реципиент испытывает сильное чувство недомогания, постоянную слабость, позывы к рвоте, нежелание потреблять пищу, иногда эти состояния сопровождаются ознобом и расстройством кишечника.
По статистике, почти 50% пациентов по трансплантации костного мозга являются дети, у которых диагностирован рак крови. У детей пересадка данного органа имеет аналогичные этапы лечения, что и у взрослых, однако в их случае, применяются более дорогие медикаменты.
Обратите внимание: в этот период существенно нарушается психическое состояние больного – постоянное присутствует чувство боязни и апатия, которые являются очень частыми явлениями при трансплантации донорских тканей. По отзывам отдельных пациентов, психоэмоциональное напряжение и депрессия отягчали их состояние больше, чем физические боли. По этой причине, весьма важно чтобы больной находился в благоприятном психологическом климате и не подвергался негативному воздействию.
После трансплантации костного мозга жизнь реципиента некоторое время должна быть подчинена определённому порядку, иначе последствия могут быть опасными, а осложнения непоправимыми. В первые полгода, пока организм восстанавливается, противопоказано заниматься как физическим, так и умственным трудом, посещать места большого скопления людей во избежание заражения какой-либо инфекцией.
В общей сложности в течение одного года после операции, пациент должен проходить постоянный контроль за своим состоянием у специалистов и вовремя сдавать необходимые анализы. Именно этот период очень важен с точки зрения приживления пересаженного органа, запуска процесса его полноценной работы с выработкой иммунных клеток и всех важных элементов кроветворной системы. Ключевая задача – восстановить все функции организма.
Жизненный цикл после пересадки костного мозга?
 Анализ статистики длительности жизни после проведения трансплантации костного мозга, показывает, что, если адаптация трансплантата прошла успешно, то срок жизни пациентов не ограничен. Согласно истории болезни многих детей, подвергшихся данной операции, их продолжительность жизни составляла более 50 лет.
Анализ статистики длительности жизни после проведения трансплантации костного мозга, показывает, что, если адаптация трансплантата прошла успешно, то срок жизни пациентов не ограничен. Согласно истории болезни многих детей, подвергшихся данной операции, их продолжительность жизни составляла более 50 лет.
Прогноз выживаемости перенесших пересадку костного мозга пациентов во многом зависит от возраста, характера заболевания и его развития до пересадки, а также от гендерного фактора. 80% женщин возрастом до 30 лет, имеющих продолжительность болезни менее 2 лет до операции, в среднем от 6 до 8 лет. При заболеваниях онкологического характера, продолжительность жизни связанна с фактором рецидива – если в течение пяти 5 лет не наблюдалось повторного образования, то риски существенно снижаются.
Цена операции по пересадке костного мозга
Многие задаются вопросом, сколько стоит пересадка такого важного орган? Процедура трансплантации костного мозга является достаточно затратной.
В России диапазон цен разнится в зависимости от городов – в г. Москва от одного миллиона рублей, в г. Санкт-Петербург (СПБ) от двух миллионов и выше.
В других странах СНГ (Минске, Киеве) и в западных клиниках стоимость такой операции составляет сто и более тысяч евро. Наиболее успешно делают пересадку КМ в Беларуси и странах Европы (преимущественно в Германии).
На бесплатной основе в Российской Федерации трансплантация костного мозга проводится по ограниченной квоте, поскольку на эти цели из государственного бюджета выделяется слишком мало средств и очень сложно подобрать донора из России ввиду отсутствия российского списка доноров. Эту ситуацию пытаются исправить и ежегодно проводят акции по пополнению базы доноров. В 2016 году в результате проведения ряда мероприятий в Новосибирске количество доноров по пересадке костного мозга увеличилось на 600 человек.
Видео: Донорство костного мозга
Источник