Может ли быть рак почки и мочекаменная болезнь
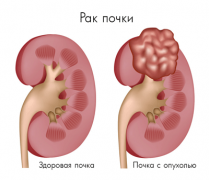
Существуют противоречивые данные о влиянии мочекаменной болезни на риск развития рака почки и верхних мочевых путей. Большинство исследователей придерживаются мнения, будто имеется определенная связь между этими заболеваниями и врач должен принять необходимые меры по выявлению возможного злокачественного заболевания почки и верхних мочевых путей у больных мочекаменной болезнью на самых ранних стадиях. Однако патофизиологические механизмы, которые могут лежать в основе развития рака почки и уротелиального рака у больных мочекаменной болезнью, остаются неизученными.
Согласно данным эпидемиологических исследований, распространенность мочекаменной болезни (МКБ) в экономически развитых странах колеблется в пределах 4–20% [1].
В некоторых работах на основании описания отдельных клинических случаев [2, 3], исследований типа «случай–контроль» [4], а также когортных эпидемиологических исследований [5, 6] высказываются предположения о существовании некой взаимосвязи между МКБ и вероятностью развития рака мочевыводящей системы и почки. Как известно, камни, длительно находящиеся в мочевыводящих путях, могут не только в значительной мере нарушать функцию почки, но и приводить к развитию органических изменений как в самом органе, так и в чашечно-лоханочной системе, мочеточнике, а также в мочевом пузыре. Изучение данной проблемы представляет научно-практический интерес как в отношении вопросов патогенеза, морфогенеза, особенностей клинического течения, диагностики этих форм новообразований, так и в плане определения рациональной лечебной тактики.
Похожие сообщения в виде описания случаев развития уротелиального рака у пациентов с МКБ и гидронефротической трансформацией встречаются и в других работах [7]. A. Jain и соавт. [8] делятся опытом ведения четырех пациентов с коралловидными камнями и инцидентальным плоскоклеточным раком лоханки почки. C. Yeh и соавт. [9] сообщают о 47 пациентах, которым была выполнена нефрэктомия по поводу МКБ и нефункционирующей почки. У 24 из них патоморфологами был диагностирован рак мочевыводящих путей (переходно-клеточный рак – 17 пациентов, почечно-клеточный – 5, плоскоклеточный – 1, эпидермоидный – 1). Авторы обращают особое внимание на необходимость детального гистологического исследования образцов тканей, удаленных по поводу нефункционирующей почки [9]. Описаны клинические наблюдения, в которых диагноз переходно-клеточного уротелиального рака был установлен во время выполнения чрескожной нефролитотрипсии с биопсией [10]. По данным Ю. Г. Аляева и соавт., из 1355 больных опухолью почки сочетание с МКБ имело место у 145. Среди них у 5 (3,4%) пациентов гистологически опухоль имела строение папиллярного уротелиального рака [11].
Одно из первых и наиболее подробных описаний на значительной выборке пациентов, имевших сочетание МКБ и различных морфологических вариантов рака почки, лоханки, мочеточника и мочевого пузыря, было сделано группой исследователей во главе с W. Chow [5]. Авторами было проведено когортное исследование популяционного уровня, в котором приняли участие 61 144 пациента, госпитализированных в шведские клиники с диагнозом «МКБ: камень почки» или «МКБ: камень мочеточника». В исследование вошли 41 527 мужчин и 19 617 женщин, средний возраст которых составил 49,1 и 46,1 года соответственно. Значительное число случаев диагностики рака лоханки/мочеточника и мочевого пузыря отмечалось в период с 1-го по 25-й год наблюдения. При этом риск развития указанных заболеваний был более чем в 2 раза выше у женщин, чем у мужчин. Большинство из указанных опухолей было представлено переходно-клеточным гистологическим вариантом рака (71% из опухолей лоханки и мочеточника, 90,3% опухолей мочевого пузыря) или плоскоклеточным (17,4 и 5,3% опухолей соответственно).
В соответствии с полученными данными риск развития рака лоханки/мочеточника увеличивался в 2–3 раза у пациентов в возрасте 40 лет и старше. Кроме того, в группе пациентов «50 лет и более» указанный риск был выше на 40–50%. Применительно к почечно-клеточному раку можно сказать, что риск развития данного заболевания не отличался ни в возрастных, ни в гендерных группах. Однако необходимо указать, что некоторое увеличение вероятности обнаружения почечно-клеточного рака (на основании историй болезни 5 пациентов) наблюдалось у больных, возраст которых на момент включения в исследование не превышал 30 лет.
Риск развития рака лоханки/мочеточника был выше среди пациентов, госпитализированных изначально по поводу камней почки, чем по поводу конкрементов мочеточника. В то же время рак мочевого пузыря был диагностирован с одинаковой частотой у пациентов с камнями как почки, так и мочеточника. Более того, риск развития рака мочевого пузыря был практически в 3 раза выше у пациентов, которые были ранее госпитализированы по поводу камней мочевого пузыря.
Для того чтобы оценить, насколько важную роль в развитии онкологического процесса играло наличие у пациента конкрементов в сочетании с инфекцией мочевыводящих путей (ИМВП), авторами была проведена стратификация больных по наличию или отсутствию ИМВП на момент госпитализации. Установлено, что пациенты с ИМВП были более подвержены риску развития рака лоханки/мочеточника и мочевого пузыря, чем те из них, которые имели только конкременты той или иной локализации без ИМВП. Относительно почечно-клеточного рака необходимо подчеркнуть, что на вероятность его развития не влиял ни уровень локализации камня, ни наличие сопутствующей ИМВП.
Предшествовавшие манипуляции по поводу камней мочевыводящих путей не повышали вероятность развития какого-либо варианта рака. Среди 33 пациентов (у которых была указана сторона поражения) у 20 (60,6%) опухоль и конкремент находились на одной и той же стороне. У 5 пациентов наблюдалась билатеральная локализация конкрементов.
В заключение W. Chow и соавт. пришли к следующим выводам:
- у большинства пациентов с раком лоханки/мочеточника камень был локализован на одноименной стороне. Подобную клиническую картину наблюдали C. Leong и соавт.: у 35% пациентов камень и переходно-клеточный рак почки располагались в ипсилатеральной почке [12]. Аналогичные данные были получены в эксперименте на животных в работах других авторов [13, 14];
- женщины были более подвержены раку лоханки/мочеточника и мочевого пузыря, чем почечно-клеточному раку;
- наличие сопутствующей ИМВП больше способствовало развитию онкологического процесса лоханки/мочеточника и мочевого пузыря, чем наличие только камней соответствующей локализации;
- оперативное вмешательство по поводу конкремента мочевыводящих путей в анамнезе не повышало вероятность развития рака лоханки/мочеточника и мочевого пузыря;
- все вышеперечисленные риски сохраняют свою актуальность и на протяжении более чем 10 лет динамического наблюдения за пациентами.
Несколько отличные результаты были получены в работе S. Chung и соавт. [15]. В исследовании типа «случай–контроль» было показано, что пациентам с раком почки (n=1308) в 3,18 раза чаще ставили диагноз МКБ, чем больным группы сравнения (n=6540).
В отношении половых различий авторы получили данные, сходные с результатами W. Chow [5], а именно: у женщин с МКБ рак развивается в 3,59 раза чаще [15].
Одно из последних сообщений о сочетанных заболеваниях мочевыводящих путей – ретроспективное когортное исследование, проведенное L. Sun и соавт. в Тайване [6]. Актуальность такого рода научных работ объясняется распространенностью МКБ в этой стране и соседних регионах. Анализу подвергнуты истории болезней 21 862 пациентов за период с 1997 по 2010 г. С целью увеличения статистической мощности исследования в группу сравнения включены в два раза больше пациентов (43 724), не имевших МКБ. Более половины больных с камнями мочевыводящей системы были старше 50 лет, 79,5% из них – мужчины. Средний возраст пациентов группы наблюдения составил 46,9±14 лет, группы сравнения – 46,4±14,5 лет.
Соотношение коэффициентов заболеваемости рака мочевыводящих путей среди пациентов, имевших в анамнезе МКБ, было в 5,13 раза выше, чем аналогичный показатель среди пациентов, не имевших конкрементов (4,67 против 0,91 на 10 тыс. человеко-лет). В соответствии с регрессионным анализом пропорциональных рисков Кокса после приведения к единому показателю по возрасту, полу, социально-экономического статусу и сопутствующим заболеваниям были получены данные, согласно которым у пациентов с камнями мочевыводящих путей в анамнезе риск развития рака мочевыводящих путей в 4,66 раза выше, чем у пациентов без МКБ. В целом соотношение коэффициентов заболеваемости камнями мочевыводящих путей было значительно выше у женщин (11,8 против 4,3), хотя отношение рисков по раку мочевыводящих путей было на 38% выше у мужчин.
У пациентов с расположением камня в нижних мочевыводящих путях вероятность развития рака была в 4,64 раза выше, чем в группе сравнения, с камнями в верхних отделах мочевыводящих путей – в 4,63 раза выше. Кривая Kaplan–Meier показала, что вероятность наличия онкологического заболевания у пациентов с камнями мочевыводящих путей на 0,73% выше, чем у пациентов группы сравнения (р<0,0001), что, возможно, указывает на наличие прямой связи между данными заболеваниями.
Таким образом, по результатам проведенных исследований выявлено, что между такими заболеваниями, как МКБ и рак различных отделов мочевыводящих путей, существует определенная зависимость и врач должен принимать необходимые меры по выявлению возможного злокачественного заболевания мочевыводящих путей на самых ранних стадиях. Нередко диагноз рака мочевыводящих путей ставится либо на основании данных гистологического исследования удаленной почки по поводу иного заболевания, либо при чрескожных вмешательствах, когда хирурги, зная о потенциальной возможности наличия у пациента с МКБ рака мочевыводящих путей, проводят биопсию со срочным гистологическим исследованием.
Онкологическая настороженность должна быть проявлена в отношении пациентов обоих полов, но в особенности женского, поскольку доказано, что именно у женщин данное заболевание развивается чаще. Подобная гендерная особенность остается до конца не изученной, хотя высказывается предположение, будто в ее развитии не последняя роль принадлежит ИМВП у женщин [16].
Остаются неизученными патофизиологические механизмы, которые могут лежать в основе развития рака мочевыводящих путей. Необходимо провести дополнительные исследования и оценить возможный вклад следующих факторов: наличие у пациента рецидивирующих камней мочевыводящих путей, метаболический статус, состав конкрементов и сочетание последних с ИМВП [6]. Кроме того, недостаточно научных данных о том, какой должна быть лечебно-диагностическая тактика в отношении пациентов, страдающих МКБ и различными морфологическими формами рака почки и верхних мочевых путей.
1. Trinchieri A. Epidemiology of urolithiasis. Arch. Ital. Uro. Androl. 1996;68(4):203–249.
2. Sisodia S.M., Khan W.A., Bhavsar S.P. Incidental primary papillary mucinous adenocarcinoma of the renal pelvis in a case of non-functioning kidney due to chronic pyelonephritis and pelvic calculus. Saudi J. Kidney Dis. Transpl. 2012;23(3):592–593.
3. Paonessa J., Beck H., Cook S. Squamous cell carcinoma of the renal pelvis associated with kidney stones: a case report. Med Oncol. 2011;28(1):392–394.
4. Zarzour A.H., Selim M., Abd-Elsayed A.A., Hameed D.A., Abdelaziz M.A. Muscle invasive bladder cancer in Upper Egypt: the shift in risk factors and tumor characteristics. BMC Cancer. 2008;8:250.
5. Chow W.H., Lindblad P., Gridley G., Nyren O., McLaughlin J.K., Linet M.S., Pennello G.A., Adami H.O., Fraumeni J.F. Risk of urinary tract cancers following kidney or ureter stones. J. Natl. Cancer. Inst. 1997;89(19):1453–1457.
6. Sun L.M., Lin C.L., Chang Y.J., Liang J.A., Liu S.H., Sung F.C., Kao C.H. Urinary tract stone raises subsequent risk for urinary tract cancer: a population-based cohort study. BJU Int. 2013;112(8):1150–1155.
7. Fekak H., Rabii R., Moufid K., Joual A., Dahami Z., el Mrini M. Unusual clinical presentations of tumours of the renal pelvis. Report of two cases. Prog Urol. 2002;12(3):482–485.
8. Jain A., Mittal D., Jindal A., Solanki R., Khatri S., Parikh A., Yadav K. Incidentally detected squamous cell carcinoma of renal pelvis in patients with staghorn calculi: case series with review of the literature. ISRN Oncol. 2011;620574.
9. Yeh C.C., Lin T.H., Wu H.C., Chang C.H., Chen C.C., Chen W.C. A high association of upper urinary tract transitional cell carcinoma with nonfunctioning kidney caused by stone disease in Taiwan. Urol. Int. 2007;79(1):19–23.
10. Katz R., Gofrit O.N., Golijanin D., Landau E.H., Shapiro A., Pode D., Meretyk S. Urothelial cancer of the renal pelvis in percutaneous nephrolithotomy patients. Urol. Int. 2005;75(1):17–20.
11. Alyaev Yu.G., Grigoryan Z.G., Krapivin A.A. Renal tumor in combination with urolithiasis. Monograph. M: Klinika urologii MMA im. I.M. Sechenova. 2005:224 p. Russian (Аляев Ю.Г., Григорян З.Г., Крапивин А.А. Опухоль почки в сочетании с мочекаменной болезнью. Монография. М: Клиника урологии ММА им. И.М. Сеченова. 2005:224 с.).
12. Leong C.H., Lim T.K., Wong K.K., Ong G.B. Carcinoma of the renal pelvis: an analysis of the diagnostic problems in 23 cases. Br. J. Surg. 1976;63(2):102–106.
13. Okumura M., Hasegawa R., Shirai T., Ito M., Yamada S., Fukushima S.Relationship between calculus formation and carcinogenesis in the urinary bladder of rats administered the non-genotoxic agents thymine or melamine. Carcinogenesis. 1992;13(6):1043–1045.
14. Ogasawara H., Imaida K., Ishiwata H., Toyoda K., Kawanishi T., Uneyama C., Hayashi S., Takahashi M., Hayashi Y. Urinary bladder carcinogenesis induced by melamine in F344 male rats: correlation between carcinogenicity and urolith formation. Carcinogenesis. 1995;16(11):2773–2777.
15. Chung S.D., Liu S.P., Lin H.C. A population-based study on the association between urinary calculi and kidney cancer. Can. Urol. Assoc. J. 2013;7(11–12):716–721.
16. Yoshikawa T.T., Nicolle L.E., Norman D.C. Management of complicated urinary tract infection in older patients. J. Am. Geriatr. Soc. 1996;44(10):1235–1241.
Аляев Ю.Г. – д.м.н., профессор, директор клиники и заведую-
щий кафедрой урологии Первого МГМУ им. И.М. Сеченова, член-корр. РАН
Пшихачев А.М. – к.м.н., докторант НИИ уронефрологии и репродуктивного здоровья человека Первого МГМУ
им. И.М. Сеченова; e-mail: pshich@yandex.ru
Шпоть Е.В. – к.м.н., доцент кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: shpot@inbox.ru
Акопян Г.Н. – к.м.н., доцент кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: docgagik@mail.ru
Проскура А.В. – ординатор кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: proskura777@yandex.ru
Источник
- Архив журнала
/ - 2016
/ - №3
Опухоль почки и мочекаменная болезнь: существует ли взаимосвязь?
Ю.Г. Аляев, А.М. Пшихачев, Е.В. Шпоть, Г.Н. Акопян, А.В. Проскура
Кафедра урологии ГБОУ ВПО «Первый МГМУ им. И. М. Сеченова», НИИ уронефрологии и репродуктивного здоровья человека, Москва, РФ
Существуют противоречивые данные о влиянии мочекаменной болезни на риск развития рака почки и верхних мочевых путей. Большинство исследователей придерживаются мнения, будто имеется определенная связь между этими заболеваниями и врач должен принять необходимые меры по выявлению возможного злокачественного заболевания почки и верхних мочевых путей у больных мочекаменной болезнью на самых ранних стадиях. Однако патофизиологические механизмы, которые могут лежать в основе развития рака почки и уротелиального рака у больных мочекаменной болезнью, остаются неизученными.
Литература
1. Trinchieri A. Epidemiology of urolithiasis. Arch. Ital. Uro. Androl. 1996;68(4):203–249.
2. Sisodia S.M., Khan W.A., Bhavsar S.P. Incidental primary papillary mucinous adenocarcinoma of the renal pelvis in a case of non-functioning kidney due to chronic pyelonephritis and pelvic calculus. Saudi J. Kidney Dis. Transpl. 2012;23(3):592–593.
3. Paonessa J., Beck H., Cook S. Squamous cell carcinoma of the renal pelvis associated with kidney stones: a case report. Med Oncol. 2011;28(1):392–394.
4. Zarzour A.H., Selim M., Abd-Elsayed A.A., Hameed D.A., Abdelaziz M.A. Muscle invasive bladder cancer in Upper Egypt: the shift in risk factors and tumor characteristics. BMC Cancer. 2008;8:250.
5. Chow W.H., Lindblad P., Gridley G., Nyren O., McLaughlin J.K., Linet M.S., Pennello G.A., Adami H.O., Fraumeni J.F. Risk of urinary tract cancers following kidney or ureter stones. J. Natl. Cancer. Inst. 1997;89(19):1453–1457.
6. Sun L.M., Lin C.L., Chang Y.J., Liang J.A., Liu S.H., Sung F.C., Kao C.H. Urinary tract stone raises subsequent risk for urinary tract cancer: a population-based cohort study. BJU Int. 2013;112(8):1150–1155.
7. Fekak H., Rabii R., Moufid K., Joual A., Dahami Z., el Mrini M. Unusual clinical presentations of tumours of the renal pelvis. Report of two cases. Prog Urol. 2002;12(3):482–485.
8. Jain A., Mittal D., Jindal A., Solanki R., Khatri S., Parikh A., Yadav K. Incidentally detected squamous cell carcinoma of renal pelvis in patients with staghorn calculi: case series with review of the literature. ISRN Oncol. 2011;620574.
9. Yeh C.C., Lin T.H., Wu H.C., Chang C.H., Chen C.C., Chen W.C. A high association of upper urinary tract transitional cell carcinoma with nonfunctioning kidney caused by stone disease in Taiwan. Urol. Int. 2007;79(1):19–23.
10. Katz R., Gofrit O.N., Golijanin D., Landau E.H., Shapiro A., Pode D., Meretyk S. Urothelial cancer of the renal pelvis in percutaneous nephrolithotomy patients. Urol. Int. 2005;75(1):17–20.
11. Alyaev Yu.G., Grigoryan Z.G., Krapivin A.A. Renal tumor in combination with urolithiasis. Monograph. M: Klinika urologii MMA im. I.M. Sechenova. 2005:224 p. Russian (Аляев Ю.Г., Григорян З.Г., Крапивин А.А. Опухоль почки в сочетании с мочекаменной болезнью. Монография. М: Клиника урологии ММА им. И.М. Сеченова. 2005:224 с.).
12. Leong C.H., Lim T.K., Wong K.K., Ong G.B. Carcinoma of the renal pelvis: an analysis of the diagnostic problems in 23 cases. Br. J. Surg. 1976;63(2):102–106.
13. Okumura M., Hasegawa R., Shirai T., Ito M., Yamada S., Fukushima S.Relationship between calculus formation and carcinogenesis in the urinary bladder of rats administered the non-genotoxic agents thymine or melamine. Carcinogenesis. 1992;13(6):1043–1045.
14. Ogasawara H., Imaida K., Ishiwata H., Toyoda K., Kawanishi T., Uneyama C., Hayashi S., Takahashi M., Hayashi Y. Urinary bladder carcinogenesis induced by melamine in F344 male rats: correlation between carcinogenicity and urolith formation. Carcinogenesis. 1995;16(11):2773–2777.
15. Chung S.D., Liu S.P., Lin H.C. A population-based study on the association between urinary calculi and kidney cancer. Can. Urol. Assoc. J. 2013;7(11–12):716–721.
16. Yoshikawa T.T., Nicolle L.E., Norman D.C. Management of complicated urinary tract infection in older patients. J. Am. Geriatr. Soc. 1996;44(10):1235–1241.
Об авторах / Для корреспонденции
Аляев Ю.Г. – д.м.н., профессор, директор клиники и заведую-
щий кафедрой урологии Первого МГМУ им. И.М. Сеченова, член-корр. РАН
Пшихачев А.М. – к.м.н., докторант НИИ уронефрологии и репродуктивного здоровья человека Первого МГМУ
им. И.М. Сеченова; e-mail: pshich@yandex.ru
Шпоть Е.В. – к.м.н., доцент кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: shpot@inbox.ru
Акопян Г.Н. – к.м.н., доцент кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: docgagik@mail.ru
Проскура А.В. – ординатор кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: proskura777@yandex.ru
Похожие статьи
- Принципы хирургического лечения больных опухолью почки в сочетании с камнем противоположной почки
- Патогенетические особенности мочекаменной болезни на фоне сахарного диабета 2 типа
- Компьютер-ассистированные лапароскопические операции при хирургическом лечении рака почки
- Первоначальный опыт клинического применения тулиевой контактной литотрипсии в трансуретральном лечении мочекаменной болезни
- Генетические факторы моногенных форм кальциевого уролитиаза
Источник
Опухоли почки

Как и любая другая опухоль в человеческом организме – опухоль почки – это масса клеток, прародитель которых потерял способность остановить собственное деление. В результате клетка стала бесконтрольно делиться и появилось уже скопление клеток, также не имеющих механизмов остановки деления.
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Запись
на консультацию
круглосуточно
Метастазы рака почки
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
<Метастаз рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Есть три фактора, тесно связанных с раком почки. Это курение, так как часть канцерогенных веществ, содержащихся в сигаретном дыме проходит через почку. Также показано, что ожирение и артериальная гипертония часто ассоциированы с раком почки. Ежегодно в России до 200 000 человек в возрасте от 40 до 70 лет заболевает раком почки. Рак почки у мужчин встречается в 1,5-2 раза чаще, чем рак почки у женщин.
Диагностика опухолей почек
Половину опухолей почек выявляют при диспансерном ультразвуковом обследовании. Минимальное подозрение на опухоль почки – причина срочного обращения к онкоурологу. В данной ситуации время играет против пациента, ведь чем меньше прошло времени между обнаружением опухоли и началом лечения, тем лучше результаты этого лечения.
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.
Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
Всегда ли нужна операция при раке почки?
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.
После операции при стадии рака почки 1, 2 и 3 некоторым пациентам может быть назначена таргетная терапия препаратом сунитинибом. К сожалению, других эффективных видов адъювантной терапии, которые могли бы снизить риск рецидива, на данный момент не существует. Злокачественные опухоли почек не очень чувствительны к химиопрепаратам и облучению. В настоящее время в этом направлении проводятся исследования, возможно, в будущем появятся новые методы лечения рака почки после операции.

Даже после радикального хирургического вмешательства и наступления ремиссии сохраняется риск рецидива. Опухоль может возникнуть повторно не только в почках, но и в других органах. Поэтому в течение многих лет после операции при раке почки пациент должен находиться под наблюдением онколога. Врач проводит осмотры, назначает скрининговые исследования.
Сколько живут после операции по поводу рака почки?
Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Как врач определяет стадию рака почки и на чем основывается, предлагая тот или иной метод лечения?
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T | T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b). T2 — опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b). T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены. T4 – опухоль распространяется за пределы фасции Героты. |
N | N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют. N1 – обнаруживается опухолевый очаг в одном лимфоузле. N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах. |
M | M0 – отдаленных метастазов нет. M1 – отдаленные метастазы присутствуют. |
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Почему в одном случае при опухоли почки размером в 2 см предлагается удаление почки, а в другом случае опухоль достигает 5 см, но врач говорит о возможности удаления только опухоли с сохранением почки?
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
Какие методы существуют для лечения рака почки?
Условно методы можно разделить на хирургические и терапевтические. Что касается хирургических методов – то это традиционная «открытая» хирургия, когда путем большого разреза хирург получает доступ к почке и удаляет либо опухоль (резекция опухоли почки), либо почку с подлежащими структурами (радикальная нефрэктомия).
То же самое можно выполнить лапароскопическим способом, т.е. без большого разреза, используя особые, лапароскопические инструменты через маленькие проколы в брюшной стенке. Последнее с успехом применяется в ведущих клиниках Европы, США и Израиля. Европейская онкологическая клиника обладает всем необходимым оборудованием и квалификацией специалистов для выполнения лапароскопических вмешательств при раке почки.
В нашу практику введена радиочастотная аблация опухоли почки — способ лечения рака почки у пациентов, которые по тем или иным причинам не перенесут «открытую» или лапароскопическую операцию. Суть метода заключается в введении особого инструмента в опухоль почки под контролем УЗИ и деструкции этой опухоли. Для выполнения радиочастотной абляции не требуется большого разреза, так как толщина инструмента не превышает 3-4-х мм. Данный метод позволяет избавить от опухоли так называемых «неоперабельных» пациентов.
Что касается терапевтических методов, то необходимо констатировать, что химиотерапия и облучение, применяемая в онкологии для лечения опухолей других органов, неэффективны в лечении рака почки. Однако для лечения рака почки 3 и 4 стадии мы применяем современную иммунотерапию и таргетную терапию. В каждом случае к лечению пациента с метастатическим раком почки мы имеем возможность привлечь ведущих отечественных специалистов, а также получить «второе мнение» из университетских клиник Австрии, Германии, США и Израиля. Данное обстоятельство позволяет онкоурологическому отделению Европейской онкологической клиники находиться на острие медицинской науки и принимать верные решения, дающиее пациентам максимальные шансы на выздоровление.
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.
Симптомы рака почки: когда нужно посетить врача?
В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Цены в Европейской онкологической клинике на лечение рака почки
- Консультация онколога — от 4 500 руб.
- Консультация химиотерапевта — 6 900 руб.
- Резекция почки — 111 500 руб.
- Нефруретерэктомия — 66 700 руб.
- Стентирование почки под рентгентелевизионным контролем (без стоимости стента) — 27 100 руб.
- Проведение химиотерапии (инфузия, без стоимости лекарственных препаратов) — 15 000 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15 000 руб.
Запись
на консультацию
круглосуточно
Источник
