Оформление температурного листа в истории болезни
УЧЕБНО ПОСОБИЕ
ЗАПОЛНЕНИЕ ТЕМПЕРАТУРНОГО ЛИСТА
Составитель: Прищепова Оксана Михайловна, преподаватель анатомии и физиологии, патологической анатомии и патологической физиологии, первая квалификационная категория по специальности «Преподаватель».
Рассмотрено цикловой комиссией общемедицинских дисциплин
Протокол № от « » 2012г.
Председатель цикловой комиссии
ТЕМПЕРАТУРНЫЙ ЛИСТ
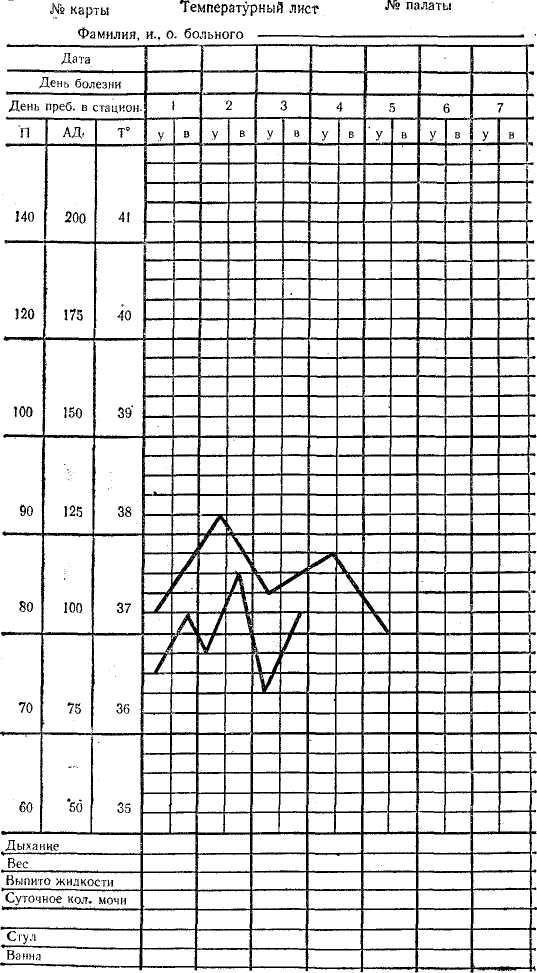
Температурный лист — это медицинский документ, предназначенный для графической регистрации суточных колебаний температуры тела больных.
На вертикальной шкале температурные кривые обозначены показатели температуры тела от 35 до 41°; на горизонтальной — дата и время измерения. Проставляя точками ежедневные показания термометра против соответствующих обозначений и соединяя их, получают ломаную линию, называемую температурной кривой (см.). Заполнение температурных кривых производится средними медработниками ежедневно после измерения больным температуры в утренние и вечерние часы.
Кроме температуры тела, в температурные кривые заносятся результаты некоторых других наблюдений за течением заболевания: частота дыхания и пульса, величина артериального давления, количество выпитой и выделенной жидкости и т. д., а также сведения о проведенных мероприятиях по уходу и лечению больных (гигиеническая ванна, смена белья, специальные процедуры).
На стандартной форме температурного листа (рис.) показатели пульса, дыхания и артериального давления отмечают против соответствующих обозначений на левой вертикальной шкале, остальные показатели — в нижней части температурного листа под температурной кривой.
В некоторых специализированных лечебных учреждениях используют формы температурного листа, отличные от принятых в общих соматических стационарах; в таких температурных листах можно отражать больше показателей.
Температурный лист хранится в истории болезни.
Рис 1—9. Различные виды температурных кривых.
Рис 1—7 Лихорадки: рис. 1 — постоянная; рис. 2 — послабляющая; рис. 3— перемежающаяся; рис. 4. — гектическая; рис. 5 — возвратная; рис 6 — волнообразная; рис. 7 — неправильная. Рис. 8. Кризис. Рис. 9. Лизис.
КАК ЗАПОЛНЯТЬ ТЕМПЕРАТУРНЫЙ ЛИСТ
Температурный лист является медицинским документом, в котором графически отражаются колебания температуры тела больного в течение суток. Обычно его заполняют в случае длительной болезни, особенно при лихорадочных состояниях, когда важно иметь представление об изменении температуры тела по дням.
На температурном листе имеются две шкалы. На вертикальной шкале обозначаются показатели температуры тела (от 35 до 42 градусов). На горизонтальной шкале отражается дата и время измерения. Для построения температурной кривой больному необходимо измерять температуру дважды за сутки (утром и вечером) в одни и те же часы. Результаты измерений записываются в контрольный лист.
Затем следует проставить точками ежедневные показания термометра против соответствующих значений. Соединив их, получится ломаная линия – температурная кривая. Заполнять температурный лист следует ежедневно после каждого измерения температуры.
Помимо сведений о температуре дела, температурный лист может содержать результаты иных наблюдений за состоянием пациента. Это может быть частота пульса и дыхания, уровень артериального давления, количество потребляемой и выделяемой жидкости. Кроме того, в данном документе могут отмечаться сведения о мероприятиях по уходу за больным (график смены белья, гигиенических ванн, иных специальных процедур).
Существует стандартная форма температурного листа. На ней показатели пульса, дыхания, артериального давления указываются напротив обозначений вертикальной шкалы. Другие показатели отмечаются в нижней части температурного листа, под температурной кривой.
В некоторых лечебных учреждениях используются иные формы температурного листа, отличающиеся от стандартных. В них может отражаться большее или меньшее количество показателей. Температурный лист хранится в истории болезни и является для врача ценным источником информации, поскольку по характеру изменения зубцов графика, их величине можно уточнить диагноз, сделать прогноз течения болезни, а также прописать соответствующие лекарства или назначить дополнительные обследования.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Источник
Температурный лист заполнение регистрация
 Температурн. лист
Температурн. лист
Температурный лист — медицинский документ, предназначенный для графической регистрации суточных колебаний температуры тела больных. В него заносят также результаты нек-рых других наблюдений за течением заболевания: частоту дыхания и пульса, величину АД, количество выпитой за сутки жидкости и выделенной мочи и др., а также сведения о проведенных мероприятиях по уходу и лечению больных (гиг. ванна, смена белья, специальные процедуры). Т. л. хранится в медицинской карте стационарного больного.
Температурный лист заполнение
На вертикальной шкале Т. л. обозначены показатели температуры тела от 35 до 41°; на горизонтальной — дни пребывания больного в стационаре с подразделением каждого дня на графы «утро» и «вечер». Проставляя точками ежедневные показания термометра против соответствующих обозначений и соединяя их, получают ломаную линию — температурную кривую (см. Лихорадка). Показатели пульса, дыхания и АД отмечают против соответствующих обозначений на левой вертикальной шкале, остальные показатели — в нижней части Т. л. под температурной кривой. Заполнение Температурный лист производится средними медработниками ежедневно после измерения больным температуры в утренние и вечерние часы. В нек-рых специализированных леч. учреждениях используют видоизмененные формы Т. л.
См. также Термометрия тела;
Термометрия тела (греч. therme теплота, жар metreo измерять) — измерение температуры тела; обязательный прием обследования больных различными заболеваниями, особенно инфекционными. Основан на контактной передаче тепла термочувствительному элементу термометра. Чаще всего используют мед. ртутный термометр, а в специальных исследованиях также электротермометры и термографы.
С помощью ртутного термометра температуру тела измеряют в подмышечной области (предварительно кожу вытирают досуха), реже в паховой области, полости рта, прямой кишке (у детей; перед введением термометр смазывают вазелином), во влагалище. Продолжительность измерения температуры в подмышечной впадине — примерно 10 мин. После измерения температуры термометр обрабатывают дезинфицирующим раствором (протирают или помещают в сосуд с таким раствором). Температуру, как правило, измеряют 2 раза в день (в 7—8 ч утра и в 17—19 ч), при необходимости чаще.
Нормальные значения температуры тела при измерении в подмышечной области находятся в пределах от 36° до 37°. В течение суток температура в норме колеблется: максимальные ее значения наблюдаются между 17 и 21 ч, а минимальные, как правило, между 3—6 ч, при этом разница температур в норме меньше Г (обычно не превышает 0,6°). После больших физических или эмоциональных напряжениях, в жарком помещении температура тела может повыситься. У детей температура на 0,3—0,4° выше, чем у взрослых, в пожилом возрасте она может быть несколько ниже.
С помощью Т. т. устанавливают лихорадочные состояния и характер суточных температурных кривых, имеющих большое диагностическое значение (см. Лихорадка). При оценке периферического кровообращения имеет значение измерение кожной температуры в симметричных областях, напр. на левой и правой конечностях. Кожная температура зависит от величины кровотока и от интенсивности обменных процессов. Прекращение кровотока, напр. вследствие эмболии или тромбоза артерии, сопровождается снижением температуры соответствующих кожных сегментов, в зоне подкожной артериовенозной фистулы, а также над очагом воспаления или опухолью температура повышена. На этом основано применение термографии, позволяющей распознавать воспалительные и опухолевые процессы в нек-рых областях тела.
Для измерения температуры в жел.-киш. тракте, применяемого иногда в специальных исследованиях, используют датчики температуры, вмонтированные в зонды или в радиокапсулы.
Источник
Потребность пациента в поддержании
нормальной температуры
Человек удерживает определенную
температуру тела независимо температуры
окружающей среды. В обычных условиях
люди не чувствуют своей температуры
благодаря центру терморегуляции –
обеспечивает баланс теплопродукции и
теплоотдачи.
Температура тела человека отражает
баланс между теплопродукцией и
теплоотдачей. Измеряя температуру тела,
оценивают внутреннюю температуру –
температуру тканей и внутренних органов.
Организм человека с помощью физиологических
механизмов регулирует теплопродукцию
и теплоотдачу. Постоянство температуры
позволяет адаптироваться к различному
климату и к резким колебаниям ночных и
дневных температур.
Температура тела человека зависит от
возраста:
у новорожденных – 36,8 – 37,2 С
– обменные процессы протекают более
интенсивно, а механизмы терморегуляции
еще не совершенны;у пожилых – 35,5 – 36,5 С, и подвержена
быстрым изменениям при заболеваниях;у взрослых людей – в подмышечной
области – 36,0 – 37,0 С (в среднем 36,4 –
36,8).
Базальная температура на слизистой
оболочке выше кожной на 0,5 –0,8 С.
В полости рта нормальная температура
тела 36,0 – 37,3 С (36,8 С). При измерении
температуры в полости рта термометр
помещают под язык справа или слева от
уздечки и просят пациента держать рот
закрытым. Длительность измерения – 3
минуты. Способ не используют у возбудимых
детей и детей до 4 лет (при повреждении
термометра ртуть попадет в рот –
опасность отравления).
В прямой кишке нормальная температура
36,7 – 37,3 С. Значение ректальной термометрии
используют для дифференциальной
диагностики в экстренной хирургической
практике и для детей до 4 лет. Термометр
смазывают вазелином и вводят в прямую
кишку на глубину 2см. Длительность
измерения 1 – 2 минуты.
Физиологические колебания температуры
тела в течении дня – разница между
утренней и вечерней температурой 0,2 –
0,5 С.
Повышение температуры тела выше нормы
(37,С) – гипертермия (лихорадка).
Понижение температуры тела ниже нормы
(35,5 С) – гипотермия.
Температура тела у детей вследствие
недостаточности терморегуляции
колеблется в более широком диапазоне
по сравнению со взрослыми. За исключением
периода новорожденности, она в среднем
на 0,3-0,5 выше, чем у взрослых, что связано
с большей интенсивностью обменных
процессов. С возрастом это различие
постепенно уменьшается. У новорожденных
температура тела, в первые сутки жизни,
снижается до 35-35,5 и в течение первых 2-3
недель лабильна. В дальнейшем она
колеблется от 36 до 37,2 при измерении в
подмышечной ямке. Недоношенные дети
обладают еще более высокой термолабильностью
и чаще склонны к гипотермии.
Повышение температуры тела у детей
является распространенным и важным
клиническим симптомом. При наличии у
ребенка высокой лихорадки (39 и выше)
говорят о гипертермическом синдроме,
который у детей чаще, чем у взрослых,
сопровождается функциональными
нарушениями (расстройство дыхания и
кровообращения, судороги, потеря
сознания). Частота пульса обычно
увеличивается приблизительно на 15-20
ударов в минуту, а частота дыханий на
5-6 циклов в 1 мин на каждый градус повышения
температуры тела. Критической температурой
тела, как для детей, так и для взрослых
считается 42, при этой температуре
происходит нарушение обмена веществ,
в тканях мозга.
Места измерения температуры тела
человека:
подмышечная впадина;
полость уха;
полость рта;
прямая кишка;
влагалище.
Факторы, влияющие на поддержание
нормальной температуры тела:
интенсивная физическая нагрузка;
гормональный фон;
кофеин, курение;
прием пищи (особенно белков);
время суток: 17 – 20 ч – максимальная
температура, 2 – 6 ч утра – минимальная;психологические факторы – изменение
температуры окружающей среды;заболевания – повышают температуру:
инфекции, злокачественные новообразования,
инфаркт, кровоизлияние в мозг.
Термометрия (гр. – теплота, мерить,
измерять) – измерение температуры тела
и регистрация результатов измерения в
температурном листе. В российской
медицинской практике для термометрии
используют шкалу Цельсия, в США и
Великобритании – шкалу Фаренгейта. Для
измерения температуры тела используют
чаще медицинский ртутный термометр
(табл.4).
Таблица 4 – Виды термометров
Вид | Механизм | Преимущества | Недостатки |
Ртутный | Тепло | Удобство Низкая Доступность; Высокая Легкость | Хрупкость; Опасность Относительно |
Электронный | Тепло | Быстрота Легкость Высокая Гигиеничность; Прочность; Простота Экологическая | Дороговизна; Необходимость Неудобство |
Таблица 4 – Виды термометров
Химический | Тепло | Прочность; Удобство Экологическая Быстрота доступность | Необходимость Применение |
В стационаре температуру тела пациентам
измеряют 2 раза в день:
утром натощак – 7 – 9 ч утра;
перед ужином – 17 – 19 ч.
Термометрия тела – одна из обязательных
компонентов обследования пациента для
выявления лихорадочных и гипотермических
состояний.
Измерение температуры тела у детей
должно проводиться минимум 2 раза в
сутки: в 7-8 ч и в 18-20 ч. Более точные данные
получают при трехкратной (8, 15,20 ч) или
четырехкратной (8, 13, 18,22 ч) термометрии
тела. В случаях субфебрилитета неясной
этиологии температура тела измеряется
каждые два часа на протяжении нескольких
дней. Нормальный циркадный ритм
температуры тела у новорожденных и
детей раннего возраста отсутствует, он
устанавливается после второго года
жизни. Разница между высшей (днем) и
низшей (ночью) точками температурного
цикла у детей больше, чем у взрослых, и
может доходить до 1,4.
Проведение термометрии
Измерение температуры тела в подмышечной
впадине
Последовательность действий:
Вымыть и осушить руки.
Встряхнуть термометр до отметки столбика
ртути ниже 35С.Осмотреть подмышечную область пациента
и осушить полотенцем.Поместить резервуар термометра в
подмышечную область.Зафиксировать прижатие плеча к грудной
клетке пациента для полного контакта
резервуара термометра с кожей на 10
минут.Извлечь термометр и определить его
показания.Оценить результат.
Сообщить пациенту показания термометрии.
Погрузить термометр в дезинфицирующий
раствор.Результат термометрии зафиксировать
в температурном листе
Ни в коем случае нельзя, кое-как встряхнув
градусник, передавать его от больного
к больному. Каждому больному надо дать
продезинфицированный и протертый насухо
градусник, в противном случае нарушается
элементарная гигиена, и у больного
создается неблагоприятное впечатление
о стиле работы сестры. Не следует
разрешать больным самим вынимать
градусник и класть его на тумбочку.
Заполнение температурного листа
Температурный лист- медицинский
документ, предназначенный для графической
регистрации суточных колебаний
температуры тела больного. В него заносят
также результаты некоторых других
наблюдений за течением заболевания:
частоту дыхания и пульса, величину АД,
количество выпитой за сутки жидкости
и выделенной мочи и др., а также сведения
о проведенных мероприятиях по уходу и
лечению больного (гигиеническая ванна,
смена белья, специальные процедуры).
Температурный лист хранится в медицинской
карте стационарного больного. На
вертикальной шкале температурного
листа обозначены показатели температуры
тела от 35 до 41. На горизонтальной шкале
дни пребывания больного в стационаре
с подразделением каждого дня на графы
«утро» и «вечер». Проставляя
точками, ежедневные показания термометра
против соответствующих обозначений и
соединяя их, получают ломаную линию —
температурную кривую. Показатели пульса,
дыхания и АД отмечают против соответствующих
обозначений на левой вертикальной
шкале, остальные показатели в нижней
части температурного листа под
температурной кривой. 3аполнение
температурного листа производится
средними медработниками ежедневно
после измерения больным температуры в
утренние и вечерние часы.
Температурный лист, вести который
доверено медсестре, — важный медицинский
документ, он не только дополняет историю
болезни, но при хорошем ведении заменяет
ее во время обхода, а в ряде случаев дает
ориентиры для диагноза, выбора метода
лечения и даже прогноза. Хорошо оформленный
температурный лист наглядно отражает
динамику состояния больного.
Начинают лист фамилией, именем и отчеством
больного. Диагноз не проставляют с тем,
чтобы у всех листы выглядели одинаково
и не вызывали любопытства со стороны
больных.
Если температурный лист висит на кровати,
то прежде всего отметку температуры
удобнее сделать на нем. Во избежание
путаницы температуру надо отметить
тотчас же, взяв градусник у данного
больного.
Графическая регистрация состояния
больного — дело весьма перспективное,-
и при соответствующей разработке можно
создать такие листы, которые будут
давать подробнейшую информацию о
больном, по пока сестре поручено четко
отмечать в листе лишь 3-4 основных
показателя состояния больного.
Лихорадка
может быть субфебрильной, когда
температура колеблется от 37 до 38°,
умеренной (38—39°) и высокой (выше 39°),
гектической (39—40°).
Лихорадка
проходит три стадии,
которые должна знать медицинская сестра,
так как тактика ее поведения при этом
имеет свои особенности.
Первая
стадия
лихорадки характеризуется постепенным
повышением температуры, сопровождающимся
резким ознобом, посинением (цианоз)
губ и конечностей, головной болью и
общим плохим самочувствием. В этой
стадии больного следует хорошо
укрыть, обложить грелками, поить теплым
чаем, следить за всеми физиологическими
отправлениями.
Вторая
стадия —
максимального повышения температуры
— характеризуется усилением головной
боли, сухостью во рту, гиперемией кожных
покровов, иногда бредом и галлюцинациями.
В этой стадии необходимо следить за
больными. На лоб можно положить пузырь
со льдом. Необходимо чаще поить больного
морсом, чаем с лимоном, соками и т. д. Во
время бреда или галлюцинаций нужно
установить персональный пост около
больного, чтобы он не упал с кровати,
надо надеть на нее сетку.
Третья
стадия
протекает по-разному, так как падение
температуры может быть критическим и
литическим.
Литическое
падение
температуры происходит постепенно
и сопровождается появлением небольшой
испарины, слабостью, после чего больной
засыпает.
Критическое
падение
температуры быстрое, например с
39—40° до 35—33°. Такое быстрое падение
температуры сопровождается’ резкой
слабостью и обильным потоотделением.
При
критическом падении температуры иногда
резко снижается артериальное давление,
пульс становится нитевидным, конечности
холодеют, появляется цианоз. В таких
случаях необходимо принять срочные
меры: ввести вещества, повышающие
артериальное давление, обложить
больного грелками, следить за пульсом
и давлением.

Рис.
Температурный лист.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
