Основной метод диагностики ишемической болезни сердца
Ишемическая болезнь сердца дает разные симптомы, а иногда протекает и вовсе бессимптомно, что не делает постановку диагноза сложной. Именно от этого чаще всего умирали люди с этой патологией буквально в прошлом веке. Сейчас диагностика ИБС намного проще благодаря достижениям кардиологии. Давайте разбираться.
Опрос и первичный осмотр
Диагностика ишемической болезни сердца начинается со сбора анамнеза, для чего врач опрашивает и осматривает пациента. Для опытного кардиолога не составит труда распознать болезнь по следующим симптомам:
- вертиго;
- боли в груди как в области сердца, так и за грудиной;
- учащенное сердцебиение;
- одышка;
- усиление негативных ощущений при физическом или эмоциональном напряжении.
 От того, как быстро больной посетит поликлинику, зависит прогноз терапии. Зачастую при своевременном обследовании взрослого или ребенка проблему удается взять под контроль. Помимо жалоб, врачу нужно будет знать о прошлых и текущих болезнях, наличии оперативных вмешательств, употребляемых лекарствах и т. п.
От того, как быстро больной посетит поликлинику, зависит прогноз терапии. Зачастую при своевременном обследовании взрослого или ребенка проблему удается взять под контроль. Помимо жалоб, врачу нужно будет знать о прошлых и текущих болезнях, наличии оперативных вмешательств, употребляемых лекарствах и т. п.
После осмотра врач точно знает, какие исследования нужны для пациента. Для этого он:
- прослушает шумы в сердце;
- проверит отечность и синюшность;
- выяснит есть ли аритмия;
- насколько хорошо сокращается сердечная мышца.
Более подробную информацию ему дадут лабораторные исследования и инструментальные, которые позволят получить точный диагноз, что является половиной успеха для выздоровления больного.
Лабораторные исследования
Ишемическая болезнь сердца диагностируется по различным анализам, проведенным в лабораторных условиях:
Кровь на общий анализ, которая покажет объем эритроцитов и лейкоцитов, их виды, уровень гемоглобина и с какой скоростью оседают эритроциты. Напрямую эти данные не дают информацию о патологии сердца, но если они покажут анемию, то протекание ИБС всегда труднее. Помимо этого, этот анализ после инфаркта или острого приступа поможет выявить срок болезни и косвенную информацию о текущем самочувствии больного.
Кровь на биохимическое исследование, который незаменим для диагностирования некоторых форм ИБС, т. к. определяет:
- ферменты АСТ, КФК, АЛТ, которые находятся в клетках миокарда, мышцах сердца и печени, при патологии их будет значительно больше, что говорит о сердечной недостаточности в тяжелой форме;
- тропонины, которые в первые часы болезни всегда увеличиваются;
- уровень натрия и калия, которые покажет есть ли нарушения в сердечном ритме;
- уровень холестерина и его вид, который показывает липидный спектр крови, позволяющий сделать вывод о типе нарушения и его тяжести.
Моча на общий анализ, который также даст общую информацию о состоянии пациента.
Инструментальные методы диагностики ИБС
Для их проведения используют специальные приборы, позволяющие узнать многое о патологиях сердца и не только. Вариантов множество, но есть те, которые считаются основными при диагностике ИБС. Нередко их дополняют способствующими методиками, позволяющими получить более точную информацию, особенно в сложных случаях. В некоторых случаях некоторые методики просто противопоказаны, а значит, есть необходимость поисках новых методик.
ЭКГ
ЭКГ при ИБС — основное инструментальное исследование. Это неинвазивная методика, которую проводят с использованием электрокардиографа. Ишемические изменения на ЭКГ будут видны сразу, даже если они протекают бессимптомно. ЭКГ покажет не только признаки ишемии миокарда, но и инфаркт, изменения работы сердца в долгосрочном плане из-за высокого АД и определенных видов патологий клапанов.
 Для определения ишемии на ЭКГ нужно всего несколько минут. Для этого больному прикрепят электроды в нужных точках грудины, рук и ног, позволяющих зафиксировать электрическую активность органа.
Для определения ишемии на ЭКГ нужно всего несколько минут. Для этого больному прикрепят электроды в нужных точках грудины, рук и ног, позволяющих зафиксировать электрическую активность органа.
Если кардиограмма показала клинику стенокардии или ИБС диагноз уточняют стресс-тестом, при котором датчики электрокардиографа будут фиксировать изменения при физической нагрузке. Когда физическую нагрузку применить нельзя, ее будут имитировать изнутри, используя для этого специальные медицинские препараты, как Персантин или Аденозин.
Холтеровское мониторирование ЭКГ
Признаки ишемии миокарда на ЭКГ могут быть многочасовыми и проводят их с помощью холтеровского мониторирования. Такую электрокардиограмму делают как в стационаре, так и амбулаторно. Тут будут условия, приближенные к повседневным, что позволит зарегистрировать не только симптоматику патологии, но и причину ее возникновения, связанную с покоем или активностью.
Эта электрокардиография незаменима для больных со стенокардией. Для получения заключения используют не только аппаратуру, но и дневник, который должен вести каждый больной с ИБС. Это позволяет получить полную картину повреждений и причину их возникновения. Несмотря на длительность процедуры больные выдерживают ее без проблемы, даже дети. Хотя для них обычно подбирают более быстрые методики, т. к. даже больной ребенок долго не пролежит на одном месте, а снотворные при этой процедуре нежелательны.
Нагрузочные тесты
Чаще всего для этого используют велоэргометрию, которая является отличным тестом для людей с подозрением на ИБС. Используется ЭКГ, фиксирующее изменение работы сердца во время стресс-нагрузок.
 Ее заключение достоверно на 70%. Он не покажет признаки патологии, но с введение в вену веществ с таллием или Кардиолита визуализирует кровоснабжение всех структур органа. Если стенки сердца в определенной зоне при притоке крови с физической нагрузкой сокращаются, а при покое нормальные, это говорит о сужении артериальных просветов, а значит, ишемии.
Ее заключение достоверно на 70%. Он не покажет признаки патологии, но с введение в вену веществ с таллием или Кардиолита визуализирует кровоснабжение всех структур органа. Если стенки сердца в определенной зоне при притоке крови с физической нагрузкой сокращаются, а при покое нормальные, это говорит о сужении артериальных просветов, а значит, ишемии.
Однако, не каждому пациенту можно провести данные тесты как обычные, так и использованием медикаментозных средств. Чаще всего это медицинские противопоказания. Поэтому для таких больных подбирают другую методику уточнения или постановки диагноза.
Функциональные пробы
Нередко негативная симптоматика ишемии проявляется во время физической активности. Это результат нарушения кровотока по коронарному сосудистому руслу, которое снабжает сердце кровью. При недополучении им кислорода идет развитие ишемического процесса. Когда растет физическая нагрузка необходимость в кислороде растет, а из-за сужения в артериях это невозможно. Это приводит к усугублению ишемии, провоцируя «голодание» сердца и негативные изменения в его работе, что фиксируется при функциональной пробе.
Для нее больному будут присоединены датчики ЭКГ и одновременно с этим поставят на беговую дорожку или велотренажер. Весь процесс контролирует опытный врач, чтобы не только следить за показателями аппаратуры, но и оказать срочную помощь при приступе.
Обычно это догоспитальный процесс, но может быть проведен и при стационарном наблюдении. После такого исследования определят оптимальную нагрузку, при которой больной не будет подвергаться ишемическим атакам.
УЗИ сердца
Сегодня это популярное исследование, дополняющее основные методики диагностики ИБС. Оно покажет до какой степени дошли нарушения работы сердца, насколько изменены его полости, в каком состоянии клапаны и есть ли некроз. В состоянии покоя проблемы с сократимостью сердечной мышцы возникают редко, поэтому нужна нагрузка, чтобы выявить проблему. Для этого и разработали УЗИ сердца со стрессом.
 Для этого могут быть использованы как прямые физические нагрузки, так и медикаментозные. При сужении просвета в коронарном русле, мышца сердца недополучает кислород, из-за чего сократительная функция нарушается.
Для этого могут быть использованы как прямые физические нагрузки, так и медикаментозные. При сужении просвета в коронарном русле, мышца сердца недополучает кислород, из-за чего сократительная функция нарушается.
Точность процедуры составляет 85%. Нередко эта методика используется в детской кардиологии, т. к. позволяет в кратчайшие сроки установить причину патологии и поставить точный диагноз без вреда для маленького пациента.
Ангиография и катетеризация
Эти две процедуры являются самыми точными для выявления патологий ИБС и ее профилактики. Они наиболее точно показывают не только само сужение коронарного просвета, но и его локализацию. Для этого полую пластиковую трубку вводят в левую и правую артерии сердца. Чтобы все точно сделать потребуется рентгеновское исследование.
С помощью катетеризации сердца можно точно оценить:
- врожденный порок органа;
- вторичные патологии коронарного русла;
- состояние клапанов, миокарда, магистральных сосудов;
- разные аномалии, дефекты в них;
- места сужений и закупорок.
Благодаря этому методу можно провести забор крови непосредственно из магистрального сосуда и отделов органа. В некоторых случаях могут ввести ультразвуковой зонд, который позволит визуально оценить состояние сосудистого русла. Последним достижением кардиологов является ОСТ прибор, работающий на инфракрасных лучах, что делает визуальный осмотр лучше как минимум в 10-15 раз.
Коронарография нужно проводить только с использованием рентгеновского оборудования, чтобы точно установить ИБС и локализация места сужения сосудов.
 Для этого в бедренной артерии, расположенной в зоне паха, делают вход в кровеносную систему и запускают специальный зонд с контрастным веществом, которое доводят непосредственно до сердца.
Для этого в бедренной артерии, расположенной в зоне паха, делают вход в кровеносную систему и запускают специальный зонд с контрастным веществом, которое доводят непосредственно до сердца.
В то же время рентгеновский аппарат регистрирует происходящее в реальном времени с помощью йодсодержащего контрастного вещества. Иногда после процедуры исследованию дополняют физической нагрузкой.
Обе процедуры и катетеризацию и ангиография нужно проводить в тех случаях, когда неинвазивные методики не дали возможность поставить точный диагноз. Или когда есть необходимость провести оценку тяжести изменений в структуре органа, выявить функциональные нарушения и сопутствующие патологические процессы.
Чаще это пациенты с тяжелыми прогрессирующими болезнями сердца, которым поставлен высокий риск декомпенсации сердечной недостаточности, инфаркта или других не менее опасных для жизни осложнений. Ограничений по возрасту для процедуры нет, но есть противопоказании по состоянию здоровья. Например, это сложно сделать при плохой свертываемости крови, т. к. даже в начале процедуры это, может, кончиться плачевно.
( 3 оценки, среднее 4.67 из 5 )
Источник
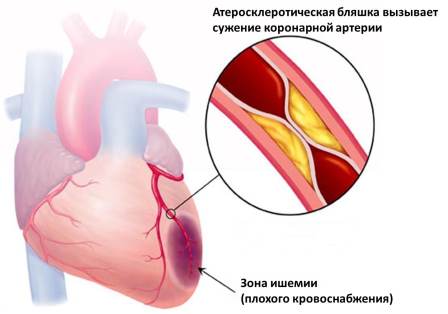
Ишемическая болезнь сердца (ИБС) – это патологическое состояние, при котором сердечная мышца (миокард) получает недостаточное кровоснабжение. Сердце, подобно всем остальным органам, должно получать необходимые для нормального функционирования вещества, которые доставляются током крови. Поступление свежей крови в миокард происходит по собственным артериям сердца; они называются коронарными артериями. Сужение просвета коронарных артерий приводит к ишемии (местному снижению кровоснабжения) сердечной мышцы. Поэтому иногда ишемическую болезнь сердца называют коронарной болезнью.
Формы ИБС
Основными формами ишемической болезни сердца являются:
- стенокардия. Основное проявление – боль за грудиной, также могут наблюдаться одышка, потоотделение, сильная усталость;
- нарушение сердечного ритма (аритмическая форма). Чаще всего наблюдается мерцательная аритмия;
- инфаркт миокарда – острая форма ИБС. При инфаркте происходит отмирание части ткани сердечной мышцы (ограниченный некроз). Причина – полное закрытие просвета артерии;
- внезапная остановка сердца (коронарная смерть).
ИБС приводит к развитию таких состояний как постинфарктный кардиосклероз (разрастание соединительной рубцовой ткани на месте некротического поражения) и сердечная недостаточность (когда сердце оказывается не в состоянии обеспечивать свою функцию «мотора» на должном уровне и обеспечивать достаточное кровоснабжение). Эти состояния также включаются в понятие ИБС.
Причины ишемической болезни сердца
В подавляющем большинстве случаев причиной развития ИБС выступает атеросклероз. Атеросклероз характеризуется образованием бляшек (жировых отложений) на стенках артерий, которые постепенно перекрывают просвет сосуда. Такие бляшки могут возникать и на стенках коронарных артерий. Постепенно нарастающее нарушение кровотока в коронарных артериях приводит к развитию хронических форм ИБС. Острые формы ИБС, как правило, обусловлены закупоркой сосуда тромбом или оторвавшейся частью атеросклеротической бляшки.
Другими причинами ИБС являются:
- спазм коронарных артерий;
- повышенная свертываемость крови. В этом случае увеличивается риск возникновения тромбов;
- увеличение размера сердца (следствие некоторых заболеваний). При этом рост сосудистой сети отстаёт. В результате возникает недостаток кровоснабжения увеличенной сердечной мышцы;
- устойчивое пониженное или повышенное артериальное давление (гипотензия или гипертензия);
- заболевания щитовидной железы (тиреотоксикоз) и некоторые другие.
Факторы, способствующие развитию ИБС
Риск развития ишемической болезни сердца увеличивают:

- курение;
- повышенное содержание холестерина в крови;
- ожирение (избыточный вес);
- артериальная гипертензия;
- сахарный диабет;
- гиподинамия (низкая физическая активность).
В группе риска находятся люди в возрасте старше 50 лет. При этом мужчины страдают ишемической болезнью сердца чаще, чем женщины. Наследственный фактор также имеет значение: вероятность развития ИБС возрастает, если она выявлялась у кого-то из близких родственников.
Симптомы ишемической болезни сердца
Симптомы ИБС зависят от конкретной формы заболевания. Выделяют также бессимптомное течение ишемической болезни сердца, которая может наблюдаться на ранней стадии развития этого недуга.
В некоторых случаях следует безотлагательно вызвать скорую помощь:
- если симптомы ИБС (указаны ниже) наблюдаются впервые;
- если боль в груди не купируется нитроглицерином и продолжается более 15 минут;
- если боль непривычно сильная или сопровождается другими, ранее отсутствующими симптомами (например, отдает в плечо, руку или нижнюю челюсть);
- при эпизодах удушья или потери сознания у больного.
Основные симптомы ишемической болезни сердца следующие:
Боли в груди
Боль в груди (за грудиной) может быть спровоцирована физической нагрузкой или стрессом. Боль может отдавать (иррадиировать) в плечо, руку, спину, нижнюю челюсть.
Подробнее о симптоме
Нарушение сердечного ритма
Тошнота
Тошнота может сопровождаться рвотой.
Возникновение тошноты при сердечной недостаточности обусловлено нарушением функций пищеварительных органов из-за гипоксии (кислородного дефицита в тканях) и рефлекторных влияний. Также вследствие изменения структуры мышечной ткани миокарда и снижения функций сердца увеличивается внутрисердечное давление, появляются отеки тканей в зоне груди и брюшины, что тоже способствует возникновению тошноты.
Подробнее о симптоме
Головокружения
Головокружения при ИБС возникают в силу того, что головной мозг не получает необходимого количества кислорода. Могут случаться эпизоды потери сознания (обмороки).
Методы диагностики ишемической болезни сердца
При осмотре пациента врач определяет, какие методы диагностики необходимы в данном конкретном случае.
Диагностика ИБС проводится врачами-кардиологами. Для определения состояния сердца используются:
Биохимический анализ крови
ЭКГ
ЭКГ является базовой диагностической процедурой в кардиологии. Но данных ЭКГ часто бывает недостаточно. Так, при стенокардии ЭКГ покажет патологические изменения только во время приступа, а в состоянии покоя подобные изменения могут отсутствовать.
Подробнее о методе диагностики
Эхокардиография
Эхокардиография (ЭхоКГ) при ИБС используется в целях диагностики заболевания, стратификации риска и выборе врачебной стратегии в случае уже установленной ИБС.
Подробнее о методе диагностики
Неактивный метод диагностики
Для выявления изменений, которые не могут быть выявлены при обследовании в состоянии покоя (на приёме у врача), может использоваться холтеровское (суточное) мониторирование ЭКГ. Пациенту крепятся на тело датчики, информация с которых поступает на портативный прибор. Пациент ведёт привычный для себя образ жизни. Полученные данные потом обрабатываются. Таким образом выявляются нарушения сердечной деятельности.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения ишемической болезни сердца
Лечение ИБС имеет целью нормализацию кровоснабжения сердечной мышцы, снижение риска инфаркта миокарда, уменьшение частоты и интенсивности приступов стенокардии. Своевременно начатое адекватное лечение ишемической болезни сердца позволит улучшить качество жизни больного и сохранить жизнь на многие годы.
В лечении ИБС применяются:
Немедикаментозные методы лечения
Немедикаментозные методы лечения ИБС включают в себя отказ от курения, снижение веса, изменение образа жизни, контроль физической нагрузки (физическая активность обязательно должна присутствовать, но при этом строго дозироваться), диету (исключение продуктов, увеличивающих риск развития заболевания).
Медикаментозное лечение
Если Вам поставили диагноз ИБС, следует всегда под рукой иметь нитроглицерин. Данный препарат имеет сосудорасширяющее действие и способен в короткий срок купировать приступы стенокардии.
Также на основе данных лабораторных и инструментальных исследований врач может назначить другие препараты: антиагреганты, бета-адреноблокаторы, статины и ингибиторы ангиотензинпревращающего фермента, антикоагулянты и другие.
Хирургическое лечение
При необходимости на основании данных обследования (прежде всего, коронарографии), выбирается предпочтительный метод хирургического лечения. Могут быть применены эндоваскулярное лечение (баллонная ангиопластика и стентирование) и коронарное шунтирование.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Главный принцип терапии ишемической болезни сердца — восстановление притока крови к поврежденным участкам миокарда и предотвращение появления осложнений.
Можно выделить 2 основных направления в лечении ИБС:
1. Купирование приступа стенокардии:
- необходимо прекратить физическую нагрузку,
- обеспечить доступ свежего воздуха,
- принять нитроглицерин под язык, либо использовать нитрат в виде спрея.
2. Базовая терапия.
Немедикаментозные средства
Отказ от курения
Соблюдение диеты.
- уменьшение потребления животных жиров до 30% от общей энергетический ценности пищи,
- уменьшение потребления насыщенных жиров до 30% от общего количества жиров,
- потребление холестерина не более 300 мг/сут
- увеличение потребления свежих фруктов, растительной пищи, круп,
- ограничение потребления общего количества калорий при избыточной массе тела,
- уменьшение потребления соли и алкоголя при повышенном артериальном давлении.
Увеличение физической активности.
Рекомендации по повышению физической активности должны даваться строго индивидуально в зависимости от поставленного диагноза. Возможны следующие физические упражнения:
- быстрая ходьба,
- бег трусцой,
- плавание,
- катание на велосипеде и лыжах,
- теннис,
- волейбол,
- танцы с аэробной физической нагрузкой.
При этом частота сердечного ритма должна быть не более 60-70% от максимальной для данного возраста.
Продолжительность физических упражнений должна составлять 30-40 мин:
- 5-10 мин разминка,
- 20-30 мин аэробная фаза,
- 5-10 мин заключительная фаза.
Регулярность 4-5 р/нед (при более продолжительных занятиях — 2-3 р/нед).
При индексе массы тела более 25 кг/м2 необходимо снижение массы тела с помощью диеты и регулярных физических упражнений. Это приводит к снижению артериального давления, уменьшению концентрации в крови холестерина.
Медикаментозная терапия
При повышенном артериальном давлении назначают гипотензивную терапию при отсутствии эффекта от немедикаментозного лечения (см. артериальная гипертония). Оптимальным считают артериальное давление менее 140/90 мм рт.ст.
Лечение сахарного диабета заключается в правильном подборе сахароснижающей терапии и тщательном контроле показателей глюкозы крови.
Лечение атеросклероза — обязательный компонент в лечении ИБС. Наиболее распространены для этой цели статины:
Во время приема данных препаратов необходимо контролировать липидный спектр и печеночные показатели (АЛТ, АСТ, КФК, ЛДГ) 1 раз в 3 месяца.
Реже применяются фибраты, например, фенофибрат.
Антиагрегантная терапия:
- ацетилсалициловая кислота (лучше использовать не обычный аспирин, а более современные препараты, такие как, Кардиомагнил или Тромбо-Асс, т.к. они менее агрессивно воздействуют на слизистую оболочку желудка)
- в некоторых случаях показан клопидогрел.
Бета-блокаторы снижают потребность миокарда в кислороде. В настоящее время предпочтительно использование селективных препаратов:
Антагонисты кальция:
- амлодипин,
- нитрендипин и др.
Пролонгированные нитраты (следует отметить, что при приеме данной группы препаратов нередким осложнением является головная боль, также возможно выраженное снижение артериального давления.)
- изосорбида динитрат,
- изосорбида мононитрат.
Другие антиишемические препараты:
- триметазидин,
- ранолазин,
- ивабрадин.
Хирургическое лечение
Определенную роль сегодня играет и хирургическое лечение ишемической болезни сердца. Для этого используются методы реваскуляризации (восстановления кровотока) миокарда. К ним относятся:
- коронарное шунтирование — сложная операция на сердечных сосудах с целью обхода места сужения с помощью сосудистых протезов.
- чрескожное вмешательство — стентирование (восстановление просвета сосуда с помощью постановки стента или каркаса внутри сосуда).
Источники:
- Ишемическая болезнь сердца и атеросклеротическое поражение сонных артерий. — Национальные клинические рекомендации, 2016
- Стабильная ишемическая болезнь сердца. — Национальные клинические рекомендации, 2016.
- Острый коронарный синдром без подъема сегмента ST электрокардиограммы у взрослых. — Национальные клинические рекомендации, 2016.
Источник
