Острая сосудистая недостаточность пропедевтика внутренних болезней
Острая
сосудистая недостаточностьразвивается
в результате острого падения сосудистого
тонуса и расширения периферического
сосудистого русла (венул и артериол),
что ведет к резкому уменьшению притока
крови к сердцу и нарушению питания всех
органов и тканей. Проявляется: обмороком,
коллапсом.
Обморок
Легкая
форма сосудистой недостаточности. Это
острая, кратковременная ишемия мозга
в связи с нарушением нейрогуморальной
регуляции сосудистого тонуса.
Причины:
Кардиальные:
при полной поперечной блокаде — приступы
Морганьи-Эдемса-Стокса,при аортальном стенозе во время
нагрузки,при стенозе устья легочной артерии,
при выраженной легочной гипертензии;
Экстракардиальные причины:
при раздражении каротидного синуса,
при сдавлении сонных артерий;при кашле (после продолжительных
приступов кашля нарушается венозный
приток в условиях повышенного
внутригрудного давления);при переходе в вертикальное положение
— ортостатическая гипотензия (падение
артериального давления);при нарушениях питания,
при переутомлении, испуге, в душном
помещении, при перегревании.
Клинические
проявления:
Внезапно наступает головокружение,
слабость, потеря сознания.Кожные покровы бледные, конечности
холодные на ощупь.Дыхание поверхностное, замедленное.
Остро падает артериальное давление.
Пульс редкий 40 — 50 ударов в минуту, малый,
слабого наполнения и напряжения, тоны
сердца глухие.
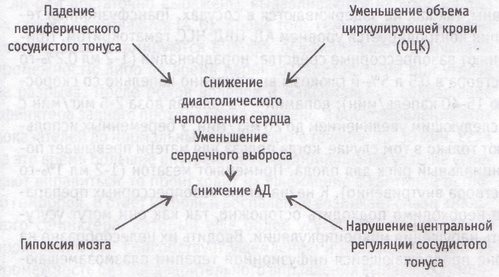
Коллапс
Характеризуется
резким падением сосудистого тонуса или
быстрым уменьшением массы циркулирующей
крови, что приводит к уменьшению венозного
притока к сердцу, падению артериального
и венозного давления, гипоксии мозга и
угнетению жизненно важных функций
организма.
Основные
причины:
острые тяжелые инфекции (крупозная
пневмония, брюшной, сыпной тифы и др.);острая кровопотеря;
болезни эндокринной и нервной системы
(опухоли и др.);экзогенные интоксикации (отравления
окисью углерода, фосфорорганическими
соединениями);острые заболевания органов брюшной
полости;
Клинические
проявления:
Внезапно развивается ощущение общей
слабости, головокружения, зябкости,
озноба, жажды.Больной в сознании, вялый, заторможенный.
Черты лица заострены, конечности
холодные, кожные покровы и слизистые
бледные с цианотическим оттенком.Малый и слабый учащенный пульс, вены
спавшиеся, АД понижено.Сердце не расширено, тоны глухие, иногда
аритмичны.Дыхание поверхностное, учащенное.
Диурез снижен.
Шок(от франц. choc) — остро развивающийся
патологический процесс, обусловленный
действием сверхсильного раздражителя
и характеризующийся нарушением
деятельности ЦНС, обмена веществ и
главное ауторегуляции микроциркуляторной
системы, что ведет к деструктивным
изменениям органов и тканей, в результате
чего развивается полиорганная
недостаточность (ПОН).
ПОН
(определение) – это тяжелая неспецифическая
стресс-реакция организма, недостаточность
двух и более функциональных систем,
универсальное поражение всех органов
и тканей организма агрессивными
медиаторами критического состояния с
временным преобладанием симптомов той
или иной органной недостаточности —
сердечной, легочной, по-чечной и др.
Основной особенностью ПОН является
неудержимость развития повреждения
органа жизнеобеспечения или системы
до такой глубины, после достижения
которой приходиться констатировать
неспособность органа функционировать
в интересах поддержания жизненно важ-ных
функций вообще и сохранения своей
структуры, в частности. Непо-средственными
факторами, определяющими выраженность
полиорганной дисфункции, являются
различная способность органов
противостоять гипоксии и снижению
кровотока, характер шокового фактора
и исходное функциональное состояние
самого органа.
Кардиогенный шок развивается в ответ
на острое снижение объёма сердечного
выброса (минутный объем сердца, т.е.
объем крови, выбрасываемый желудочками
за 1 мин). Он бывает при инфаркте миокарда,
при быстро образующихся дефектах
клапанов сердца или при гемоперикарде
с тампонадой сердечной сорочки. Снижается
центральное венозное и же-лудочковое
диастолическое давление. Изменения
аналогичны тем, что бывают при гиповолемии
и связаны с падением кровяного давления
и снижением кровенаполнения тканей.
Кардиогенный
шок проявляется следующими симптомами:
Систолическое
артериальное давление снижается чаще
всего ниже 80 мм рт. ст., пульсовое давление
снижено до 25 — 20 мм рт. ст.
Гипоперфузионный
синдром:
— холодная бледная мраморная
кожа
— холодный пот
— олигоурия мене 20 мм/час,
анурия
— нарушение сознания
— лактацидоз
Отсутствие
улучшения состояния после снятия
болевого синдрома и применения О2
Смертность
при кардиогенном шоке достигает 80 %.
Лечение
Лечение
при шоке необходимо направить на
увеличение ОЦК; вводят плаз моза мешающие
жидкости, изотонические растворы на
трия хлорида и глюкозы. При этом
необходимо, чтобы систоли ческое АД
увеличилось до 100 мм рт.ст. и более, а ЦВД
поднялось до 15 мм рт.ст. При высоком ИВД
следует воздержаться от введе ния
плазмозамещаюших растворов и направить
усилия на повы шение сократительной
функции сердца. Таким больным вводят
симлатомиметические амины. Так, допамин,
являющийся биоло гическим
предшественником норадреналина, повышает
сердеч ный выброс сильнее, чем
норадреналин, и наряду с инотропным
эффектом оказывает расширяющее действие
на сосуды сердца, го ловного мозга,
почек.
Источник
Клинические проявления острой сосудистой недостаточности (ОСН): обморок, коллапс, шок. В зависимости от этиологии острая сосудистая недостаточность может иметь различные особенности, однако основные признаки одинаковы.

Вследствие ухудшения окислительных процессов в тканях повышается проницаемость капилляров, что приводит к выходу части крови из сосудистого русла в межклеточное пространство и сопровождается дальнейшим уменьшением ОЦК. Наиболее легким проявлением острой сосудистой недостаточности является обморок (эпизод кратковременной потери сознания с утратой мышечного тонуса), непосредственная причина которого — уменьшение доставки кислорода к головному мозгу.
Причины обмороков:
- нарушение регуляции сердечно-сосудистой системы;
- сердечно-сосудистая патология;
- заболевания сосудов мозга.
У беременных наиболее часто возникает вазовагальный или ортостатический обморок. Вазовагальный обморок является реакцией на стресс, боль, страх, вид крови, венопункцию, стоматологические манипуляции, недосыпание, духоту. Предобморочное состояние проявляется резкой бледностью, потливостью, слабостью, тошнотой, звоном в ушах, зевотой, тахикардией. Во время потери сознания отмечается брадикардия, дыхание редкое и поверхностное, АД низкое, зрачки сужены. Ортостатический обморок возникает при переходе из горизонтального положения в вертикальное и наблюдается при состояниях, характеризующихся уменьшением ОЦК: рвота, понос, кровотечение, болезнь Аддисона. Ортостатическая гипотензия может быть обусловлена приемом медикаментов (ганглиоблокаторы, салуретики, вазодилятаторы), заболеваниями сердечно-сосудистой системы (нарушения сердечного ритма; пороки сердца, сопровождающиеся механическим препятствием кровотоку на уровне сердца и сосудов).
Неотложная помощь при обмороке: уложить больную, приподняв ноги, ослабить воротник, стягивающую одежду, обеспечить приток свежего воздуха, обрызгать лицо и грудь водой. Дать понюхать нашатырный спирт или потереть им виски. При отсутствии эффекта подкожно вводят кофеин (1 мл 10%-го раствора). Если сознание не восстановилось, переходят к реанимационным мероприятиям с учетом этиологии обморока.
Коллапс и шок по этиологии могут быть:
| Коллапс | Шок |
|
|
Клиника: внезапное развитие, сознание сохранено, но выражена заторможенность. Кожные покровы бледные, акроцианоз, холодный липкий пот. Дыхание учащено, поверхностное.
Пульс частый, слабого наполнения. АД систолическое ниже 80 мм рт. ст. При углублении коллапса пульс становится нитевидным, АД не определяется, отмечается потеря сознания, возможны судороги. Принципиальных различий в клинических проявлениях коллапса и шока нет.
Целью лечения при коллапсе и шоке является увеличение ОЦК. Используют реополиглюкин, 400-1200 мл, или реоглюман, 400-800 мл, внутривенно капельно. Растворы кристаллоидов менее эффективны, так как не задерживаются в сосудах. Трансфузионная терапия контролируется уровнем АД, ЦВД, ЧСС, гематокритом. Применяют вазопрессорные средства: норадреналин (1-2 мл 0,2%-го раствора в 0,5 л 5%-й глюкозы внутривенно капельно со скоростью 15-40 капель/мин); допамин — начальная доза 2-5 мкг/мин с последующим увеличением до 20 мкг/мин. У беременных используют только в том случае, когда польза для матери превышает потенциальный риск для плода. Применяют мезатон (1-2 мл 1%-го раствора внутривенно). К назначению вазопрессорных препаратов необходимо подходить осторожно, так как они могут усугубить нарушения микроциркуляции. Вводить их целесообразно на фоне продолжающейся инфузионной терапии плазмозамещающими растворами. Используют преднизолон (внутривенно капельно 100 мг). Проводят оксигенотерапию.
Параллельно экстренным общим мероприятиям уточняют причину коллапса или шока и в соответствии с этиологией назначают адекватную терапию.
=================
Вы читаете тему:
Неотложные состояния при заболеваниях сердечно-сосудистой системы у беременных
1. Острая левожелудочковая недостаточность и сердечная астма.
2. Острая сосудистая недостаточность: обморок, коллапс, шок.
3. Гипертонический криз.
4. Пароксизмальная тахикардия.
Хруцкая М. С., Панкратова Ю. Ю. БГМУ.
Опубликовано: «Медицинская панорама» № 8, сентябрь 2004.
Источник
Острая сосудистая недостаточность может проявляться обмороком, коллапсом и шоком. Для всех этих состояний характерно значительное снижение АД.
Обморок
Обмороком (или синкопальным состоянием) называют эпизоды кратковременной потери сознания с утратой мышечного тонуса, возникающих вследствие снижения АД ниже критического уровня, необходимого для кровоснабжения мозга.
Признаки:
- — внезапная кратковременная потеря сознания;
- — потере сознания может предшествовать внезапная слабость, дурнота, головокружение, потемнение или мелькание «мушек» перед глазами, онемение рук и ног;
- — бледность кожи, холодные конечности;
- — редкое поверхностное дыхание;
- — слабый редкий пульс;
- — может быть судорожное подергивание век;
- — через несколько секунд (минут) сознание полностью восстанавливается без остаточной неврологической симптоматики.
Причины синкопалъных состояний описаны в 10.1.1 (кратковременная потеря сознания).
Коллапс
Признаки коллапса:
- — сознание чаще сохранено;
- — бледная, холодная кожа с мраморным оттенком, возможна си- нюшность губ, носа, кончиков ушей, пальцев;
- — холодный липкий пот;
- — частый, слабый, «нитевидный» пульс, возможны аритмии;
- — резкая слабость, головокружение, шум в ушах, иногда зевота, тошнота, рвота;
- — спавшиеся вены;
- — падение артериального давления ниже 80/60 мм рт. ст.;
- — при длительном течении — резкое уменьшение количества выделяемой мочи.
Причинами могут быть инфекция, интоксикация, быстрое снижение температуры тела, медикаменты (гипотензивные, антиаритмические препараты, нитраты, отравление барбитуратами, наркотические препараты, местные анестетики и др.), боль или ожидание боли, катетеризация мочевого пузыря, быстрая перемена положения тела (ортостатический коллапс), надпочечниковая недостаточность, гипо- или гипергликемии и др.
Шок
Шок — фазово развивающийся патологический процесс, вызванный расстройствами нейрогуморальной регуляции из-за экстремальных воздействий.
Шок характеризуется уменьшением кровоснабжения органов и тканей, гипоксией и угнетением всех функций организма. Наблюдаются глубокие нарушения микроциркуляции.
Кардиогенный шок — острая сердечно-сосудистая недостаточность, возникающая из-за снижения сократительной функции миокарда («синдром малого выброса»), что приводит к нарушению микроциркуляции, клеточного метаболизма и нейрогуморальным расстройствам.
Признаки:
- — уровень АД 80/60 мм рт. ст. и ниже (при предшествовавшей шоку артериальной гипертензии уровень систолического АД может быть и 90—100 мм рт. ст.);
- — пульсовое давление (разница между систолическим и диастолическим АД) 20 мм рт. ст. и ниже;
- — наличие так называемых «периферических» признаков: холодный липкий пот, акроцианоз, «мраморная» кожа, холодные руки и ноги;
- — нитевидный пульс, спавшиеся периферические вены;
- — олиго- или анурия (диурез менее 20—30 мл/ч).
Основные причины: инфаркт миокарда, пароксизмальные нарушения ритма («аритмический шок»), острые миокардиты, перикардиты, разрывы сердечной мышцы с гемиперикардом, эмболии легочной артерии.
Анафилактический шок — остро развивающееся и наиболее тяжелое проявление аллергической реакции, проявляющейся в результате введения в организм антигенов или гаптенов. Наиболее частая причина — лекарственная непереносимость.
Признаки.
Молниеносная форма:
- — бурное развитие клиники через несколько секунд или 1—2 мин после воздействия аллергена (лекарственные препараты, яд животных и насекомых, переливание несовместимой крови и т. д.);
- — потеря сознания, судороги, бледность или цианоз;
- — резко затрудненное, агональное дыхание;
- — резкое падение АД, значительное ослабление или исчезновение тонов сердца, пульса на артериях;
- — широкие, не реагирующие на свет зрачки;
- — смерть в течение нескольких минут.
Тяжелая форма:
- — быстрое развитие клиники (через 5—7 мин);
- — появление чувства жара, головной боли;
- — острая нехватка воздуха, затрудненное дыхание;
- — боль в области сердца, падение АД до 0, резко ослабленные тоны сердца;
- — широкие зрачки.
Среднетяжелая форма:
- — проявляется через 20—30 мин;
- — при кардиальном варианте — боль в сердце, падение АД, аритмия;
- — при астматическом варианте — бронхоспазм, отек гортани, цианоз;
- — при церебральном варианте — возбуждение, страх, интенсивная головная боль, потеря сознания, судороги, непроизвольное мочеиспускание и дефекация;
- — при абдоминальном варианте — резкая боль в эпигастрии, рвота, позывы на них.
Инфекционно-токсический шок развивается при сепсисе, некоторые острые инфекционные заболевания, особенно при критическом снижении температуры тела (пневмония, тифы, гепатит, малярия и др.).
Признаки.
Продромальные симптомы: значительное повышение температуры тела, тахикардия, учащение дыхания вне озноба, бледность и похолодание кожи, чувство тревоги и страха, реже — возбуждение.
Ранняя стадия характеризуется своеобразным гипердинамическим синдромом (происходит вазодилатация, открытие артериовенозных шунтов, увеличивается сердечный выброс и снижается периферическое сопротивление сосудов). После потрясающего озноба быстро падает АД до 0 (септический коллапс) или до умеренных цифр (80 мм рт. ст.) в течение 30 мин («теплая» гипотензия). Лицо красное, кожа теплая и сухая, слизистые и ногтевые ложа цианотичны. Мучительная боль в мышцах, особенно в икроножных и мышцах спины. Парестезия и гиперестезия резко выражены. Императивные позывы к мочеиспусканию, схваткообразные боли в животе, понос, иногда с кровью, рвота. Диурез не изменен. Тахипноэ (до 40 дыханий в минуту). Фотофобия, головная боль, возбуждение, эйфория, реже адинамия. Уровень АД не является основным признаком. Длительность стадии от нескольких минут до 1—2 сут, в среднем 5—8 ч.
Поздняя стадия (развивается генерализованный спазм сосудов с нарушением микроциркуляции и органного кровотока, функциональными и структурными повреждениями органов. Сердечный выброс снижается, периферическое сопротивление сосудов повышается). Температура тела снижена, гипотензия, малое пульсовое давление. Нарастает тахикардия (может перейти в брадикардию). ЦВД вначале снижается, затем повышается. Возможен отек легких. Частое поверхностное дыхание. Кожа бледная, холодная, влажная (липкий пот), в области коленок мраморно-цианотичная (характерный признак). Падает АД. Олигурия. Может быть желтуха. ДВС-синдром.
Рефрактерная фаза. Больные умирают через 36—48 ч при явлениях прогрессирующей сердечно-сосудистой недостаточности.
Геморрагический шок.
Признаки: бледность, холодная влажная кожа, тахикардия, снижение АД, олигурия.
Шок I степени (потеря крови не более 1 л): сознание сохранено, кожа бледная, дыхание учащено, умеренная тахикардия, снижение систолического АД до 100—90 мм рт. ст. Шоковый индекс (ЧСС/Сист. АД) составляет около 0,8.
ШокIIстепени (величина кровопотери около 2 л): больной заторможен, кожа холодная, бледная, влажная, дыхание поверхностное, учащенное, тахикардия до 130 в 1 мин, снижение систолического АД до 85—70 мм рт. ст., шоковый индекс равен 1—2.
Шок III степени (величина кровопотери около 3 л): сознание угнетено, зрачки расширены, вяло реагируют на свет, тахикардия до 140 в 1 мин, систолическое АД 70 мм рт. ст. и ниже, шоковый индекс 2 и выше.
Шок IV степени (кровопотеря свыше 3 л): сознание отсутствует, пульс и АД не определяются, дыхание поверхностное, может изменяться его ритм, кожа холодная, покрыта липким потом, зрачки широкие, на свет не реагируют.
Источник
1. Определение Недостаточность кровообращения (сердечно-сосудистая недостаточность) — патологическое состояние, при котором сердечно-сосудистая система не способна обеспечить организм необходимым количеством кислорода и питательных веществ для сохранения нормального тканевого обмена.
2. Классификация В практической работе используется классификация недостаточности кровообращения, предложенная Г. Ф. Лангом (1935 г.).
I. Острая недостаточность кровообращения.
1. Сердечная (лево- и правожелудочковая).
2. Сосудистая (обморок, коллапс, шок).
II. Хроническая недостаточность кровообращения.
1. Сердечная.
2. Сосудистая.
3. Этиология и патогенез Острая сердечная недостаточность возникает вследствие остро развивающегося падения сократительной способности миокарда одного из желудочков сердца. Острая левожелудочковая недостаточность развивается при внезапном снижении сократительной функции левого желудочка (при сохранении функции правого). В основе ее лежит переполнение сосудов легких, перевозбуждение дыхательного центра, вследствие чего развиваются удушье (сердечная астма) и отек легких. Причинами этого состояния чаще всего являются инфаркт миокарда и гипертонический криз. Клинически острая левожелудочковая недостаточность проявляется вынужденным положением больного, ортопноэ, цианозом, частым пульсом малого наполнения (pulsus frequens et vacuus), обилием влажных незвучных мелкопузырчатых хрипов в легких. Из-за пропотевания в просвет альвеол плазмы крови может развиться отек легких: усиливается удушье, дыхание становится клокочущим, выделяется обильная пенистая мокрота розовой окраски. Количество влажных хрипов над легкими увеличивается, появляются крупнопузырчатые хрипы. Отек легких — это состояние, требующее неотложных лечебных мероприятий.
Острая правожелудочковая недостаточность наблюдается при эмболии легочной артерии или ее ветвей тромбами из вен большого круга или из правых отделов сердца. У больных внезапно учащается дыхание, появляются цианоз, чувство давления и боли в грудной клетке. Пульс становится частым и малым (pulsus frequens et parvus). Артериальное давление падает, венозное — повышается. Появляются признаки застоя в большом круге кровообращения. Набухают шейные вены, увеличивается печень. Это состояние также требует срочной врачебной помощи.
Острая сосудистая недостаточность возникает при нарушении соотношения между емкостью сосудистого русла и объемом циркулирующей крови. Она развивается при уменьшении массы циркулирующей крови вследствие острой кровопотери, резкого обезвоживания организма или при падении сосудистого тонуса. Кровообращение органов и в первую очередь головного мозга уменьшается. Острая сосудистая недостаточность проявляется в виде обморока, коллапса или шока. Обморок — это кратковременное падение артериального давления и связанное с ним расстройство мозгового кровообращения, что сопровождается потерей сознания, бледностью, учащением пульса малого наполнения. Обморок возникает при сильном болевом или психоэмоциональном раздражении (испуге), он может быть также ортостатической природы. Коллапс и шок наблюдаются при травмах, больших кровопотерях, ожогах, интоксикациях, анафилаксии, обезвоживании и других патологических состояниях. Для них характерно выраженное и длительное снижение артериального давления с нарушением функции головного мозга и других жизненно важных органов.
Хроническая сердечная недостаточность является следствием снижения сократительной функции миокарда в результате очагового или диффузного его поражения (кардиосклероза длительной пертензии пороковердца, миокардиодистрофии. Она приводит к падению систолического объема левого, правого или обоих желудочков сердца, венозному застою в соответствующем круге кровообращения и дистрофическим изменениям внутренних органов. Субъективно сердечная недостаточность проявляется прежде всего одышкой, которая вначале ощущается только при физической нагрузке, а затем и в покое. Ранними объективными признаками сердечной недостаточности являются периферический цианоз, особенно губ и ногтевых лож (акроцианоз), и тахикардия. В дальнейшем появляются влажные мелкопузырчатые незвучные («застойные») хрипы в нижних отделах легких, отеки подкожной клетчатки, гидроторакс, гидроперикард, асцит, гепатомегалия.
4. Клиническая картина Согласно классификации Н. . Стражеско и В. . Василенко (1935 г.), в развитии хронической сердечной недостаточности наблюдаются 3стадии.
В I стадии признаки недостаточности кровообращения (одышка, тахикардия, цианоз) отсутствуют в покое и появляются только при физической нагрузке.
Во II стадии эти признаки имеют место и в состоянии покоя. Данная стадия разделяется на два периода: IIА и IIБ.
При недостаточности IIА стадии признаки застоя отмечаются в одном круге кровообращения — недостаточность может быть левожелудочковой (одышка, цианоз, тахикардия, приступы сердечной астмы, особенно по ночам, «застойные» хрипы в легких) или правожелудочковой (одышка, цианоз, тахикардия, гепатомегалия, периферические и полостные отеки).
IIБ стадия — это тотальная сердечная недостаточность с застоем в обоих кругах кровообращения.
III стадия характеризуется постоянным наличием симптомов сердечной недостаточности и дистрофическими изменениями органов и тканей. Клиническими проявлениями последних являются желтуха, асцит, кахексия, трофические изменения кожи (пигментация, язвы).
Хроническая сосудистая недостаточность характеризуется снижением тонуса гладкой мускулатуры сосудистых стенок, что приводит к развитию артериальной гипотензии, нарушению венозного возврата и поступлению крови из депо. В ее развитии ведущую роль играют нарушения регуляции сосудистого тонуса нейрогенной, нейрогуморальной или эндокринной природы, а также изменения гладких мышц сосудистой стенки. Хроническая сосудистая недостаточность может быть системной, когда в процесс вовлекаются все или большинство сосудистых областей, и местной, например, при варикозном расширении вен конечностей. Наиболее частыми жалобами являются общая слабость, повышенная утомляемость, головные боли, похолодание и покалывание в пальцах рук и ног. Отмечаются бледность кожи и слизистых, «мраморная кожа» (иногда только на конечностях), отеки по утрам, исчезающие при движении; пульс обычно малого наполнения, артериальное давление снижено.
Источник
