Период развития и угасания болезни что это
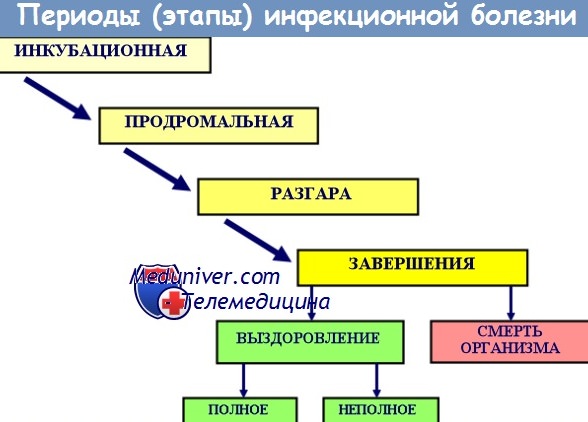
Периоды инфекционной болезни. Этапы развития инфекцииПри любой клинически манифестной инфекционной болезни различают следующие периоды: Инкубационный период — это время, проходящее от момента заражения до появления первых признаков заболевания. При каждом инфекционном заболевании ИП имеет свою продолжительность, иногда строго определенную, иногда колеблющуюся, поэтому принято выделять среднюю продолжительность ИП при каждом из них. Во время этого периода происходят размножение возбудителя и накопление токсинов до критической величины, когда соответственно данному виду микроба возникают первые клинические проявления болезни. Во время ИП происходят сложные процессы на доклеточном и клеточном уровнях, но еще нет органных и системных проявлений болезни. Период предвестников, или продромальный период, наблюдается не при всех инфекционных болезнях и длится обычно 1-2-3 дня. Он характеризуется начальными болезненными проявлениями, не имеющими каких-либо характерных клинических черт, свойственных определенной инфекционной болезни. Жалобами больных в этот период являются общее недомогание, небольшая головная боль, боль и ломота в теле, познабливание и умеренная лихорадка.
Период основных проявлений болезни, так называемый «стационарный» период, в свою очередь может быть разделен на стадию нарастания болезненных явлений, период разгара болезни и ее спада. Во время нарастания и разгара болезни появляются в определенной последовательности (этапности) основные клинические проявления, характеризующие ее как самостоятельную клинически очерченную болезнь. В периоды нарастания и разгара болезни в организме заболевшего происходит максимальное накопление возбудителя и связанных с его жизнедеятельностью токсических веществ: экзо- и эндотоксинов, а также неспецифических факторов интоксикации и воспаления. Влияние экзотоксинов на организм человека по сравнению с эндотоксинами более определенное, порой четко локальное, с присущим данному заболеванию поражением анатомических структур органов и тканей. Действие различных эндотоксинов хотя и менее дифференцировано, но все же может различаться при разных болезнях не только степенью выраженности, но и некоторыми особенностями. Например, головная боль при эндотоксиновой интоксикации может иметь некоторые оттенки в виде различий по характеру и остроте, постоянству или периодичности, усилению и ослаблению в различное время суток, переносимости больным и т.п. В этот период наряду с описанными ранее биохимическими и другими сдвигами, сопутствующими эндогенной интоксикации, происходит целый каскад изменений, обусловленных ядовитыми веществами эндогенной, до того безвредной, собственной микрофлоры организма (аутофлоры) и накоплением веществ, возникших при ферментативном, чаще всего протеолитическом распаде клеток и тканей организма (например, при токсической гепатодистрофии). В результате соединения токсических веществ экзогенного микроба, вызвавшего заболевание, и эндогенной микрофлоры с белками собственных тканей (микроб + ткань, токсический агент + ткань) формируются аутоантигены — носители чужеродной информации, на которые организм отвечает выработкой аутоантител к собственным тканям («свои, своих не познавши»), приобретающих патогенное значение (начало, «пуск» и развитие аутоиммунных реакций). Они обладают частично и некоторой физиологической ролью (нормальные изоантигены и изоантитела по П.Н. Косякову), но главное их значение в условиях инфекционной болезни — цитопатическое действие на собственные клетки и ткани (иммунопатологические реакции, например, при гепатите В). Под действием лейкоцидинов и гемолизинов патогенных микроорганизмов (например, стафилокков и стрептококков) происходит лизис эритроцитов и лейкоцитов с образованием эндогенных пирогенных веществ. Наряду с эндотоксинами бактерий эти вещества ведут к повышению температуры тела (лихорадке). Лихорадочная реакция организма, возникающая в ответ на патогенное действие различных видов микробов, неодинакова, что лежит в основе образования различных типов лихорадки, свойственных определенной ИБ. В ее формировании участвуют сложные механизмы нейрогормональной регуляции теплообмена человека и связанные с этими воздействиями изменения центральной и вегетативной нервной регуляции. С самого начала этого периода болезни появляется озноб (симпатическая «буря»), увеличивается число сердечных сокращений (ЧСС), повышается, а позднее понижается артериальное давление (АД) и возникают многие другие изменения. При ряде ИБ развивается состояние, именуемое как тифозное (Status typhosus): больной становится сонливым, вялым, безучастным к окружающему, временами теряет сознание, появляются бред и сновидения различной окраски и содержания. Иногда возникают двигательное возбуждение, неадекватные психические реакции, дезориентация во времени и пространстве. В период разгара болезни появляются симптомы, типичные для данного инфекционного заболевания, изменения в периферической крови, а также общие проявления (увеличение печени и селезенки, изменение частоты пульса в виде тахикардии или относительной брадикардии, артериальная гипертензия, а затем гипотония, вплоть до коллапса, изменения на ЭКГ), наблюдаются местные проявления: сыпь на коже (экзантема) и слизистых оболочках рта (энантема), отмечаются сухость слизистых оболочек, обложенность языка, запор или послабления стула, увеличение лимфатических узлов и др. При разных инфекционных болезнях периоды нарастания и разгара заболевания имеют неодинаковую продолжительность: от нескольких часов (пищевые токсикоинфекции) и нескольких дней (шигеллезы, сальмонеллезы, холера, чума и др.) до одной недели (тифы, гепатит А) или нескольких недель, редко до месяца и более (бруцеллез, вирусные гепатиты В и С, иерсиниозы и др.). В большинстве случаев они заканчиваются выздоровлением. В наши дни летальные исходы редки, но до сих пор имеют место (столбняк, ботулизм, менингококковая инфекция, вирусный гепатит В, геморрагические лихорадки, септические формы сальмонеллеза, грипп у пожилых и стариков и др.). — Также рекомендуем «Период выздоровления инфекционной болезни. Лихорадка при инфекционной болезни» Оглавление темы «Инфекционные болезни и их особенности»: |
Источник
ðÅÒÉÏÄÙ ÉÎÆÅËÃÉÏÎÎÏÇÏ ÐÒÏÃÅÓÓÁ.
ïÔÌÉÞÉÔÅÌØÎÏÊ ÏÓÏÂÅÎÎÏÓÔØÀ ÉÎÆÅËÃÉÏÎÎÏÇÏ ÚÁÂÏÌÅ×ÁÎÉÑ Ñ×ÌÑÅÔÓÑ ÃÉËÌÉÞÅÓËÏÅ ÔÅÞÅÎÉÅ ÓÏ ÓÍÅÎÏÊ ÐÅÒÉÏÄÏ×: ÉÎËÕÂÁÃÉÉ, ÐÒÏÄÒÏÍÁ , ÒÁÚÇÁÒÁ É ÒÁÚ×ÉÔÉÑ ÂÏÌÅÚÎÉ, ÓÐÁÄÁ É ÕÇÁÓÁÎÉÑ, ×ÙÚÄÏÒÏ×ÌÅÎÉÑ.
éÎËÕÂÁÃÉÏÎÎÙÊ ÐÅÒÉÏÄ — ÜÔÏ ÐÅÒÉÏÄ ×ÒÅÍÅÎÉ ÏÔ ÍÏÍÅÎÔÁ ×ÎÅÄÒÅÎÉÑ ×ÏÚÂÕÄÉÔÅÌÑ × ÍÁËÒÏÏÒÇÁÎÉÚÍ É ÄÏ ÐÏÑ×ÌÅÎÉÑ ÐÅÒ×ÙÈ ËÌÉÎÉÞÅÓËÉÈ ÓÉÍÐÔÏÍÏ× ÂÏÌÅÚÎÉ. ðÒÉ ËÁÖÄÏÍ ÉÎÆÅËÃÉÏÎÎÏÍ ÚÁÂÏÌÅ×ÁÎÉÉ ÐÒÏÄÏÌÖÉÔÅÌØÎÏÓÔØ ÉÎËÕÂÁÃÉÏÎÎÏÇÏ ÐÅÒÉÏÄÁ ÒÁÚÌÉÞÎÁ É ËÏÌÅÂÌÅÔÓÑ × ÛÉÒÏËÉÈ ÐÒÅÄÅÌÁÈ — ÏÔ ÎÅÓËÏÌØËÉÈ ÞÁÓÏ× (ÇÒÉÐÐ) ÄÏ ÎÅÓËÏÌØËÉÈ ÍÅÓÑÃÅ× (ÇÅÐÁÔÉÔ ÷). äÌÉÔÅÌØÎÏÓÔØ ÉÎËÕÂÁÃÉÏÎÎÏÇÏ ÐÅÒÉÏÄÁ ÚÁ×ÉÓÉÔ ÏÔ ×ÉÄÁ ÍÉËÒÏÏÒÇÁÎÉÚÍÁ, ÉÎÆÉÃÉÒÕÀÝÅÊ ÄÏÚÙ, ÅÇÏ ×ÉÒÕÌÅÎÔÎÏÓÔÉ, ÐÕÔÉ ÐÒÏÎÉËÎÏ×ÅÎÉÑ × ÏÒÇÁÎÉÚÍ É ÏÔ ÓÏÓÔÏÑÎÉÑ ÍÁËÒÏÏÒÇÁÎÉÚÍÁ. éÎËÕÂÁÃÉÏÎÎÙÊ ÐÅÒÉÏÄ Ó×ÑÚÁÎ Ó ÁÄÇÅÚÉÅÊ É ËÏÌÏÎÉÚÁÃÉÅÊ ËÌÅÔÏË ÍÁËÒÏÏÒÇÁÎÉÚÍÁ ×ÏÚÂÕÄÉÔÅÌÅÍ × ×ÏÒÏÔÁÈ ÉÎÆÅËÃÉÉ. ðÒÉÚÎÁËÏ× ÚÁÂÏÌÅ×ÁÎÉÑ × ÄÁÎÎÏÍ ÐÅÒÉÏÄÅ ÅÝÅ ÎÅÔ, ÎÏ × ÏÒÇÁÎÉÚÍÅ ÕÖÅ ÐÒÏÉÓÈÏÄÑÔ ÎÁÞÁÌØÎÙÅ ÐÒÏÑ×ÌÅÎÉÑ ÐÁÔÏÌÏÇÉÞÅÓËÏÇÏ ÐÒÏÃÅÓÓÁ × ×ÉÄÅ ÍÏÒÆÏÌÏÇÉÞÅÓËÉÈ ÉÚÍÅÎÅÎÉÊ, ÏÂÍÅÎÎÙÈ É ÉÍÍÕÎÏÌÏÇÉÞÅÓËÉÈ ÓÄ×ÉÇÏ× É ÄÒ. åÓÌÉ ÍÁËÒÏÏÒÇÁÎÉÚÍ ÏËÁÖÅÔÓÑ ÎÅ ÓÐÏÓÏÂÅÎ ÏÂÅÚ×ÒÅÄÉÔØ ×ÏÚÂÕÄÉÔÅÌÑ ÒÁÚ×É×ÁÅÔÓÑ ÓÌÅÄÕÀÝÉÊ ÐÅÒÉÏÄ ÚÁÂÏÌÅ×ÁÎÉÑ.
ðÒÏÄÒÏÍÁÌØÎÙÊ ÐÅÒÉÏÄ — ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÐÏÑ×ÌÅÎÉÅÍ ÐÅÒ×ÙÈ ÏÂÝÉÈ ÐÒÉÚÎÁËÏ× ÚÁÂÏÌÅ×ÁÎÉÑ ÂÅÚ ÞÅÔËÏÊ ÈÁÒÁËÔÅÒÎÏÊ ÓÉÍÐÔÏÍÁÔÉËÉ ÄÌÑ ÄÁÎÎÏÇÏ ÚÁÂÏÌÅ×ÁÎÉÑ. òÁÚ×É×ÁÀÔÓÑ ÎÅÓÐÅÃÉÆÉÞÅÓËÉÅ ÏÂÝÉÅ ÄÌÑ ÍÎÏÇÉÈ ÚÁÂÏÌÅ×ÁÎÉÊ ÐÒÉÚÎÁËÉ × ×ÉÄÅ ÌÉÈÏÒÁÄËÉ, ÎÅÄÏÍÏÇÁÎÉÑ, ÓÎÉÖÅÎÉÑ ÁÐÐÅÔÉÔÁ, ÏÂÝÅÊ ÓÌÁÂÏÓÔÉ, ÇÏÌÏ×ÎÏÊ ÂÏÌÉ, ÓÕÂÆÅÂÒÉÌØÎÏÊ ÔÅÍÐÅÒÁÔÕÒÙ. ðÒÏÄÏÌÖÉÔÅÌØÎÏÓÔØ ÐÒÏÄÒÏÍÁÌØÎÏÇÏ ÐÅÒÉÏÄÁ 1-3 ÓÕÔ , ÎÏ ÍÏÖÅÔ Õ×ÅÌÉÞÉ×ÁÔØÓÑ ÄÏ 10 ÄÎÅÊ É ÚÁ×ÉÓÉÔ ÏÔ ÜÔÉÏÌÏÇÉÉ ÉÎÆÅËÃÉÏÎÎÏÇÏ ÚÁÂÏÌÅ×ÁÎÉÑ. äÌÑ ÒÑÄÁ ÚÁÂÏÌÅ×ÁÎÉÊ ( ÌÅÐÔÏÓÐÉÒÏÚ , ÇÒÉÐÐ) ÐÒÏÄÒÏÍÁÌØÎÙÊ ÐÅÒÉÏÄ ÎÅ ÔÉÐÉÞÅÎ. ïÔÓÕÔÓÔ×ÉÅ ÐÒÏÄÒÏÍÁÌØÎÏÇÏ ÐÅÒÉÏÄÁ ÍÏÖÅÔ Ó×ÉÄÅÔÅÌØÓÔ×Ï×ÁÔØ Ï ÂÏÌÅÅ ÔÑÖÅÌÏÊ ÆÏÒÍÅ ÉÎÆÅËÃÉÏÎÎÏÇÏ ÐÒÏÃÅÓÓÁ. ÷ ÐÒÏÄÒÏÍÁÌØÎÏÍ ÐÅÒÉÏÄÅ ×ÏÚÂÕÄÉÔÅÌØ ÉÎÔÅÎÓÉ×ÎÏ ÒÁÚÍÎÏÖÁÅÔÓÑ × ÍÅÓÔÅ ÅÇÏ ÌÏËÁÌÉÚÁÃÉÉ, ÐÒÏÄÕÃÉÒÕÅÔ ÓÏÏÔ×ÅÔÓÔ×ÕÀÝÉÅ ÔÏËÓÉÎÙ É ÉÎ×ÁÚÉÒÕÅÔÓÑ × ÔËÁÎÉ.
ðÅÒÉÏÄ ÒÁÚÇÁÒÁ É ÒÁÚ×ÉÔÉÑ ÂÏÌÅÚÎÉ. ÷ ÐÅÒÉÏÄ ÒÁÚÇÁÒÁ ÂÏÌÅÚÎÉ ÎÁÒÑÄÕ Ó ÏÂÝÉÍÉ ÎÅÓÐÅÃÉÆÉÞÅÓËÉÍÉ ÐÒÉÚÎÁËÁÍÉ ÐÒÏÑ×ÌÑÀÔÓÑ ÈÁÒÁËÔÅÒÎÙÅ ÓÉÍÐÔÏÍÙ ÄÌÑ ÄÁÎÎÏÇÏ ÚÁÂÏÌÅ×ÁÎÉÑ. îÁÉÂÏÌÅÅ ÔÉÐÉÞÎÙÍÉ ÐÒÉÚÎÁËÁÍÉ ÉÎÆÅËÃÉÏÎÎÏÊ ÂÏÌÅÚÎÉ Ñ×ÌÑÀÔÓÑ ÌÉÈÏÒÁÄËÁ, ×ÏÓÐÁÌÅÎÉÅ, Ñ×ÌÅÎÉÅ ÐÏÒÁÖÅÎÉÑ ÃÅÎÔÒÁÌØÎÏÊ É ×ÅÇÅÔÁÔÉ×ÎÏÊ ÓÉÓÔÅÍÙ, ÎÁÒÕÛÅÎÉÅ ÆÕÎËÃÉÊ ÓÅÒÄÅÞÎÏ-ÓÏÓÕÄÉÓÔÏÊ ÓÉÓÔÅÍÙ É ÏÒÇÁÎÏ× ÐÉÝÅ×ÁÒÅÎÉÑ. ðÒÉ ÎÅËÏÔÏÒÙÈ ÚÁÂÏÌÅ×ÁÎÉÑÈ ÐÏÑ×ÌÑÀÔÓÑ ËÏÖÎÙÅ ×ÙÓÙÐÁÎÉÑ, ÖÅÌÔÕÈÁ É ÄÒÕÇÉÅ ÓÉÍÐÔÏÍÙ. ÷ ÄÁÎÎÙÊ ÐÅÒÉÏÄ ×ÏÚÂÕÄÉÔÅÌØ ÚÁÂÏÌÅ×ÁÎÉÑ ÁËÔÉ×ÎÏ ÒÁÚÍÎÏÖÁÅÔÓÑ × ÏÒÇÁÎÉÚÍÅ, ÐÒÏÉÓÈÏÄÉÔ ÎÁËÏÐÌÅÎÉÅ ÔÏËÓÉÎÏ× É ÆÅÒÍÅÎÔÏ×, ËÏÔÏÒÙÅ ÐÏÓÔÕÐÁÀÔ × ËÒÏ×Ø É ×ÙÚÙ×ÁÀÔ ÓÉÎÄÒÏÍ ÉÎÔÏËÓÉËÁÃÉÉ ÉÌÉ ÔÏËÓÉËÏÓÅÐÔÉÞÅÓËÉÊ ÛÏË. ÷ ÐÅÒÉÏÄ ÒÁÚÇÁÒÁ ÂÏÌÅÚÎÉ ÐÒÏÉÓÈÏÄÉÔ ÁËÔÉ×ÎÁÑ ÐÅÒÅÓÔÒÏÊËÁ ÉÍÍÕÎÏÌÏÇÉÞÅÓËÏÊ ÒÅÁËÔÉ×ÎÏÓÔÉ ÏÒÇÁÎÉÚÍÁ É ×ÙÒÁÂÏÔËÁ ÓÐÅÃÉÆÉÞÅÓËÉÈ ÁÎÔÉÔÅÌ ËÌÁÓÓÁ IgM , Ó ÐÏÓÌÅÄÕÀÝÉÍ ÓÉÎÔÅÚÏÍ IgG .âÏÌØÎÏÊ × ÜÔÏÔ ÐÅÒÉÏÄ Ñ×ÌÑÅÔÓÑ ÎÁÉÂÏÌÅÅ ÏÐÁÓÎÙÍ ÄÌÑ ÏËÒÕÖÁÀÝÉÈ, ×ÓÌÅÄÓÔ×ÉÅ ×ÙÄÅÌÅÎÉÑ ×ÏÚÂÕÄÉÔÅÌÑ ÉÚ ÏÒÇÁÎÉÚÍÁ × ÏËÒÕÖÁÀÝÕÀ ÓÒÅÄÕ.
äÌÉÔÅÌØÎÏÓÔØ ÐÅÒÉÏÄÁ ÒÁÚÇÁÒÁ É ÒÁÚ×ÉÔÉÑ ÂÏÌÅÚÎÉ ÚÁ×ÉÓÉÔ ÏÔ ×ÉÄÁ ×ÏÚÂÕÄÉÔÅÌÑ, ÓÏÓÔÏÑÎÉÑ ÉÍÍÕÎÏÌÏÇÉÞÅÓËÏÊ ÒÅÁËÔÉ×ÎÏÓÔÉ ÏÒÇÁÎÉÚÍÁ, Ó×ÏÅ×ÒÅÍÅÎÎÏÊ ÄÉÁÇÎÏÓÔÉËÉ, ÜÆÆÅËÔÉ×ÎÏÓÔÉ ÌÅÞÅÎÉÑ É ÄÒÕÇÉÈ ÕÓÌÏ×ÉÊ.
ðÅÒÉÏÄ ÕÇÁÓÁÎÉÑ ÂÏÌÅÚÎÉ — ×ÙÚÄÏÒÏ×ÌÅÎÉÅ. ðÒÉ ÂÌÁÇÏÐÒÉÑÔÎÏÍ ÔÅÞÅÎÉÉ ÚÁÂÏÌÅ×ÁÎÉÑ ÐÅÒÉÏÄ ÒÁÚÇÁÒÁ ÐÅÒÅÈÏÄÉÔ × ÓÔÁÄÉÀ ×ÙÚÄÏÒÏ×ÌÅÎÉÑ. ÷ÙÚÄÏÒÏ×ÌÅÎÉÅ ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÐÏÓÔÅÐÅÎÎÙÍ ÉÓÞÅÚÎÏ×ÅÎÉÅÍ ËÌÉÎÉÞÅÓËÉÈ ÓÉÍÐÔÏÍÏ× ÚÁÂÏÌÅ×ÁÎÉÑ, ×ÏÓÓÔÁÎÏ×ÌÅÎÉÅÍ ÎÁÒÕÛÅÎÎÙÈ ÆÕÎËÃÉÊ ÏÒÇÁÎÉÚÍÁ, ÎÅÊÔÒÁÌÉÚÁÃÉÅÊ É ×Ù×ÅÄÅÎÉÅÍ ×ÏÚÂÕÄÉÔÅÌÑ É ÔÏËÓÉÎÏ× ÉÚ ÏÒÇÁÎÉÚÍÁ.
÷ÙÚÄÏÒÏ×ÌÅÎÉÅ ÍÏÖÅÔ ÂÙÔØ ÐÏÌÎÙÍ, ÐÒÉ ËÏÔÏÒÏÍ ×ÓÅ ÎÁÒÕÛÅÎÎÙÅ ÆÕÎËÃÉÉ ×ÏÓÓÔÁÎÁ×ÌÉ×ÁÀÔÓÑ ÉÌÉ ÎÅÐÏÌÎÙÍ, ÅÓÌÉ ÓÏÈÒÁÎÑÀÔÓÑ ÏÓÔÁÔÏÞÎÙÅ Ñ×ÌÅÎÉÑ (ÍÙÛÅÞÎÁÑ ÁÔÒÏÆÉÑ ÐÒÉ ÐÏÌÉÏÍÉÅÌÉÔÁÈ, ËÌÅÝÅ×ÏÍ ÜÎÃÅÆÁÌÉÔÅ, ÄÅÆÅËÔÙ ËÏÖÉ ÐÒÉ ÎÁÔÕÒÁÌØÎÏÊ ÏÓÐÅ É Ô.Ð.). ëÌÉÎÉÞÅÓËÏÅ ×ÙÚÄÏÒÏ×ÌÅÎÉÅ ÏÐÅÒÅÖÁÅÔ ÐÁÔÏÍÏÒÆÏÌÏÇÉÞÅÓËÏÅ ×ÏÓÓÔÁÎÏ×ÌÅÎÉÅ ÐÏ×ÒÅÖÄÅÎÎÙÈ ÏÒÇÁÎÏ×, Á ÔÁËÖÅ ÐÏÌÎÏÅ ÏÓ×ÏÂÏÖÄÅÎÉÅ ÏÒÇÁÎÉÚÍÁ ÏÔ ×ÏÚÂÕÄÉÔÅÌÑ. ðÒÉ ÂÏÌØÛÉÎÓÔ×Å ÉÎÆÅËÃÉÏÎÎÙÈ ÚÁÂÏÌÅ×ÁÎÉÊ × ÐÅÒÉÏÄ ×ÙÚÄÏÒÏ×ÌÅÎÉÑ ÏÒÇÁÎÉÚÍ ÐÏÌÎÏÓÔØÀ ÏÓ×ÏÂÏÖÄÁÅÔÓÑ ÏÔ ×ÏÚÂÕÄÉÔÅÌÑ, ÆÏÒÍÉÒÕÅÔÓÑ ÉÍÍÕÎÉÔÅÔ.
÷ ÎÅËÏÔÏÒÙÈ ÓÌÕÞÁÑÈ ×ÙÚÄÏÒÏ×ÌÅÎÉÅ ÐÅÒÅÈÏÄÉÔ × ÍÉËÒÏÂÏÎÏÓÉÔÅÌØÓÔ×Ï ÉÌÉ ÐÏÓÌÅ ËÁÖÕÝÅÇÏÓÑ ×ÙÚÄÏÒÏ×ÌÅÎÉÑ ×ÏÚÎÉËÁÅÔ ÒÅÃÉÄÉ×.
ðÏÎÑÔÉÅ Ï ÐÁÔÏÇÅÎÎÏÓÔÉ É ×ÉÒÕÌÅÎÔÎÏÓÔÉ ÂÁËÔÅÒÉÊ. ôÏËÓÉÎÙ.
ðÁÔÏÇÅÎÎÏÓÔØ — ÜÔÏ ÐÏÔÅÎÃÉÁÌØÎÁÑ ÓÐÏÓÏÂÎÏÓÔØ ÍÉËÒÏÏÒÇÁÎÉÚÍÁ ×ÙÚÙ×ÁÔØ ÉÎÆÅËÃÉÏÎÎÙÊ ÐÒÏÃÅÓÓ.ðÁÔÏÇÅÎÎÏÓÔØ ÐÒÅÄÓÔÁ×ÌÑÅÔ ÓÏÂÏÊ ×ÉÄÏ×ÏÊ ÐÒÉÚÎÁË, ÐÏÑ×É×ÛÉÊÓÑ × ÈÏÄÅ Ü×ÏÌÀÃÉÉ ÍÉËÒÏÏÒÇÁÎÉÚÍÁ É ÐÒÉÓÐÏÓÏÂÌÅÎÉÑ ÅÇÏ Ë ÐÁÒÁÚÉÔÉÒÏ×ÁÎÉÀ × ÏÒÇÁÎÉÚÍÅ ÞÅÌÏ×ÅËÁ. äÌÑ ÐÁÔÏÇÅÎÎÏÓÔÉ ÈÁÒÁËÔÅÒÎÁ ÓÐÅÃÉÆÉÞÎÏÓÔØ, Ô.Å. ÓÐÏÓÏÂÎÏÓÔØ ×ÙÚÙ×ÁÔØ ÐÁÔÏÍÏÒÆÏÌÏÇÉÞÅÓËÉÅ É ÐÁÔÏÆÉÚÉÏÌÏÇÉÞÅÓËÉÅ ÉÚÍÅÎÅÎÉÑ × ÏÐÒÅÄÅÌÅÎÎÙÈ ÔËÁÎÑÈ É ÏÒÇÁÎÁÈ.
äÌÑ ËÏÌÉÞÅÓÔ×ÅÎÎÏÊ ÏÃÅÎËÉ ÓÔÅÐÅÎÉ ÐÁÔÏÇÅÎÎÏÓÔÉ ÍÉËÒÏÏÒÇÁÎÉÚÍÁ ÉÓÐÏÌØÚÕÀÔ ÔÅÒÍÉÎ ×ÉÒÕÌÅÎÔÎÏÓÔØ, ËÏÔÏÒÁÑ ÉÚÍÅÒÑÅÔÓÑ × ÕÓÌÏ×ÎÏ ÐÒÉÎÑÔÙÈ ÅÄÉÎÉÃÁÈ — DLM , DcL , DL 50 . DLM ( Dosis letalis minima ) — ÍÉÎÉÍÁÌØÎÁÑ ÓÍÅÒÔÅÌØÎÁÑ ÄÏÚÁ ÍÉËÒÏÏÒÇÁÎÉÚÍÏ×, ËÏÔÏÒÁÑ ×ÙÚÙ×ÁÅÔ ÇÉÂÅÌØ 95% ×ÏÓÐÒÉÉÍÞÉ×ÙÈ ÌÁÂÏÒÁÔÏÒÎÙÈ ÖÉ×ÏÔÎÙÈ.
DL 50 ×ÙÚÙ×ÁÅÔ ÇÉÂÅÌØ 50% ÚÁÒÁÖÅÎÎÙÈ ÖÉ×ÏÔÎÙÈ, DcL — ÓÍÅÒÔÅÌØÎÁÑ ÄÏÚÁ, ×ÙÚÙ×ÁÀÝÁÑ ÇÉÂÅÌØ ×ÓÅÈ ÖÉ×ÏÔÎÙÈ.
óÔÅÐÅÎØ ÐÁÔÏÇÅÎÎÏÓÔÉ ÍÉËÒÏÏÒÇÁÎÉÚÍÁ ÚÁ×ÉÓÉÔ ÏÔ ÍÎÏÇÉÈ ÆÁËÔÏÒÏ× É ÏÂÕÓÌÏ×ÌÅÎÁ ËÁË ÎÁÌÉÞÉÅÍ ÆÅÒÍÅÎÔÎÙÈ ÓÉÓÔÅÍ, ÏÂÅÓÐÅÞÉ×ÁÀÝÉÈ ÓÕÝÅÓÔ×Ï×ÁÎÉÅ ×ÏÚÂÕÄÉÔÅÌÑ × ÍÁËÒÏÏÒÇÁÎÉÚÍÅ , ÔÁË É ÅÇÏ ÓÐÏÓÏÂÎÏÓÔØÀ ÐÒÏÔÉ×ÏÓÔÏÑÔØ ÆÁËÔÏÒÁÍ ÚÁÝÉÔÙ ÏÒÇÁÎÉÚÍÁ, ÎÁÐÒÁ×ÌÅÎÎÙÈ ÎÁ ÕÎÉÞÔÏÖÅÎÉÅ ×ÏÚÂÕÄÉÔÅÌÑ. ðÏ ÓÔÅÐÅÎÉ ÐÁÔÏÇÅÎÎÏÓÔÉ ÒÁÚÌÉÞÁÀÔ ÐÁÔÏÇÅÎÎÙÅ É ÕÓÌÏ×ÎÏ-ÐÁÔÏÇÅÎÎÙÅ ÍÉËÒÏÏÒÇÁÎÉÚÍÙ. ðÁÔÏÇÅÎÎÙÅ ÍÉËÒÏÏÒÇÁÎÉÚÍÙ ÓÐÏÓÏÂÎÙ, × ÂÏÌØÛÉÎÓÔ×Å ÓÌÕÞÁÅ×, ×ÙÚÙ×ÁÔØ ÉÎÆÅËÃÉÏÎÎÙÊ ÐÒÏÃÅÓÓ, Á ÕÓÌÏ×ÎÏ-ÐÁÔÏÇÅÎÎÙÅ, ÞÁÓÔÏ Ñ×ÌÑÀÔÓÑ ÅÓÔÅÓÔ×ÅÎÎÙÍÉ ÏÂÉÔÁÔÅÌÑÍÉ ÏÒÇÁÎÉÚÍÁ ÞÅÌÏ×ÅËÁ, ×ÙÚÙ×ÁÀÔ ÚÁÂÏÌÅ×ÁÎÉÑ ÔÏÌØËÏ ÐÒÉ ÓÎÉÖÅÎÉÉ ÉÍÍÕÎÉÔÅÔÁ É ÄÏÓÔÁÔÏÞÎÏ ÂÏÌØÛÏÊ ÉÎÆÉÃÉÒÕÀÝÅÊ ÄÏÚÅ. óÔÅÐÅÎØ ÐÁÔÏÇÅÎÎÏÓÔÉ ÍÉËÒÏÏÒÇÁÎÉÚÍÁ Ó×ÑÚÁÎÁ Ó ÅÇÏ ÓÐÏÓÏÂÎÏÓÔØÀ Ë ÁÄÇÅÚÉÉ , ËÏÌÏÎÉÚÁÃÉÉ, ÉÎ×ÁÚÉÉ, ÐÏÄÁ×ÌÅÎÉÀ ÆÁÇÏÃÉÔÏÚÁ É ÄÒ. ÆÁËÔÏÒÏ×.
ë ÆÁËÔÏÒÁÍ ÐÁÔÏÇÅÎÎÏÓÔÉ ÏÔÎÏÓÑÔ ÓÐÏÓÏÂÎÏÓÔØ ÍÉËÒÏÏÒÇÁÎÉÚÍÏ× ÐÒÉËÒÅÐÌÑÔØÓÑ Ë ËÌÅÔËÁÍ ( ÁÄÇÅÚÉÑ ), ÒÁÚÍÅÝÁÔØÓÑ ÎÁ ÉÈ ÐÏ×ÅÒÈÎÏÓÔÉ (ËÏÌÏÎÉÚÁÃÉÑ), ÐÒÏÎÉËÁÔØ × ËÌÅÔËÉ (ÉÎ×ÁÚÉÑ) É ÐÒÏÔÉ×ÏÓÔÏÑÔØ ÆÁËÔÏÒÁÍ ÚÁÝÉÔÙ ÏÒÇÁÎÉÚÍÁ (ÁÇÒÅÓÓÉÑ).
Источник
Цикличность инфекционного заболевания
Специфичность инфекции
Каждую инфекционную болезнь вызывает конкретный возбудитель. Однако известны инфекции (например, гнойно-воспалительные процессы), вызываемые различными микробами. С другой стороны, один возбудитель (например, стрептококк) способен вызывать различные поражения.
Контагиозность (заразительность) определяет способность возбудителя передаваться от одного лица к другому и скорость его распространения в восприимчивой популяции. Для количественной оценки контагиозности предложен индекс контагиозности — процент переболевших лиц в популяции за определённый период (например, заболеваемость гриппом в определённом городе за 1 год).
Развитие конкретного инфекционного заболевания ограничено во времени, сопровождается цикличностью процесса и сменой клинических периодов.
1. Инкубационный период — это время, прошедшее с момента попадания микроорганизма в макроорганизм до появления первых клинических признаков заболевания. Обычно инкубационный период характерен только для экзогенных инфекций. В этот период возбудитель размножается, происходит накопление как возбудителя, так и выделяемых им токсинов до определённой пороговой величины, за которой организм начинает отвечать клинически выраженными реакциями.
Продолжительность инкубационного периода может варьировать от часов и суток до нескольких лет и зависит в основном от вида возбудителя. Например, при кишечных инфекциях инкубационный период не длительный — от нескольких часов до нескольких суток. При других инфекциях (грипп, ветряная оспа, коклюш) — от нескольких недель до нескольких месяцев. Но есть и такие инфекции, при которых инкубационный период длится несколько лет: лепра, ВИЧ-инфекция, туберкулез. В этом периоде происходит адгезия клеток и, как правило, возбудители не выявляются.
2. Продромальный период — или «стадия предвестников». Его продолжительность не превышает 24-48 ч.
В этот период идет колонизация возбудителя на чувствительных клетках организма. В этот период появляются первые предшественники заболевания (повышается температура, снижаются аппетит и работоспособность и др.), микроорганизмы образуют ферменты и токсины, которые приводят к местным и генерализованным воздействиям на организм. При таких заболеваниях, как брюшной тиф, оспа, корь, продромальный период очень характерен и тогда уже в этом периоде врач может поставить предварительный диагноз. В этом периоде, как правило, возбудитель не выявляется, кроме коклюша и кори.
3. Период развития заболевания — в этот период идет интенсивное размножение возбудителя, проявление всех его свойств, максимально проявляются клинические проявления, характерные для данного возбудителя (пожелтение кожных покровов при гепатите, появление характерной сыпи при краснухе и т. д.).
В клинически выраженной фазе можно выделить:
— стадии нарастания симптомов (stadium werementum),
— расцвета болезни (stadium acme)
— угасания проявлений (stadium decrementum).
В этот период формируется защитная реакция макроорганизма в ответ на патогенное действие возбудителя, продолжительность этого периода также бывает различной и зависит от вида возбудителя. Например, туберкулез, бруцеллез текут долго, несколько лет — их называют хроническими инфекциями. При большинстве инфекций этот период является самым заразным. В разгар заболевания больной человек выделяет в окружающую среду очень много микробов.
Период клинических проявлений заканчивается выздоровлением или смертью больного. Летальный исход может наступить при таких инфекциях, как менингит, грипп, чума и др. Степень выраженности клинического течения заболевания может быть разной. Болезнь может протекать в тяжелой или легкой форме. А иногда клиническая картина может быть вообще нетипичной для данной инфекции. Такие формы заболевания называют атипичными, или стертыми. Поставить диагноз в таком случае трудно и тогда используются микробиологические методы исследования.
4. Период выздоровления (реконвалесценция) — как конечный период инфекционной болезни может быть быстрым (кризис) или медленным (лизис), а также характеризоваться переходом в хроническое состояние. В благоприятных случаях клинические проявления обычно исчезают быстрее, чем наступает нормализация морфологических нарушений органов и тканей и полное удаление возбудителя из организма. Выздоровление может быть полным либо сопровождаться развитием осложнений (например, со стороны ЦНС, костно-мышечного аппарата или сердечно-сосудистой системы). Период окончательного удаления инфекционного агента может затягиваться и для некоторых инфекций (например, брюшного тифа) может исчисляться неделями.
В этот период погибают возбудители, нарастают иммуноглобулины класса G и А. В этот период может развиться бактерионосительство: в организме могут сохраняться антигены, которые длительно будут циркулировать по организму. Период выздоровления сопровождается снижением температуры, восстановлением работоспособности, повышением аппетита. В этот период из организма больного выводятся микробы (с мочой, испражнениями, мокротой). Продолжительность периода выделения микробов неодинакова при различных инфекциях. Например, при ветрянке, сибирской язве больные освобождаются от возбудителя при исчезновении клинических проявлений болезни. При других болезнях этот период продолжается 2-3 недели.
Инфекционный процесс не всегда проходит все стадии и может заканчиваться на ранних этапах заболевания. Например, если человек привит от того или иного заболевания, то периода развития заболевания может и не быть. В любом периоде инфекционной болезни, но особенно в период ее разгара, возможны осложнения: специфические и неспецифические.
Специфические — это осложнения, вызванные возбудителем данного заболевания и являющиеся следствием необычной выраженности функционально-морфологических изменений в организме больного (например, увеличение миндалин при стафилококковой ангине или перфорация язв кишечника при брюшном тифе).
Неспецифические — это осложнения, вызванные микроорганизмами другого вида, как правило, условно-патогенными, являющимися неспецифическими для данного заболевания (например, развитие гнойного среднего отита у больного корью).
Изучением условий возникновения инфекционных болезней и механизмов передачи их возбудителей, а также разработкой мероприятий по их предупреждению занимается отдельная медицинская наука — эпидемиология.
Практически любой эпидемический процесс включает три взаимосвязанных компонента:
1) источник инфекции;
2) механизм, пути и факторы передачи возбудителя;
3) восприимчивый организм или коллектив.
Отсутствие одного из компонентов прерывает течение эпидемического процесса.
Источники инфекции (возбудителя)
Различные одушевлённые и неодушевлённые объекты внешней среды, содержащие и сохраняющие патогенные микроорганизмы, обозначают термином резервуары инфекции, но их роль в заболеваемости человека далеко не одинакова. Для большинства инфекций человека основной резервуар и источник — больной человек, в том числе лица, находящиеся в инкубационном периоде (ранние носители) и на этапах реконвалесценции, либо бессимптомные (контактные) микробоносители. В соответствии с источником инфекции выделяют следующие типы инфекционных болезней.
Антропонозы — Инфекции, при которых источником инфекции является только человек. [от греч. anthropos, человек, + nosos, болезнь].
Зоонозы — Инфекции, при которых источниками инфекции являются животные, но ими могут болеть и люди. [от греч. won, животное, + nosos, болезнь].
Зооантропонозы — Инфекции, поражающие животных и способные передаваться человеку. [от греч. zoon, животное, + anthropos, человек, + nosos, болезнь], например сибирская язва, бруцеллёз.
Сапронозы — Инфекции, развивающиеся после проникновения свободноживущих бактерий или грибов в организм человека с объектов окружающей среды и поверхности тела (например, при попадании в рану) [от греч. sapros, гнилой, + nosos, болезнь].
Механизмы, факторы и пути передачи инфекции (возбудителя)
Механизмы передачи определяют способы перемещения инфекционного агента из заражённого организма в восприимчивый организм.
Для этого возбудитель должен быть выведен из заражённого организма, некоторое время пребывать во внешней среде и внедриться в восприимчивый организм.
Выделяют:
1. Фекально-оральный,
2. Аэрогенный (респираторный),
3. Кровяной (трансмиссивный)
4. Контактный механизмы передачи.
Указанные механизмы передачи характерны для подавляющего большинства инфекций человека; с позиций эпидемиологии пути их распространения рассматриваются как горизонтальная передача возбудителя. Существует также группа заболеваний (обычно вирусных), возбудители которых способны трансплацентарно переходить от матери к плоду (вертикальная передача).
Факторы и пути передачи.
Факторы передачи — элементы внешней среды, обеспечивающие передачу возбудителей инфекционных болезней.
Ими могут быть вода, различные пищевые продукты, воздух, почва, членистоногие переносчики, бытовые предметы и т.д. Пути передачи определяют конкретные факторы передачи или их сочетание, обеспечивающие перенос инфекционного агента от больного человека или от носителя здоровому.
Обычно механизмы передачи инфекционного агента имеют несколько путей:
— Фекально-оральный механизм включает алиментарный, водный или контактно-бытовой пути передачи.
— Кровяной (трансмиссивный) механизм включает передачу возбудителей через укусы переносчиков, парентеральный и половой пути передачи.
— Аэрогенный (респираторный) механизм включает воздушно-капельный и воздушно-пылевой пути передачи возбудителя.
— Контактный механизм включает раневой и контактно-половой пути передачи.
Специфичность пути передачи инфекции (возбудителя)
Для большинства патогенных микроорганизмов путь передачи от больного лица здоровому специфичен, и нарушение эпидемического цикла может либо прервать его (например, попадание шигелл в дыхательный тракт), либо усугубить тяжесть заболевания (например, попадание возбудителя сифилиса в кровоток через загрязнённую инъекционную иглу).
С другой стороны, проникновение патогенного микроорганизма в области, резистентные к его инвазивным потенциям, обычно не вызывает заболевания (например, большинство возбудителей респираторных инфекций, попав в ЖКТ, погибает под действием желудочного сока и пищеварительных ферментов).
В соответствии с механизмами передачи возбудителя принята классификация инфекционных болезней, которую разработал Л.В. Громашевский.
I группа — болезни с фекально-оральным механизмом передачи (например, кишечные инфекции);
II группа — болезни с аэрогенным механизмом передачи (например, грипп или корь);
III группа — болезни с трансмиссивным механизмом передачи (например, малярия, клещевой энцефалит);
IV группа — болезни с контактным механизмом передачи (например, венерические болезни).
Известно, что при наличии в популяции 95% невосприимчивых лиц циркуляция возбудителя прекращается, а сама популяция расценивается как эпидемически благополучная.
Для предупреждения развития инфекционных заболеваний широко применяют комплекс мероприятий, направленных на различные звенья инфекционного процесса.
Мероприятия I группы по предупреждению инфекционных заболеваний направлены на выявление, изоляцию и лечение (санацию) больного или бактерионосителя. Их часто дополняют карантинными мероприятиями.
Мероприятия II группы по предупреждению инфекционных заболеваний представлены комплексом санитарно-гигиенических мер, направленных на разрыв механизмов и путей передачи возбудителя. Мероприятия состоят из обеспечения и соблюдения гигиенических нормативов, разукрупнения организованных контингентов, санитарного контроля за пищевыми продуктами и предприятиями, их производящими, соблюдения правил асептики и антисептики в лечебно-профилактических учреждениях (ЛПУ), проведения дезинфекций и дезинсекций и т.д.
Мероприятия III группы по предупреждению инфекционных заболеваний направлены на увеличение «иммунной прослойки» популяции. Наиболее эффективный метод — широкомасштабная активная иммунопрофилактика (вакцинация) различных инфекционных болезней.
В соответствии с эффективностью проводимых мероприятий по предупреждению инфекционных заболеваний выделяют управляемые инфекции (для их предупреждения эффективно используют различные вышеуказанные мероприятия) и неуправляемые инфекции (меры предупреждения отсутствуют).
Интенсивность эпидемического процесса обусловливает множество факторов, основными из которых выступают свойства и распространённость возбудителя, характер иммунной «прослойки» в популяции, а также и географическое положение конкретных территорий. По интенсивности эпидемических процессов выделяют спорадическую заболеваемость, эпидемии и пандемии.
Спорадическая заболеваемость [от греч. sporadikos, рассеянный] — обычный уровень заболеваемости конкретной инфекцией в отдельном регионе за определённый период (обычно за год). Как правило, количество больных не превышает десяти случаев на 100 000 населения.
Эпидемия [от греч. epi-, над, + demos, народ].
В некоторых случаях обычный уровень заболеваемости конкретной инфекцией за определённый период резко превышает уровень спорадической заболеваемости. В таких случаях происходит эпидемическая вспышка, а при вовлечении в процесс нескольких регионов — эпидемия.
Пандемия. В редких ситуациях уровень заболеваемости конкретной инфекцией за определённый период резко превышает уровень эпидемий. При этом заболеваемость не ограничивается пределами конкретной страны или материка, болезнь практически охватывает всю планету. К счастью, подобные «сверхэпидемии», или пандемии [от греч. pan-, всеобщий, + demos, народ], вызывает очень ограниченный спектр возбудителей (например, вирус гриппа).
В соответствии с распространённостью инфекционные заболевания также выделяют повсеместные (убиквитарные) и эндемичные инфекции, выявляемые на определённых, нередко небольших территориях.
По частоте случаев различают:
— кризисные инфекции — заболеваемость более 100 случаев на 100 000 населения (например, ВИЧ-инфекция);
— массовые инфекции — заболеваемость составляет 100 случаев на 100 000 населения (например, ОРВИ);
— распространённые управляемые инфекции — заболеваемость составляет 20-100 случаев на 100 000 населения (например; корь);
— распространённые неуправляемые инфекции — заболеваемость составляет менее 20 случаев на 100 000 населения (например, анаэробные газовые инфекции);
— спорадические инфекции — заболеваемость составляют единичные случаи на 100 000 населения (например, риккетсиозы).
Возбудители убиквитарных инфекций распространены повсеместно. Эндемичные возбудители вызывают эндемии [от греч. еn-, в, + -demos, народ]. Как критерий эпидемического процесса эндемия не отражает его интенсивность, но указывает на заболеваемость в определённом регионе.
Выделяют истинные и статистические эндемии:
— Истинные эндемии обусловливают природные условия региона (наличие источников инфекции, специфических переносчиков и резервуаров сохранения возбудителя вне организма человека). Поэтому истинные эндемии также известны как природно-очаговые инфекции.
— Понятие статистической эндемии также применяют и в отношении убиквитарных инфекций, распространённых в различных природных условиях (например, брюшного тифа). Их частоту обусловливают не столько климатические, сколько социально-экономические факторы (например, недостатки водоснабжения). Кроме того, понятие социальной эндемии применяют и к неинфекционным болезням, например эндемичному зобу, флюорозу и др.
Учение о природной очаговости инфекционных болезней, ставшее неотъемлемой частью медицинской микробиологии, создал выдающийся отечественный паразитолог Е.Н. Павловский.
Природно-очаговые инфекции — особая группа болезней, имеющих эволюционно возникшие очаги в природе. Природный очаг — биотоп на территории конкретного географического ландшафта, заселённый животными, видовые или межвидовые различия которых обеспечивают циркуляцию возбудителя за счёт его передачи от одного животного другому, обычно через кровососущих членистоногих-переносчиков.
Природно-очаговые инфекции разделяют на эндемичные зоонозы, ареал которых связан с ареалом животных — хозяев и переносчиков (например, клещевой энцефалит), и эндемичные метаксенозы, связанные с ареалом животных, прохождение через организм которых является важным условием распространения болезни (например, желтая лихорадка). При появлении в определённое время в очаге человека переносчики могут заразить его природно-очаговой болезнью. Так зоонозные инфекции становится антропозоонозными.
Источник
