Пиелонефрит на фоне мочекаменной болезни лечение

 Пиелонефрит – это воспалительная болезнь почек (обычно одной), спровоцированная бактериями-возбудителями.
Пиелонефрит – это воспалительная болезнь почек (обычно одной), спровоцированная бактериями-возбудителями.
Какие именно микроорганизмы вызывают заболевание, точно не известно. Это могут быть как живущие внутри человека, так и попадающие извне бактерии.
Чаще всего виновниками пиелонефрита являются кишечные палочки и кокки. Они могут попадать в организм через мочу, кровь, лимфу вблизи расположенных зараженных органов.
Главная опасность пиелонефрита в развитии почечной недостаточности и, как следствие, интоксикации организма.
От нескольких дней до нескольких часов требуется для проявления характерных сигналов, говорящих о воспалении почек:
- температура выше 38 или даже 40 ° С;
- болезненные ощущения в области почек (возможно, с одной стороны), иногда переходящие в область паха;
- крупная дрожь тела;
- нарастающая головная боль;
- отёк лица;
- тошнота и рвота;
Мочекаменная болезнь часто сопровождает пиелонефрит. Симптомы болезни, перечисленные выше, при этом дополняются признаками МКБ:
- частое мочеиспускание;
- ощущение жжения при мочеиспускании;
- тёмная и мутная моча с неприятным, едким запахом;
- наличие в моче крови.
По характеру течения пиелонефрита выделяют такие его типы:
- Острый (появляется резко, быстро прогрессирует, длится до трёх недель, при своевременной диагностике успешно лечится).
- Хронический (вялотекущий с периодическими обострениями, приводит к разрушению почечной ткани, сопровождается почечной недостаточностью).
- Осложнённый хронический – гнойный (поражает жир вокруг почки; характеризуется как запущенный хронический пиелонефрит, может протекать бессимптомно или с рецидивами).
Признаки болезни

Заболеть пиелонефритом вероятнее всего весной или осенью, когда из-за неопределённой погоды часто случаются переохлаждения. Инфицирование происходит тем проще, чем более организм ослаблен постоянными стрессами, переутомлением, недосыпанием, авитаминозом.
Предпосылки для заболевания могут создать различные вирусные и воспалительные заболевания, болезни мочеполовой системы и даже беременность, снижающая иммунитет.
Итак, перечислим основные причины, вызывающие пиелонефрит:
- переохлаждение;
- пониженный иммунитет, заболевания и состояния, ослабляющие иммунную систему (сахарный диабет, гипертония, беременность);
- недолеченные болезни: циститы, абсцессы;
- длительное удержание от мочеиспускания;
- заболевания пиелонефритом в прошлом.
В возрасте до 44 лет от воспаления почек намного чаще страдают женщины. Это во многом обусловлено близостью расположения мочеиспускательного канала к анусу, откуда и могут попадать вредоносные бактерии. Часто женщины заболевают пиелонефритом после первого опыта близости, на фоне цистита или мочекаменной болезни.
Мужчин эта болезнь может побеспокоить после 60 – как осложнение простатита, МКБ, аденомы или других урологических проблем.
Обратите внимание, что у детей так же бывает воспаление почек, и это случается не намного реже, чем заболевание пневмонией или бронхитом. У них можно распознать такие признаки пиелонефрита:
- необоснованное учащение мочеиспусканий;
- беспричинная усталость малыша;
- бледность кожи;
- внезапные перемены в настроении.

Пиелонефрит при беременности проявляется в период снижения иммунитета – на 22-25 неделе. Если при мочеиспускании появляются болезненные ощущения – следует незамедлительно обращаться к врачу. Своевременное лечение в 95% случаев проходит без последствий для мамы и малыша.
Распространённые осложнения пиелонефрита:
- заражение крови: при попадании в неё бактерий-возбудителей болезни;
- отёк почки;
- абсцесс.
Лечение антибиотиками
Перед тем, как лечить пиелонефрит, необходимо подтвердить диагноз и определить тип заболевания. Это может сделать только врач, назначив соответствующие анализы: крови, мочи, а так же рентген, УЗИ, биопсию почек. С их помощью выясняется так же и наличие в них камней, что влияет на характер терапии.

Лечение острого и хронического типа пиелонефрита состоит из двух обязательных компонентов:
- Антибиотики.
- Диета.
По необходимости, при гнойной форме заболевания, может быть проведена операция.
Лечение антибиотиками, практикуемое в больницах, проходит непрерывным курсом не менее недели. Даже после исчезновения симптомов болезни следует продолжать инъекции, дабы полностью уничтожить бактерии, а не закалять их порционным введением препаратов.
Вылечить воспаление почек антибиотиками (такими как: аугментин, цефтибуфен, цефуроксим, ципрофлоксацин, и другие) можно и в домашних условиях, но только после консультации у врача.
Народное лечение пиелонефрита
Домашнее лечение пиелонефрита может включать антибактериальную и растительную терапию. Лечение народными средствами не является самодостаточным, но оно отлично подходит для иммуностимуляции, оказывает дополнительное антивоспалительное и мочегонное действие.

При болезнях почек в народе используют отвары и настои из тысячелистника, ромашки, зверобоя, цветов бузины, плодов можжевельника, почек берёзы, листьев крапивы, семян петрушки. Столовая ложка сырого сока подорожника перед едой улучшает пищеварение, заживляет язвы, а главное – угнетает распространение кокков в организме. А стакан берёзового сока каждый день – хорошее мочегонное средство.
Если совместить травы, которые при пиелонефрите наиболее действенны – крапиву и зверобой, – то можно получить смеси, хорошо помогающие в периоды ремиссии заболевания:
Внимание: зверобой слабо токсичен и поднимает давление. Его не стоит принимать длительное время, а беременным и гипертоникам следует воздержаться от употребления вообще.
Питание и диета при почечном пиелонефрите
Строгая диета – одно из важнейших предписаний при острой форме пиелонефрита. Её главные правила просты:
- Пить побольше воды – более 3 литров в день.
- Исключить острую, сладкую, жирную, жаренную, копченую пищу.
- Делать упор на свежие фрукты и овощи.
Питание при хронической форме несколько отличается:
- Выпивать более 2 литров воды в день.
- Употреблять “живые” витамины, а так же поливитаминные комплексы.
- Ограничить мясные и рыбные бульоны, перчённые и сладкие блюда.
При воспалении почек стол может состоять из: круп, овощей, молочных и кисломолочных продуктов, яиц всмятку, вегетарианских супов и сухарей. Из овощей лучше всего остановиться на капусте, огурцах, тыкве, баклажанах и бананах. Фрукты, кроме банана, и ягод, а так же различные из них соки, следует употреблять с осторожностью.
В период выздоровления в меню можно включить лёгкую минералку с магнием и кальцием: пить понемногу тёплой 3 раза в день за полчаса до еды.
Профилактика и рекомендации
Профилактика пиелонефрита (или МКБ) состоит в следующем:
- пить не меньше полтора литра воды в день;
- долечивать болезни;
- долго не воздерживаться от туалета;
- не переохлаждаться;
- придерживаться правил гигиены;
- вести здоровый образ жизни.
Источник
Почечнокаменная болезнь и пиелонефрит связаны. Если появилось одно заболевание, за ним обязательно придет и другое. Могут проявляться одновременно с обеих сторон и протекать бессимптомно, создавая очаг для развития тяжелых осложнений. В обоих случаях характерны периодические болевые приступы. Попробуем разобраться в причинах их возникновения, признаках и способах терапии.
МКБ не редко становится причиной дальнейших осложнений болезней почек.
В чем заключается связь?
Обе болезни сопровождаются развитием микроорганизмов, которые заражают урогениталии и провоцируют тяжелые осложнения. Образовавшиеся в чашечках почек камни перекрывают отток выделенной жидкости, в результате скопленная инфекция разрушает стенки органов. В почках возникает бактериальное воспаление (пиелонефрит), травмируются мочевые каналы, раздражаются ткани.
Размер конкрементов колеблется от песчинки до 2-килограммового булыжника. Изначально они кристаллизуются в почках, а с выведением мочи попадают в мочеточники и мочевой пузырь. Мочекаменная болезнь не щадит ни детей, ни стариков. По мнению специалистов, всякий пиелонефрит, возникший на фоне камнеобразования, относится к осложненному. Если его приступы повторяются несколько раз в год, начинается хроническая форма.
Нередки случаи, когда все происходит наоборот: пиелонефрит осложняется камнями. Урологи считают, что такая физико-химическая реакция в организме человека обусловлена постоянным воспалительным процессом. Тканевые клетки в результате развития микробной среды отмирают. Их сгустки оседают в моче. Со временем они покрываются солями и микробами, превращаясь в увесистое «сокровище».
Вернуться к оглавлению
Почему возникают камни и пиелонефрит?
Все предпосылки специалистов о первопричинах этих недугов указывают на воспалительный процесс и нарушение уродинамики выделенной жидкости. Вызывают интерес следующие факторы:
- врожденные аномалии (начиная от недугов и травм мочеполовой системы и заканчивая наследственным уровнем кислотности мочи);
- нарушение метаболизма (возможно, как следствие патологий эндокринных желез и недоедания);
- слабый иммунитет (перенесенные инфекции, даже кариес, часто образуют предрасполагающую среду для развития пиелонефрита);
- обезвоживание (с мочой из организма выводятся шлаки, в том числе полезные минералы, витамины и бактерии);
- малоподвижный образ жизни.
Вернуться к оглавлению
Признаки заболевания
Для заболевания характерны ярко выраженные симптомы
Мочекаменная болезнь и хронический пиелонефрит характеризуются ярко выраженной клиникой. У пациента болезненное мочеиспускание, возможны частые беспричинные позывы, моча становится темной и мутной с вкраплениями крови и гноя, повышенная температура, тошнота и рвота, общее недомогание, отсутствие аппетита. Ноющие поясничные боли часто отдают в область паха и живота. По ходу движения камня возможна почечная колика. Человек учащенно дышит, его мучает озноб и жажда, усиливается потоотделение.
Невзирая на «букет» симптомов, больной не всегда понимает, что с ним происходит. Комплексное лечение в таких случаях должен назначить уролог. При проявлении более 3-х признаков нужно принять спазмолитик, больше пить воды и незамедлительно обратиться за консультацией к врачу. Опасное бессимптомное течение недугов, предшественницей которого была несвоевременная диагностика хронических воспалений.
Вернуться к оглавлению
Диагностика пиелонефрита при мочекаменной болезни
Распознать болезнь для опытного врача нетрудно. Для правильной установки диагноза ему нужно сообщить о частоте приступов почечных колик, характере и локализации боли, перенесенных ранее инфекционных заболеваниях. Кроме изучения истории болезни, необходима пальпация почек и результаты ряда дополнительных исследований. Среди них:
- анализ мочи (обнаруживаются бактерии, белок и соли);
- анализ крови;
- бакпосев урины (для определения возбудителя инфекции);
- УЗИ (после проведения станет известно о структурных изменениях при пиелонефрите и наличии конкрементов при мочекаменной болезни);
- экскреторная урография (в вену вводится специальная жидкость, и проводятся рентгеновские исследования для определения вида, формы камушков);
- компьютерная томография;
- радиоизотопная нефросцинтиграфия (проводится для обнаружения невидимых для рентгена камней).
Вернуться к оглавлению
Лечение почек
Мочекаменная болезнь или пиелонефрит потребуют не менее полумесяца интенсивной терапии.
Лечение пиелонефрита при мочекаменной болезни в комплексе включает нормализацию минерального обмена, улучшение оттока урины и борьбу с инфекцией. Полный курс терапии длится от 2-х недель до 2-х месяцев и включает в себя не только стерилизацию мочевых путей антибактериальными препаратами, а устранение причины заболевания.
При сильных приступах почечных колик назначают анальгетики: «Кетанов», «Баралгин», «Димедрол», «Анальгин». Чаще всего в антибактериальном курсе используют: «Ципрофлоксацин», «Аугментин», «Цифран», «Бисептол», комбинируя их с растительными уросептиками: «Уролесан», «Канефрон-Н», «Фитолизин» (паста). Параллельно рекомендуют мочегонные и препараты, усиливающие иммунитет.
При воспалениях в почках и мочеточниках помогают ромашка аптечная, толокнянка, зверобой, плоды шиповника, листья березы и брусники, корень солодки. Для распадения камней также добавляют спорыш и хвощ полевой. Травяные отвары пьют не менее 2-х месяцев, чередуя сборы каждые 2 недели. Лечение включает также мочегонные чаи «Нефрофит», «Почечный сбор». Важнейшие составляющие уротерапии лечебная гимнастика, питьевой режим, правильном питании с учетом минерального состава конкрементов.
При уратных формированиях назначают препараты, способствующие распаду кристаллов. Если размеры камушка не позволяют ему самостоятельно выйти, прибегают к литотрипсии. Этот метод призван для дробления конкрементов диаметром до 1 см с помощью ультразвука. При развитии гнойного пиелонефрита, пионефроза, апостематоза почки показано хирургическое вмешательство. В случаях удаления камней в дальнейшем лечат пиелонефрит и снижают концентрацию урины, сводя к минимуму условия для камнеобразования.
Вернуться к оглавлению
Профилактика
Для нормального функционирования почкам нужно обеспечить:
- физическую нагрузку;
- правильное питание (ежедневное употребление зелени, фруктов, овощей, а особенно почки любят огурцы, клубнику, арбузы, дыни, яблока, шиповник, но не терпят соль и специи);
- обильное питье (даже здоровый человек каждый день должен выпивать не менее 10—12-ти стаканов воды, но соки, чаи сюда не учитывать);
- своевременное мочеиспускание (не терпеть);
- тепло (избегать переохлаждений).
Для профилактики нужно правильно организовать свой быт, режим работы и отдыха, высыпаться, следить за работой кишечника, избегать стрессов. Хорошо периодически поддерживать почки с помощью натуральных лекарственных средств, например, эффективно работает в этом направлении «Канефрон-Н». Но на его счет нужен совет доктора. Предупредить проблемы с почками — лучший способ избежать их.
Источник
Актуальность. Заболеваемость мочекаменной болезнью в современном мире неуклонно растет. Воспаление и фиброз как его исход способствуют образованию камней в почках.
Материал и методы. Исследование проведено в два этапа. На первом этапе с целью выявления предпосылок к литогенезу сравнивалась концентрация общего кальция и фосфора в сыворотке крови у 12 пациентов с хроническим неспецифическим пиелонефритом и 17 пациентов с урогенитальным туберкулезом. На втором этапе изучалась эффективность Блемарена в комплексном лечении больных хроническим пиелонефритом и уратурией, для чего было сформировано две группы по 19 человек в каждой. В основной группе дополнительно к стандартной терапии назначался Блемарен.
Результаты. Длительный инфекционно-воспалительный процесс в почках независимо от этиологии приводит к повышению экскреции оксалатов, причем наиболее выраженно при хроническом неспецифическом пиелонефрите (р < 0,05). Экскреция мочевой кислоты, не имевшая достоверных отличий исходно в обеих группах (4,97 и 5,19 ммоль/сут), статистически значимо увеличилась у больных урогенитальным туберкулезом через три месяца приема противотуберкулезных препаратов.
Выводы. Следствием хронического инфекционно-воспалительного процесса в почках становятся нарушение минерального обмена, увеличение экскреции уратов и оксалатов. Обнаружение в моче больного хроническим пиелонефритом этих солей является показанием к назначению курса Блемарена до стойкой нормализации рН мочи и растворения солей. Включение в комплекс лечения цитратной смеси не только способствует ожидаемому исчезновению уратурии, но и снижает выраженность болевого синдрома.
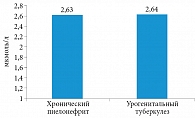
Рис. 1. Концентрация общего кальция в сыворотке крови у больных хроническим неспецифическим пиелонефритом и урогенитальным туберкулезом
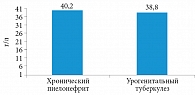
Рис. 2. Концентрация альбумина в сыворотке крови у больных хроническим неспецифическим пиелонефритом и урогенитальным туберкулезом
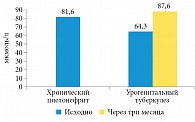
Рис. 3. Суточная экскреция оксалатов у больных хроническим неспецифическим пиелонефритом и урогенитальным туберкулезом

Рис. 4. Суточная экскреция мочевой кислоты у больных хроническим неспецифическим пиелонефритом и урогенитальным туберкулезом
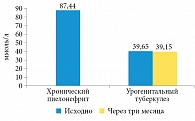
Рис. 3. Суточная экскреция фосфатов у больных хроническим неспецифическим пиелонефритом и урогенитальным туберкулезом

Характеристика пациентов с хроническим пиелонефритом в стадии обострения и уратурией, принявших участие в исследовании (n = 38)
Введение
Распространенность мочекаменной болезни (МКБ) в современном мире неуклонно растет, что в значительной мере обусловлено кардинальными изменениями питания и поведения человека [1]. МКБ причиняет значительные моральные страдания, а также положительно коррелирует с заболеваниями сердечно-сосудистой системы, в частности ишемической болезнью сердца [2]. Кроме того, МКБ, в том числе в анамнезе, существенно повышает риск развития инфаркта миокарда и инсульта, что показано в канадском когортном исследовании, охватившем более трех миллионов пациентов [3].
Воспаление и фиброз как его исход способствуют образованию камней в почках [4, 5]. Различные нарушения метаболизма выявлены у 91,5% больных нефролитиазом. Среди них преобладала гиперурикемия (21,1%), у каждого десятого были обнаружены гипоцитратемия и низкая кислотность мочи [6]. Некоторые исследователи рассматривают камни почек как ренальное отражение классического метаболического синдрома [7].
Материал и методы
Исследование проведено в два этапа. На первом этапе с целью выявления предпосылок к литогенезу у пациентов с хроническим инфекционно-воспалительным процессом в почках различной этиологии (12 больных хроническим неспецифическим пиелонефритом и 17 больных урогенитальным туберкулезом) оценивалась концентрация общего кальция и фосфора в сыворотке крови. На втором этапе с целью определения эффективности Блемарена в комплексном лечении больных хроническим пиелонефритом сформировано две группы по 19 пациентов в каждой. У всех больных наряду с хроническим пиелонефритом также имела место уратурия в общем анализе мочи. В основной группе дополнительно к стандартной терапии по поводу обострения хронического пиелонефрита пациенты принимали Блемарен в виде шипучих таблеток, растворенных в 200 мл воды комнатной температуры, под контролем рН мочи в течение месяца. Группу сравнения набирали путем ретроспективного анализа историй болезни. В этой группе проводилось стандартное лечение, включающее антибиотик в соответствии с чувствительностью выделенного возбудителя.
Критерии включения:
- пациенты обоего пола старше 18 лет;
- диагноз «обострение хронического пиелонефрита»;
- как минимум два рецидива за последние полгода или три в течение года, предшествовавшего включению в исследование;
- наличие в моче уратов.
Эффективность лечения определяли по следующим критериям: срок нормализации или улучшения анализов мочи, уменьшение интенсивности боли по Визуальной аналоговой шкале, прекращение роста уропатогенов. Эффективность лечения оценивали через десять и 30 дней от начала терапии.
Статистическая обработка результатов проведена на персональном компьютере с помощью пакетов статистических программ Microsoft Excel 2007 и Statistica for Windows 6.0. Значимость различий (p) оценивали, используя t-критерий Стьюдента и критерий Манна – Уитни. Частоты признаков сравнивали с помощью критерия хи-квадрат Пирсона. Статистически значимыми считали различия при р
Результаты
Первый этап
Средняя концентрация общего кальция в сыворотке крови у больных хроническим неспецифическим пиелонефритом и нелеченых больных урогенитальным туберкулезом достоверных различий не имела (рис. 1). Однако у больных урогенитальным туберкулезом в сравнении с больными хроническим пиелонефритом наблюдалась тенденция к гипоальбуминемии, что косвенным образом свидетельствовало о повышении уровня ионизированного кальция в сыворотке крови (рис. 2).
При сравнении суточной экскреции ряда камнеобразующих элементов (оксалатов, мочевой кислоты и фосфатов) у больных урогенитальным туберкулезом и хроническим неспецифическим пиелонефритом выяснилось, что длительный инфекционно-воспалительный процесс в почках независимо от этиологии приводит к повышению экскреции оксалатов, причем наиболее выраженно при хроническом неспецифическом пиелонефрите (р
Оказалось, что более высокий уровень экскреции фосфатов характерен для больных хроническим пиелонефритом. У больных урогенитальным туберкулезом уровень экскреции фосфатов был в два раза ниже, чем у больных хроническим пиелонефритом, и прием противотуберкулезных препаратов не повлиял на этот параметр (рис. 5). Вместе с тем ни в одной группе не зафиксированы уреазопродуцирующая флора в моче и рН мочи > 7,0.
Таким образом, у больных туберкулезом мочевой системы выявлено увеличение суточной экскреции оксалатов и мочевой кислоты в процессе терапии. Оксалурия может быть связана с длительным приемом антибактериальных препаратов. Гиперурикозурия не только способствует формированию солей мочевой кислоты, но и повышает сатурацию мочи, благоприятствуя образованию кальциево-оксалатных конкрементов. Изменение суточной экскреции камнеобразующих элементов у больных туберкулезом может быть фактором риска формирования конкрементов в мочевой системе. Остается актуальным поиск эффективной профилактики камнеобразования.
Второй этап
Группы пациентов, включенных в исследование, по основным показателям были сопоставимы (таблица).
При оценке эффективности непосредственных результатов лечения сразу по завершении основного курса антибактериальной терапии статистически значимых различий по снижению бактериурии и лейкоцитурии в обеих группах не обнаружено. У 12 (63,1%) пациентов основной группы и 11 (57,9%) больных группы сравнения полностью нормализовались или значительно улучшились показатели мочи (уменьшились признаки воспаления). Рост патогенных микроорганизмов в моче прекратился у 16 (84,2%) пациентов основной и 16 (84,2%) пациентов контрольной группы. Однако интенсивность боли статистически значимо снизилась только в основной группе, где пациенты оценили ее в среднем в 3,4 ± 0,8 балла, в то время как в группе сравнения этот показатель составил 5,4 ± 0,5 балла (p
Уратурия прекратилась у 13 (68,4%) больных основной группы и двоих (10,5%) пациентов группы сравнения. Оксалурия исчезла у всех пациентов основной группы и по-прежнему наблюдалась у трех (15,8%) пациентов группы сравнения.
При контрольном обследовании через месяц установлено, что в основной группе умеренная лейкоцитурия сохранялась у двух (10,5%) пациентов, а у 17 (89,5%) признаки воспаления в моче исчезли. В группе сравнения нормальное число лейкоцитов в моче отмечено у 16 (84,2%) пациентов, а у трех (15,8%) по-прежнему выявлялась лейкоцитурия. Рост уропатогенов в диагностически значимом титре имел место у трех пациентов в каждой группе. Оксалурия не обнаружена ни у одного пациента основной группы, однако оксалаты по-прежнему визуализировались в моче одного пациента группы сравнения. Соли мочевой кислоты в моче отсутствовали у всех пациентов основной группы, в то время как в группе сравнения уратурия сохранялась у 15 (78,9%) пациентов.
Обсуждение результатов
Мочекислые камни занимают небольшую долю в структуре уролитиаза – не более 15–20% [8]. Они могут образовываться как из эндогенных источников de novo за счет синтеза и катаболизма нуклеиновых кислот, так и экзогенным путем из-за особенностей диеты. В частности избыточное поступление с пищей животных белков (не только мяса, но и рыбы) способствует формированию уратных конкрементов [9, 10].
Уратный литиаз потенциально может быть излечен консервативно, без инвазивных вмешательств. К факторам риска образования уратов относятся гиперурикемия, гиперурикозурия, олигурия, низкий рН мочи. Гиперурикемия является показанием к назначению ингибитора ксантиноксидазы аллопуринола. Этот фермент катализирует превращение гипоксантина в ксантин и далее в мочевую кислоту – конечный продукт пуринового обмена [8].
Уратные камни успешно поддаются литолизу и in vitro, и in vivo на фоне приема Блемарена, представляющего собой смесь сухой лимонной кислоты, гидрокарбоната калия и цитрата натрия [11, 12]. Многие исследователи подчеркивают, что комбинированное применение цитрата натрия и ингибиторов ксантиноксидазы эффективнее при уратном уролитиазе [13]. А у больных тубулоинтерстициальным нефритом в сочетании с уратным уролитиазом подобная комбинация не только приводила к хемолизу камней, но и улучшала почечную функцию [13]. Предположительно зафиксированный более выраженный эффект ослабления интенсивности боли у больных хроническим неспецифическим пиелонефритом на фоне приема Блемарена объясняется минимизацией повреждающего действия солей на паренхиму почек.
Обнаружено, что при кальций-оксалатной форме МКБ гиперурикемия способствует появлению кристаллов оксалата кальция в моче [14]. Установлена целесообразность назначения Блемарена перед дистанционной ударно-волновой литотрипсией, поскольку прием этого препарата приводит к уменьшению размеров конкрементов и снижению их плотности. В результате у 86,7% больных уратным уролитиазом, получавших в предоперационном периоде курс Блемарена, дезинтеграция камня почки была проведена за один сеанс, а в контрольной группе, где операцию выполняли без предшествующего уролитолиза, этот показатель был существенно ниже – 65,5% [15]. Подтверждена высокая эффективность Блемарена, особенно в сочетании с аллопуринолом, в метафилактике мочекислых камней почек [16].
Гипоцитратемия сегодня рассматривается как ведущий пункт нарушения обмена веществ у больных кальций-оксалатными камнями и встречается у 60% таких больных [1]. Мочекислые камни формируются в кислой среде, поэтому необходимо употреблять в пищу фрукты и овощи, избегая, однако, избытка шпината, грибов, аспарагуса, зеленого горошка [17]. Сладкая кукуруза тоже должна быть исключена, поскольку способствует гиперурикемии [1]. Сок дыни, апельсина, лимона, лайма повышает уровень цитратов в крови и снижает риск образования камней [1]. Употребление в пищу свежих фруктовых соков предотвращает образование камней не только благодаря увеличению объема мочи, но и за счет высокого содержания в них калия и лимонной кислоты. Цитраты профилактируют образование мочевых камней двумя путями. Во-первых, они связывают кальций, что снижает сатурацию мочи. Во-вторых, связывают кристаллы оксалата кальция и тем самым способствуют прекращению их роста [18]. Ведущий фактор патогенеза мочекислых камней – низкий рН мочи. Поэтому цитрат калия, нормализующий кислотность мочи, – основополагающий компонент в лечении больных мочекислым уролитиазом [17].
Проспективные рандомизированные контролируемые исследования показали, что прием калия цитрата уменьшает вероятность формирования кальций-оксалатных камней [19]. При этом был отмечен пролонгированный эффект от цитратной смеси, сохранявшийся до трех лет [20].
Накоплен значительный опыт применения Блемарена у больных уратным уролитиазом. В исследовании С.Н. Калининой и соавт. у 58,3% больных с камнями мочеточников достигнут полный литолиз на фоне цитратной терапии Блемареном [21]. Аналогичные результаты получены П.В. Глыбочко и соавт.: двухмесячный курс цитратной терапии завершился полным растворением уратных камней мочеточников у 72% пациентов [22].
В Российской Федерации, особенно в Сибири и на Дальнем Востоке, наблюдается неблагополучная эпидемическая ситуация по туберкулезу [23]. Туберкулезный очаг воспаления может заживать посредством имбибирования солями кальция, во фтизиатрии существует понятие «туберкулезные очаги в фазе обызвествления». Подобный очаг обызвествления в почке ошибочно может быть диагностирован как МКБ. Выполнение литотрипсии в этом случае чревато фатальными последствиями. Если урогенитальный туберкулез сочетается с хроническим пиелонефритом и МКБ, что бывает нередко, то отсутствие эффекта от стандартной антибактериальной терапии объясняют резистентностью уропатогенов [24].
В стандартную полихимиотерапию туберкулеза входит пиразинамид, который может вызывать такой побочный эффект, как повышение уровня мочевой кислоты в плазме крови. В проводимом исследовании у больных урогенитальным туберкулезом через три месяца приема противотуберкулезных препаратов статистически значимо выросла экскреция мочевой кислоты. Выявленная закономерность служит основанием для введения в комплекс лечения больных туберкулезом цитратных смесей, например Блемарена. Исследование показало, что длительный инфекционно-воспалительный процесс в почках независимо от этиологии приводит к повышению экскреции оксалатов, причем при хроническом неспецифическом пиелонефрите выраженнее, чем при урогенитальном туберкулезе. Не вызывает сомнения, что МКБ может осложниться вторичным пиелонефритом, резистентным к стандартной терапии за счет формирования биопленок на поверхности конкремента. Однако этот процесс обоюдно-направленный – хронический пиелонефрит любой этиологии также способствует формированию кристаллов солей, что усугубляет воспалительный процесс и усиливает интенсивность боли. Установленный факт позволяет рекомендовать литолитическую терапию пациентам с пиелонефритом.
Выводы
Хронический инфекционно-воспалительный процесс в почках приводит к нарушению минерального обмена, увеличивает экскрецию уратов и оксалатов. Обнаружение в моче больного хроническим пиелонефритом этих солей является показанием к назначению курса Блемарена до стойкой нормализации рН мочи и растворения солей. Включение в комплекс лечения цитратной смеси не только способствует ожидаемому исчезновению уратурии, но и снижает выраженность болевого синдрома.
Источник
