Сдавления нервных корешков и сплетений при болезнях
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Другие мононевропатии (G58), Мононевропатии верхней конечности (G56), Мононевропатии нижней конечности (G57), Поражение нервных корешков и сплетений неуточненное (G54.9), Поражения нервных корешков и сплетений (G54), Сдавления нервных корешков и сплетений при болезнях, классифицированных в других рубриках (G55*)
Разделы медицины:
Неврология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения
МЗ РК №23 от «12» декабря 2013 года
Поражение периферических нервов – заболевание, характеризующееся симптомами выпадения двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов (Кайшибаев С.К. 2004).
Название протокола: Поражение нервных корешков и сплетений
Код (-ы) МКБ-10:
G54 – Поражения нервных корешков и сплетений
G55 – Сдавления нервных корешков и сплетений при болезнях, классифицированных в других рубриках
G56 – Мононевропатии верхней конечности
G57 – Мононевропатии нижней конечности
G58 – Другие мононевропатии
Сокращения, используемые в протоколе:
АД – артериальное давление
АЛТ – Аланинаминотрансфераза
АСТ – Аспартатаминотрансфераза
КТ – компьютерная томография
ЛФК – лечебная физическая культура
МРТ – магниторезонансная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ПМСП – первичная медико-санитарная помощь
ЭКГ – электрокардиография
Дата разработки протокола: апрель 2013 года.
Категория пациентов: пациенты с поражением нервных корешков и сплетений. 7
Пользователи протокола: неврологи, ВОП, рабилитологи
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация
Основана на анатомическом принципе – в зависимости от того, на какие нервные образования оказывается действие фактора. Различают: радикулит, ганглионит, плексит, неврит, нейромиозит, полиневрит. В клинической практике принято деление на невриты и невралгии.
Невриты – заболевания, проявляющиеся симптомами выпадения двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Невралгии – явления раздражения в периферическом чувствительном нейроне, характеризующиеся, в основном, приступами болей по ходу того или иного нерва при отсутствии объективных симптомов выпадения.
Поражения нервных корешков, узлов, сплетений
1. Менингорадикулиты, радикулиты (шейные, грудные, пояснично- крестцовые).
2. Раликулоганглиониты, ганглиониты (спинальные симптоматические), трунциты.
3. Плекситы.
4. Травмы сплетений.
4.1. Шейного.
4.2. Верхнего плечевого (паралич Эрба-Дюшенна).
4.3. Нижнего плечевого ( паралич Дежерин- Клюмпке).
4.4. Плечевого (тотального).
4.5. Пояснично- крестцового (частичного или тотального).
Множественные поражения корешков, нервов
1. Инфекционно- аллергические полирадикулоневриты (Гийена- Баре и др.).
2. Инфекционные полиневриты.
3. Полиневропатии.
3.1. Токсические.
3.1.1.При хронических бытовых и производственных интоксикациях (алкогольные, свинцовые, хлорофосные и др.).
3.1.2. При токсикоинфекциях (дифтерия, ботулизм).
3.1.3. Медикаментозные.
3.1.4. Бластоматозные: при раке лѐгких, желудка и др.
3.2. Аллергические (вакцинальные, сывороточные, медикаментозные и др.).
3.3. Дисметаболические: при дефиците витаминов, при эндокринных заболеваниях — сахарном диабете и др., при заболеваниях печени, почек и др.
3.4. Дисциркуляторные — при узелковом периартрите, ревматических и других васкулитах.
3.5. Идиопатические и наследственные формы.
Поражения отдельных спинномозговых нервов
1. Травматические. На верхних конечностях: лучевого, локтевого, срединного, мышечно-кожного и других нервов. На нижних конечностях: бедренного, седалищного, малоберцового, большеберцового и других нервов.
2. Компрессионно-ишемические мононевропатии). На верхних конечностях. Синдромы запястного канала (поражение срединного нерва в области кисти). Синдром канала Гийена (поражение локтевого нерва в области кисти). Синдром кубитального канала (поражение локтевого нерва в локтевой области). Поражение лучевого или срединного нервов в локтевой области, поражение надлопаточного, подмьшечного нервов.
3. На нижних конечностях: синдром тарзального канала, малоберцового нерва, бокового кожного нерва бедра (ущемление под пупартовой связкой — перестетическая мералгия Рота — Бернгардта).
4. Воспалительные (мононевриты).
Диагностика
Основные и дополнительные диагностические мероприятия
Диагностические мероприятия до плановой госпитализации:
— ОАК
— ОАМ
— ЭКГ
— Кал на яйца глист
— АЛТ, АСТ
Основные диагностические мероприятия в стационаре:
— ОАК
— ОАМ
— Сахар крови
— ЭКГ
Дополнительные диагностические мероприятия:
— Электромиография
Диагностические критерии
Жалобы и анамнез
:
— боль;
— нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне нерва. Мононеврит. Возникает остро. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение множественное на уровне дистальных отделов. Полинейропатия. Возникает не остро, в течение некоторого времени. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне сплетения. Возникает не остро, в течение нескольких дней. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне ганглия. Возникает под остро, в течение нескольких дней. Жалобы на нарушение чувствительных и вегетативно-трофических функций (высыпания по типу герпеса)
Поражение на уровне корешка. Возникает не остро, в течение нескольких дней Жалобы на нарушение двигательных, чувствительных и рефлекторных функций в зоне иннервации пораженных нервов.
Физикальное обследование: двигательных, чувствительных, рефлекторных и вегетативно-трофических
Лабораторные исследования: не характерны
Инструментальные исследования:
— электромиография – нарушение проводимости нервного импульса по двигательным и чувствительным волокнам
Показания для консультации специалистов: нейрохирурга.
Дифференциальный диагноз
— Манифестация демиелинизирующих заболеваний (Ландри, Рассеянный склероз и т.п.).
— Онкологический процесс (поражение нервной системы вторично)
— Дисметаболические процессы.
Лечение
Цели лечения:
— устранение болевого синдрома
— восстановление утраченных функций.
Тактика лечения
Немедикаментозная терапия
:
— ограничение физической нагрузки;
— ношение корсета не более 2 часов в день,
— физиотерапия
— массаж, ЛФК, ИРТ
Медикаментозная герапия:
— Противовоспалительная терапия
— Противоотечная терапия
— Вазоактивные препараты
— Нейропротекторы
— Антихоинэстеразные препараты
— Аналгетики
Другне виды лечения:
— При выраженном болевом синдроме показано проведение лечебных медикаментозных блокад, которые по спектру действия могут быть анальгезирующие, миорелаксирующие, ангиоспазмолитические, трофостимулирующие, рассасывающие, деструктивные (этанол- прокаиновые). Анальгезирующая блокада проводится анестетиками (лидокаин 1%-2% — 20-10 мл, Прокаин 0,5% 5-10 мл), кортикостероидами (гидрокортизон 50-75 мг).
Хирургическое вмешательство:
— Показания и вид вмешательства определяется нейрохирургом
Профилактические мероприятия:
— ЛФК
Дальнейшее ведение:
— Наблюдение ВОП по месту жительства
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— отсутствие болевого синдрома
— увеличение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов
— восстановление трудоспособности
Госпитализация
Показания для госпитализации
Показания для экстренной госпитализации: выраженный болевой синдром, нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов, явления миелопатии, осложнения.
Показания для плановой госпитализации: неэффективность амбулаторного лечения; обследование для уточнения причины (объемный процесс, остро протекающие миелиты).
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Скоромец А.А., Скоромец Т.А. Топическая диагностика заболеваний нервной системы. СПб. «Политехника», 2009г.
2. Штульман Д.Р., Левин О.С. Неврология. Справочник практического врача. М.: МЕДпресс-информ, 2008г.
3. Яхно Н.Н., Штульман Д.Р. Болезни нервной системы. М.: Медицина, 2006г. 4. Неврология. Национальное руководство. — ГЭОТАР-Медиа, 2010. — 2116 с. 5. Справочник Видаль. Лекарственные препараты в России: Справочник. М.: АстраФармСервис, 2007.
- 1. Скоромец А.А., Скоромец Т.А. Топическая диагностика заболеваний нервной системы. СПб. «Политехника», 2009г.
Информация
Список разработчиков: Киспаева Т.Т. – кандидат медицинских наук, доцент кафедры неврологии и восточной медицины Карагандинского государственного медицинского университета, врач высшей категории
Указание на отсутствие конфликта интересов: отсутствует.
Рецензент: Баймуханов Р.М. – кандидат медицинских наук, доцент кафедры неврологии, нейрохирургии Карагандинского государственного медицинского университета, врач высшей категории
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
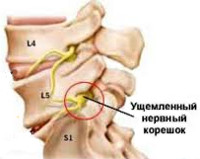
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
Общие сведения
Корешковый синдром — распространенный вертеброгенный симптомокомплекс, имеющий вариабельную этиологию. Ранее в отношении корешкового синдрома использовался термин «радикулит» — воспаление корешка. Однако он не совсем соответствует действительности. Последние исследования показали, что воспалительный процесс в корешке зачастую отсутствует, имеют место рефлекторные и компрессионные механизмы его поражения. В связи с этим в клинической практике стал употребляться термин «радикулопатия» — поражение корешка. Наиболее часто корешковый синдром наблюдается в пояснично-крестцовом отделе позвоночного столба и связан с поражением 5-го поясничного (L5) и 1-го крестцового (S1) позвонков. Реже встречается шейная радикулопатия, еще реже — грудная. Пик заболеваемости приходится на среднюю возрастную категорию — от 40 до 60 лет. Задачами современной неврологии и вертебрологии является своевременное выявление и устранение фактора, вызывающего компрессию корешка, поскольку длительное сдавление влечет за собой дегенеративные процессы в корешке с развитием стойкой инвалидизирующей неврологической дисфункции.

Корешковый синдром
Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
- чрезмерные нагрузки на позвоночник,
- гормональные сбои,
- ожирение,
- гиподинамия,
- аномалии развития позвоночника,
- переохлаждение.
Симптомы
Клиника корешкового сидрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4. Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами — к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации — массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
Источник
