Статьи про болезнь гиршпрунга у взрослых

Болезнь Гиршпрунга — это врожденная патология толстой кишки с недоразвитием или отсутствием нервных сплетений в подслизистом и мышечном слоях всего толстого кишечника или его сегмента. Проявляется хроническими запорами, отсутствием позывов к дефекации, метеоризмом, нелокализованной абдоминальной болью, асимметричной формой живота, интоксикацией. Диагностируется с помощью ирригоскопии, ректороманоскопии, гистологии биоптата толстокишечной стенки, аноректальной манометрии. Лечится хирургическими методами, пациентам рекомендована одномоментная или двухэтапная резекция толстого кишечника с созданием колоректального анастомоза.
Общие сведения
Аганглиоз толстого кишечника (врожденный мегаколон) — одна из частых аномалий развития пищеварительных органов. По данным наблюдений, распространенность болезни Гиршпрунга в популяции новорожденных составляет от 1:30 000 до 1:2 000. У 90% пациентов заболевание дебютирует до 10-летнего возраста. У мальчиков аномалия выявляется в 4,32 раза чаще, чем у девочек. В 29,0-32,7% случаев патология ассоциирована с другими пороками развития, при этом у 9% больных толстокишечный аганглиоз развивается в рамках синдрома Дауна. Впервые нарушение было описано в трудах датского педиатра Гаральда Гиршпрунга в 1888 году. Актуальность своевременного выявления заболевания обусловлена тяжестью его осложнений.
Болезнь Гиршпрунга
Причины
Болезнь Гиршпрунга имеет полиэтиологическое происхождение, роль предполагающих и производящих факторов, способствующих развитию аганглиоза толстокишечной стенки, продолжает уточняться. Вероятнее всего, врожденный порок становится результатом критического повреждения генов, регулирующих формирование толстокишечных нервных структур. По мнению специалистов в области практической проктологии, возникновению аномалии Гиршпрунга способствуют:
- Отягощенная наследственность. У 20% пациентов прослеживается семейный характер болезни. По результатам молекулярно-генетических исследований, при наследуемых мутациях генов RET, GDNF, EDN3, ENDRB нарушается миграция нейробластов из вагусного нейрогребешка, из-за чего возникает аганглиоз стенки кишечника. В 12% случаев болезни прослеживаются хромосомные аберрации, в 18% — порок проявляется в структуре наследственных синдромов.
- Дизонтогенез. Ненаследственные формы болезни связаны с влиянием внутриутробной вирусной инфекции, высокой радиации, мутагенных химических веществ, нарушающих дифференцировку нейробластов. Риск развития аномалии повышается при акушерской патологии и хронических заболеваниях беременной, сопровождающихся тканевой гипоксией, — гестозах, кардиопатологии (гипертонической болезни, сердечной недостаточности), сахарном диабете.
Патогенез
Развитие болезни Гиршпрунга обусловлено нарушением эмбриогенеза предположительно на 7-12 неделях гестационного срока, когда формируются нервные сплетения Мейснера (в подслизистом слое толстой кишки) и Ауэрбаха (в мышечной оболочке кишечника). Из-за преждевременного прекращения миграции нейробластов или их недостаточной дифференцировки вместо типичных подслизистого и мышечно-кишечного сплетений с ганглиями нейроструктуры кишки представлены отдельными нервными волокнами и глиальными элементами.
Чем раньше завершается миграция нейробластов, тем более протяженным является аганглиозный участок толстокишечной стенки. В слизистом слое накапливается ацетилхолинэстераза, которая вызывает спазм кишки, что является патогномоничным признаком аномалии Гиршпрунга. Из-за тонического спазмирования и отсутствия перистальтики денервированный сегмент становится функциональным препятствием для продвижения каловых масс. Хроническая задержка кишечного содержимого приводит к постоянным запорам и значительному расширению вышележащего отдела кишечника.
Классификация
Систематизация болезни Гиршпрунга проводится с учетом анатомических и клинических критериев. В зависимости от локализации аганглиозного участка различают наиболее распространенную ректосигмодиальную форму заболевания, выявляемую у 70% больных, ректальную (до 25% случаев аномалии), субтотальную (3%), сегментарную (1,5%), тотальную (0,5%). По расположению расширенной кишки выделяют мегаректум, мегасигму, левосторонний, субтотальный и тотальный мегаколон, мегаилеум. При диагностике кишечного аганглиоза Гиршпрунга учитывают особенности клинического течения:
- Детский вариант болезни. Выявляется почти у 90% больных. Характеризуется быстрым развитием, практически полным отсутствием самостоятельной дефекации, нарастанием признаков кишечной непроходимости. Хирургическое вмешательство обычно выполняется двухэтапно.
- Пролонгированный вариант аганглиоза. Дебютирует у детей. В связи с небольшой протяженностью денервированного сегмента развивается медленно. Для коррекции запора длительно применяются клизмы. Возможно проведение как двухэтапной, так и одноэтапной операции.
- Латентный вариант аномалии. Запоры появляются в подростковом возрасте, при этом быстро происходит формирование хронической толстокишечной непроходимости. Для устранения запора необходимы ежедневные клизмы. Пассаж каловых масс обычно восстанавливается в два этапа.
При компенсированном течении самостоятельный стул сохраняется много лет, по мере развития заболевания возникают 3-7-дневные запоры, для разрешения которых требуются слабительные или клизма. У больных с субкомпенсированным состоянием запоры без назначения слабительных и клизм длятся более 7 дней. О декомпенсации болезни свидетельствует отсутствие самостоятельной дефекации и позывов к ней, уплотнение кишечного содержимого и формирование каловых камней, неэффективность консервативных методов опорожнения кишечника.
Симптомы болезни Гиршпрунга
Скорость развития клинической картины заболевания зависит от распространенности поражения кишечника. В большинстве случаев первые признаки возникают сразу после рождения ребенка, но иногда патология протекает малосимптомно, дебют наблюдается уже в подростковом и даже взрослом возрасте. Основное проявление толстокишечного аганглиоза — хронические запоры и отсутствие позывов на дефекацию. У 50% больных отмечается вздутие и боли в абдоминальной полости, которые связаны с задержкой стула.
При длительном течении болезни формируется асимметрия живота и расширение кожной венозной сети. У некоторых пациентов можно заметить активную кишечную перистальтику. При аганглиозе Гиршпрунга зачастую возникают признаки анемии — бледность кожи и слизистых, частые головокружения, снижение работоспособности. Могут отмечаться симптомы общей интоксикации организма: тошнота и рвота, головные боли. Патология иногда сочетается с врожденной гетерохромией (неодинаковой окраской радужки глаз).
Осложнения
В случае аганглиоза Гиршпрунга у больных нарушается переваривание и всасывание питательных веществ, что в комбинации со снижением аппетита приводит к резкой гипотрофии вплоть до кахексии. Зачастую обнаруживается железодефицитная анемия. У детей наблюдается отставание в росте и физическом развитии. Длительный застой кала в кишке провоцирует дисбактериоз, воспалительные изменения слизистой оболочки, что может проявляться парадоксальными поносами.
Наиболее опасные осложнения болезни Гиршпрунга — кишечная непроходимость, пролежень стенки каловым камнем и перфорация кишки. Возможно возникновение токсического мегаколона, для которого характерно расширение проксимального отдела кишечника и избыточный рост патогенной бактериальной флоры. Это состояние часто приводит к перитониту и сепсису вследствие проникновения кишечных бактерий через патологически измененную стенку кишечника. В таком случае возникают резкие разлитые боли в животе, многократная рвота, фебрильная лихорадка.
Диагностика
Заподозрить болезнь Гиршпрунга можно при наличии характерных физикальных признаков (пальпации тестоватой «опухоли» и появлении «симптома глины» — четко определяемых через переднюю стенку живота следов сдавления толстой кишки пальцами). Диагностический поиск предполагает проведение комплексного лабораторно-инструментального обследования больного, позволяющего верифицировать диагноз. Наиболее информативными в диагностике аганглиоза являются:
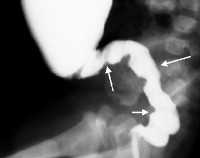
- Ретроградная рентгенография толстого кишечника. Обратное заполнение толстой кишки рентгеновским контрастом дает возможность визуализировать четкий переход между расширенным проксимальным отделом кишечника и суженным дистальным, который не имеет иннервации. При ирригоскопии также определяется отсутствие толстокишечной гаустрации.
- Эндоскопическое исследование прямой и сигмовидной кишки. Ректороманоскопия и ректосигмоскопия проводится без специальной подготовки пациента. При патологии Гиршпрунга выявляется спазмированная кишечная стенка, отсутствие каловых масс. Проксимальнее расположен расширенный участок толстого кишечника, заполненный твердым калом.
- Цитоморфологический анализ по Свенсону. Гистология биоптатов прямой и толстой кишки — «золотой стандарт» в диагностике болезни. Для получения достоверных результатов забор биологического материала осуществляют по задней стенке кишечника на протяжении 6 см, начиная от зубчатой линии. Дополнительно проводят оценку активности АХЭ.
- Манометрическое исследование. Для аганглиоза Гиршпрунга характерно отсутствие рефлекторного раскрытия сфинктера прямой кишки в ответ на повышение давления. Отмечается дискоординация сокращения сфинктеров и прямой кишки. Аноректальная манометрия является важным диагностический критерием и имеет чувствительность около 85%.
Изменения в клиническом анализе крови (лейкоцитоз, повышение СОЭ, токсическая зернистость нейтрофилов) возникают в случае осложненного варианта болезни. В биохимическом анализе крови наблюдается гипоальбуминемия, диспротеинемия. При наличии у пациента парадоксальных поносов проводят бактериологическое исследование кала для выделения патогенных возбудителей.
Аганглиоз Гиршпрунга, прежде всего, необходимо дифференцировать с идиопатическим мегаколоном. Основным диагностическим критерием является отсутствие в биоптатах кишечника подслизистых и межмышечных нервных ганглиев. Обращают внимание на анамнез (начало болезни в раннем детском возрасте), данные исследования активности АХЭ и аноректальной манометрии. Для консультации пациентов кроме специалиста-проктолога по показаниям привлекают инфекциониста, хирурга.
Лечение болезни Гиршпрунга
Пациентам с подтвержденным диагнозом рекомендована операция, направленная на восстановление кишечной проходимости за счет удаление денервированного участка. Консервативные методы (коррекция метаболических расстройств, устранение запоров с помощью очистительных, гипертонических и сифонных клизм) применяют на этапе диагностики и предоперационной подготовки. При затягивании консервативной терапии мегаколон прогрессирует, состояние пациента ухудшается, возрастает риск послеоперационных осложнений.
При выборе объема и техники хирургического вмешательства учитывают протяженность аганглиозного сегмента, степень престенотического расширения, возраст больного. В ходе полостной операции производится резекция денервированного участка и патологически измененной расширенной части кишки, создается колоректальный анастомоз. С учетом выбранной техники хирургического лечения патологии Гиршпрунга возможны два подхода к проведению плановых вмешательств:
- Одноэтапная операция. Показана при компенсированной форме болезни и небольшой длине аганглиозного сегмента. Удаляется пораженная кишка и сразу же формируется анастомоз. Преимуществом одноэтапного подхода является меньшая травматичность, однако при неправильной оценке клинической ситуации увеличивается вероятность возникновения осложнений в послеоперационном периоде.
- Двухэтапная операция. Рекомендована пациентам с субкомпенсированным и декомпенсированным вариантами болезни, значительными изменениями толстой кишки выше денервированного участка, протяженным аганглиозным сегментом. На первом этапе после резекции кишечника формируется колостома, которая через некоторое время ушивается с созданием толстокишечного анастомоза в ходе реконструктивного вмешательства.
Экстренно или срочно операция производится при возникновении острой кишечной непроходимости, перфорации кишечника, пролежне стенки кишки каловым камнем. Вмешательство выполняется в объеме резекции сигмовидной кишки, левосторонней гемиколэктомии, колопроктэктомии с наложением колостомы или илеостомы. В дальнейшем пассаж кишечного содержимого восстанавливается хирургическими методами. Диспансерный клинический осмотр прооперированных больных проводится еженедельно в течение месяца после операции, ежеквартально в течение года и ежегодно на протяжении 3-х лет.
Прогноз и профилактика
Исход болезни Гиршпрунга зависит от времени ее выявления и степени поражения нервных ганглиев кишечника. Прогноз относительно благоприятный в случае ранней постановки диагноза и проведения хирургической коррекции. При отсутствии лечения младенческая летальность в первые месяцы жизни достигает 80%. Из-за врожденного характера патологии меры специфической профилактики не разработаны. При появлении первых признаков болезни необходимо немедленно обратиться к врачу, чтобы избежать развития тяжелых осложнений.
Источник
Среди врожденных заболеваний пищеварительной системы распространенность болезни Гиршпрунга составляет примерно 1 случай на 5000-30000 человек. Симптомы чаще наблюдаются у мужчин европеоидной расы, хотя эпизоды патологии встречаются также среди азиатских и африканских народностей. Существуют разные клинические формы – давайте разберем, какие проявления характерны для взрослых и есть ли эффективные методы лечения.
Причины
 Болезнь Гиршпрунга – это врожденная патология, при которой наблюдается нарушение нервной регуляции моторики нижних отделов пищеварительного тракта. Развивается из-за отсутствия в сегментах толстой кишки особых нейроганглиозных клеток, отвечающих за передачу импульсов при сокращении и расслаблении мускулатуры ЖКТ. Свое название получила по имени датского врача, впервые описавшего симптомы в 1888 году.
Болезнь Гиршпрунга – это врожденная патология, при которой наблюдается нарушение нервной регуляции моторики нижних отделов пищеварительного тракта. Развивается из-за отсутствия в сегментах толстой кишки особых нейроганглиозных клеток, отвечающих за передачу импульсов при сокращении и расслаблении мускулатуры ЖКТ. Свое название получила по имени датского врача, впервые описавшего симптомы в 1888 году.
Причиной болезни Гиршпрунга является порок развития толстой кишки. Патология возникает у лиц с наследственной предрасположенностью и часто становится семейным заболеванием.
Но это лишь повышает риск, а не точно определяет наличие неблагоприятных изменений. Формирование нарушений на сегодняшний день объясняется разными гипотезами, и согласно одной из них, сбой в созревании нервных клеток может быть обусловлен:
- Внутриутробной гипоксией (кислородным голоданием).
- Вирусными инфекциями.
- Воздействием химикатов.
- Влиянием ионизирующего излучения.
Болезнь Гиршпрунга у взрослых обычно представляет собой форму течения, признаки которой проявляются неярко или скрыто (латентно).
В ином случае симптомы недуга возникли бы еще в раннем детском возрасте: выраженность клинической картины зависит от того, насколько длинный сегмент толстой кишки поражен и является, как принято указывать в официальной медицинской литературе, зоной аганглиоза.
Симптомы
Среди генетически опосредованных заболеваний нижних отделов ЖКТ распространенность патологии достаточно высока. Характерным признаком является стойкий спазм, в связи с которым возникает синдром функциональной кишечной непроходимости.
Клинические формы
У взрослых пациентов можно выделить несколько вариантов течения:
- типичный – с быстрым развитием симптоматики, характерен синдром кишечной непроходимости;
- пролонгированный – стойкие запоры, с которыми удается справиться с помощью консервативных мероприятий;
- латентный – склонность к задержке кала появляется неожиданно у больных старше 14 лет; стандартная терапия слабительными средствами неэффективна, этот тип течения сопровождается хронической непроходимостью кишечника.
Состояние пациента может быть полностью или частично компенсированным или характеризуется отсутствием самостоятельного стула, что является признаком тяжелого течения болезни. Тотальная форма (затронуты все участки толстой кишки) встречается редко, более распространены варианты сегментарного поражения.
Клиническая картина
Чаще всего симптомы развиваются у детей (у мальчиков, по статистике, в 5 раз чаще, нежели у девочек), но в некоторых случаях картина стерта (периодические запоры) или признаков нарушений до достижения пациентом подросткового или взрослого возраста нет вообще. Иногда патология сочетается с картиной иных заболеваний (синдром Хаддада, Барде-Бидля и др.).
Симптомы болезни Гиршпрунга включают такие проявления как:
- Запоры.
- Вздутие, исчезающее после опорожнения кишечника.
- Боль в животе приступообразного характера.
- Чувство незавершенной дефекации.
При длительном запоре наблюдаются характерные признаки интоксикационного синдрома: слабость, общее недомогание, тошнота, рвота. Иногда пациенты жалуются на отсутствие позывов к дефекации, что сопровождается невозможностью самостоятельного опорожнения кишечника. При объективном осмотре может быть выявлена асимметрия живота с видимой перистальтикой растянутого газами и каловыми массами участка. Брюшная стенка становится истонченной и дряблой.
Осложнения болезни Гиршпрунга
Существуют разные варианты вторичных неблагоприятных состояний, связанных с патологией; наиболее распространенные последствия – это:
- кишечная непроходимость;
- синдром дисбактериоза;
- парадоксальная диарея (связана с нарушением состава микрофлоры);
- энтероколит;
- изъязвление и перфорация кишечной стенки с риском развития перитонита (воспаления брюшины).
Состояния, связанные с присоединением вторичной инфекции, могут представлять опасность для жизни, если очаг поражения имеет распространенные границы. При оперативном вмешательстве есть вероятность возникновения спаечной болезни, последствием которой часто становится непроходимость.
Диагностика
Опрос пациента в сочетании с объективным осмотром – первичные методы, которые всегда требуют уточнения. Жалоба на запоры характерна для множества патологий ЖКТ, поэтому и диагноз «болезнь Гиршпрунга» может быть выставлен только на основании результатов дополнительных исследований. Это тесты:
- Рентгенологического профиля (обзорный снимок и ирригоскопия, пассаж бариевой взвеси). Дают возможность оценить состояние кишечника, выявить симптомы непроходимости, определить зону поражения и рельеф слизистой оболочки.
- Эндоскопические. С помощью оптического зонда осматривают отделы толстой кишки, обнаруживают признаки воспаления и других осложнений. Берут фрагмент ткани пораженного участка (биопсия) и отправляют материал в лабораторию для исследования специалистом-гистологом.
- Аноректальная манометрия. Позволяет оценить давление в прямой кишке и реакцию сфинктеров на раздражение, тем самым выявив симптом аномалии развития нервной системы.
- Гистохимические методы. Основаны на обнаружении вещества под названием ацетилхолинэстераза – в затронутых аганглиозом участках оно накапливается в больших количествах в отличие от здоровых сегментов кишки.

Колоноскопия выполняется выборочно, так как не всегда есть возможность подготовить просвет ЖКТ к исследованию. Альтернативой становится диагностика изменений в нижних отделах пищеварительного тракта – прямой и сигмовидной кишке, которая проводится посредством ректороманоскопии. В качестве дополнительных методов используют стандартные лабораторные тесты (общий и биохимический анализ крови и т.д.), УЗИ органов брюшной полости.
Лечение
Объединяет два направления тактики: консервативная (в качестве подготовительного этапа перед хирургическим вмешательством) и оперативная (основная, болезнь лечится только с помощью удаления измененных участков толстой кишки). Выполняется в стационаре врачами, специализирующимися в области колопроктологии.
Предоперационная диета
В предоперационном периоде (за 5-7 дней до хирургического вмешательства) нужно исключить те продукты, которые часто провоцируют метеоризм и еду с высоким содержанием клетчатки:
- бобовые;
- капуста белокочанная;
- цельнозерновой хлеб;
- сухофрукты;
- орехи;
- цельное молоко;
- конфеты;
- сдобная выпечка;
- ячневая крупа;
- сухарики, чипсы;
- шоколад;
- алкоголь;
- квас;
- макароны;
- жирные, жареные, острые блюда;
- копчености;
- сырые овощи и фрукты;
- жирная сметана;
- соления;
- консервы.
Можно есть термически обработанные овощи, фрукты (лишенные кожуры и семян), постные сорта мяса (отварные, паровые, тушеные, запеченные в духовке без избытка жира и приправ), белый рис, печеные яблоки, несладкие крекеры. Позволяется нежирный бульон, творог, яйца всмятку, мед в небольшом количестве. Пить разрешено воду, зеленый чай, компоты, морсы – без ограничений по объему жидкости.
Нельзя принимать какую-либо еду и пить за 8 часов до операции.
Это требование должно быть соблюдено в точности, так как в ином случае повышается риск осложнений. Если нужно принять лекарство, которое нельзя отменить, запейте его одним глотком воды или просто рассасывайте в полости рта. После операции назначается дробное питание 4-6 раз в день с легкоусвояемыми продуктами (фрукты, овощи, крупы, кисломолочные виды пищи).
Клизма
Используется как метод подготовки к диагностическим исследованиям (в частности, ирригоскопии) и оперативному вмешательству. Выполняется медицинскими работниками в условиях стационара и может включать такие типы процедуры как:
- Очистительная.
- Гипертоническая.
- Сифонная.
Выбор клизмы зависит от тяжести запора, цели очищения кишечника. Нагретую воду использовать нельзя, так как ее введение в просвет ЖКТ приводит к всасыванию полурастворенных каловых масс и развитию интоксикации (отравления) организма накопившимися токсинами.
Последствия бывают очень серьезными, вплоть до летального исхода, поэтому категорически запрещено практиковать объемные клизмы в домашних условиях.
Медикаментозные средства
Лечение болезни Гиршпрунга фармакологическими препаратами практикуется лишь в рамках временной терапии, направленной на ослабление признаков патологии или подготовку к операции.
Полностью устранить симптомы с их помощью нельзя; применяются такие средства как:
| Фармгруппа | Пример | Цель приема |
|---|---|---|
| Детоксиканты | «Натрия хлорид» | Вливание внутривенно для устранения накопившихся продуктов метаболизма |
| Нестероидные противовоспалительные средства | «Метамизол натрия», «Кетопрофен» | Блокировка болевых ощущений |
| Противомикробные | «Ванкомицин», «Метронидазол» | Профилактика и уничтожение инфекции |
| Транквилизаторы | «Диазепам» | Помогают убрать тревожность |
| Витамины | А, С, группы В | Ликвидация последствий хронического отравления каловыми токсинами |
| Ферменты | «Панкреатин», «Пепсин» | Стимуляция пищеварения |
| Пробиотики | «Бифидумбактерин» | Коррекция дисбактериоза |
Лекарства назначаются до и после оперативного вмешательства, подбираются индивидуально.
Оперативное лечение
Может быть плановым или экстренным. Первый вариант более предпочтителен для пациентов, так как есть возможность качественной подготовки и время для выполнения всех необходимых диагностических мероприятий. Во втором случае операция проводится по жизненным показаниям из-за осложнений, и лечебные манипуляции осуществляются на фоне минимума предварительных тестов.
Обычно выполняют резекцию (удаление) пораженного сегмента. При необходимости формируют колостому, то есть выводят участок кишки на поверхность брюшной стенки. Операция включает несколько последовательных этапов (в разные дни), ее объем зависит от тяжести болезни. После операции и восстановления с момента выписки из стационара в первый месяц пациентов осматривают еженедельно, затем раз в квартал и, если нет никаких жалоб, рекомендуется 1 консультация в год. Обязательно выполняется ирригоскопия для оценки проходимости просвета ЖКТ.
Прогноз
После оперативного вмешательства пациенты проходят период реабилитации, который включает такие компоненты терапии как:
- назначение лекарственных препаратов для устранения дисбактериоза;
- диета;
- тренировочные клизмы для повышения функциональной активности ЖКТ;
- физиотерапия («Амплипульс», «Эндотон»);
- санаторно-курортное лечение.
Нужно обеспечивать ежедневный регулярный стул. Для этого используется диетическое питание, назначаются ферменты и мягкие слабительные, клизмы.
Прогноз для взрослых больных считается благоприятным, если сохранена функция нормальной дефекации (нет недержания кала) и отсутствуют поздние послеоперационные осложнения (спайки и стриктуры, сужающие просвет пищеварительного тракта). Чтобы исключить их возникновение, нужен регулярный осмотр у лечащего врача.
Источник
