Статистика болезней системы кровообращения в россии
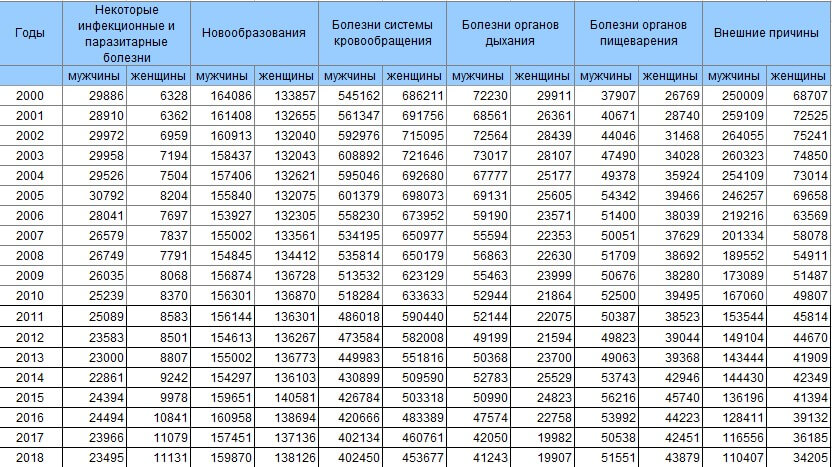
Федеральная служба государственной статистики, коротко Росстат, составляет статистику причин смерти россиян. Данные доступны всем и публикуются на сайте Росстата. В статье дан краткий обзор структуры смертности в РФ.
Официальные показатели
Основные показатели опубликованы в статистическом бюллетене «Естественное движение населения».
Для удобства восприятия рассчитывают относительные значения, на 1000 или на 100000 населения. В России в 2019 году родились 10,9 человека и умерли 12,5 на каждую тысячу. В 2017 году показатели составляли 11,5 и 12,4 человека соответственно. Убыль населения за 2018 год была существенно больше, чем за 2017 год ‒ 224,5 тыс. и 135,8 тыс. человек соответственно.
Самая высокая смертность по субъектам РФ, больше 16 человек на тысячу, зафиксирована в Тверской, Тульской, Ивановской, Новгородской, Псковской областях. Статистика по регионам фиксирует наибольший уровень в Центральном федеральном округе ‒ 12,9 человек.
Причины смерти людей тоже являются предметом исследований статистиков. В сводке болезни системы кровообращения находятся на первом месте ‒ 46,8% всех случаев. На втором месте новообразования ‒ 16,3%. Гибель от внешних причин зарегистрирована в 7,9% случаев.
По возрасту
Статистика по возрастам имеет несколько любопытных моментов. В 2018 году умерло 203,7 тысяч человек в возрасте 65-69 лет. Умерших в возрасте 70-74 лет на четверть меньше ‒ 145,3 тыс., а в возрасте 75-79 лет число умерших возросло до 230,7 тыс. Объясняется это просто: 75-летние люди ‒ «дети войны», которых численно меньше, чем участников других возрастных групп.

Дети и подростки до 20 лет чаще всего умирают от рака. Самые распространенные причины смертей людей от 20 до 40 лет зарегистрированы от инфекционных болезней и болезней кровообращения. Люди старше 40 умирают главным образом от болезней системы кровообращения. Больше всего умерло граждан в возрасте 85 и более лет ‒ 359,6 тыс.
Отдельной графой считается смертность трудоспособного населения. Каждый год около 400 тысяч человек умирают, не дожив до пенсии. Больше трех четвертей умерших трудоспособных россиян ‒ мужчины.
Сейчас средняя продолжительность жизни, или средний возраст смерти, составляет 72 года. В России имеет место дифференциальная смертность: мужчины живут в среднем 68,5 лет и 78,5 лет живут женщины. Гендерная разница в продолжительности жизни существовала не всегда, она появилась лишь в ⅩⅠⅩ веке. Сейчас дифференциальная продолжительность жизни характерна для многих стран.
По годам
Анализ демографической статистики дается сравнительно с прошлым годом, чтобы максимально быстро реагировать на глобальные изменения. На момент написания статьи в полном объеме доступна статистика за 2018 год.
Соответственно, сравнения делают с 2018 годом. За год убыль населения выросла со 135,8 тыс. до 224,6 тыс. человек. Общий показатель на 1000 человек вырос с 12,4 до 12,5.
Основные причины
Главная причина смертей россиян ‒ различные болезни. От старости умирают лишь 5 % населения, от внешних причин 7,9 % в частности от несчастных случаев на транспорте 1 %, из них смертей в ДТП 0,8 %.

Естественные
Основными естественными причинами смерти являются болезни кровообращения, органов дыхания, пищеварения, инфекционные болезни, онкологические заболевания и т.д., а также старость. В 2018 году по естественным причинам умерли 89,6% россиян.
В ДТП
Согласно Росстату в дорожно-транспортных происшествиях в 2018 году погибли 14302 человека. Девять тысяч человек погибли в автокатастрофах. Четыре тысячи погибших в ДТП были пешеходами, а остальные 1227 случаев относятся к гибели мотоциклистов и велосипедистов. Погибших мотоциклистов в статистике по ДПТ меньше, чем автомобилистов, однако автомобильный транспорт безопаснее. Статистика смертей на дорогах России это не отражает, поскольку автомобилистов численно больше.
По данным ГИБДД смертность в ДТП в 2018 году снизилась по сравнению с предыдущим годом на 5 %. Кроме того, в течение многих лет снижается общее число происшествий на дорогах. Гибель в ДТП сокращается из-за уменьшения потребления алкоголя, ужесточения наказаний за нарушение ПДД, появления видеорегистраторов, повышения качества автопарка. Однако смертность на дорогах в нашей стране по сравнению с Катаем, США и Европой остается высокой. Очевидно, правительству и дальше следует принимать меры снижению числа ДТП.
От болезней
Чаще всего в 2018 году россияне умирали от болезней кровообращения. Росстат подразделяет статистику по кровообращению на ишемические болезни сердца ‒ 28,4 % и цереброваскулярные болезни (в том числе инсульт) ‒ 14,4 % всех смертей.

Смертность от рака в России находится на втором месте ‒ 16,6 % или 203 человека на 100000 населения. Этот показатель вырос по сравнению с предыдущим годом. В 2016 году от рака умерли 200,6 человек на 100000 населения.
За последние 10 лет заболеваемость россиян раком выросла на 23,7 %. Медики объясняют прирост показателя «старением» населения. В течение жизни до 75 лет риск развития рака у женщин составляет 23,4 %, у мужчин ‒ 30,3%. Женщины чаще всего страдают от рака молочной железы ‒ 20,6 % онкологических заболеваний, а мужчины от рака трахеи, бронхов и легкого ‒ 16,9 %.
Пневмония является распространенной причиной смерти. От пневмонии в 2018 году умерло девятнадцать тысяч человек. Смертность от пневмонии составляет около 1 %.
А вот вероятность умереть от кори ничтожно мала. В 2018 году от кори умер 1 человек. Среди вирусных заболеваний высокой летальностью отличаются гепатиты. От ветрянки у взрослых нельзя умереть, по крайней мере, статистика это не фиксирует.
Высок показатель от туберкулеза ‒ 0,5 %, или 8,6 тысяч человек в 2018 году. Смертность от туберкулеза в России за последние годы регулярно снижается.
Посмотреть диаграмму по причинам можно здесь:

От алкоголя
Статистика смертности от алкоголя ведется Росстатом весьма подробно.

Смерти от алкоголя в России составляют 1,85 % всех случаев. Статистика подразделяет летальные исходы на интоксикацию алкоголем, пагубное употребление, алкогольные психозы. От алкоголя россияне умирают в два раза чаще, чем в ДТП. Примечательно, что гибели от алкоголя одинаково подвержены городские и сельские жители.
Прочее
Статистику смертности от наркотиков в России также ведет Росстат. В 2018 году от наркотиков погибло больше четырех тысяч человек в основном в результате случайных отравлений, а не наркозависимости. Согласно статистике систематическим употреблением вызвана 1/27 часть наркотических смертей.
Учет случаев от домашнего насилия отсутствует, поскольку для этого нет законодательной базы. По неподтвержденным данным от домашнего насилия в России погибает от 10 до 14 тысяч женщин. Статистика по домашнему насилию появится только спустя год после принятия закона о домашнем насилии.
Статистики смертности от курения формально нет, поскольку она ведется по болезням в качестве причин, а непосредственно от курения люди не умирают. Но врачи считают, что до половины курящих людей умирают от болезней, связанных с курением.
В результате самоубийств в России за 2018 год умерли 18,2 тыс. человек и 20,2 тыс. за 2017 год. Суициды составляют 1 %.
Статистика смерти от прививок не ведется, так как это единичные случаи. Обычно негативные последствия прививки проявляются лишь в ухудшении здоровья.
Статистику смертности в армии России ведет Министерство обороны, а не Росстат. Минобороны не публикует данные о потерях в армии с 2010 года.
Детская и младенческая
Статистика гибели детей ведется в перинатальном, младенческом и детском периоде. Перинатальная или околородовая смерть включает гибель плодов начиная с 22-й недели беременности и новорожденных в течение первой недели жизни. В 2018 году этот показатель составил 6,2 на 1000 рождений.

Коэффициент младенческой смертности в России вычисляется по формуле Ратса и выражает соотношение рождений и смертей младенцев:
- М1 – число умерших младенцев до года,
- М-1 – число умерших младенцев до года из родившихся в предыдущем году,
- N1 – число рожденных,
- N-1 – число рожденных в предыдущем году.
Коэффициент младенческой смертности в России в 2018 году составил 5,1. Значение этого показателя больше прочих коэффициентов зависит от состояния медицины. Самый низкий показатель в Европе имеет Исландия ‒ 1,6. Россия занимает 49 место в мировом рейтинге стран.
Статистика детских смертей ведется для малышей возраста 1-4 лет. В России детская смертность в 3,5 раза меньше, чем младенческая. Основными причинами гибели детей являются инфекционные болезни и новообразования.
Материнская смертность в России рассчитывается на 100000 родившихся и составляет 9,1 за 2018 год. В роддомах Москвы показатель выше среднего ‒ 13,6. Молодые матери главным образом умирают от родов и осложнений после них, поэтому статистика смертности при родах совпадает с материнской.
Коэффициент и динамика показателей
Общий коэффициент смертности зависит от благосостояния населения, качества здравоохранения и возрастной структуры населения. Динамика показателей представлена на графике. Высокой показатель в 90-е годы эксперты объясняют увеличением доли пожилых людей в структуре населения и ухудшением экономической обстановки. Рост наблюдался в первой половине 2018 года на 1,6 %. Причина нового увеличения показателя по оценке экспертов только экономическая.

График естественного прироста. Источник: Википедия.
Прогноз
Демографические прогнозы, как правило, делаются для численности населения. Росстат составляет прогноз в трех вариантах. В оптимистическом прогнозе численность россиян увеличится до 150 млн. человек к 2036 году, в пессимистическом варианте сократится до 134 млн. По оценкам Росстата за 2019 год число умерших сократилось на 29 тысяч человек по сравнению с предыдущим годом.
Заключение
Убыль населения ‒ одна из самых серьезных проблем в современной России. Правительство пытается решить ее двумя путями: сокращением смертей и увеличением рождений. Сокращение смертей достигается методами профилактики болезней системы кровообращения, снижением детских смертей и дорожно-транспортных происшествий. Положительные результаты есть, но какова эффективность мер ‒ спорный вопрос. Российские показатели смертности занимают промежуточное положение между развитыми и развивающимися странами.
Источник
Благодаря данным, которые поступают в Министерство здравоохранения РФ, Федеральная служба государственной статистики (Росстат) каждый год обновляет информацию и выкладывает статистику о показателях смертности в нашей стране. Эта статистика общедоступна – познакомившись с ней, любой желающий может узнать, каковы причины смертности в России, как каждый год меняются демографические показатели во всей стране и на её отдельных территориях.
Подробнее познакомиться с анализом статистики смертности в России за 2018 год вы сможете в предлагаемой ниже статье.
Причины смертности в России
Основные причины смертности в России в 2018 г.
В общей сложности в 2018 году умерло 1 817 710 россиян:
1. чаще всего к смерти приводили болезни системы кровообращения: 841 915 смертельных случаев. Поскольку эта группа заболеваний самая обширная, она имеет подразделы:
- в частности, ишемическая болезнь сердца унесла 442 635 жизней;
- а цереброваскулярные – т.е. связанные с нарушением кровотока в мозге – заболевания погубили 254 881 человек.
2. злокачественные новообразования являются второй основной причиной смертности в России: от этой группы болезней скончалось 283 386 человек;
3. третья основная причина смертности – так называемые «внешние причины смерти». Эта категория включает различные небиологические события: несчастные случаи, убийства, самоубийства, нанесение приведших к смерти травм и т.д. Всего по указанным причинам скончалось 131 252 человека;
- каждый год причинами смерти становятся ДТП (14 247), случайные отравления алкоголем (5 568) и самоубийства (17 930);
4. Разнообразные болезни нервной системы (не только органические, но даже стресс) – бич современного общества. В общей сложности они ответственны за смерти 112 724 людей;
5. Значительное число смертей также приходится на болезни органов дыхания – 59 803, из которых немногим меньше половины (24 954) приходится на пневмонию.
Основные причины смертности в России в 2018 г.
рис 1
Сравнительная статистика за 2016, 2017 и 2018 года
Сравнение статистики за 2016, 2017 и 2018 года помогает наглядно показать, как меняются причины смертности в России. 63 573
В 2018 году умерло на 6 630 жителей России меньше, чем в 2017: это положительная тенденция, т.к. число умерших снижается, однако разница между 2016 и 2017 годами была почти в 10 раз больше: на 63 573 покойного меньше в 2017 г. Наиболее значимые снижения числа смертей отмечаются в следующих позициях:
· туберкулёз (всех форм) – в 2018 от него умерло на 1054 человека меньше, чем в предыдущем году (8057 против 9111);
· случайные отравления алкоголем – на 1221 умершего меньше (5568 против 6789);
· убийства – их предотвращение спасло жизни 1235 людям (7609 против 8844).
В свою очередь, наиболее смертоносными видами заболеваний оказались:
· болезни нервной системы – они унесли на 12 383 жизней больше, чем в предыдущем году (112 724 против 100 341);
· болезни эндокринной системы – нарушение в выработке гормонов в этом году погубило на 3 214 человек больше (41 702 против 38 488).
Однако есть показатели, неуклонное снижение которых является свидетельством эффективности мер, предпринимаемых для обеспечения защиты населения:
· так, число самоубийств, достигавшее 23 119 в 2016 г., в 2017 г. равнялось 20 055, а в 2018 г. – 17 930, что указывает о снижении на 1/3 всего за 2 года;
· кроме того, случайные отравления алкоголем, унесшие жизни 14 021 человека в 2016 г., сократились до 5 568 в 2018 г., т.е. более чем в 2 раза. Этот результат отчасти объясняется ужесточением акцизной политики на алкогольную продукцию и упреждающей выемкой контрафактных спиртных напитков (т.к. большое количество смертей приходилось именно на некачественную продукцию).
Основные причины смертности в России в 2017-2018 гг.
рис 2
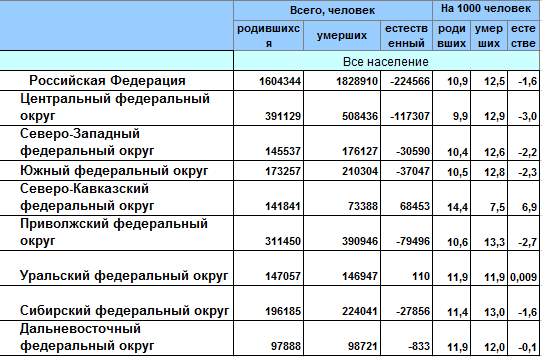
Смертность и рождаемость в 2018 г. по субъектам РФ
Естественная убыль населения (разница между родившимися и умершими, без учёта миграции и т.п.) за 2018 г. в нашей стране в целом составила -224 566 человека (1 604 344 родившихся против 1 828 910 умерших).
Прирост принял отрицательные значения по всем округам – за исключением Уральского федерального округа (где прирост в 110 человек на фоне динамики в ~147 000 родившихся/умерших можно счесть нулевым колебанием), а также за исключением Северо-Кавказского федерального округа – где естественный прирост населения составил 68 453 (родилось 141 841 при 73 388 умерших).
Следует обратить внимание на Центральный федеральный округ: с естественной убылью в -117 307 человек он ответственен практически за ½ убыли населения по всей Российской Федерации в 2018г., но распределение естественной убыли в нём отнюдь не однородно. В абсолютном значении антирекорды демонстрируют Воронежская и Тульская области: -12 810 и -11 731 человек соответственно. Единственное положительное значение естественного прироста фиксируется в г. Москва, оно составило 10 048 человек (132 192 родилось, 122 144 умерло).
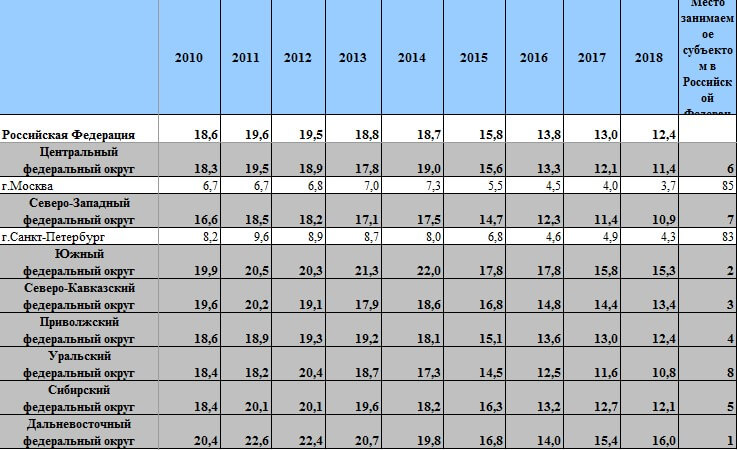
Смертность в России по годам
Хотя улучшение ситуации в 2017-2018 годах выглядит оптимистично, следует учитывать, что это следствие долгого процесса. В период между 1995 и 2005 годом ежегодная смертность колебалась между 2,2 и 2,36 миллионами человек. Начиная с 2006 года наблюдается снижение ежегодного числа умерших. Так, в 2005 году скончалось 2 303 935 человек, в 2006 цифра снизилась до 2 166 703, а уже в 2011 году впервые за долгое время она опустилась ниже 2 миллионов. В 2013 и 2014 гг. прирост населения впервые стал выше смертности, хотя число умерших поднялось с 1 871 809 до 1 912 347 человек. После скачка 2014-го года смертность в России продолжала снижаться, что демонстрируют числа за 2015-2018 гг.
Снижение смертности в России обусловлено многими причинами, в том числе, к сожалению, и высокой смертностью среди пожилого населения страны в предшествующие годы. Именно люди пенсионного возраста являются самой большой демографической группой среди умерших в России.
Динамика годовой смертности в России в 2001 – 2018 гг.
рис 4
Статистика смертности в России по месяцам
Анализ статистики месячной смертности в России за промежуток в двенадцать лет с 2006 по 2018 года дает возможность установить, в какие месяцы происходит наибольшее число смертей.
Из всех месяцев наиболее высокая среднестатистическая смертность в январе. В среднем на него приходится 9,20% смертей от общего годового числа. Высокая смертность в январе обусловлена не только объективными причинами, но и неточностями в статистике: немалое число смертей, случившихся в декабре, в документации «переносят» на январь.
В марте и мае также умирает немалое число россиян. На эти месяцы приходится 8,86% и 8,59% от средней годовой смертности. Наиболее же «безопасными» можно считать сентябрь и ноябрь: 7,83% и 7,89% от общего числа смертей за год.
рис 4
Читайте также: «Почему кокос опаснее акулы? Причины смертности в мире».
Будем очень рады видеть вас, дорогие читатели, среди подписчиков нашего канала (подписаться можно сверху).
Обязательно ставьте лайки — это важно для канала.
Источник
Что такое сердечно-сосудистые заболевания?
Сердечно-сосудистые заболевания представляют собой группу болезней сердца и кровеносных сосудов, в которую входят:
- ишемическая болезнь сердца – болезнь кровеносных сосудов, снабжающих кровью сердечную мышцу;
- болезнь сосудов головного мозга – болезнь кровеносных сосудов, снабжающих кровью мозг;
- болезнь периферических артерий – болезнь кровеносных сосудов, снабжающих кровью руки и ноги;
- ревмокардит – поражение сердечной мышцы и сердечных клапанов в результате ревматической атаки, вызываемой стрептококковыми бактериями;
- врожденный порок сердца – существующие с рождения деформации строения сердца;
- тромбоз глубоких вен и эмболия легких – образование в ножных венах сгустков крови, которые могут смещаться и двигаться к сердцу и легким.
Инфаркты и инсульты обычно являются острыми заболеваниями и происходят, главным образом, в результате закупоривания сосудов, которое препятствует току крови к сердцу или мозгу. Самой распространенной причиной этого является образование жировых отложений на внутренних стенках кровеносных сосудов, снабжающих кровью сердце или мозг. Кровотечения из кровеносного сосуда в мозге или сгустки крови могут также быть причиной инсульта. Причиной инфаркта миокарда и инсульта обычно является наличие сочетания таких факторов риска, как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и вредное употребление алкоголя, повышенное кровяное давление, диабет и гиперлипидемия.
Каковы факторы риска сердечно-сосудистых заболеваний?
Основными факторами риска болезней сердца и инсульта являются неправильное питание, физическая инертность, употребление табака и вредное употребление алкоголя.
Воздействие поведенческих факторов риска на человека может проявляться в виде повышения кровяного давления, повышения уровня глюкозы в крови, повышения уровня липидов в крови, а также избыточной массы тела и ожирения. Оценка этих «промежуточных факторов риска» может проводиться в учреждениях первичной медико-санитарной помощи, и они могут указывать на повышенный риск развития инфаркта миокарда, инсульта, сердечной недостаточности и других осложнений.
Доказано, что прекращение употребления табака, уменьшение потребления соли, потребление фруктов и овощей, регулярная физическая активность и предотвращение вредного употребления алкоголя снижают риск развития сердечно-сосудистых заболеваний. Кроме того, для снижения риска развития ССЗ и профилактики инфаркта и инсульта при диабете, повышенном кровяном давлении и повышенном уровне липидов может быть необходима лекарственная терапия. В целях усиления мотивации людей в отношении выбора и поддержания здоровых форм поведения необходима политика в области здравоохранения, обеспечивающая создание благоприятной среды для возможности здорового выбора и его приемлемости по стоимости.
Для того чтобы люди выбирали и поддерживали здоровые формы поведения, необходима политика по созданию окружающей среды, благоприятной для обеспечения здорового выбора, его доступности и приемлемости по стоимости.
Существует также целый ряд факторов, влияющих на развитие хронических болезней, или основополагающих причин. Они являются отражением основных движущих сил, приводящих к социальным, экономическим и культурным изменениям — это глобализация, урбанизация и старение населения. Другими определяющими факторами для ССЗ являются нищета, стресс и наследственные факторы.
Каковы общие симптомы сердечно-сосудистых заболеваний?
Симптомы инфаркта и инсульта
Зачастую лежащая в основе заболевания болезнь кровеносных сосудов протекает бессимптомно. Инфаркт или инсульт могут быть первыми предупреждениями о заболевании. Симптомы инфаркта включают:
- боль или неприятные ощущения в середине грудной клетки;
- боль или неприятные ощущения в руках, левом плече, локтях, челюсти или спине.
Кроме того, человек может испытывать затруднения в дыхании или нехватку воздуха; тошноту или рвоту; чувствовать головокружение или терять сознание; покрываться холодным потом и становиться бледным. Женщины чаще испытывают нехватку дыхания, тошноту, рвоту и боли в спине и челюсти.
Наиболее распространенным симптомом инсульта является внезапная слабость в лице, чаще всего с какой-либо одной стороны, руке или ноге. Другие симптомы включают неожиданное онемение лица, особенно с какой-либо одной стороны, руки или ноги; спутанность сознания; затрудненную речь или трудности в понимании речи; затрудненное зрительное восприятие одним или двумя глазами; затрудненную походку, головокружение, потерю равновесия или координации; сильную головную боль без определенной причины, а также потерю сознания или беспамятство.
Люди, испытывающие эти симптомы, должны немедленно обращаться за медицинской помощью.
Что такое ревмокардит?
Ревмокардит — это повреждение сердечных клапанов и сердечной мышцы в результате воспаления и рубцевания, вызванного ревматической лихорадкой. Причиной ревматической лихорадки является аномальная реакция организма на стрептококковую инфекцию. Заболевание вначале обычно проявляется в виде ангины или тонзиллита у детей.
Ревматическая атака поражает, в основном, детей в развивающихся странах, особенно в условиях широко распространенной нищеты. Во всем мире с ревмокардитом связано почти 2% всех случаев смерти от сердечно-сосудистых заболеваний.
Симптомы ревмокардита
- Симптомы ревмокардита включают: нехватку дыхания, усталость, нерегулярные сердцебиения, боли в груди и потерю сознания.
- Симптомы ревматической атаки включают: повышенную температуру, боль и опухание суставов, тошноту, желудочные спазмы и рвоту.
Почему сердечно-сосудистые заболевания являются вопросом развития в странах с низким и средним уровнем дохода?
- Как минимум, 75% случаев смерти от ССЗ в мире происходят в странах с низким и средним уровнем дохода.
- Люди в странах с низким и средним уровнем дохода нередко не могут пользоваться преимуществами программ по оказанию комплексной первичной медико-санитарной помощи для раннего выявления и лечения лиц с факторами риска, в отличие от людей в странах с высоким уровнем дохода.
- Люди в странах с низким и средним уровнем дохода, страдающие от ССЗ и других неинфекционных болезней, имеют меньший доступ к эффективным и справедливым медико-санитарным службам, отвечающим их потребностям (включая службы раннего выявления). В результате многие люди умирают в более молодом возрасте от ССЗ и других неинфекционных заболеваний, часто в самые продуктивные годы жизни.
- Особенно страдают самые бедные люди в странах с низким и средним уровнем дохода. На уровне отдельных семей появляется достаточно фактических данных, свидетельствующих о том, что ССЗ и другие неинфекционные заболевания способствуют дальнейшему обнищанию семей из-за катастрофических расходов на медицинскую помощь и высокой доли расходов из собственных средств.
- На макроэкономическом уровне ССЗ накладывают тяжелое бремя на экономику стран с низким и средним уровнем дохода.
Каким образом можно уменьшить бремя сердечно-сосудистых заболеваний?
Для профилактики сердечно-сосудистых заболеваний и борьбы с ними ВОЗ определила ряд «наиболее выгодных» или высокоэффективных с точки зрения затрат мероприятий, практически осуществимых даже в условиях низкой обеспеченности ресурсами. Они включают меры вмешательства 2 видов — для всего населения и индивидуальные меры, которые могут использоваться в сочетании друг с другом для снижения высокого бремени сердечно-сосудистых заболеваний.
Примерами мер, которые могут осуществляться для снижения ССЗ на общенациональном уровне, являются следующие:
- всесторонняя политика борьбы против табака;
- налогообложение с целью снижения потребления продуктов с высоким содержанием жиров, сахара и соли;
- строительство пешеходных и велосипедных дорожек для повышения уровня физической активности;
- стратегии, направленные на снижение вредного употребления алкоголя;
- обеспечение правильного питания детей в школах.
Для профилактики первых инфарктов миокарда и инсультов медико-санитарные меры индивидуального характера должны быть ориентированы на лиц со средним или высоким уровнем общего сердечно-сосудистого риска или тех, у кого отдельные факторы риска, такие как диабет, гипертония и гиперхолестеринемия, превышают уровни, рекомендованные для проведения лечения.
Первые меры (комплексный подход с учетом всех факторов риска) более эффективны с точки зрения затрат, чем вторые, и они способны значительно снизить частоту случаев сердечно-сосудистых нарушений. Этот подход практически осуществим в условиях низкой обеспеченности ресурсами, включая использование неврачебного медицинского персонала.
Для вторичной профилактики ССЗ у лиц с уже имеющимся заболеванием, включая диабет, необходимо проведение лечения с использованием следующих лекарственных средств:
- аспирин;
- бета-блокаторы;
- ингибиторы ангиотензинпревращающего фермента;
- статины.
Полученные положительные результаты, в основном, не связаны друг с другом, однако, если они применяются в сочетании с прекращением курения, можно предотвратить почти 75% повторных сосудистых нарушений. В настоящее время имеются значительные недостатки в осуществлении этих мер, особенно на уровне первичной медико-санитарной помощи.
Кроме того, для лечения ССЗ иногда требуются дорогостоящие хирургические операции. К ним относятся:
- аортокоронарное шунтирование;
- баллонная ангиопластика (при которой через артерию вводится небольшой баллонный катетер для восстановления просвета закупоренного сосуда);
- пластика и замена клапана;
- пересадка сердца;
- операции с использованием искусственного сердца.
Для лечения некоторых ССЗ требуются медицинские устройства. К таким устройствам относятся кардиостимуляторы, искусственные клапаны и заплаты для закрытия отверстий в сердце.
Деятельность ВОЗ
Под руководством ВОЗ в 2013 году все государства-члены (194 страны) достигли согласия в отношении глобальных механизмов для снижения бремени предотвратимых НИЗ, включая «Глобальный план действий по профилактике НИЗ и борьбе с ними на 2013-2020 годы». Этот план направлен на сокращение числа случаев преждевременной смерти от НИЗ на 25% к 2025 году с помощью 9 добровольных глобальных целей. 2 из этих глобальных целей непосредственно направлены на профилактику ССЗ и борьбу с ними.
Шестая цель Глобального плана действий в отношении НИЗ предусматривает снижение распространенности случаев повышенного кровяного давления в мире на 25%. Повышенное кровяное давление является одним из основных факторов риска сердечно-сосудистых заболеваний. Уровень распространенности повышенного кровяного давления (определяемого как систолическое и/или диастолическое давление ≥140/90 мм. рт.ст.) в мире среди лиц в возрасте 18 лет и старше в 2014 году составлял около 22%.
Для достижения этой цели необходимо снизить частоту случаев гипертонии путем осуществления общенациональных мер политики, направленных на борьбу с поведенческими факторами риска, включая вредное употребление алкоголя, отсутствие физической активности, избыточную массу тела, ожирение и высокий уровень потребления соли. Для раннего выявления и экономически эффективного ведения случаев гипертонии в целях профилактики инфаркта миокарда, инсульта и других осложнений необходим подход с учетом всех факторов риска.
Восьмая цель Глобального плана действий в отношении НИЗ предусматривает обеспечение, по крайней мере, для 50% людей, имеющих соответствующие показания, лекарственной терапии и консультирования (включая контроль гликемии) для профилактики инфаркта миокарда и инсульта. Профилактика инфаркта и инсульта с помощью комплексного подхода с учетом общего сердечно-сосудистого риска является более эффективной с точки зрения затрат мерой, чем проведение лечения на основе только пороговых значений отдельных факторов риска, и она должна являться частью базового пакета услуг для обеспечения всеобщего охвата медико-санитарной помощью. Для достижения этой цели потребуется укрепление основных компонентов системы здравоохранения, включая финансирование служб медицинской помощи для обеспечения доступа к основным технологиям здравоохранения и основным лекарственным средствам для лечения НИЗ.
В 2015 году страны приступят к установлению национальных целевых ориентиров и оценке достигнутого прогресса в отношении базовых показателей 2010 года, указанных в «Докладе о ситуации в области неинфекционных заболеваний в мире, 2014 год». Генеральная Ассамблея ООН проведет в 2018 году третье совещание высокого уровня по НИЗ для рассмотрения прогресса в достижении странами добровольных глобальных целей к 2025 году.
Источник
