Таксидермия что это такое болезнь у человека
Токсидермия (устар. токсико-аллергический дерматит) — острое воспаление кожных покровов под воздействием веществ, попадающих внутрь организма и обладающих аллергическими или токсико-аллергическими свойствами. В отличие от дерматитов, этиологический фактор в данном случае проникает в кожу гематогенным путём.
Этиология[править | править код]
Главную роль играют экзогенные аллергены — лекарственные препараты, пищевые продукты, производственные и бытовые химические вещества, которые попадают в организм через пищеварительные или дыхательные пути.
В основе патогенеза токсидермии лежат аллергические реакции всех типов.
Чаще токсидермией страдают лица, имеющие индивидуальную предрасположенность или аллергические заболевания (бронхиальная астма, экзема, нейродермит и др.). Эндогенная причина токсидермий — аутоинтоксикация необычными продуктами обмена, появляющимися в организме вследствие нарушения функции желудочно-кишечного тракта, печени, почек.
Токсидермии могут развиваться через любое время после введения в организм аллергена (от нескольких часов до 1½ мес).
Клиника[править | править код]
Клинические проявления токсидермий разнообразны. Наблюдаются пятнистые, папулёзные, уртикарные, везикулёзные, буллёзные, эритематозно-сквамозные и другие высыпания.
В ряде случаев клиническая картина соответствует хорошо известным дерматозам и инфекциям — многоморфной экссудативной эритеме, розовому лишаю, кори, скарлатине, красному плоскому лишаю и т. д. Это сходство усиливается и другими общими симптомами заболеваний: острым началом, симметричностью высыпаний, нарушением общего состояния (лихорадка, недомогание, увеличение всех групп лимфатических узлов), наличием геморрагического компонента, зуда и т. д.
Классификация по тяжести течения:
- Лёгкие
- Тяжёлые
- Синдром Лайелла
- Синдром Стивенса-Джонсона
- Эритродермии
Классификация по распространённости:
- Ограниченная
- Распространённая
Ограниченная токсидермия[править | править код]
Может появиться на коже и слизистой оболочке рта и быть пятнистой (эритематозной), уртикарной и буллёзной. Развивается она чаще в результате приёма сульфаниламидных препаратов, производных барбитуратовой кислоты, салицилатов, антибиотиков, анальгина и других препаратов.
Распространённая токсидермия[править | править код]
Это тяжёлое заболевание, при котором высыпания на коже и слизистых оболочках сопровождаются ознобом, лихорадкой, диспепсическими явлениями, в некоторых случаях даже коматозным состоянием и т. д.
Лечение[править | править код]
Терапия больных токсидермией направлена на блокирование раздражающего вещества и выведение его из организма. Внутрь назначают десенсибилизирующие, антигистаминные препараты (Алерзин, Супрастин), мочегонные и слабительные. Местно применяют противозудные болтушки, охлаждающие кремы или кортикостероидные мази.
При обширном поражении кожи целесообразно проводить наружное лечение открытым способом, как при ожогах. Назначают обильное питьё, жидкую или протёртую пищу, богатую белками, витаминами (лучше в виде различных смесей, состоящих, например, из яичного белка, сливок, творога). При поражении слизистой оболочки рта назначают вяжущие, дезинфицирующие и обезболивающие средства. Если глотание затруднено, применяют питательные клизмы.
Глаза промывают раствором борной кислоты, используют цинковые капли, гидрокортизоновую мазь.
Источник
Общие сведения
Токсико-аллергический дерматит – заболевание, которое относится к острым воспалительным процессам кожных покровов, реже – слизистых. Он развивается из-за попадания в организм экзогенных аллергенов и токсико-аллергенов по гематогенному пути через дыхательную и пищеварительную систему. Причиной может стать как прием лекарственных препаратов, так и продуктов питания или использование бытовых химических средств. В основе механизма патологии – аллергические реакции всех известных типов:
- анафилактический – реакция гиперчувствительности возникает немедленно, лекарства и другие аллерго-токсины как антигены взаимодействуют с иммуноглобулином Е, фиксируются на тучных клетках крови и стимулируют выброс гистамина, простагландинов и прочих медиаторов, вызывающих воспаление;
- цитотоксический – лекарственные вещества связанные с антителами приводят к активации комплемента, фагоцитозу и лизису тромбоцитов и лейкоцитов;
- иммунокомплексный – образованные иммунные комплексы откладываются на стенках сосудов кровяного русла, что активирует систему комплемента и миграцию нейтрофилов;
- гиперчувствительность замедленного типа – аллергическая реакция, которая возникает после связывания сенсибилизированных Т-лимфоцитов с антигенами и синтеза цитокинов.
Код токсикодермии по мкб-10 – L27 классифицирует заболевание как дерматиты, вызванные веществами принятыми внутрь, вне зависимости от пути попадания — перорального, парентерального, интраназального, ингаляционного, вагинального, ректального, уретрального. Исключением являются фотоаллергические и фототоксические реакции (вызванные ультрафиолетовым излучением), а также крапивница, контактный и периоральный дерматит.
Патогенез
Проявиться токсико-аллергический дерматит может как через несколько часов, так и по прошествии 1,5 мес. после попадания в организм аллергена или токсикоаллергена.
Существует несколько путей осуществления патологического воздействия на кожные покровы аллергенов и токсинов:
- прямое повреждающее, например, барбитураты оказываю токсическое влияние на стенки сосудов;
- путем накопления веществ — кумуляции мышьяка, галогенов;
- непереносимость и повышенная чувствительность к экзогенному аллергену;
- наличие генетических дефектов ферментативных систем, например, идиосинкразия;
- возникновение аутоиммунных реакций и лекарственной фотосенсибилизации — фототоксических, фотодинамических и фотоаллергических эффектов, которые могут быть вызваны сульфаниламидами, некоторыми антибиотиками.
Классификация
Токсикоаллергические воспалительные поражения кожи можно разделять по типу высыпаний, которые могут быть ограниченными и распространёнными.
- Пятнистые токсикодермии разделяют на гиперемические, геморрагические (пурпуры) и пигментные, они чаще всего развиваются при попадании в организм мышьяка, висмута, ртути, Пенициллина, Метациклина, Метотрексата, углеводородов нефти, некоторых противозачаточных, а также некачественных продуктов питания.
- Папулезные токсико-аллергические дерматиты могут развиваться после длительной терапии Хингамином, Хинином, Фенотиазином, ПАСК, Стрептомицином, Тетрациклином, препаратами йода и ртути.
- Узловатые токсикодермии с образованием болезненных воспалительных узлов, возникают при употреблении сульфаниламидов, Метотрексата, Циклофосфана, Гризеофульвина, а также при вакцинировании.
- Пустулезные токсикодермии чаще всего развиваются под действием галогенов (брома, йода и пр.), витаминов В6, В12, Изониазида, фенобарбитуратов, препаратов Лития, Азатиоприна, повышается вероятность патологии при наличии стафилококковой инфекции в сально-волосяном слое, особенно на груди, лице, спине.
- Везикулезные и буллезные поражения могут появляться в ответ на терапию сульфаниламидами, барбитуратами, салицилатами, антибиотиками.
По тяжести течения заболевания выделяют:
- легкие формы токсидермии, для которых характерно поражение только эпидермальных слоев, без обширных эрозий, системных патологий, затрагивающих органы и жизненно важные функции;
- тяжелые формы дерматита, к которым относят эритродермии, синдром Лайелла и Стивенса-Джонсона.
Синдром Лайелла
Наиболее тяжелая форма токсического эпидермального некролиза, для которой характерна кожная десквамация и буллезные поражения, быстро вскрывающиеся и образующие обширные ярко-красные эрозии. В основе механизма нарушения белкового обмена и дискоординация протеолиза. Заболевание также поражает сердце, почки, печень, органы брюшной полости, может усугубляться наличием вторичной инфекции. Требует экстренной реанимации, имеет средний уровень летальности – 25-30%.
Синдром Стивенса-Джонсона
У некоторых людей в ответ на такие препараты как Модафинил, Карбамазепин, Ламотриджин, Невирапин, Аллопуринол, сульфонамидные антибиотики. Начинается развитие лихорадки, сопровождающейся болями в суставах и мышцах, возникновением различных видов сыпи, серо-белых пятен, трещин, воспалений и других дефектов кожи и слизистых, которые приносят дискомфорт, зуд и сильную боль. Воздействие на слизистые глаз ведет к конъюнктивиту.
Причины
Токсико-аллергический дерматит — аутоинтоксикация необычными веществами, проникающими в организм извне и образующимися из-за нарушений работы желудочно-кишечного тракта, почек или печени. Повышает риск заболевания предрасположенность к бронхиальной астме, экземе, нейродермиту и прочим иммунологическим проблемам.
Алиментарная токсидермия
Пищевая токсидермия встречается достаточно редко – не более 1 раза на 10 установленных диагнозов (это примерно 12%). Дерматит могут спровоцировать как сами продукты (в том числе продукты пчеловодства), так и составляющие вещества, образованные при хранении и обработке. Известны случаи токсикодермии после съеденного мяса, которое перед убоем лечили пенициллином.
Лекарственная токсидермия
Токсидермия чаще всего вызвана лекарственными препаратами:
- нейролептиками (Резерпином, Триоксазином, Реланиумом, Элениумом);
- антималярийными препаратами;
- галоидами, бром- и йодсодержащими микстурами;
- сульфаниламидными препаратами;
- снотворными средствами — барбитуратами, а также содержащий корвалол Люминал;
- транквилизаторами;
- витаминами (В1, В12);
- вакцинами;
- анестетиками;
- лекарственными растениями (девясилом, чистотелом, подснежниками);
- под влиянием антибиотических средств – Пенициллина, Эритромицина, Тетрациклина была спровоцирована лекарственная экзантема у 32 % больных (исследования Ю. Ф. Королева);
- прием производных пирозолона (Бутадиона, Амидопирина, Анальгина) вызывали кожные высыпания почти у 13% пациентов;
- гормональная терапия, особенно инсулином.
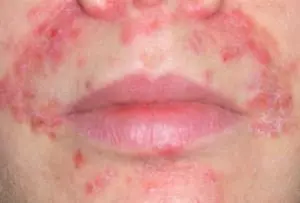
Токсидермия, вызванная антибиотиками
Симптомы токсикодермии
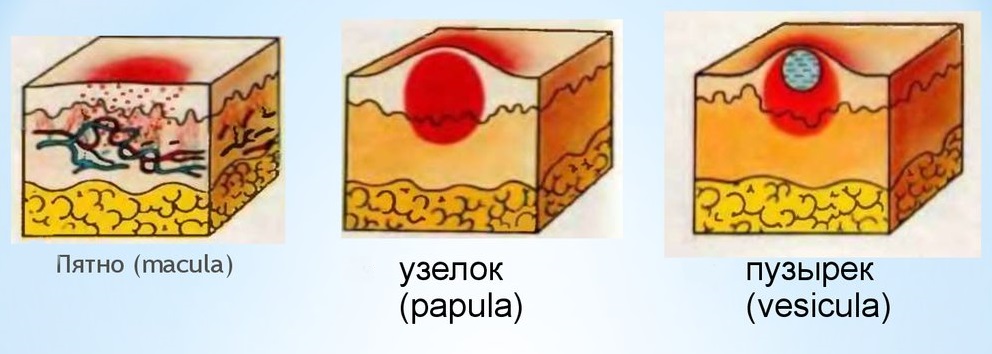
Главным проявлением токсидермии являются различные полиморфные виды высыпаний на коже, а иногда и на слизистых:
- пятнистые, макулярные, причем пятна могут быть изолированы или сливаться, образуя крупные участки гиперемии, геморрагии или пигментации;
- папулёзные, узелковатые – наличие плотных плоских воспалительных образований в толще кожи;
- уртикарные, с волдырями – вызваны отеком среднего слоя кожи – дермы, исчезают бесследно;
- пустулезные, с гнойничками – поверхностными или глубокими;
- везикулёзные — с образованием пузырей размером 1-5 мм – полостных элементов, содержащих мутную или кровянистую жидкость, их покровы могут вскрываться и вызывать эрозию или переходить в гнойничок;
- буллёзные – крупные полостные пузыри размером до 5 см (как на фото токсикодермии, вызванной антибиотиками), которые могут иметь серозное, кровяное или гнойное содержимое, могут спадать и формировать корочку или вскрываться.
Типы кожных высыпаний
Кроме того, токсикодермии могут сопровождаться системными проявлениями:
- лихорадкой;
- слабостью и недомоганием;
- суставными и головными болями;
- болями в животе.
Симптомы токсидермии при взаимодействии с одними и теми же веществами у разных людей могут существенно различаться.
Анализы и диагностика
Диагноз ставят после изучения анамнеза и клинической картины. Для уточнения этиологического фактора могут быть проведены аллергологические кожные и провокационные пробы, иммунологические тесты in vitro (бласттрансформация лимфоцитов, реакция дегрануляции базофилов), анализы крови для выявления эозинофилии, лимфоцитоза, атипичных лимфоцитов, изменений биохимических показателей функции печени.
Лечение токсикодермии
Проявления токсидермий могут стихать самопроизвольно и постепенно после прекращения действия этиологического фактора. При обычных покраснениях порой достаточно использования простых успокаивающих кремов. Успешность восстановления зависит от того, насколько своевременно был устранен аллерген.
Лечение токсидермии направлено на купирование клинических проявлений, выведение токсинов и поддержания всех жизненно важных функций. Выявленная токсикодермия является первопричиной отмены всех медикаментозных терапий.
Для обработки кожных высыпаний можно использовать местные противовоспалительные и антисептические средства.
Местно используют водно-цинковую взвесь, кортикостероидные мази. Если поражены слизистые, то важно применение вяжущих, дезинфицирующих и обезболивающих средств.
Доктора
Лекарства
- Для усиленного выведения аллерго-токсинов могут использоваться слабительные и мочегонные средства.
- Антигистаминные препараты: Цетиризин, Диметинден, Пипольфен, Супрастин, Лоратадин, Кетотифен.
- Глюкокортикостероиды: Преднизолон, Метилпреднизолон, Триамцинолон.
- Гидрокортизоновая, преднизолоновая мазь, водно-цинковая взвесь.
- Плазмозамещающие и дезинтоксикационные средства, например, Гемодез, натрия Тиосульфат.
Процедуры и операции
- плазмаферез;
- гемосорбция.
Токсикодермия у детей
Кожные сыпи у детей – частая проблема и тревога родителей, ведь ее возникновение всегда свидетельствует о заболевании – инфекционном, аллергическом и даже наследственном. Покраснения, макулопапулезные, узловатые высыпания — признаки токсической эритемы могут проходить сами спустя 2-3 дня (например, у новорожденных). Но бывают случаи, когда проблемы дермы могут перерастать в эрозии, обширные пузыри, трещинки, сопровождаться болями, зудом, общим недомоганием, что является тревожным звоночком. При этом важно своевременно провести биопсию и анализы крови. Однако, возникновение высыпаний на щечках, покраснения на груди и животике может быть простым аллергодерматозом, вызванным продуктами питания, медикаментами.
Главная задача при первых проявлениях — незамедлительно включить гипоаллергенный режим – пересмотреть питание, отказаться от современных порошков и моющих средств, кремов и мазей, снять острые проявления, например, используя псило-бальзам. Он является отличным лечебным и профилактическим средством при токсикодермии у детей, способен успокоить зуд, уменьшить чувствительность и отек тканей, снизить проницаемость капилляров.
Диета при токсикодермии

Диета при токсикодермии
- Эффективность: лечебный эффект через 21-30 дней
- Сроки: в период обострения 3 недели/постоянно
- Стоимость продуктов: 1400-1500 рублей в неделю
При обширных поражениях кожных покровов наиболее целесообразно питание как при ожогах и гипоаллергенная диета. Нужно обильное питье, жидкая и протертая пища, питание, обогащенное белками и витаминами.
Список источников
- Акимов В.Г. Побочные эффекты лекарственных средств: кожные проявления аллергических реакций. 2005. Т. 7. № 3. С. 168 — 172.
- Ильина П.Н. и соавт. Кожные проявления аллергии // Физиология и патология иммунной системы. М., 2004. –С. 125–134
- Смирнова Г.И. Аллергодерматозы у детей. М., 1998. 299 с.
Источник
 Токсидермия, токсикодермия – это токсико-аллергический дерматит, воспалительное заболевание кожи, развивающееся в результате воздействия токсических, химических и лекарственных веществ.
Токсидермия, токсикодермия – это токсико-аллергический дерматит, воспалительное заболевание кожи, развивающееся в результате воздействия токсических, химических и лекарственных веществ.
Главное отличие от обычного дерматита в том, что патогенный фактор попадает в кожу гематогенным путем (через кровь). Заболевание развивается через любое время после проникновения в организм аллергена (от нескольких часов до 1,5 мес).
Этиология заболевания
В основе проявлений токсидермии лежат аллергические реакции всех типов. Потому аллергики больше предрасположены к развитию такого дерматита.
Причиной заболевания являются:
- лекарственные препараты;
- химические вещества (бытовые и производственные);
- пища.
В организм человека токсические вещества могут попадать любым путем:
- через дыхательные пути;
- через пищеварительный тракт;
- через анальное отверстие;
- инъекционным способом.
В редких случаях токсикодермия развивается как аутоинтоксикация, т.е. из-за неправильного функционирования ЖКТ, печени или почек в самом организме образуются опасные метаболиты. У отдельных пациентов она связана с наследственной предрасположенностью к заболеванию.
 Обычно лекарственную токсидермию вызывают антибиотики (пенициллиновый ряд), витамины (В1, В6, В12 и др.), анальгетики (анальгин, кеторолак), снотворные препараты (зопиклон) и пр.
Обычно лекарственную токсидермию вызывают антибиотики (пенициллиновый ряд), витамины (В1, В6, В12 и др.), анальгетики (анальгин, кеторолак), снотворные препараты (зопиклон) и пр.
Чувствительность к аллергену определяется количеством и частотой попадания в организм, его антигенной активностью и состоянием иммунной системы человека.
Как проявляется дерматит?
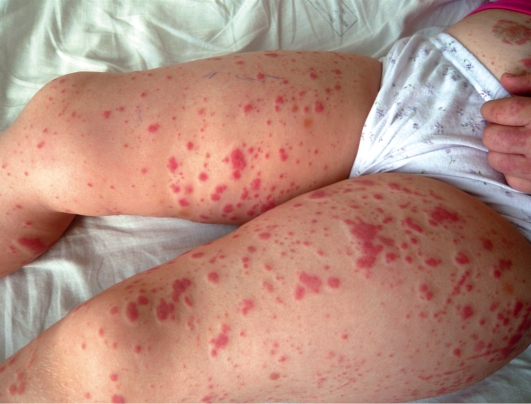
Симптомы токсидермии чаще всего возникают на 2-3 день после контакта с аллергеном. Начинается заболевание остро с появления полиморфной (разнообразной) множественной сыпи: эритематозные пятна, папулы, узелки, везикулы, пустулы, волдыри и пр. Высыпания расположены достаточно симметрично. Сыпь приносит дискомфорт, сильно зудит.
[su_spoiler title=»Внимание, контент может оказаться неприятным для просмотра»]
[/su_spoiler]
При слиянии воспалительных элементов образуются эритродермии. Это делает клиническую картину схожей с известными кожными заболеваниями: многоформная экссудативная эритема, крапивница, красный плоский лишай, аллергический васкулит и пр.
Схожесть придают и другие возможные симптомы токсидермии:
- повышение температуры;
- слабость;
- увеличение лимфатических узлов;
- диспепсические симптомы (тошнота, рвота, нарушение стула);
- потливость;
- раздражительность.
Токсико-аллергическая реакция на медикаменты имеет свои особенности. Сыпь проявляется в виде ярких малиновых или красных пятен размером 2-5 см. По мере заживления пятно оставляет после себя коричневую пигментацию.
Если пациент вновь употребил эти препараты, пятна появятся на том же самом месте, но они ярче цветом и оставят после себя более четкий след.
Различают следующие виды заболевания:

- ограниченная токсидермия – появляются небольшое количество высыпаний на коже или слизистой оболочке рта, элементы сыпи разнообразные (эритемы, узелки и пузыри). Такой тип заболевания свойственен лекарственной токсидермии (реакция на сульфаниламидные препараты, барбитураты, антибиотики, салицилаты и пр.);
- распространенная – тяжелое течение токсико-аллергического дерматита, к обильной сыпи присоединяются симптомы интоксикации (лихорадка, слабость, озноб и пр.).
По тяжести состояния различают:
- легкое течение заболевания;
- средней тяжести;
- тяжелое течение:
- синдром Лайелла – токсический эпидермальный некролиз, для болезни характерно появление больших пузырей с серозным содержимым, которые вскрываются с обнажением красных эрозий;
- синдром Стивена-Джонсона – злокачественная экссудативная эритема, при которой происходит отмирание поверхностных слоев кожи (эпидермиса) и отслаивание их от глубоких (дермы).
В тяжелых случаях токсикодермия требует немедленного медицинской помощи в условиях стационара.
Диагностика
Диагностика токсикодермии основывается на жалобах пациента и тщательном осмотре с использованием дерматоскопа. Чтобы установить окончательный диагноз, проводят пробирочные тесты на аллергию. Кожные пробы использовать не рекомендуется, т.к. это может усугубить течение заболевания.
Дополнительные диагностические методы:
- общий и биохимический анализ крови;
- бак-посев соскоба, взятого с элемента сыпи;
- анализ крови на ВИЧ, сифилис, ИППП;
- при симптомах поражения внутренних органов – УЗИ и МРТ.
Дифференциальная диагностика проводится с контактным аллергическим дерматитом, розовым лишаем, красным плоским лишаем, эксфолиативным дерматитом, экземой и др.
Как вылечить заболевание?
Самое главное в лечение токсикодермии – прекратить поступление аллергена в организм.
Используются следующие группы лекарственных средств:

- антигистаминные препараты – снимают аллергическую настроенность организма, убирают отек и зуд пораженных тканей:
- Супрастин – по 25 мг 3-4 р/сутки.
- Фенкарол – по 50 мг 2-3 р/сутки.
- Тавегил – по 1 мг 2-3 р/сутки;
- мочегонные и слабительные лекарственные средства для ускорения выведения аллергена из организма: Дюфалак, Портолак (сиропы на основе лактулозы), Фуросемид (40 мг 1 р/день), Верошпирон (50 мг 1 р/день);
- энтеросорбенты для связывания токсинов – активированный уголь, Полифепан не более 3 дней;
- очистительные клизмы;
- при легкой степени дерматита применяют местные ранозаживляющие препараты: Декспантенол, Бепантен, Актовегин, Солкосерил;
- мази с антисептическим и противовоспалительным действием помогают предотвратить наслоение бактериальной инфекции: Нафтадерм, салициловая, цинковая, ихтиоловая мазь;
- гормональная терапия показана при тяжелом и среднетяжелом течении заболевания:

- Преднизолон – 1-2 мг/кг 1 р/день.
- Дексаметазон – 5-15 мг 2-3 р/день в/в.
- наружная гормональная терапия: Адвантан, Комфодерм, Фуцидин, Локоид, Гиоксизон. Средство наносится 2-3 р/сутки в течение 7-10 дней;
- при распространенной токсикодермии показана детоксическая терапия: Гемодез по 400 мл через день, 3-4 вливания;
- при поражении слизистой оболочки рта: Метрогил, Стрепсилс, Камистад.
В дополнение к лечению пациенту назначают диету с повышенным содержанием белка и растительных волокон: молочные продукты, фрукты, овощи, каши, растительное масло. Очень важен питьевой режим. Если нет противопоказаний, нужно выпивать по 2-2,5 л жидкости в день. Это способствует ускоренному выведению токсинов из организма.
Лечение легкой и средней степени заболевания проводится в амбулаторных условиях. При тяжелом течении токсидермии обязательно показана госпитализация в стационар.
Если пациент не может кушать самостоятельно, назначают зондовое питание или питательные клизмы.
Меры профилактики
Человеку, который уже столкнулся с токсидермией, нужно быть предельно внимательным в будущем. Важно помнить, какие вещества вызвали у вас патологическую реакцию, и сообщать эту информацию каждому лечащему врачу.
В основе профилактики дерматита – исключить поступление аллергена в организм:
- при работе с токсическими веществами носите защитную одежду и респиратор;
- не используйте без необходимости новые лекарственные препараты;
- соблюдайте правила личной гигиены;
- укрепляйте иммунную систему организма (прогулки на свежем воздухе, правильное питание, здоровый сон);
- регулярно проходите профилактический осмотр.
При первых признаках недомогания – обращайтесь к врачу!
[flat_ab id=»3″]
Чтобы увидеть новые комментарии, нажмите Ctrl+F5
[flat_ab id=»5″]
Источник
