Узи тазобедренного сустава при болезни пертеса
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Менщикова Т.И.
1
Мальцева Л.В.
1
1 ФГБУ «Российский научный центр «Восстановительная травматология и ортопедия» им. акад. Г.А. Илизарова Министерства здравоохранения России»
Проведено ультразвуковое исследование тазобедренных суставов у 158 пациентов с болезнью Легга-Кальве-Пертеса (ЛКП) в возрасте от 3 до 12 лет. Сканирование выполнено на ультразвуковых аппаратах Sonоline-450 (Германия), Voluson-730 PRO (Австрия), Logiq S6 (Германия) с использованием линейного датчика с частотой 7,5 Мгц. Показана целесообразность применения метода УЗИ при диагностике ранних стадий болезни ЛКП. Метод УЗИ позволяет выявить ранние дорентгенологические признаки заболевания: экссудацию синовиальной оболочки и структурные изменения фиброзной оболочки капсулы сустава, начальные структурные изменения субхондральной пластинки головки бедренной кости, а также сопутствующие эхопризнаки бурсита и миозита.
ультразвуковые исследования
ранняя диагностика
остеохондропатия тазобедренных суставов
1. Андрианов В.Л., Веселовский Ю.А., Тихоненков Е.С., Садофьева В.И. Межвертельная остеотомия бедренной кости при лечении болезни Пертеса // Ортопедия, травматология и протезирование. – 1987. – №10. С. 40-44.
2. Волков М.В., Тер-Егиазаров Г.М. Отропедия и травматология детского возраста. – М.: Медицина, 1983. С. 489-492.
3. Зубарев А.В., Гажонова В.Е., Долгова И.В. Ультразвуковая диагностика в травматологии: практ. рук. – М.: Медицинский центр управления делами Президента РФ, 2003. – 143 с.
4. Минеев К.П. Руководство по ортопедии. – Ульяновск: Симбирская книга,1998. – С. 341-352.
5. Минеев К.П., Белякова Л.А. Клинико-теоретическое обоснование активной хирургической тактики при комплексном лечении болезни Пертеса. – Ульяновск: Симбирская книга, 1997. – С. 112.
6. Особенности ранней диагностики и классификации болезни Пертеса / Ю.А. Веселовский, Е.С. Тихоненков, В.И. Садофьева, И.М. Шеховцова // Ортопедия травматология и протезирование. – 1988. – №4.– C. 7-13.
7. Шевцов В.И., Куртов В.М., Менщикова Т.И. Возможности ранней диагностики остеохондропатии тазобедренного сустава с помощью метода ультрасонографии // Гений ортопедии. – 1999. – №3. – С. 9-13.
8. Шевченко С.Д., Мартюк В.И., Яковенко И.Г. Возможности ультразвуковой диагностики в травматологии и ортопедии // Ортопедия, травматология и протезирование. – 2009. – № 1. С. 118–123.
9. Futami T., Kasahara Y., Suzuki S., Ushikubo S., Tsuchiya T. Ultrasonography in transient synovitis and early Perthes, disease // J.bone and joint surgery. – 1991. – №73B. – P. 635-639.
По мнению ряда авторов, болезнь Легга-Кальве-Пертеса (ЛКП) или остеохондропатия тазобедренных суставов составляет до 25 % от всех заболеваний суставов и поражает детей от 3 до 12 лет [1,2,4]. Особую тревогу среди детских ортопедов вызывает появление симптомов данного заболевания у детей первых лет жизни [5]. Наилучший результат лечения достигается при ранней диагностике и адекватном консервативном лечении, которое способствует предотвращению деформации и фрагментации эпифиза головки бедренной кости. Однако рентгенологические признаки в виде расширения щели сустава, очагов деструкции субхондральной пластинки головки бедренной кости появляются слишком поздно, когда у пациентов практически исчезает болевой синдром, а хромота нарастает. На этой стадии пациенты нуждаются в проведении оперативного лечения [6]. Традиционным методом диагностики патологии тазобедренного сустава считается метод рентгенографии. Использование метода УЗИ при оценке тазобедренных суставов у детей обусловлено возможностью проведения оценки рентгенонеконтрастных структур: мышц, сухожилий, капсул суставов. Использование в ряде отечественных и зарубежных клиник метода УЗИ для исследования состояния тазобедренных суставов, показало его высокую эффективность наряду с традиционной рентгенографией [4,7,8,9].
Необходимо отметить также, что современные ультразвуковые сканеры оснащенные режимом 3-мерной реконструкции (3D), позволяют провести объемное сканирование исследуемого участка ткани с последующим анализом его сечений, а использование энергетического допплеровского режима также значительно расширяет рамки ультразвуковой диагностики.
Целью данного исследования явилось определение ультразвуковых критериев начальных проявлений болезни ЛКП у детей дошкольного и школьного возраста.
Материалы и методы исследования
Обследовано 158 пациентов в возрасте от 3 до 12 лет, обратившихся в клинику РНЦ «ВТО» с подозрением на остеохондропатию тазобедренного сустава, а также контрольная группа детей того же возраста (n=46). Исследования проводили с помощью ультразвуковых аппаратов Sonоline-450 (Германия), Voluson-730 PRO (Австрия), Logiq S6 (Германия) с использованием линейного датчика с частотой 7,5 МГц.
Сканирование тазобедренных суставов осуществляли в положении больного лежа на спине. Для этого датчик устанавливали по передней поверхности бедра, параллельно пупартовой связке на 1 см ниже. Для максимальной визуализации всех квадрантов головки бедра и уточнения структурного состояния субхондрального слоя бедру придавали положения отведения, внутренней и наружной ротации или использовали режим трехмерной реконструкции (3D). При продольном сканировании оценивали состояние капсулы сустава, состоящей из фиброзной и синовиальной оболочек, размер зоны роста и высоту эпифиза. Распределение больных по группам представлено в табл. 1.
Таблица 1
Распределение пациентов с болезнью Легга-Кальве-Пертеса по группам
Группы обследуемых | Количество обследованных пациентов | Количество обследованных суставов | Количество суставов с признаками болезни ЛКП |
Контрольная группа | 46 | 92 | — |
Дорентгенологическая (0) стадия | 65 | 130 | 65 |
I стадия | 55 | 110 | 55 |
II стадия | 38 | 76 | 50* |
*12 пациентов имели 2-стороннее поражение суставов.
С целью верификации полученных на УЗИ данных всем пациентам проводили рентгенологические исследования таза в прямой проекции и в положении по Лауэнштейна. Статистическая обработка данных производилась с помощью пакета анализа данных Microsoft EXEL-2000, для обработки цифрового материала использовали описательную статистику; количественные характеристики выборочных совокупностей представлены в таблице (M± m, средняя арифметическая ± ошибка средней). В выделенных группах показатели проверялись на нормальность распределения и равенство генеральных дисперсий по критерию Фишера с использованием метода Шапиро Уилка.
Результаты исследования и их обсуждение
Установлено, что у здоровых детей, головка бедренной кости имела сферичную форму с ровным контуром, при проведении функциональных проб количество мелких глыбчатых образований в области медиального и латерального края субхондральной пластинки головки практически не увеличивалось. При оценке синовиальной среды сустава установлено, что у здоровых детей в возрасте от 3 до 5 лет (n=14) толщина капсулы сустава не превышала 0,55см, в 6-7 лет (n=15) – 0,65см и у детей старшего возраста и у подростков (n=17) – не более 0,67+0,03см. При этом толщина фиброзной оболочки капсулы сустава равнялась 0,09+0,02см, контур ее был ровный, однородный и повторял контур шейки бедренной кости. Синовиальная оболочка капсулы сустава имела гомогенную структуру толщиной 0,42+0,04см. Толщина гиалинового хряща с возрастом уменьшалась и составляла у детей в возрасте 3-5 лет 0,35+0,04см, а у подростков 13-14 лет 0,10+0,02см.
Первую группу исследований составили 65 детей в возрасте от 3 до 8 лет с дорентгенологической стадией заболевания. Пациенты предъявляли жалобы на боли в области нижней конечности, хромоту. Заболевание продолжалось от нескольких дней до 2-3 месяцев. Рентгенологически патологии со стороны сустава не выявлено. При стандартном ультразвуковом сканировании субхондральный слой головки бедра визуализировался, как правило, без изменений. Поэтому, наиболее информативным являлся осмотр головок бедренных костей с использованием функциональных проб. Так, проведение внутренней и наружной ротации исследуемой конечности сопровождалось увеличением числа мелких глыбчатых образований по латеральному и (или) медиальному краям, что являлось эхопризнаком начальных деструктивных изменений субхондральной пластинки головки бедренной кости. На контралатеральном суставе субхондральная пластинка эпифиза имела ровный, однородный контур. Размер «щели сустава» на больном и здоровом суставах практически не отличались.
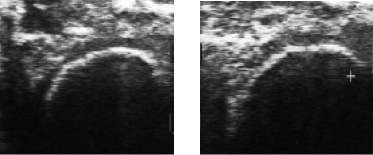
Капсула сустава была утолщена до 0,8-0,9 см, за счет экссудации синовиальной оболочки (рис. 1). В области подвздошно-поясничной и средней ягодичной мышц эхоплотность была значительно снижена, что свидетельствовало о наличии в них отека. У отдельных пациентов отмечались признаки воспаления подвздошно-гребешковой сумки.
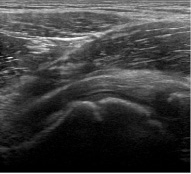
Рис. 1. Сонограмма тазобедренного сустава больной О., 6 лет с болезнью ЛКП. Сканирование выполнено вдоль длиной оси сегмента (толщина капсулы сустава 0,75см, фиброзная оболочка капсулы сустава натянута, толщина ее 0,32 см)
Локальное увеличение звукопроводимости субхондрального слоя, выраженные признаки синовита, патологическая реакция со стороны мягких тканей – миозит, бурсит являлись начальными признаками воспалительного процесса в данном суставе. Длительный, вялотекущий процесс (год и более) также характеризовался увеличением капсулы сустава, синовиальная оболочка имела неоднородную структуру, фиброзная оболочка на уровне шейки бедра четко не дифференцировалась, а в месте прикрепления уплотнена и утолщена. Высота эпифиза снижалась, по сравнению, с контралатеральным уровнем на 3-5 %, в результате соотношение эпифиз-метафиз уменьшалось до 0,9 (при норме 1:1). Зона роста хорошо дифференцировалась у всех детей.
Вторую группу составляли 55 пациентов в возрасте 7-11 лет, у которых наряду с идентичными клиническими признаками имелись рентгенологические изменения в области тазобедренных суставов, соответствующие I стадии ЛКП: расширение щели сустава, отставание роста ядра окостенения головки бедренной кости, локальный остеопороз в наружных отделах эпифиза и метафиза проксимального конца бедренной кости. Дополнительными признаками, подтверждающими наличие процесса ЛКП, являлись spina bifida, продольная, поперечная гипоплазия крестца, люмбализация, сакрализация позвонков, зияющий крестец [6].
Ультразвуковое сканирование больного сустава показало, что головка по-прежнему имела сферичную форму, однако ширина ее была увеличена на 8 % по сравнению с контралатеральной головкой за счет большого количества мелких глыбчатых образований по краям эпифиза. При функциональных пробах хорошо визуализировались участки с деструктивными изменениями субхондральной пластинки головки бедренной кости: мелкие глыбки в области контура головки, а также над ним, увеличения звукопроводимости, в месте локализации очага деструкции до 3,5+1,2см (рис. 2а,б).
а б

Рис. 2. Сонограммы тазобедренного сустава больного П., 9 лет. Диагноз: болезнь ЛКП правого тазобедренного сустава: а – функциональная проба с отведением и внутренней ротацией конечности; б – сканирование сустава в позиции по Лауэнштейну
Проведение функциональных проб сопровождалось появлением неровной цепочки мелких глыбчатых образований вдоль контура головки, локальных участков средней эхоплотности. Суставная щель увеличивалась за счет гипертрофии собственно хондрального слоя. При продольном сканировании зона роста хорошо дифференцировалась, высота эпифиза была снижена на 9-10 % по сравнению со здоровым суставом. Явления синовита, как правило, сохранялись, фиброзная оболочка имела рыхлую структуру, у некоторых пациентов наблюдалось ее расслоение. Длительность начальных стадий заболевания (0 и I стадии) может варьировать от нескольких месяцев до нескольких лет, и при отсутствии адекватного лечения имеет тенденцию к дальнейшему прогрессированию патологического процесса, то есть появлением признаков остеонекроза.
В стадии остеонекроза рентгенологически хорошо определялись характерные изменение структуры губчатой костной ткани в головке и шейке бедренной кости, единичные и множественные бесструктурные участки различной формы и размеров. По данным УЗИ (n= 38) головка оставалась округлой формы, в области субхондрального слоя визуализировались участки деструкции с отдельными глыбками и фрагментами различной эхоплотности. Суставная щель на пораженной конечности была увеличена на 50 %, ширина головки на 8 %, по сравнению с контралатеральным суставом. Капсула сустава на данной стадии оставалась утолщенной за счет экссудации синовиальной оболочки (рис. 3). Фиброзная оболочка имела рыхлую неоднородную структуру. В ряде случаев отмечался переходный процесс, что затрудняло диагностику I или II стадии.
Основные ультразвуковые признаки при дорентгенологической и первой стадиях болезни ЛКП представлены в табл. 2.

Рис. 3. Сонограмма тазобедренного сустава больного И., 10 лет. Диагноз: болезнь ЛКП левого тазобедренного сустава. Сонограмма выполнена в режиме 3D-реконструкции. Визуализируется значительное количество глыбчатых образований различного размера по все поверхности головки (показано стрелками)
Таблица 2
Основные ультразвуковые критерии при начальных проявлениях болезни ЛКП
Синовиальная среда сустава | Контрольная группа | Дорентгенологическая стадия (n=65) | I стадия (n=55) | |||
Толщина (см) | Структурное состояние | Толщина (см) | Структурное состояние | Толщина (см) | Структурное состояние | |
Синовиальная оболочка капсулы сустава | 0,59+ 0,09* | Однородной анэхогенной структуры | 0,65+ 0,05* | Однородной, анэхогенной структуры | 0,78+ 0,04* | Неоднородной структуры, средней эхоген ности |
Фиброзная оболочка капсулы сустава | 0,06+ 0,02* | Контур оболочки непрерывныйоднородной структуры; четкая конгруэнт-ность контуров оболочки и шейки бедренной кости | 0,07+ 0,04* | Контур оболочки натянут, непрерывный, однородной структуры; нарушение конгруэнтности контуров оболочки и шейки бедренной кости | 0,09+ 0,22* | Контур натянут, структура неоднородная, с эхопризнаками расслоения (2 – 3-слойная) |
Гиалиновый хрящ | 0,15+ 0,06* | Однородной структуры | 0,19+ 0,06* | Однородной структуры | 0,26+ 0,04* | Контур неровный неоднород ной структуры |
*Р<0,05
Проведенные исследования показали, что чувствительность и специфичность метода УЗИ составляют 98 % и 89 % соответственно.
Заключение. Проведенные ультразвуковые исследования показали целесообразность применения метода УЗИ при диагностике болезни ЛКП. Метод УЗИ может быть использован на любой стадии ЛКП, однако при диагностике начальных стадий является особенно важным. Достоинством данного метода является возможность оценки мягкотканных структур, в частности, фиброзной и синовиальной оболочек. Полученные данные могут быть использованы для выбора метода лечения и оценке его эффективности.
Библиографическая ссылка
Менщикова Т.И., Мальцева Л.В. ОСОБЕННОСТИ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ НАЧАЛЬНЫХ ПРОЯВЛЕНИЙ БОЛЕЗИ ЛЕГГА-КАЛЬВЕ-ПЕРТЕСА У ДЕТЕЙ // Международный журнал прикладных и фундаментальных исследований. – 2015. – № 2-1. – С. 54-58;
URL: https://applied-research.ru/ru/article/view?id=6375 (дата обращения: 14.07.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Изобретение относится к области медицины, в частности к ортопедии и травматологии. Способ позволяет осуществить раннюю диагностику болезни Пертеса за счет определения начальных признаков остеохондропатии, структурных изменений в области субхондрального слоя. Проводят ультразвуковое сканирование области тазобедренного сустава, отличающееся тем, что сканирование тазобедренного сустава осуществляют при проведении функциональных проб с отведением конечности на 45±5 градусов, отведением и ротацией внутрь на 5±1 градус, приведением конечности в стандартное положение и последующей ротации внутрь и наружу на 5±1 градус в позиции по Лауэнштейну и при увеличении звукопроводимости субхондрального слоя головки по латеральному краю, наличии отека в области прикрепления собственной связки головки по медиальному краю, увеличении капсулы сустава до 7-9 мм за счет утолщения синовиальной оболочки до 6-8 мм и фиброзной — до 0,9-1,2 мм, а также увеличении зоны роста на не менее чем на 0,5 мм диагностируют развитие болезни Пертеса. 1 табл., 5 ил.
Изобретение относится к области медицины, а именно к ортопедии и травматологии, в частности к детской ортопедии, и предназначено для использования при диагностике и лечении болезни Легга-Кальве-Пертеса с помощью ультрасонографии у детей от 2 до 12 лет.
Традиционным методом диагностики остеохондропатии тазобедренных суставов является метод рентгенографии (Веселовский Ю.А., Тихоненков Е.C., Садофьева В.И., Шеховцова И.М. Особенности ранней диагностики и классификация болезни Пертеса. Ортопедия травматология и протезирование. — 1988. — №4. — С.7-13; Волков М.А., Тер-Егиазаров Г.М./Ортопедия и травматология детского возраста. — М.: Медицина. 1983. — 464 с.; Минеев К.П. Руководство по ортопедии. — Ульяновск: Сибирская книга. — 1998. — С.351-352), при использовании которого выполняют рентгенограммы в стандартных проекциях, для этого применяют рентгенологическое оборудование.
Однако данный метод является информативным при наличии выраженного дегенеративно-дистрофического процесса со стороны тазобедренного сустава: нарушение формы эпифиза (уплощение, уменьшение высоты), неровность контура субхондрального слоя, наличие очагов деструкции, увеличение расстояния между головкой бедра и вертлужной впадиной (рентгенологически соответствует щели сустава), что фактически соответствует стадии импрессионного перелома. Мягкие ткани являются рентгенонеконтрастными, поэтому с помощью данного метода не оцениваются. Кроме того, рентгенологический метод несет лучевую нагрузку и, следовательно, число рентгеновских снимков должно быть ограничено.
Известен способ диагностики остеохондропатии тазобедренного сустава с помощью метода компьютерной томографии (Egund N., Wingstrand H., Folsberg L., Pettersseon H., Sunden G. Computed tomography and ultrasonography for diagnosi of joint effusion in children //Acta Orthop.Scand 57, 211-215, 1986).
Однако метод не всегда доступен и дорогостоящий.
Известен способ диагностики с использованием метода ультрасонографии (УСГ), выявляющей болезнь Пертеса на основании принятых в ортопедии индексов (эпифизарный, ацетобулярный и np.)(Suzuki Sh., Awaya G., Okada Yu., Ikeda Т., Tada H. Examenation by Ultrasound of Legg-Calve — Perthes Disease.//Clin.Orthop. Related Reserch. — 1987. — N220. — P.130-137).
Однако изменение индексов свидетельствует уже о наличии грубых дегенеративно-дистрофических изменениях головки. Предлагаемый способ не дает признаков ранней диагностики болезни Легга-Кальве-Пертеса.
Известен способ О.В.Дольницкого, А.А.Радомского (Синовиальная среда сустава при болезни Пертеса. Ортопедия травматология и протезирование. — 1988. — №10. — С.1-6.), в котором с помощью метода УСГ исследовали выраженные изменения синовиальной среды и хрящевой головки в стадиях импрессионного перелома и остеонекроза.
Однако известный способ диагностирует ярко выраженные субхондральные изменения головки бедренной кости и не позволяет осуществлять диагностику начальных стадий болезни Легга-Кальве-Пертеса у детей.
Задачей настоящего изобретения является разработка УСГ критериев болезни Легга-Кальве-Пертеса, которые позволяют осуществлять диагностику ранней дорентгенологической стадии заболевания или выявлять предрасположенность костной ткани к данному заболеванию, что способствует получению наилучших результатов лечения.
Поставленная задача решается тем, что в способе ультразвуковой диагностики болезни Легга-Кальве-Пертеса, включающем сканирование над областью больного и контралатерального тазобедренного суставов по латеральной поверхности бедра вдоль длиной оси конечности и по передней поверхности бедра при установке датчика под шеечно-диафизарным углом (125±5 градусов), параллельно контуру головки бедренной кости и установке датчика при последней проекции, визуализацию осуществляют в положениях конечности при отведении на 45 градусов, приведении, сопровождающихся внутренней и наружной ротациями на 5 градусов, в позиции по Лауэнштейну, при увеличении звукопроводимости субхондрального слоя головки по латеральному и медиальному краям, наличии отека в области прикрепления собственной связки головки и при наличии увеличения капсулы сустава 6 мм у детей до шести лет и у детей старшего возраста — при наличии увеличения капсулы 7 мм, увеличении размеров зоны роста не менее чем на 5 мм и появлении в ней мелких глыбчатых образований, при отсутствии очагов деструкции в субхондральном слое головки диагностируют раннюю стадию дегенеративно-дистрофического процесса головки бедренной кости.
Патентуемое изобретение поясняют подробным описанием, таблицей, клиническими примерами, сонограммами, на которых демонстрируется:
Фиг.1 — иллюстрирует сонограмму головки бедра сферичной формы в состоянии покоя и при отведении конечности на 45 градусов.
Фиг.2 — иллюстрирует сонограмму головки бедра сферичной формы в положении отведения и внутренней ротации конечности: визуализируется увеличение звукопроводимости по латеральному и медиальному краю.
Фиг.3 — иллюстрирует сонограмму головки бедра сферичной формы в стандартном положении конечности и внутренней и наружной ротации, визуализируется увеличение звукопроводимости по латеральному и медиальному краю.
Фиг.4 — иллюстрирует сонограмму с признаками синовита.
Фиг.5 — иллюстрирует сонограмму с признаками синовита.
Способ осуществляется следующим образом.
Исследования проводятся с помощью ультразвукового аппарата SONOLINE (Германия) в режиме реального времени, линейным датчиком с частотой 7,5 МГц.
Сканирование тазобедренных суставов осуществляли в положении больного лежа на спине при нейтральном положении тазобедренных суставов, датчик устанавливали по передней поверхности бедра, параллельно контуру головки бедренной кости, измеряли геометрические размеры головки: ширину, глубину проникновения ультразвука через субхондральный слой, расстояние между контурами субхондрального слоя головки бедра и вертлужной впадины (что рентгенологически соответствует щели сустава). Для максимальной визуализации всех квадрантов головки бедра и уточнения структурного состояния субхондрального слоя исследуемой конечности придавали положения отведения на 45±5 градусов с последующей пассивной внутренней ротацией на 5±1 градусов, а также положения приведения и пассивной внутренней и наружной ротации конечности на 5 градусов.
При сканировании вдоль шейки бедра оценивали состояние капсулы сустава: толщину фиброзной и синовиальной оболочек, их структуру; измеряли также зону роста и высоту эпифиза.
При сканировании по латеральной поверхности бедра вдоль длинной оси исследуемой конечности проводили дополнительную оценку размеров капсулы сустава, зоны роста, измеряли показатель, соответствующий покрытию головки бедра впадиной.
Признаки ранней диагностики остеохондропатии головки бедренной кости у детей разного возраста приведены в таблицах.
Примеры выполнения способа ультразвуковой диагностики болезни Пертеса.
Пример 1. Больной К. 7 лет. Амбулаторная карта N 4118. Диагноз: Остеохондропатия левого тазобедренного сустава. Контрактура, болевой синдром, хромота в течение 3 дней. Рентгенологически патологии со стороны тазобедренного сустава не выявлено. С помощью патентуемого способа диагностики проведено комплексное УСГ исследование тазобедренного сустава. Экспресс-сканирование начинали со стандартного расположения датчика по передней поверхности бедра над областью анатомического расположения головки бедра (фиг.1). Затем для просмотра всех квандрантов головки проводили функциональные пробы с отведением конечности на 45±5 градусов, отведением и ротацией внутрь на 5±1 градусов (фиг.2), приведением конечности в стандартное положение и последующим проведением ротации внутрь и наружу (фиг.3).
| Таблица 1 | |||
| ПРИЗНАКИ | ТОЛЩИНА (мм) | СТРУКТУРА ЧЕРЕЗ 10-30 ДНЕЙ | СТРУКТУРА ЧЕРЕЗ 31-90 ДНЕЙ |
| Синовиальная оболочка | 6-8 | Однородная, анэхогенная | Неоднородная, средней эхогенности |
| Фиброзная оболочка | 0,9-1,2 | Натянутая, непрерывная | Натянутая, прерывистая, 2-3-слойная |
| Капсула сустава | 7-9 | — | — |
| Зона роста | Увеличена не менее чем на 0,5 | Неоднородная | Глыбчатая |
| Место прикрепления собственной связки головки | Утолщено | Наличие мелких глыбчатых образований средней эхогенности | Наличие мелких глыбчатых образований средней эхогенности |
| Субхондральный слой | 0,9-1,5 | Увеличение звукопроводимости при функциональных пробах | Увеличение звукопроводимости при функциональных пробах |
| Наличие жидкости | ± | В виде эхонегативной структуры | Эхонегативная структура сохраняется |
Полученные изображения фиксировали на экране. С помощью подвижных маркеров определяли глубину проникновения ультразвука сквозь субхондральный слой головки. Визуализируется утолщение субхондрального слоя по медиальному краю в месте прикрепления собственной связки, множество мелких глыбчатых образований средней эхогенности. После придания конечности положения отведения, отведения и внутренней ротации, стандартного положения конечности и внутренней и наружной ротаций на 5±1 градусов выявлено увеличение звукопроводимости по латеральному краю в виде мелких глыбок.
Для оценки размеров синовиальной и фиброзной оболочек сканирование проводили вдоль длиной оси сегмента под шеечно-диафизарным углом. Изображение фиксировали на экране (фиг.4). С помощью подвижных маркеров определяли толщину синовиальной и фиброзной оболочек, размер зоны роста. У данного пациента визуализировалось увеличение синовиальной оболочки до 9,9 мм, в ее структуре визуализировалась свободная анэхогенная структура экссудата, непосредственно примыкающая к шейке бедренной кости. Фиброзная оболочка натянута, в месте прикрепления к acetabule утолщена, многослойная, в области шейки истончена. Капсулы сустава (фиброзная оболочка и синовиальная оболочка) были утолщены до 11 мм. В области зоны роста дифференцировались мелкие глыбчатые образования. При сканировании по латеральной поверхности бедра вдоль длиной оси конечности также визуализируются признаки синовита.
При сопоставлении полученных результатов с данными таблицы 1 диагностирована ранняя, то есть дорентгенологическая стадия болезни Легга-Кальве-Пертеса, которая при рентгенологическом исследовании не определяется.
Предлагаемый способ позволяет выявить начальные признаки деструкции субхондрального слоя, о чем свидетельствует увеличение звукопроводимости субхондрального слоя головки бедренной кости в виде множества мелких глыбчатых образований неправильной формы при проведении функциональных проб. Появление мелких глыбчатых образований средней эхоплотности увеличение глубины проникновения ультразвука по медиальному краю в месте прикрепления собственной связки головки свидетельствует о ее отеке. Увеличение размеров капсулы сустава связано с инфильтрацией синовиальной оболочки и наличием в полости сустава экссудата. При этом фиброзная капсула натянута, выбухает и может визуализироваться в виде нескольких слоев в месте прикрепления и имеет рыхлый, размытый контур на уровне шейки.
Предлагаемый способ позволяет количественно и структурно выявить наличие патологического процесса, уменьшить лучевую нагрузку, сократить время обследования пациента, является неинвазивным.
Предлагаемый способ позволяет определить начальные признаки остеохондропатии, использование различных плоскостей сканирования позволяет оценить состояние мягких тканей, таких как синовиальная и фиброзная оболочки, подвздошно-поясничная и ягодичные мышцы. Использование функциональных проб, оценка размеров зоны роста позволяют определить начальные структурные изменения в области субхондрального слоя
Предлагаемый способ используется в лаборатории функциональных исследований РНЦ «ВТО» для обследования пациентов детского возраста с патологией тазобедренного сустава.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Веселовский Ю.А., Тихоненков Е.С., Садофьева В.И., Шеховцова И.М. Особенности ранней диагностики и классификация болезни Пертеса. Ортопедия травматология и протезирование. — 1988. — N4. — С.7-13.
2. Волков М.А., Тер-Егиазаров Г.М./Ортопедия и травматология детского возраста. — М.: Медицина. 1983. — 464 с.; Минеев К.П. Руководство по ортопедии. — Ульяновск: Сибирская книга. — 1998. — С.351-352.
3. Egund N., Wingstrand H., Folsberg L., Pettersseon H., Sunden G. Computed tomography and ultrasonography for diagnosi of joint effusion in children //Acta Orthop.Scand. — 57. — 1986. — p.211-215.
4. Suzuki Sh., Awaya G., Okada Yu., Ikeda Т., Tada H. Examenation by Ultrasound of Legg-Calve — Perthes Disease.//Clin.Orthop. Related Reserch. — 1987. — N220. — P.130-137.
5. Дольницкий О.В., Радомский А.А. Синовиальная среда сустава при болезни Пертеса //Ортопедия травматология и протезирование.-1988. — N10. — С.1-6.
Способ ультразвуковой диагностики болезни Пертеса, включающий ультразвуковое сканирование области тазобедренного сустава, отличающийся тем, что сканирование тазобедренного сустава осуществляют при проведении функциональных проб с отведением конечности на (45±5) градусов, отведением и ротацией внутрь на (5±1) градус, приведением конечности в стандартное положение и последующей ротации внутрь и наружу на 5±1 в позиции по Лауэнштейну и при увеличении звукопроводимости субхондрального слоя головки по латеральному краю, наличии отека в области прикрепления собственной связки головки по медиальному краю, увеличении капсулы сустава до 7-9 мм за счет утолщения синовиальной оболочки до 6-8 мм и фиброзной — до 0,9-1,2 мм, а также увеличении зоны роста не менее чем на 0,5 мм диагностируют развитие болезни Пертеса.
Источник
