Впервые выявленные и возвращающиеся инфекционные болезни

Неуклонный рост числа новых инфекций и накопление о них научных данных определяют необходимость структурировать имеющиеся факты. В этой связи были предприняты различные попытки классификации новых инфекционных болезней [1–7]. Достаточно часто предлагаемые классификации новых инфекций переплетены с группированием новых возбудителей в соответствии с их возникновением или выявлением, что вполне объяснимо сложностью разделения этих двух составляющих.
Одна из первых отечественных классификаций новых возбудителей и новых инфекций была представлена А.Д. Ботвинкиным и соавт. [1], которую авторы обозначили как попытку сгруппировать информацию о появлении новых возбудителей. В представленной «группировке», именуемой «открытие возбудителей новых инфекций и форм паразитизма» указаны следующие феномены:
• открытие новых групп инфекционных агентов и принципов паразитизма;
• открытие новых форм в известных таксонах микроорганизмов;
• выявление этиологических агентов заболеваний, ранее считавшихся неинфекционными;
• уточнение этиологии давно известных форм инфекций;
• естественная изменчивость как основная стратегия выживания микроорганизма;
• многообразие форм, связанных с циркуляцией в группах различных хозяев;
• изменчивость, индуцированная цивилизацией;
• искусственно созданные химерные микроорганизмы.
В работе Ю.Н. Хомякова с соавт. [4] был предложен, по выражению авторов, предварительный вариант классификации «новых инфекций», основывающийся на предшествующих работах S. Morse [6], R.L. Shope [7], М.В. Супотницкого [3], В.Ю. Литвина [2].
В основе данной классификации «новых (в том числе потенциальных) инфекционных заболеваний» лежит стратегия их развития. Выделены следующие группы и подгруппы:
• «новая» болезнь, «новый» возбудитель: бактериальная – Legionella, Haemophilius influenzae (biovar aegiptis); вирусная – ВИЧ, бычья спонгилоформная энцефалопатия, вирус Чикунгунья; паразитарная – Leishmania chagasi;
• «новая» болезнь, «старый» возбудитель: бактериальная – EcherichiacoliO157:H7, Aeromonasspp.,Listeriamonocytogenes; вирусная – вирус пандемического гриппа; паразитарная – Shistostoma spp.;
• «новая» для данного региона болезнь, «старый» возбудитель: бактериальная – Vibrio cholera O139; вирусная – возбудители лихорадки Зика и желтой лихорадки; паразитарная – Plasmodium malariae,Anisakidae spp.;
• «старая» болезнь, «новый» возбудитель: бактериальная – Helicobacterpylori, Chlamydiapneumonia; вирусная – вирус Оропучи, возбудители лихорадки Денге, Ласса; паразитарная – Babesia microti.
С нашей точки зрения, в указанной классификации имеется целый ряд рациональных положений, которые мы включили в различные разделы систематизации новых инфекций и их возбудителей, в частности, принцип «новизны» – «новизны» болезни и «новизны» возбудителя. Однако в плане дискуссии следует отметить, что концептуально данная классификация основана на представлении «о «новых инфекциях» как об инфекционных заболеваниях, недавно возникших у человека, либо ранее существовавших в ограниченной популяции с гораздо меньшей частотой встречаемости, либо не свойственных прежде жителям данного региона», обсуждение которого дано нами в предыдущих работах [8]. Считаем не вполне обоснованным причисление к новым инфекциям тех заболеваний, которые в силу разных причин расширяют свой нозоареал («новые» для данного региона), или возрастает заболеваемость ими с вовлечением новых групп населения («новые инфекции», ранее существовавшие в ограниченной популяции с гораздо меньшей частотой встречаемости). Кроме того, представлена классификация новых инфекций, а в содержательной части таблицы указаны только возбудители, за исключением бычьей спонгилоформной энцефалопатии. В этиологическом плане дан неполный спектр групп возбудителей по филогенетическому принципу, в частности, прионы отнесены к вирусам.
Еще одна группировка инфекций, обозначаемых как «возникающие» («emerging infections»), была представлена Европейским обществом по клинической микробиологии и инфекционным болезням (ESCMID, 2003) [5]. Были выделены следующие группы инфекций:
1. Хорошо известные, вновь «появляющиеся» инфекции.
2. Новые инфекции.
3. Х-инфекции, которые пока не идентифицированы. Появятся в ближайшее время.
4. Условно-патогенная микрофлора (на фоне иммунодефицитов).
5. Генетически-измененные возбудители (биотерроризм).
Достоинством данной группировки является выделение инфекций, которые еще требуют расшифровки. Можно приветствовать также указание на инфекции, вызванные условно-патогенными и генетически-измененными микроорганизмами. Однако систематизации собственно новых инфекций фактически нет.
Почерпнув в рассмотренных классификациях «рациональные зерна» и обобщив накопленные к настоящему времени научные данные, мы попытались сформулировать и представить для обсуждения определенную систематизацию новых инфекций по путям их выявления.
Изучение, наблюдение и рассуждение по новым инфекциям (с 1950 по 2010 гг.) привели нас к выводу, что в основе возникновения новых инфекций лежит непрерывный процесс их активного выявления, а этот процесс отнюдь не хаотичный, имеет свои проявления и реализуется вполне определенными путями. Основу процесса выявления новых инфекций составляют объективные явления, наиболее значимыми из которых являются: 1) улучшение лабораторной диагностики, включая совершенствование классических методов и появление принципиально новых технологий; 2) совершенствование эпидемиологического надзора за заболеваниями на различных территориях и на международном уровне; 3) проведение эпидемиологических исследований неинфекционной патологии; 4) изучение различных свойств микроорганизма, особенностей его взаимодействия с макроорганизмом и патогенеза. Несомненно, что на процесс выявления новых инфекций воздействует и ряд других факторов, не рассмотренных подробно в данной работе. Итак, взяв за основу тезис о том, что в основе возникновения новых инфекций лежит непрерывный процесс их активного выявления, реализуемый определенными путями, мы сочли возможным представить классификацию новых инфекций по путям их выявления(рисунок, см. на вклейке). В основу классификации положены следующие базовые классификационные признаки:
• пути выявления инфекции;
• категория инфекции по «новизне»: новая (неизвестная ранее) инфекция или известная ранее инфекция;
• категория микроорганизма-возбудителя инфекции по «новизне»: новый (неизвестный ранее) микроорганизм и известный ранее микроорганизм.
Новые инфекциина основе классификационного признака «по путям выявления» включают 3 основные группы инфекций (рисунок, см. на вклейке):
Дата добавления: 2016-10-30; просмотров: 994 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
Почему забытые инфекции возвращаются
Корь помнили, знали, продолжали преподавать студентам медикам, но «в живую» не сталкивались уже очень давно.
На смену укрощенным инфекциям (чума, полиомиелит, оспа) пришли новые — птичий и свиной грипп, атипичная пневмония, ВИЧ в конце концов. Все внимание переключилось на них и старые инфекции, отошли на второй план.
Так и с корью — ее опасность, вроде бы не оспаривается, однако давно не видели, давно не слышали, так и что о ней думать-помнить.
Напрасно…
Может быть поэтому и произошло то, что мы увидели в последнее время. Если в советское время прививали массово всех подряд, то сейчас вопрос вакцинации обсуждается повсеместно и зачастую. Люди, не обладающие глубокими знаниями, сами решают — делать или не делать прививку.
Все новое — это хорошо забытое старое: корь возвращается в Европу, неся с собой потенциально смертельные осложнения. В последние годы в Европе свирепствует самая настоящая эпидемия кори. Причины разные. В Италии, например, как и у нас, часты ложные медотводы. В Голландии есть так называемый «Библейский пояс» – регионы, где наиболее распространены общины радикальных протестантов, которые не делают прививки. Они верят, что заболеть ребёнку или нет – решает Бог, а сама болезнь укрепит дух. По религиозным причинам отказываются от прививок и ортодоксальные евреи.
Напомним, в последний раз крупная вспышка кори наблюдалась и в России в 2012 году. Тогда в период с января по апрель было зарегистрировано около 1,5 тысячи случаев заболеваемости в 48 регионах страны.
Не радует и динамика заболеваемости корью и во Владимирской области. Так, например, в 2011 году зарегистрировано 4 случая, в 2012 году – 3, в 2013 году – 8, а в 2014 году уже 17 случаев. В начале этого году зарегистрирован случай заболевания молодой женщины в возрасте до 25 лет в г. Суздале. Она тоже была не привита.
Распространению инфекции способствуют активная миграция населения из территорий, неблагополучных по кори, а также наличие не привитого местного населения.
В последнее время популярными стали антипрививочные движения, участники которых выступают против вмешательства в работу иммунной системы.
Иммунитет против кори формируется двумя способами – после болезни или при правильной вакцинации: в год и в шесть лет. Двух прививок достаточно, чтобы защититься на всю жизнь.
Прививки можно делать не всем и не всегда, но истинные медицинские отводы встречаются редко. Для кори это: врождённый иммунодефицит, серьёзные прогрессирующие заболевания нервной системы, аллергия на белок куриного яйца (на куриных эмбрионах выращивают вакцину). Отводом от второй прививки могут стать высокая температура и сильнейшая аллергическая реакция на первую. А вот дисбактериоз, атопический дерматит, перинатальная энцефалопатия, внутриутробные инфекции – ложные медотводы. Даже обострения хронических заболеваний или простуда – это повод лишь на время отложить вакцинацию, а не отменить её вовсе.
Один из доводов «антипрививочников» – нельзя вмешиваться в работу иммунной системы, это её ослабляет.
– Иммунная система – это армия защитников от микробов, населяющих мир вокруг нас. Как любая армия, она должна всё время тренироваться. Мы сами, а не прививки, мешаем ей это делать, ведя постоянную борьбу с микробами на бытовом уровне с помощью антисептиков и дезинфицирующих моющих средств. Природа не любит пустоты. И если нет микробов, иммунитет начинает бороться с аллергенами. Обратите внимание: в Европе и в России резко выросло число аллергиков. А в Африке – нет. Потому что иммунной системе жителя Африки хватает правильной работы.
Симптомы кори
Корь является одной из самых заразных инфекций. Легко передается здоровому человеку от больного воздушно капельным путем при чихании, кашле, разговоре и даже дыхании.
Первым признаком наблюдается резкое повышение температуры до 39 градусов. И как следствие повышенной температуры наблюдается вялость, сонливость и усталость. У детей в период болезни проявляется сухой кашель, насморк, першение в горле и иногда конъюнктивит.
На третьи сутки температура спадает, ротовая слизистая становится ярко-красного цвета с пятнышками (главный признак кори) и кожные покровы покрываются сыпью (розовые узелки без водянистого содержания). В первую очередь сыпью покрываются области за ушами и центральная часть лица. Но в течении суток сыпь расходится по всему телу. Через несколько дней сыпь начинает сходить в таком же порядке, как и появилась.
При появлении первых признаков болезни следует немедленно вызвать врача, а больному определить постельным режим. При высокой температуре дать жаропонижающее (даже если врач еще не осмотрел больного). Высыпания ничем обрабатывать не нужно. Это не ветрянка. Антибиотики при этой болезни противопоказаны, так как никак не действуют на данный вирус и могут только усугубить ситуацию, вызвав осложнения.
Лучше, если больной будет придерживаться строго режима питания и диеты — легкая, щадящая пища без кислых и острых продуктов; обильное теплое питье: компот, чай, морс, некислый сок.
Осложнения после кори не столь частое явление. Около 30% переболевших могут получить осложнения. К группе риска относятся дети до 5 лет и лица старше 20 лет. Корь может вызвать такие осложнения, как пневмония, отит или другие бактериальные инфекции на фоне ослабленного иммунитета. При тяжелых осложнениях возможно повреждение слуха, зрения и головного мозга.
Лица, не болевшие корью и не привитые против кори, остаются в течение всей жизни восприимчивыми к кори. При встрече с вирусом незащищенный человек в 100% случаев заразится и заболеет.
Корь опасна осложнениями в виде отита, пневмонии, менингита, менингоэнцефалита (воспаление мозга и его оболочек), а при развитии коревого энцефалита отмечаются смертельные исходы.
Самым надежным и эффективным методом защиты от кори является прививка, которая включена в Национальный календарь профилактических прививок и проводится бесплатно.
Первая доза – в возрасте 12 месяцев, вторая — в возрасте 6 лет.
Уважаемые родители, отказываясь от профилактических прививок своим детям, вы лишаете их законного права на защиту от инфекционных заболеваний, нарушая права ребенка на здоровье.
В настоящее время национальным календарем профилактических прививок Российской Федерации предусмотрена двукратная иммунизация против кори детей в возрасте 12 месяцев и в 6 лет, а также иммунизация против кори подростков и взрослых до 35 лет, не болевших корью, ранее не привитых или привитых однократно против этой инфекции.
Если Вы не получили прививку против кори в декретном возрасте и не имеете медицинских противопоказаний в живой вакцине, то Вы можете привиться.
Бесплатно прививки против кори проводятся в медицинских организациях государственной и муниципальной системы здравоохранения по месту жительства:
— иммунизация против кори проводится двукратно с интервалом не менее 3-х месяцев между прививками;
— лица, привитые ранее однократно, подлежат проведению однократной иммунизации с интервалом не менее 3-х месяцев между прививками.
Будьте внимательны к свому здоровью и здоровью своих детей.
Источник
 Сегодня охват вакцинацией повсеместно снизился до критической отметки — многие люди и родители стали бояться вакцин, веря в антинаучные «антипрививочные» теории. И вот уже в первом полугодии 2017 года в 14 странах Европы произошел эпидемический рост заболеваемости корью, паротитом и ветряной оспой: за период январь-апрель 2017 года в Италии подтверждено около 2000 случаев кори, в Германии за тот же период случаев кори на 26% больше, чем за весь 2016 год. В России заболеваемость корью в первом квартале 2017 года тоже увеличилась почти в 3 раза! Вместе с тем почти в три раза возросла и смертность от инфекционных заболеваний: например, в Румынии от кори за прошедший год умер 31 человек. Какие меры принимают в мире, чтобы избежать развития инфекций, и как и когда надо вакцинировать детей, АиФ.ru рассказала врач-педиатр Татьяна Буцкая.
Сегодня охват вакцинацией повсеместно снизился до критической отметки — многие люди и родители стали бояться вакцин, веря в антинаучные «антипрививочные» теории. И вот уже в первом полугодии 2017 года в 14 странах Европы произошел эпидемический рост заболеваемости корью, паротитом и ветряной оспой: за период январь-апрель 2017 года в Италии подтверждено около 2000 случаев кори, в Германии за тот же период случаев кори на 26% больше, чем за весь 2016 год. В России заболеваемость корью в первом квартале 2017 года тоже увеличилась почти в 3 раза! Вместе с тем почти в три раза возросла и смертность от инфекционных заболеваний: например, в Румынии от кори за прошедший год умер 31 человек. Какие меры принимают в мире, чтобы избежать развития инфекций, и как и когда надо вакцинировать детей, АиФ.ru рассказала врач-педиатр Татьяна Буцкая.
Мировые санкции
Страны Европы активно принимают меры, чтобы граждане вовремя вакцинировали детей и вакцинировались сами: Германия представила законопроект, согласно которому родители, не вакцинировавшие детей, будут обязаны выплатить крупный штраф, а дети без вакцин будут исключаться из дошкольных учреждений; Франция, в свою очередь, также объявила о принятии нового закона — обязательной вакцинации от 11 заболеваний.
По данным ВОЗ в мире каждый год от инфекционных болезней умирают более 16 млн. человек. Вакцины с 2010 по 2015 годы сохранили более 10 миллионов жизней, большая часть из которых — детские.

Без опасений
Недоверие многих родителей к прививкам началось в конце 2000-х годов после скандальной публикации британского хирурга Эндрю Уэйкфилда о 12 случаях детского аутизма с поражением кишечника, которые автор связывал с применением вакцины против кори-краснухи-паротита. Несколько проведенных в последующем крупномасштабных исследований так и не смогли установить связь между вакцинами и аутизмом — результаты исследования Уэйкфилда были опровергнуты, а самого врача обвинили в подтасовке данных и лишили медицинской лицензии. Но многие родители в результате все равно отказались от вакцинации против основных «детских» заболеваний.
 «Если инфекции среди нас встречаются редко — это не значит, что их нет. Как раз отсутствие распространенности болезней и есть главная заслуга вакцинации. Если ее отменить, множество редких заболеваний вновь станут распространенными, что и подтверждается в последнее время!», — говорит и директор НИИ педиатрии, профессор, академик РАН Лейла Намазова-Баранова.
«Если инфекции среди нас встречаются редко — это не значит, что их нет. Как раз отсутствие распространенности болезней и есть главная заслуга вакцинации. Если ее отменить, множество редких заболеваний вновь станут распространенными, что и подтверждается в последнее время!», — говорит и директор НИИ педиатрии, профессор, академик РАН Лейла Намазова-Баранова.
Правила прививок
«К 7-летнему возрасту ребенок уже должен быть повторно (!) вакцинирован против кори, паротита, краснухи. По показаниям возможна ревакцинация против туберкулеза и повторное введение вакцины АДС-М. А к подростковому возрасту ребенок должен быть привит минимум от 11 инфекций: туберкулез, вирусный гепатит В, коклюш, дифтерия, столбняк, полиомиелит, корь, краснуха, эпидемический паротит, грипп, пневмококк», — добавляет Лейла Намазова-Баранова.

Я рекомендую обязательно делать ребенку все необходимые прививки в год и в 6 лет перед школой. Важно — хронические заболевания у ребенка не являются противопоказаниями к проведению вакцинации! Наоборот — это требует дополнительной прививки, поскольку такие дети находятся в группе риска по развитию тяжелых форм инфекционных болезней. Отказываться от вакцинации стоит только если есть несомненные противопоказания. Список противопоказаний включает серьезную, редкую патологию, например: тяжело прогрессирующие заболевания нервной системы, некоторые виды судорог, иммунодефицитные состояния, известная непереносимость компонентов, входящих в состав вакцины. Проявления острого инфекционного заболевания требуют лишь кратковременной отсрочки прививки на период до 1-2 недель после исчезновения основных симптомов. При ОРВИ, острых кишечных заболеваниях и других нетяжелых заболеваниях прививки проводятся сразу после нормализации температуры.
Также надо делать прививки взрослым, предварительно проверив наличие антител к инфекциям — это сегодня можно сделать в различных медучреждениях, сдав обычный анализ крови.
Смотрите также:
- Прививки: когда и почему необходимо их делать? →
- Прививки: кому и когда необходимо их делать? →
- Операция на иммунитете →
Оставить
комментарий (0)
Также вам может быть интересно
Источник
Материалы для скачивания
За период 2011—2014 гг. санитарно-эпидемиологическая обстановка в целом по Российской Федерации характеризуется как стабильная с небольшой положительной тенденцией.
Новости по теме
Существует великое множество инфекционных болезней, и во все времена они были главными врагами человека. История знает множество примеров опустошительных последствий оспы, чумы, холеры, тифа, дизентерии, кори, гриппа. Недаром инфекционные болезни получили название «моровых болезней». Так, в 737 году от оспы вымерло более 30 % населения Японии (уровень смертности в густонаселённых районах доходил до 70 %. В XVII—XVIII веках это заболевание убивало миллионы людей в Европе – ежегодно болели оспой в среднем примерно 10 млн человек, из которых около 1,5 млн умирали. Самая зловещая в истории Западной Европы пандемия чумы разразилась в 1346-1348 годах: «черная смерть» унесла треть населения – умерло более 25 миллионов человек. Начиная с 1600-х годов европейская эпидемия туберкулеза, известная как Великая белая чума, свирепствовала в течение более 200 лет, при этом умирал каждый седьмой инфицированный человек. Во время эпидемии гриппа – знаменитой «испанки» – в 1918-19 годах было унесено 20-40 миллионов (а по некоторым оценкам, даже более) человеческих жизней.
За всю историю человечества инфекционные заболевания нанесли ему больший урон , чем самые кровопролитные войны.
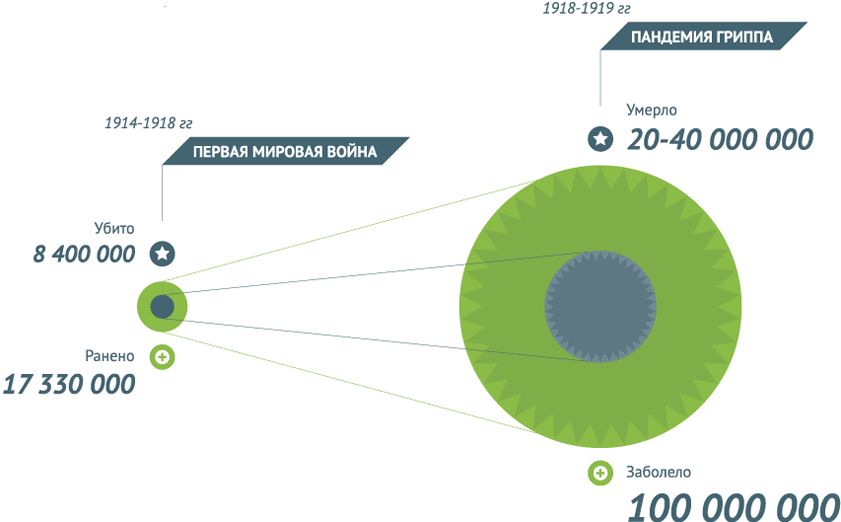
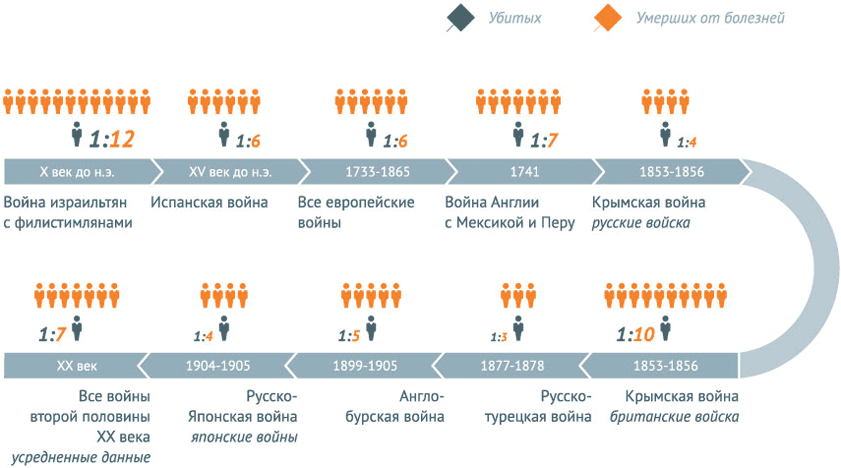
Соотношение убитых и умерших по болезни во время войн
Несмотря на санитарное благополучие, на достижения современной медицины, наивно полагать, что человечество победило инфекционные заболевания, и каждый из нас не подвергается риску. И ныне в мире постоянно свирепствуют эпидемии — СПИДа, туберкулеза, малярии, кори, Эбола, коклюша, гриппа и других заболеваний.
В середине 1960-х годов даже появился особый термин – «микробная унификация человечества». Это феномен, который впервые был отмечен в 14-м веке, когда по Евразии и Северной Африке прокатилась эпидемия чумы, названная «черной смертью».
Смысл «микробной унификации» заключается в том, что жизнь и здоровье всего человечества зависят от здоровья и жизни каждого человека. Появление новых болезней в любом уголке земного шара угрожает всем остальным людям. От эпидемий невозможно спрятаться. Кроме того, эпидемии имеют последствия, которые распространяются во многие иные сферы жизни человечества.
Сейчас, по оценкам Всемирной организации здравоохранения, около 50% населения планеты проживает в условиях постоянной угрозы эпидемий.
- Заразные болезни не признают международных границ или суверенности государств.
- Болезни могут возникать повсюду в мире и быстро распространяются в другие регионы.
Для развития инфекционных болезней существует несколько объективных условий.
Во-первых, это активное развитие туризма. По всему миру из страны в страну вместе с людьми путешествуют и инфекционные заболевания. Ежегодно число туристов увеличивается приблизительно на 6% в год. К 2020 году их количество составит около 1 млрд. 600 млн. человек. Особенно опасен с точки зрения распространения инфекционных заболеваний туризм в развивающиеся страны. Они представляют собой привлекательные туристические направления, и более 80 млн туристов из развитых стран ежегодно посещают развивающиеся страны, в которых из-за низкого уровня жизни сохраняется высокий уровень инфекционных заболеваний. А по экспертным оценкам, к 2030 году развивающиеся страны будет ежегодно посещать свыше миллиарда туристов.
Во-вторых, это рост миграционных процессов. На сегодняшний день Российская Федерация занимает второе место в мире по количеству принимаемых на своей территории мигрантов, уступая по данному показателю только США. Характерной чертой трудовой миграции в России является значительное количество мигрантов с неурегулированным статусом или работающих без разрешительных документов. Они не проходят никакого медицинского контроля, что, конечно, затрудняет контроль за распространением инфекций. По данным Федеральной миграционной службы, на территории нашей страны находятся 10,2 миллиона иностранных граждан, в том числе – граждане Узбекистана (23%), Украины (13,3%) и Таджикистана (более 10%). По данным Роспотребнадзора, за период 2007-2013 гг. прошли медицинское освидетельствование более 7,4 млн иностранных граждан. Всего выявлено 56 206 больных инфекционными заболеваниями, в том числе ВИЧ-инфицированных – 11358 (20,2%), больных туберкулезом – 20881 (37,2%), больных инфекциями, передающихся половым путём – 23967 человек (42,6%). Кроме того, зарегистрировано 2909 случаев заболевания другими инфекциями, в том числе – брюшным тифом, острыми кишечными инфекциями различной этиологии.
В-третьих, растет число вновь возвращающихся и вновь возникающих заболеваний.
В любое время в любом месте планеты может начаться эпидемия или вспышка, возбудителями которой являются инфекционные патогены:
- новые;
- возвратившиеся или переместившиеся на новые территории.
Можно выделить несколько причин, почему сегодня вновь возвращаются и возникают новые болезни. В настоящее время наблюдается ускорение эволюции инфекционных болезней. Возбудители инфекционных заболеваний быстро эволюционируют, что позволяет им совершенствовать механизм выживания и устойчивого существования. Например, вакцины против гриппа обновляются ежегодно. Инфекции перемещаются на новые территории. Люди осваивают их для проживания, вторгаясь в места природного обитания переносчиков инфекций и резервуаров инфекции. Происходит расширение контактов человека с домашними животными, которые являются источниками и переносчиками возбудителей ряда инфекционных заболеваний. Климатические изменения, урбанизация и ухудшение среды обитания также влияют на то, что инфекционные заболевания возвращаются или перемещаются на новые территории. Многие возбудители научились вырабатывать резистентность, т.е. невосприимчивость к антибиотикам. Более того, мы сами, неправильно применяя антибиотики, приучаем их к лекарствам – принимая такие препараты без предписания врача, нарушая режимы приема и дозировки, а то и вовсе без особой надобности. Большую опасность представляет и использование антибиотиков при выращивании птицы и сельскохозяйственных животных – мясо ежедневно едят сотни миллионов людей во всем мире, приучая тем самым возбудителей инфекций к лекарствам.
Человечество еще недостаточно изучило вирусы, не все возбудители инфекционных болезней выявлены. Например, только в конце 20 века была доказана взаимосвязь вирусов папилломы человека (ВПЧ) с раком шейки матки. Сегодня доля известных патогенных вирусов составляет 4% от общего оцениваемого их количества, а доля известных патогенных бактерий – 12%.
Постоянно возникают и новые, или впервые выявленные инфекционные заболевания. Начиная с 1970-х годов ежегодно регистрируется, по крайней мере, одно новое инфекционное заболевание.
В 2012 г. в таксономической базе данных Американского национального центра биотехнологической информации (NCBI) было представлено 17 600 охарактеризованных бактерий, и около 150 000 ждет своей аннотации. В организме человека обнаружено почти 10 000 видов бактерий, и только 500 из них изучено.
Функционирующих генов микробиома описано около 8 млн, что в 360 раз больше количества генов самого человека.
На сегодняшний день в мире известно более 1,5 тыс. инфекционных болезней, но люди научились предотвращать только небольшую, но наиболее опасную с точки зрения эпидемий часть из них с помощью профилактических прививок.
Из них 15-17 инфекций, которыми наиболее часто заболевают дети во всем мире, входят в Национальные календари профилактических прививок стран мира. Российский календарь прививок сегодня включает в себя вакцинацию против 12 инфекций. Еще 16 из списка опасных болезней включены в Национальный календарь прививок по эпидемиологическим показаниям.
Число предупреждаемых с помощью прививок болезней по всему миру и болезни, включённые в обязательные Национальные календари прививок разных стран

Сегодня во всем мире успешно используются вакцины для предотвращения более 30 болезней, разрабатывается около 500 новых вакцин.
Источник
