История болезни митрально аортальный порок сердца
Ìîñêîâñêàÿ Ìåäèöèíñêàÿ Àêàäåìèÿ èì. È. Ì. Ñå÷åíîâà
Êàôåäðà âíóòðåííèõ áîëåçíåé ¹ 4
Èñòîðèÿ áîëåçíè ïî òåðàïèè
Èñïîëíèòåëü: ñòóäåíò 4 êóðñà ë/ô
40 ãðóïïû
Áðèöêî Ä. Á.
Ïðåïîäàâàòåëü: Þðàæ Â. ß.
Ìîñêâà 2001 ã.
Ïàñïîðòíàÿ ÷àñòü:
Ôàìèëèÿ, Èìÿ, Îò÷åñòâî áîëüíîãî: Ñîëîâüåâ Ìèõàèë Íèêîëàåâè÷
Âîçðàñò: 74 ãîäà
Ïðîôåññèÿ: ïåíñèîíåð, èíâàëèä II ãðóïïû (ðàíüøå ðàáîòàë ãðóç÷èêîì)
Ìåñòîæèòåëüñòâî: Ìîñêâà, óë. Áíåõñêàÿ 5 179
Âðåìÿ ïîñòóïëåíèÿ â êëèíèêó: 08 íîÿáðÿ 2001 ãîäà â 15.50
Äàòà êóðàöèè: 29.11 01.
Æàëîáû áîëüíîãî íà ìîìåíò ïîñòóïëåíèÿ:
Íà îäûøêó, âîçíèêàþùóþ ïðè íåçíà÷èòåëüíîé íàãðóçêè, ëåæà ïðè íèçêîé ïîäóøêè, ïðåèìóùåñòâåííî ïî íî÷àì. Êàøåëü ñ âûäåëåíèåì ñëèçèñòîé ìîêðîòû. Óâåëè÷èâàþùèåñÿ îòåêè ãîëåíåé, óâåëè÷åíèå æèâîòà èç-çà ñêîïëåíèÿ æèäêîñòè. Ïåðèîäè÷åñêèå áîëè â îáëàñòè ñåðäöà, ñæèìàþùåãî õàðàêòåðà, ñðåäíåé èíòåíñèâíîñòè, áåç èððàäèàöèè, âîçíèêàþùèå áåç ñâÿçè ñ ôèçè÷åñêîé íàãðóçêîé, íå ïðîõîäÿùèå ïîñëå ïðèåìà íèòðîãëèöåðèíà. ×àñòûå ïîäúåìû àðòåðèàëüíîãî äàâëåíèÿ äî 200/100 ìì. ðò. ñò.
Èñòîðèÿ íàñòîÿùåãî çàáîëåâàíèÿ:
Áîëüíîé â âîçðàñòå 17 ëåò â 1947 ãîäó ïåðåíåñ ðåâìàòèçì ïî ïîâîäó ÷åãî íàõîäèëñÿ â ñòàöèîíàðå. ×åðåç 3 ãîäà áûë äèàãíîñòèðîâàí ïîðîê ìèòðàëüíîãî êëàïàíà. Ïîñëå ýòîãî áîëüíîãî æàëîáû íå áåñïîêîèëè, îí âåë îáû÷íûé îáðàç æèçíè, ðàáîòàë ãðóç÷èêîì. Ñ âîçðàñòà 55 ëåò ñîñòîÿíèå áîëüíîãî ñòàëî óõóäøàòüñÿ: ïîÿâèëèñü ïîäúåìû àðòåðèàëüíîãî äàâëåíèÿ (áûëà âûñòàâëåíà ãèïåðòîíè÷åñêàÿ áîëåçíü), ïîÿâèëèñü ïåðèîäè÷åñêèå áîëè â îáëàñòè ñåðäöà, îäûøêà, îòåêè, ìåðöàòåëüíàÿ àðèòìèÿ. Áîëüíîé ñòàë íàáëþäàòüñÿ â ðàéîííîé ïîëèêëèíèêå, ïðîõîäèòü ëå÷åíèå 2 ðàçà â ãîä â ñòàöèîíàðå. Ïîñëåäíÿÿ ãîñïèòàëèçàöèÿ â ôåâðàëå 2001 ãîäà â ÃÊÁ ¹ 63. Âûøåèçëîæåííûå æàëîáû ïðè ãîñïèòàëèçàöèè ðàçâèëèñü â òå÷åíèå 3 íåäåëü.
Anamnesis
vitae:
Ðîäèëñÿ â ñåëüñêîé ìåñòíîñòè, â äåðåâíå Êóðñêîé îáëàñòè. Æèë â ÷àñòíîì äîìå. Óñëîâèÿ ñóùåñòâîâàíèÿ áûëè ïëîõèìè, ïèòàíèå ïîëó÷àë íåðåãóëÿðíîå (íàõîäèëñÿ íà îêêóïèðîâàííîé òåððèòîðèè âî âðåìÿ âîéíû). Èç îáðàçîâàíèÿ çàêîí÷èë òîëüêî 4 êëàññà â îáùåîáðàçîâàòåëüíîé øêîëå. Ñ 1946 ãîäà ïðîæèâàåò â Ìîñêâå. Íà äàííûé ìîìåíò æèëèùíûå óñëîâèÿ õîðîøèå, æèâåò â îòäåëüíîé êâàðòèðå, â ñåìüå.
Ïåðåíåñåííûå çàáîëåâàíèÿ:  äåòñòâå ïåðåíåñ êîðü, êðàñíóõó, ïàðîòèò (áåç îñëîæíåíèé). ×àñòî áîëåë ïðîñòóäíûìè çàáîëåâàíèÿìè, àíãèíàìè.  âîçðàñòå 41 ãîäà íàõîäèëñÿ â ñòàöèîíàðå â óðîëîãè÷åñêîì îòäåëåíèå ñ äèàãíîçîì: ìî÷åêàìåííàÿ áîëåçíü, ïðàâîñòîðîííÿÿ ïî÷å÷íàÿ êîëèêà, â ðåçóëüòàòå ëå÷åíèÿ êîíêðåìåíò âûøåë ñàìîñòîÿòåëüíî, â äàëüíåéøåì æàëîá íà ìî÷åêàìåííàÿ áîëåçíü íå áûëî.  56 ëåò áûëî ïðîèçâåäåíà îïåðàöèÿ ãðûæåñå÷åíèå ïî ïîâîäó ãðûæè áåëîé ëèíèè æèâîòà.
Íàñëåäñòâåííûé è ñåìåéíûé àíàìíåç: Íàëè÷èå çàáîëåâàíèé ïåðåäàâàåìûõ ïî íàñëåäñòâó îòðèöàåò. Îòåö óìåð â âîçðàñòå 50 ëåò îò ðàêà ïèùåâîäà. Ìàòü ïîãèáëà òðàãè÷åñêè.
Àëëåðãè÷åñêèå ïðîÿâëåíèÿ: íà ëåêàðñòâåííûå ïðåïàðàòû, ïèùåâûå ïðîäóêòû, ðàñòåíèÿ è æèâîòíûõ îòñóòñòâóþò.
Âðåäíûå ïðèâû÷êè: Êóðèò ñ 12 ëåò, â íàñòîÿùèé ìîìåíò âûêóðèâàåò ïî îäíîé ïà÷êå ñèãàðåò â äåíü.
Ïðîèçâîäñòâåííûå âðåäíîñòè: Ðàáîòàë ãðóç÷èêîì íà êèðïè÷íîì çàâîäå, çàíèìàëñÿ ïîãðóçêîé óãëÿ.
Status
praesens:
Ñîñòîÿíèå
: ñðåäíåé òÿæåñòè.
Ïîëîæåíèå
: íà ìîìåíò êóðàöèè àêòèâíîå, ïðè ïîñòóïëåíèè âûíóæäåííîå îðòîïíîå.
Âûðàæåíèå ëèöà:
íîðìàëüíîå.
Òåëîñëîæåíèå
: íîðìîñòåíè÷åñêîå.
Òåìïåðàòóðà:
36.70
Ñ
Êîæíûå ïîêðîâû
: ÷èñòûå, îáû÷íîé âëàæíîñòè, àêðîöèàíîç, îêðàñêà âèäèìûõ ñëèçèñòûõ öèàíîòè÷íàÿ. Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà óìåðåííîãî ðàçâèòèÿ, ðàñïðåäåëåíà ðàâíîìåðíî. Âûðàæåíà ïàñòîçíîñòü ãîëåíåé, ïðè ïîñòóïëåíèè âûðàæåííûå ïåðèôåðè÷åñêèå îòåêè íà ãîëåíÿõ, ñòîïàõ. Êîæà íà íèæíèõ êîíå÷íîñòÿõ áëåäíàÿ, ãëàäêàÿ, íàïðÿæåííàÿ.
Ñî ñòîðîíû ñóñòàâîâ, êîñòíîé è ìûøå÷íîé ñèñòåìû
ïàòîëîãèè íåò.
Ëèìôàòè÷åñêèå óçëû
: â íîðìå, ïðè îñìîòðå íå âèäíû.
Îðãàíû äûõàíèÿ
: Æàëîáû èçëîæåíû âûøå. Ïðè îñìîòðå äûõàíèå ÷åðåç íîñ ñâîáîäíîå. ×ÄÄ 22, ðèòì äûõàíèÿ ïðàâèëüíûé. Ãðóäíàÿ êëåòêà íîðìîñòåíè÷åñêîé ôîðìû. Ïðàâàÿ è ëåâàÿ ïîëîâèíà ñèììåòðè÷íûå, ïðè äûõàíèè äâèæóòñÿ ñèíõðîííî, ïðè ïàëüïàöèè áåçáîëåçíåííû. Ïðè ïàëüïàöèè îòìå÷àåòñÿ ðèãèäíîñòü ãðóäíîé êëåòêè. Ãîëîñîâîå äðîæàíèå îñëàáëåíî â íèæíèõ îòäåëàõ ñ îáåèõ ñòîðîí. Ãðàíèöû ëåãêèõ ðàñøèðåíû. Îãðàíè÷åíèå ýêñêóðñèè íèæíåãî ëåãî÷íîãî êðàÿ. Ïðè ïåðêóññèè ïðèòóïëåíèå ëåãî÷íîãî çâóêà â íèæíèõ îòäåëàõ. Ïðè àóñêóëüòàöèè äûõàíèå æåñòêîå.  íèæíèõ îòäåëàõ ëåãêèõ âûñëóøèâàþòñÿ âëàæíûå ìåëêîêàëèáåðíûå íåçâó÷íûå õðèïû. Íà ìîìåíò ïîñòóïëåíèÿ âûñëóøèâàëèñü âëàæíûå çâîíêèå ìåëêîïóçûð÷àòûå õðèïû â âåðõíèõ îòäåëàõ ëåãêèõ ñïðàâà (÷òî òàêæå ïîäòâåðæäåíî ðåíòãåíîëîãè÷åñêè). Áðîíõîôîíèÿ: ãîëîñîâîå äðîæàíèå ëîêàëüíî îñëàáëåíî ñ îáåèõ ñòîðîí â íèæíèõ îòäåëàõ ëåãêèõ.
Îðãàíû êðîâîîáðàùåíèÿ
: Æàëîáû èçëîæåíû âûøå. Ïðè îñìîòðå îáëàñòè øåè îòìå÷àåòñÿ ïóëüñàöèÿ ñîííûõ àðòåðèé. Ïðè îñìîòðå îáëàñòè ñåðäöà: ãðóäíàÿ êëåòêà â îáëàñòè ñåðäöà íå èçìåíåíà, ñåðäå÷íîãî ãîðáà íåò, ñåðäå÷íûé òîë÷îê îòñóòñòâóåò. Ëîêàëüíîé ýêòîïè÷åñêîé ïóëüñàöèè â ïðåêàðäèàëüíîé îáëàñòè íåò. Âåðõóøå÷íûé òîë÷îê îïðåäåëÿåòñÿ â 6 ìåæðåáåðüå íà 1,5 ñì êíàðóæè îò ñðåäíåêëþ÷è÷íîé ëèíèè, ïî õàðàêòåðèñòèêàì: ðàçëèòîé, âûñîêèé, óñèëåííûé. Ïóëüñàöèè â ýïèãàñòðàëüíîé îáëàñòè è îáëàñòè ïå÷åíè íåò.
Ïåðêóòîðíûå ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè:
ïðàâàÿ: íà 1 ñì êíàðóæè îò ïðàâîãî êðàÿ ãðóäèíû
ëåâàÿ: íà 1,5 ñì êíàðóæè îò ñðåäíåêëþ÷è÷íîé ëèíèè.
âåðõíÿÿ: íà 1 ñì ëåâåå ëåâîé ãðóäèííîé ëèíèè íà óðîâíå II ðåáðà.
Òîíû ñåðäöà:
I è II òîíû îñëàáëåíû âî âñåõ òî÷êàõ àóñêóëüòàöèè. III è IV òîíû íå âûñëóøèâàþòñÿ. Íà âåðõóøêå âûñëóøèâàåòñÿ ïàíñèñòîëè÷åñêèé øóì, äóþùåãî, ìÿãêîãî, òåìáðà, âûñîêîé ÷àñòîòû, ïðîâîäÿùèéñÿ â ïîäìûøå÷íóþ îáëàñòü. Òàêæå íà âåðõóøêå âûñëóøèâàåòñÿ ïðîòîäèàñòîëè÷åñêèé, çàòóõàþùèé øóì, äóþùåãî òåìáðà. Ïðè àóñêóëüòàöèè â òî÷êå Áîòêèíà-Ýðáà âûñëóøèâàåòñÿ ïðîòîäèàñòîëè÷åñêèé, óáûâàþùèé øóì, ìÿãêîãî, äóþùåãî òåìáðà. Ðèòì ñåðäöà íåïðàâèëüíûé, ×ÑÑ 64 â ìèíóòó. ×àñòîòà ïóëüñà 62 â ìèíóòó, äåôèöèò ïóëüñà 2. Âûðàæåíî íàðóøåíèÿ ðèòìà â âèäå ìåðöàòåëüíîé àðèòìèè. Àðòåðèàëüíîå äàâëåíèå íà ïðàâîé ðóêå 160/90 ìì. ðò., íà ëåâîé ðóêå 155/90 ìì. ðò. ñò., ïðè ðàáî÷åì àðòåðèàëüíîì äàâëåíèè 140/80 ìì. ðò. ñò. Ïóëüñ íà ëó÷åâûõ àðòåðèÿõ îäèíàêîâûé, ñîñóäèñòàÿ ñòåíêà ãëàäêàÿ. Õàðàêòåðèñòèêà ïóëüñà: àðèòìè÷íûé, âûñîêèé è ñêîðûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ. Èññëåäîâàíèå âåí: ïîäêîæíûå âåíû ãîëîâû, øåè, ãðóäíîé êëåòêè, æèâîòà, áåäåð íå ðàñøèðåíû, íå èçâèòû.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ:
Æàëîáû íà ãðûæåâîå âûïÿ÷èâàíèå, ïåðèîäè÷åñêè âîçíèêàþùèå áîëè ñõâàòêîîáðàçíîãî õàðàêòåðà â ïðàâîé ïàõîâîé îáëàñòè.
Ïðè îñìîòðå â íàñòîÿùåå âðåìÿ æèâîò ñèììåòðè÷íûé â äûõàíèè ó÷àñòâóåò ðàâíîìåðíî.  ïîëîæåíèè ñòîÿ ó ìåäèàëüíîé ÷àñòè ïàõîâîé ñêëàäêè, ãðûæåâîå âûïÿ÷èâàíèå îâàëüíîé ôîðìû, ðàçìåðîì 10 õ 8 ñì. Áîëåçíåííîå ïðè ïàëüïàöèè â ìîøîíêó íå îïóñêàåòñÿ, ïðè ïåðêóññèè ïðèòóïëåíèå ïåðêóòîðíîãî çâóêà.  ãîðèçîíòàëüíîì ïîëîæåíèè ãðûæà âïðàâëÿåòñÿ, ïðè èññëåäîâàíèè ïîâåðõíîñòíîå êîëüöî ïàõîâîãî êàíàëà ðàñøèðåíî, ïîëîæèòåëüíûé ñèìïòîì êàøëåâîãî òîë÷êà.
Ïðè ïàëüïàöèè æèâîò ìÿãêèé, áåçáîëåçíåííûé, ïðè ïåðêóññèè òèìïàíèò. Ïðè àóñêóëüòàöèè âûñëóøèâàþòñÿ íîðìàëüíûå ïåðèñòàëüòè÷åñêèå øóìû. Ñòóë ñêëîííîñòü ê çàïîðàì.
Íà ìîìåíò ïîñòóïëåíèÿ æèâîò áûë óâåëè÷åí â ðàçìåðå çà ñ÷åò ñêîïèâøåéñÿ æèäêîñòè, ôîðìà æèâîòà âûïóêëàÿ. Ïðè ïåðêóññèè òóïîé çâóê â íèæíèõ îòäåëàõ.
Èññëåäîâàíèå ïå÷åíè:
Æàëîáû íà ïåðèîäè÷åñêèå âîçíèêàþùèå ÷óâñòâî òÿæåñòè â îáëàñòè ïðàâîãî ïîäðåáåðüÿ. Ñâÿçü ñ ïðèíèìàåìîé ïèùåé îòñóòñòâóåò.
Ïðè îñìîòðå îáëàñòè ïå÷åíè âûáóõàíèÿ ïóëüñàöèè â îáëàñòè ïå÷åíè íåò. Êîæíûå âåíîçíûå êîëëàòåðàëè îòñóòñòâóþò.  íàñòîÿùåå âðåìÿ ïå÷åíü âûñòóïàåò èç-ïîä êðàÿ ðåáåðíîé äóãè íà 2 ñì, íà ìîìåíò ïîñòóïëåíèÿ âûñòóïàëà íà 6 ñì. Ïðè ïàëüïàöèè ïå÷åíü óâåëè÷åíà, ãëàäêàÿ, ìÿãêàÿ, ñ îêðóãëûì êðàåì, áåçáîëåçíåííàÿ.
Ïðè ïàëüïàöèè ñåëåçåíêà íå ïàëüïèðóåòñÿ, áåçáîëåçíåííàÿ.
Æåë÷íûé ïóçûðü:
Æàëîá íåò, ïðè ïàëüïàöèè íå îïðåäåëÿåòñÿ, áåçáîëåçíåííûé.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà
: æàëîá íåò, ìî÷åèñïóñêàíèå ñâîáîäíî. Ïî÷êè íå ïàëüïèðóþòñÿ. Ñèìïòîì Ïàñòåðíàöêîãî îòðèöàòåëüíûé ñ îáåèõ ñòîðîí.
Ýíäîêðèííàÿ ñèñòåìà:
ïàòîëîãèè íåò, ùèòîâèäíàÿ æåëåçà íå èçìåíåíà.
Íåðâíî-ïñèõè÷åñêàÿ ñôåðà:
Áîëüíîé ïðàâèëüíî îðèåíòèðîâàí â ïðîñòðàíñòâå, âðåìåíè è ñîáñòâåííîé ëè÷íîñòè. Êîíòàêòåí, îõîòíî îáùàåòñÿ. Âîñïðèÿòèå íå íàðóøåíî. Âíèìàíèå íå îñëàáëåíî. Ïàìÿòü ñíèæåíà. Èíòåëëåêò ñðåäíèé. Ìûøëåíèå íå íàðóøåíî. Íàñòðîåíèå ðîâíîå, ïîâåäåíèå àäåêâàòíîå. Íåðâíàÿ ñèñòåìà: äâèãàòåëüíûõ íàðóøåíèé íåò, ÷óâñòâèòåëüíîñòü ñîõðàíåíà. Ìåíèíãèàëüíûõ è î÷àãîâûõ çíàêîâ íåò.
Ïðåäâàðèòåëüíûé äèàãíîç:
Ðåâìàòèçì, íåàêòèâíàÿ ôàçà. Êîìáèíèðîâàííûé ìèòðàëüíî-àîðòàëüíûé ïîðîê ñåðäöà: ìèòðàëüíàÿ íåäîñòàòî÷íîñòü, ìåðöàòåëüíàÿ àðèòìèÿ. Àîðòàëüíàÿ íåäîñòàòî÷íîñòü. ÃÁ II. ÍÊ IIá. Õðîíè÷åñêèé áðîíõèò â ñòàäèè ðåìèññèè, ýìôèçåìà ëåãêèõ. Ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ î÷àãîâàÿ ïíåâìîíèÿ. Ïðàâîñòîðîííÿÿ âïðàâèìàÿ ïðÿìàÿ ïàõîâàÿ ãðûæà.
Îáîñíîâàíèå ïðåäâàðèòåëüíîãî äèàãíîçà:
Ïîñëå ïåðåíåñåííîãî ðåâìàòèçìà (ê êîòîðîìó ïðåäðàñïîëîæèëè ÷àñòûå àíãèíû è ãîëîäàíèå) ó áîëüíîãî èìåþòñÿ äàííûå çà ìèòðàëüíûé ïîðîê ñåðäöà. Çà íåäîñòàòî÷íîñòü ìèòðàëüíîãî êëàïàíà: ðàñøèðåíèå ãðàíèö ñåðäöà âëåâî è ââåðõ (ãèïåðòðîôèÿ è äèëÿòàöèÿ ëåâîãî æåëóäî÷êà è ïðåäñåðäèÿ), îñëàáëåíèå I òîíà, ñèñòîëè÷åñêèé øóì íà âåðõóøêå, ìÿãêèé, ïðîâîäèìûé â àêñèëëÿðíóþ îáëàñòü. Ìåðöàòåëüíàÿ àðèòìèÿ. Çà ñòåíîç ìèòðàëüíîãî êëàïàíà: ïðîòîäèàñòîëè÷åñêèé øóì íà âåðõóøêå, ðàñøèðåíèå ïðàâîé ãðàíèöû ñåðäöà, äåêîìïåíñàöèÿ ïî áîëüøîìó êðóãó êðîâîîáðàùåíèÿ. Òàêæå èìåþòñÿ äàííûå çà íåäîñòàòî÷íîñòü àîðòàëüíîãî êëàïàíà: ïóëüñàöèÿ ñîííûõ àðòåðèé, âûñîêèé è ñêîðûé ïóëüñ, ïðîòîäèàñòîëè÷åñêèé, óáûâàþùèé øóì â V òî÷êå àóñêóëüòàöèè, õîòÿ è èìåþòñÿ ïðîòèâîðå÷èâûå äàííûå: íåò ñíèæåíèÿ äèàñòîëè÷åñêîãî äàâëåíèÿ. Çà íåäîñòàòî÷íîñòü êðîâîîáðàùåíèÿ IIá ñòàäèè ãîâîðÿò âûðàæåííûå ãåìîäèíàìè÷åñêèå íàðóøåíèÿ â áîëüøîì êðóãå êðîâîîáðàùåíèÿ (ïåðèôåðè÷åñêèå îòåêè, àñöèò, óâåëè÷åíèå ïå÷åíè) è â ìàëîì êðóãå êðîâîîáðàùåíèÿ (çàñòîéíûå ÿâëåíèÿ â ëåãêèõ). Çà õðîíè÷åñêèé áðîíõèò â ñòàäèè ðåìèññèè: êóðåíèå ñ 12 ëåò, æåñòêîå äûõàíèå, îòñóòñòâèå ñóõèõ ñâèñòÿùèõ õðèïîâ, âûäåëåíèé ìîêðîòû ãíîéíîãî õàðàêòåðà. Çà ýìôèçåìó ëåãêèõ ðàñøèðåíèå ãðàíèö ëåãêèõ, îñëàáëåííîå äûõàíèå, ñíèæåíèå ýêñêóðñèè íèæíåãî ëåãî÷íîãî êðàÿ. Çà ïðàâîñòîðîííþþ âåðõíåäîëåâóþ î÷àãîâóþ ïíåâìîíèþ: ïðåäïîëàãàþùèé ôàêòîð çàñòîéíûå èçìåíåíèÿ â ëåãêèõ, âëàæíûå çâîíêèå ìåëêîïóçûð÷àòûå õðèïû â âåðõíèõ îòäåëàõ ëåãêèõ ñïðàâà. Çà ïðàâîñòîðîííþþ, âïðàâèìóþ, ïðÿìóþ ïàõîâóþ ãðûæó äàííûå îñìîòðà æèâîòà.
Áîëüíîìó áûëè ïðîèçâåäåíû èññëåäîâàíèÿ è ïîëó÷åíû ñëåäóþùèå äàííûå:
Îáùèé àíàëèç êðîâè îò 20. 11. 01
. áåç ïàòîëîãèè.
| Ïîêàçàòåëü | Ïîëó÷åííûå äàííûå | Íîðìà |
| WBC | 7,0 G/L | 4,88,8 G/L |
| LYM | 1,8 G/L | 1,2-3,4 G/L |
| MID | 0,7 G/L | 0,1-0,6G/L |
| GRN | 4,5 G/L | 1,4-6,5 G/L |
| % LYM | 259 L/L | 205-511 L/L |
| % MID | 0,84 L/n | 0,17-0,93 L/n |
| % GRN | 457 L/L | 422-457 L/L |
| RBC | 4,17 T/L | 4,2-6,1 T/L |
| HGB | 133 g/L | 120-180 g/L |
| ÑÎÝ | 7 Ìì/÷ | 2-10 Ìì/÷ |
| Ïàëî÷êîÿäåðíûå | 2% | 1-6% |
| Ñåãìåíòîÿäåðíûå | 70% | 47-72% |
| Ýîçèíîôèëû | 1% | 0,5-5% |
| Áàçîôèëû | — | 0-1% |
| Ëèìôîöèòû | 22% | 19-37% |
| Ìîíîöèòû | 3% | 3-11% |
Äàííûå áèîõèìè÷åñêîãî èññëåäîâàíèÿ:
áåç ïàòîëîãèè.
| Ïîêàçàòåëü | Ïîëó÷åííûå äàííûå | Íîðìà |
| Îáùèé áåëîê | 73 ã/ë | 65-85 ã/ë |
| Ìî÷åâèíà | 6,0 ììîëü/ë | 2,5-8,3 ììîëü/ë |
| Õîëåñòåðèí | 3,1 ììîëü/ë | äî 5,2 ììîëü/ë |
| Îáù. áèëèðóáèí | 7,15 ìêìîëü/ë | 8,5-20,5 ìêìîëü/ë |
| Òðèãëèöåðèäû | 0,93 ìêìîëü/ë | 0,1-2,2 ìêìîëü/ë |
| ÀëÀÒ | 26,8 ìêìîëü/ë*ìèí | 10-52 ìêìîëü/ë*ìèí |
| ÀñÀÒ | 40,8 ìêìîëü/ë*ìèí | 16-48 ìêìîëü/ë*ìèí |
| Ãëþêîçà | 4,0 ììîëü/ë | 3,9-5,8 ììîëü/ë |
Îáùèé àíàëèç ìî÷è:
áåç ïàòîëîãèè.
Ðåçóëüòàòû íà RW, ÂÈ×, HbsAg îòðèöàòåëüíûå.
Ðåíòãåíîãðàììà ëåãêèõ îò 12.11.01.
Ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ S3
ìåëêîî÷àãîâàÿ ïíåâìîíèÿ, óìåðåííûå çàñòîéíûå èçìåíåíèÿ â ëåãêèõ. Ðàñøèðåíèå êîðíåé ëåãêèõ ñ íå÷åòêèìè êîíòóðàìè. Óâåëè÷åíèå ëåâîãî ïðåäñåðäèÿ, ëåâîãî æåëóäî÷êà, ïðàâîãî æåëóäî÷êà.
Ðåíòãåíîãðàììà ëåãêèõ îò 19.11.01.
Î÷àãîâûõ è èíôèëüòðàòèâíûõ èçìåíåíèé â ëåãêèõ íåò.
Äàííûå ÝÊÃ:
×ÑÑ 43-73 â ìèíóòó. Âîëíû ìåðöàíèÿ ïðåäñåðäèé. ÝÎÑ îòêëîíåíà âëåâî. Ïîëíàÿ áëîêàäà ïðàâîé íîæêè ïó÷êà Ãèñà. Ãèïåðòðîôèÿ îáîèõ æåëóäî÷êîâ.
Äàííûå ÝÕÎ-ÊÃ:
Ñî÷åòàííûé ïîðîê ñåðäöà. Íåäîñòàòî÷íîñòü ìèòðàëüíîãî êëàïàíà IV ñòåïåíè, àîðòàëüíîãî êëàïàíà I ñòåïåíè, ñòåíîç ìèòðàëüíîãî êëàïàíà, êàëüöèíîç êëàïàííûõ ñòðóêòóð. Äèëÿòàöèÿ ëåâîãî ïðåäñåðäèÿ. Óâåëè÷åíèå ñòåíêè ëåâîãî è ïðàâîãî æåëóäî÷êà.
Ê îáîñíîâàíèþ ïðåäâàðèòåëüíîãî äèàãíîçà ïðîâåäåííûå èññëåäîâàíèÿ äîáàâèëè
:
Îòñóòñòâèå âîñïàëèòåëüíîãî ïðîöåññà â êðîâè, ñëåäîâàòåëüíî, ó áîëüíîãî íåàêòèâíàÿ ôàçà ðåâìàòèçìà. Ïî äàííûì ÝÊÃ: ãèïåðòðîôèÿ îáîèõ æåëóäî÷êîâ è âîëíû ìåðöàíèÿ. Òàêæå íà ÝÕÎ-Êà âûÿâëåíà ãèïåðòðîôèÿ îáîèõ æåëóäî÷êîâ äèëÿòàöèÿ ëåâîãî ïðåäñåðäèÿ, ê íåäîñòàòî÷íîñòè ìèòðàëüíîãî êëàïàíà äîáàâèëñÿ ñòåíîç, ÷òî îáóñëîâëåíî óòîëùåíèåì è óêîðî÷åíèåì ñòâîðîê ìèòðàëüíîãî êëàïàíà ñ äèôôóçíûì âêëþ÷åíèåì êàëüöèÿ, ïîìèìî ýòîãî ïîäòâåðæäåíà íåäîñòàòî÷íîñòü àîðòàëüíîãî êëàïàíà, ÷òî óêàçûâàåò íà ñî÷åòàííûé ïîðîê ñåðäöà. Íà ðåíòãåíîãðàììå ëåãêèõ ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ ìåëêîî÷àãîâàÿ ïíåâìîíèÿ, ïîäòâåðæäàþùàÿ äàííûå àóñêóëüòàöèè, çàñòîéíûå èçìåíåíèÿ â ëåãêèõ, äîêàçûâàþùàÿ çàñòîé â ìàëîì êðóãå êðîâîîáðàùåíèÿ.
Îêîí÷àòåëüíûé äèàãíîç:
Ðåâìàòèçì, íåàêòèâíàÿ ôàçà. Êîìáèíèðîâàííûé ìèòðàëüíî-àîðòàëüíûé ïîðîê ñåðäöà: Ìèòðàëüíûé ïîðîê ñ ïðåîáëàäàíèåì ìèòðàëüíîé íåäîñòàòî÷íîñòè, ïîñòîÿííàÿ ôîðìà ìåðöàòåëüíîé àðèòìèè, íîðìîñèñòîëèÿ. Íåäîñòàòî÷íîñòü êëàïàíîâ àîðòû. ÃÁ II. ÍÊ IIá. Õðîíè÷åñêèé áðîíõèò â ñòàäèè ðåìèññèè, ýìôèçåìà ëåãêèõ. Ïðàâîñòîðîííÿÿ âåðõíåäîëåâàÿ î÷àãîâàÿ ïíåâìîíèÿ. Ïðàâîñòîðîííÿÿ âïðàâèìàÿ ïðÿìàÿ ïàõîâàÿ ãðûæà.
Ëå÷åíèå:
Ðåæèì ïîëó ïàñòåëüíûé.
Ñòîë ¹ 10.
Sol. Strofhanthini-K 0,05% 1 ml â/â 1 ðàç â äåíü (ñåðäå÷íûé ãëèêîçèä) â 20 ml 0,9% ðàñòâîðà õëîðèäà íàòðèÿ.
Tab. Furosemidi 40 mg ïî 2 òàáëåòêè óòðîì, îäíîêðàòíî, ïîñëå åäû («ïåòëåâîé äèóðåòèê»).
Sol. Panangini ïî 10 ml â/â, ÷åðåç äåíü (ïðåïàðàò êàëèÿ) â 10 ml 0,9% ðàñòâîðà õëîðèäà íàòðèÿ.
Tab. «Enap» ïî 10 mg õ 2 ðàçà â äåíü, óòðîì è âå÷åðîì (èíãèáèòîð ÀÏÔ).
Tab. Nitrosorbidi ïî 20 mg õ 2 ðàçà â äåíü, óòðîì è âå÷åðîì (àíòèàíãèíàëüíûé ïðåïàðàò, ïåðèôåðè÷åñêèé âàçîäèëÿòàòîð).
Tab. «Corinfar» ïî 10mg õ 2 ðàçà â äåíü, óòðîì è âå÷åðîì (áëîêàòîð êàëüöèåâûõ êàíàëîâ).
Tab. Verospironi ïî 25mg õ 2 ðàçà â äåíü, óòðîì è âå÷åðîì (êàëèéñáåðåãàþùèé äèóðåòèê).
Tab. Amoxiclavi ïî 1 òàáëåòêå (375mg) õ 3 ðàçà â ñóòêè (à/á øèðîêîãî ñïåêòðà äåéñòâèÿ).
Tab. «Teopec» ïî 300mg õ 2 ðàçà â äåíü, óòðîì è âå÷åðîì (â êà÷åñòâå áðîíõîëèòèêà).
Tab. Mucaltini ïî 100mg (2 òàáëåòêå íà ïðèåì), ïåðåä åäîé, óòðîì, îäíîêðàòíî (îòõàðêèâàþùåå ñðåäñòâî).
Ïîñëå ïðîõîæäåíèÿ êóðñà ëå÷åíèÿ â ñòàöèîíàðå áîëüíîé ñ ïîëîæèòåëüíîé äèíàìèêîé áûë âûïèñàí, ïîä äàëüíåéøåå íàáëþäåíèå â àìáóëàòîðíûõ óñëîâèÿõ.
Источник

Митрально-аортальный порок – сложное сочетанное поражение митрального и аортального клапанов, преимущественно проявляющееся двойным стенозом или стенозом одного клапана и недостаточностью другого. Митрально-аортальный порок проявляется одышкой, цианозом, сердцебиением, перебоями, ангинозными болями, кровохарканьем. Диагностика митрально-аортального порока основывается на аускультативных, электрокардиографических, эхокардиографических, рентгенологических данных. Оперативное лечение митрально-аортального порока может заключаться в выполнении комиссуротомии, клапаносохраняющей коррекции или протезирования клапанов.
Общие сведения
Митрально-аортальный порок – сочетанный порок сердца, характеризующийся различными комбинациями поражения клапанного аппарата и подклапанных структур левого предсердно-желудочкового комплекса и аорты. Изолированные поражения митрального и аортального клапанов (митральная недостаточность, митральный стеноз, аортальная недостаточность, стеноз устья аорты) встречаются в кардиологии реже, чем сочетанные. Среди приобретенных пороков сердца митрально-аортальный порок составляет около 10%.
Митрально-аортальный порок может выражаться различными анатомическими вариантами:
- митральным стенозом и стенозом устья аорты
- митральным стенозом и аортальной недостаточностью
- митральной недостаточностью и стенозом устья аорты
- митральной недостаточностью и недостаточностью клапана аорты
- сочетанным митральным пороком и аортальной недостаточностью
- сочетанным митральным (с преобладанием стеноза левого атриовентрикулярного отверстия) и сочетанным аортальным (с преобладанием недостаточности клапана аорты) пороками и др.
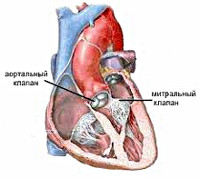
Митрально-аортальный порок
Причины и патогенез митрально-аортального порока
Сочетанный митрально-аортальный порок почти всегда имеет ревматическую этиологию. Как правило, формирование аортального порока происходит позднее митрального и связано с повторными атаками ревматического эндокардита и миокардита. В более редких случаях множественное поражение клапанов может возникать вследствие атеросклероза аорты или септического эндокардита.
Нарушения гемодинамики при митрально-аортальном пороке в значительной мере определяются преобладанием одного из пороков; при этом может иметь место их взаимное усиливающее или ослабляющее влияние. Так, в случае комбинации аортального стеноза с недостаточностью митрального клапана, последняя имеет более тяжелое течение, поскольку увеличивается регургитация крови и объемная перегрузка левого желудочка и предсердия. Поэтому такой вариант митрально-аортального порока протекает особенно тяжело и быстро приводит к развитию сердечной недостаточности.
При сочетании митрального и аортального стенозов гиперфункция и гипертрофия левого желудочка выражены меньше, чем при изолированном стенозе устья аорты, поскольку митральный стеноз уменьшает объемную нагрузку на левый желудочек. Течение данного варианта митрально-аортального порока аналогично таковому при митральном стенозе – преобладают симптомы легочной гипертензии.
Преобладание митрального стеноза нивелирует признаки аортальной недостаточности и наоборот, более выраженная аортальная недостаточность затрудняет распознавание митрального порока. Комбинация аортальной недостаточности и недостаточности митрального клапана вызывает гемодинамические нарушения, неблагоприятные для левых отделов сердца и т. д.
Симптомы митрально-аортального порока
Клиническая картина сочетанного митрально-аортального порока зависит характера нарушений гемодинамики, обусловленных преобладанием одного из пороков. Митрально-аортальный порок с преобладанием митрального стеноза характеризуется одышкой, тахикардией, аритмиями, кровохарканьем, связанным с развитием застойных явлений в малом круге и легочной гипертензией. Объективными признаками служат акроцианоз, «митральный румянец», аускультативный феномен «кошачьего мурлыканья» над верхушкой сердца. Для митрально-аортального порока типично смещение верхушечного толчка влево и вниз, что несвойственно изолированному поражению митрального клапана.
В случае преобладании в структуре митрально-аортального порока аортального стеноза развивается быстрая утомляемость, мышечная слабость, ощущения сердцебиений, приступы стенокардии и сердечной астмы. Митрально-аортальный порок с преобладанием аортальной недостаточности протекает с головокружениями, приступами головных болей, преходящими нарушениями зрения, артериальной гипотонией, обмороками. Доминирование в клинике митрально-аортального порока недостаточности митрального клапана выражается развитием одышки, сердцебиения, мерцательной аритмии, ангинозных болей, кашля с кровохарканьем, акроцианоза и т. д.
Диагностика и лечение митрально-аортального порока
Диагностика и лечение митрально-аортального порока осуществляется при согласованном взаимодействии кардиолога, кардиохирурга и ревматолога. Диагноз митрально-аортального порока ставится на основании выявления признаков каждого порока в отдельности. С этой целью проводится тщательное физикальное обследование (аускультация, перкуссия сердца) и комплексная инструментальная диагностика, включающая электрокардиографию, фонокардиографию, рентгенографию грудной клетки, ЭхоКГ, левую вентрикулографию, зондирование полостей сердца, коронарографию и др.
Консервативная терапия в отношении митрально-аортального порока малоэффективна. Лечебно-профилактические мероприятия проводятся до и после операции, а также больным, не подлежащим хирургическому лечению, с целью предупреждения или уменьшения декомпенсации кровообращения, предупреждения возможных осложнений. При митрально-аортальном пороке необходима правильная организация физической активности и трудовой деятельности, лечение интеркуррентных заболеваний.
Медикаментозная терапия митрально-аортального порока включает назначение сердечных гликозидов, антиаритмических средств, диуретиков, антикоагулянтов, антагонистов кальция, периферических вазодилататоров, ЛФК, кислородной терапии.
Вопрос о хирургическом лечении митрально-аортального порока решается, исходя из индивидуальных показателей гемодинамики и степени органического поражения клапанов. При митрально-аортальном пороке могут выполняться различные типы и сочетания хирургических вмешательств: протезирование аортального и/или митрального клапана (многоклапанное протезирование); протезирование одного клапана в сочетании с клапаносохраняющей коррекцией другого; пластика аортального клапана и пластика митрального клапана; закрытая или открытая комиссуротомия (вальвулотомия) и др.
Поскольку аортальным порокам часто сопутствует нарушение проходимости венечных артерий, грозящее развитием инфаркта миокарда, в некоторых случаях одновременно выполняется аортокоронарное шунтирование стенозированных артерий.
Прогноз митрально-аортального порока
Наилучших результатов по коррекции митрально-аортального порока удается достичь при раннем проведении операции и отсутствии тяжелых дистрофических изменений миокарда. При митрально-аортальных пороках ревматической этиологии пациенты должны пожизненно наблюдаться ревматологом и получать превентивную противоревматическую терапию. Больным с искусственными клапанами сердца показан прием антикоагулянтов непрямого действия под контролем протромбинового индекса крови.
Течение митрально-аортального порока зависит от степени выраженности клапанного поражения и скорости развития недостаточность кровообращения. Нередко пациенты с сочетанным пороком доживают до пожилого возраста и погибают от присоединившегося атеросклероза коронарных артерий.
Источник
