История болезни по боковой кисте шеи
Îáùàÿ õàðàêòåðèñòèêà è îñíîâíûå ïðè÷èíû âîçíèêíîâåíèÿ áîêîâîé êèñòû øåè. Ýòèîëîãèÿ è ïàòîãåíåç äàííîãî çàáîëåâàíèÿ, ïîðÿäîê ïîñòàíîâêè äèôôåðåíöèàëüíîãî è îêîí÷àòåëüíîãî äèàãíîçà, ôîðìèðîâàíèå ñõåìû ëå÷åíèÿ è îöåíêà åãî ïðàêòè÷åñêèõ ðåçóëüòàòîâ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðàçìåùåíî íà https://www.allbest.ru/
Èñòîðèÿ áîëåçíè
Îñíîâíîé êëèíè÷åñêèé äèàãíîç: áîêîâàÿ êèñòà øåè ñëåâà
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: ãèïåðòèðåîç
Æàëîáû
Íà íàëè÷èå ïðèïóõëîñòè íà áîêîâîé ïîâåðõíîñòè øåè ñëåâà. ïðèïóõëîñòü óâåëè÷èâàëàñü ìåäëåííî.
Çàòðóäíåíèå ïðè ïîâîðîòå ãîëîâû âëåâî.
Îáúåêòèâíûõ äàííûõ:  ëåâîé âåðõíåé òðåòè øåè èìååòñÿ îáðàçîâàíèå ñ ÷åòêèìè ãðàíèöàìè ïëîòíî-ýëàñòè÷åñêîé êîíñèñòåíöèè, ñ òêàíÿìè íå ñïàÿííîå, ðàçìåðû 2,5 õ 2,5 ñì.
Ïëàí îáñëåäîâàíèÿ áîëüíîãî
Îáùèé àíàëèç êðîâè.
Àíàëèç êðîâè íà ÂÈ×, RW.
Îáùèé àíàëèç ìî÷è.
Ïóíêöèÿ îáðàçîâàíèÿ.
Ðåàêöèÿ íà ÂÈ×, ñèôèëèñ, ãåïàòèò — îòðèöàòåëüíàÿ
2. Îáùèé àíàëèç êðîâè â ïðåäåëàõ íîðìû
Hb — 120
Ýðèòðîöèòû — 4,0
Òðîìáîöèòû — 300
Ëåéêîöèòû — 4,6
Ïàëî÷êîÿäåðíûå — 1
Ñåãìåíòîÿäåðíûå — 48
Ýîçèíîôèëû — 3
Ëèìôîöèòû — 20
Ìîíîöèòû — 5
ÑÎÝ — 3
3. Îáùèé àíàëèç ìî÷è
öâåò ñâåòëî æåëòûé
ïðîçðà÷íîñòü íåïîëíàÿ
îòíîñèò. ïëîòíîñòü — 1,016
ðåàêöèÿ — ñë. ùåëî÷íàÿ
áåëîê — îòñóòñòâóåò
ãëþêîçà — îòñóòñòâóåò
Ýòèîëîãèÿ è ïàòîãåíåç çàáîëåâàíèÿ
Áîêîâàÿ êèñòàâîçíèêàåò â ñâÿçè ñ âíóòðèóòðîáíûì (äî ðîæäåíèÿ) íàðóøåíèåì çàêðûòèÿ ïðîòîêîâ âèëî÷êîâîé æåëåçû, êîòîðûå, íà÷èíàÿñü íà áîêîâîé ñòåíêå ãëîòêè, ïðîõîäÿò ÷åðåç âñþ øåþ è çàêàí÷èâàþòñÿ ó ãðóäèíû. Íåêîòîðûå àâòîðû ñ÷èòàþò, ÷òî áîêîâûå êèñòû ïðîèñõîäÿò èç îñòàòêîâ æàáåðíîé ùåëè (áðàõèîãåííûå êèñòû).
êèñòà øåÿ ëå÷åíèå çàáîëåâàíèå
Ïëàí ëå÷åíèÿ
Õèðóðãè÷åñêîå ëå÷åíèå
Àíòèáàêòåðèàëüíàÿ òåðàïèÿ.
Îïåðàöèÿ óäàëåíèÿ áîêîâîé êèñòû øåè 21.02.12
Ïîä îáùèì íàðêîçîì ïðîèçâåäåí ðàçðåç ïî ïåðåäíåìó êðàþ êèâàòåëüíîé ìûøöû íà 6 ñì, ïîñëîéíî êîæà, êëåò÷àòêà, platisma, âñêðûòî ôàñöèàëüíîå âëàãàëèùå êèâàòåëüíîé ìûøöû, ìûøöà îòâåäåíà íàçàä ÷àñòè÷íî òóïûì, ÷àñòè÷íî îñòðûì ïóòåì âûäåëåíà áîêîâàÿ êèñòà øåè, îòäåëåíà îò ðóáöîâûõ ñïàåê, óäàëåíà åäèíûì áëîêîì âìåñòå ñ ïîäëåæàùèìè ë/ó. Ãåìîñòàç ïî õîäó îïåðàöèè, ðàíà ïîñëîéíî óøèòà êåòãóòîì, ââåäåí ðåçèíîâûé âûïóñêíèê, ðàíà óøèòà âíóòðèêîæíûì øâîì «ïðîëåí 4,0», àñåïòè÷åñêàÿ äàâÿùàÿ ïîâÿçêà.
Ñèìïòîìàòè÷åñêàÿ òåðàïèÿ:
àíàëüãèí 250 ìã 3 ð/ñóò.
Äèìåäðîë 30 ìã 3 ð/ñóò.
Äíåâíèê
20.02
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Ñîí íå íàðóøåí.
Òåìïåðàòóðà 36.6
ÀÄ 120/78
Ïóëüñ 80
×ÄÄ 16
21.02
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Ñîí íå íàðóøåí. Íà ðàíó íàëîæåíà àñåïòè÷åñêàÿ ïîâÿçêà.
Òåìïåðàòóðà 36.6
ÀÄ 120/80
Ïóëüñ 85
×ÄÄ 16
22.02
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Ñîí íå íàðóøåí. Óòðîì ïðîâåäåíà ïåðåâÿçêà.
Òåìïåðàòóðà 36.5
ÀÄ 120/70
Ïóëüñ 75
×ÄÄ 16
23.02
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Ñîí íå íàðóøåí. Óòðîì ïðîâåäåíà ïåðåâÿçêà
Òåìïåðàòóðà 36.6
ÀÄ 120/78
Ïóëüñ 80
×ÄÄ 16
24.02
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Ñîí íå íàðóøåí. Íà ðàíå àñåïòè÷åñêàÿ ïîâÿçêà.
Òåìïåðàòóðà 36.6
ÀÄ 120/70
Ïóëüñ 73
×ÄÄ 16
25.02
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Ñîí íå íàðóøåí. Óòðîì ïðîâåäåíà ïåðåâÿçêà.
Òåìïåðàòóðà 36.6
ÀÄ 120/75
Ïóëüñ 75
×ÄÄ 16
27.02
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Ñîí íå íàðóøåí. Øâû ñíÿòû. Áîëüíàÿ âûïèñûâàåòñÿ äîìîé.
Òåìïåðàòóðà 36.6
ÀÄ 120/78
Ïóëüñ 80
×ÄÄ 16
Ýïèêðèç
êèñòà øåÿ ëå÷åíèå çàáîëåâàíèå
Êàøòàíîâà Èííà Íèêîëàåâíà 13.02.12 îáðàòèëàñü â Ãîñóäàðñòâåííóþ Íîâîñèáèðñêóþ Îáëàñòíóþ Êëèíè÷åñêóþ Áîëüíèöó ñ æàëîáàìè íà ïðèïóõëîñòü áîêîâîé ïîâåðõíîñòè øåè ñëåâà è çàòðóäíåííûì ïîâîðîòîì ãîëîâû âëåâî.
Âçÿòà íà êóðàöèþ 20.02.  îòäåëåíèè ïðîâåäåíû äèàãíîñòè÷åñêèå ìåðîïðèÿòèÿ: îáúåêòèâíîå èññëåäîâàíèå, êëèíè÷åñêèå àíàëèçû êðîâè è ìî÷è, ïóíêöèÿ îáðàçîâàíèÿ Íà îñíîâàíèè ïîëó÷åííûõ äàííûõ âûñòàâëåí êëèíè÷åñêèé äèàãíîç: áîêîâàÿ êèñòà øåè ñëåâà.
Ïðîâåäåíî ëå÷åíèå: 21.02. óäàëåíèå êèñòû ïîä îáùè íàðêîçîì.  îòäåëåíèè ïîëó÷àëà ñèìïòîìàòè÷åñêóþ òåðàïèþ (àíàëüãèí 250 ìã 3 ð/ñóò., äèìåäðîë 30 ìã 3 ð/ñóò.)
Ïîñëåîïåðàöèîííûé ïåðèîä áåç îñîáåííîñòåé, ðàíà çàæèëà ïåðâè÷íî. Øâû ñíÿòû 27.02.12.
Áîëüíàÿ â óäîâëåòâîðèòåëüíîì ñîñòîÿíèè âûïèñûâàåòñÿ äîìîé. Ê òðóäó 28.02.12.
Ðåêîìåíäîâàííî:
Íàáëþäåíèå ó õèðóðãà ïî ì-æ â òå÷åíèå 1 ãîäà
Äàííûå îáúåêòèâíîãî èññëåäîâàíèÿ
Îáùåå ñîñòîÿíèå: óäîâëåòâîðèòåëüíîå
Ïîëîæåíèå: àêòèâíîå
Òåëîñëîæåíèå: ïðàâèëüíîå. Ïèòàíèå óäîâëåòâîðèòåëüíîå. Ðîñò 154. Âåñ 86 êã. Òåìïåðàòóðà òåëà 36.5 ãðàäóñîâ Öåëüñèÿ.
Êîæà: òåëåñíîãî öâåòà â íîðìå, óìåðåííî âëàæíàÿ.
Ëèìôàòè÷åñêèå óçëû: íå èçìåíåíû, áåçáîëåçíåííû.
Ìûøöû: îáùåå ðàçâèòèå ìûøö óìåðåííîå, áîëåçíåííîñòü ïðè ïàëüïàöèè îòñóòñòâóåò.
Êîñòè: áåç ïàòîëîãè÷åñêèõ èçìåíåíèé
Îðãàíû êðîâîîáðàùåíèÿ: Âåðõó÷åøíûé òîë÷îê ïðè îñìîòðå îïðåäåëÿåòñÿ â V ìåæðåáåðüå, íà 1,5 ñì. êíóòðè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè. Øèðèíà ñîñóäèñòîãî ïó÷êà 5 ñì. Ãðàíèöû ñåðäöà â íîðìå, òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå.
Ïóëüñ: 78 óäàðîâ â ìèíóòó, ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ
Îðãàíû äûõàíèÿ: ôîðìà ãðóäíîé êëåòêè íîðìîñòåíè÷åñêàÿ, îáå ïîëîâèíû ñèììåòðè÷íûå. Òèï äûõàíèÿ ãðóäíîé, ãðóäíàÿ êëåòêà àêòèâíî ó÷àñòâóåò â àêòå äûõàíèÿ. ×ÄÄ 16 â ìèíóòó. Ðèòì äûõàíèÿ ïðàâèëüíûé. Õðèïîâ íåò. Ïðè àóñêóëüòàöèè ëåãêèõ ñ îáåèõ ñòîðîí âûñëóøèâàåòñÿ ôèçèîëîãè÷åñêîå âåçèêóëÿðíîå äûõàíèå, äîïîëíèòåëüíûõ äûõàòåëüíûõ øóìîâ íåò. Áðîíõîôîíèÿ ñ îáåèõ ñòîðîí íå èçìåíåíà.
Îðãàíû ïèùåâàðåíèÿ: æèâîò íå óâåëè÷åí, ïðàâèëüíîé ôîðìû è êîíôèãóðàöèè, ñèììåòðè÷íûé. Îáúåìíûõ îáðàçîâàíèé íå îïðåäåëÿåòñÿ. Ïðè ïîâåðõíîñòíîé ïàëüïàöèè æèâîò ìÿãêèé, áåçáîëåçíåííûé.
Ïå÷åíü: íå ïàëüïèðóåòñÿ
Æåë÷íûé ïóçûðü: íå ïàëüïèðóåòñÿ
Îðãàíû ìî÷åâûäåëåíèÿ: ïàëüïàöèÿ ïî÷åê áåçáîëåçíåííà
Íåðâíàÿ ñèñòåìà è îðãàíû ÷óâñòâ: Íàñòðîåíèå ðîâíîå. Ñîí íå íàðóøåí. Ðå÷ü ïðàâèëüíàÿ. Ïîõîäêà ïðÿìàÿ. Çðåíèå, ñëóõ, îáîíÿíèå â íîðìå
Äàííûå îáúåêòèâíîãî èññëåäîâàíèÿ ÷åëþñòíî-ëèöåâîé îáëàñòè è øåè
 ëåâîé âåðõíåé òðåòè øåè èìååòñÿ îáðàçîâàíèå ñ ÷åòêèìè ãðàíèöàìè ïëîòíîýëàñòè÷åñêîé êîíñèñòåíöèè, ñ òêàíÿìè íå ñïàÿííîå, ðàçìåðû 2,5 õ 2,5 ñì. Êîæà íàä îáðàçîâàíèåì íå èçìåíåíà.
Ñîñòîÿíèå ðåãèîíàðíûõ ëèìôàòè÷åñêèõ óçëîâ: íå èçìåíåíû
Îòêðûâàíèå ðòà: ñâîáîäíîå, äî 4,5 ñì ìåæäó ðåæóùèìè êðàÿìè âåðõíèõ è íèæíèõ ðåçöîâ, áåçáîëåçíåííîå.
Ãóáû: áëåäíî-ðîçîâîãî öâåòà. Öåëîñòíîñòü íå íàðóøåíà.
ßçûê: ôîðìà îáû÷íàÿ, ñðåäíåé âåëè÷èíû, âëàæíûé, áåëûé íàëåò íà ñïèíêå ÿçûêà.
Ñëèçèñòàÿ îáîëî÷êà ïîëîñòè ðòà: áëåäíî-ðîçîâîãî öâåòà, öåëîñòíîñòü íå íàðóøåíà.
Ñëþííûå æåëåçû: ïàëüïàöèÿ ñëþííûõ æåëåç áåçáîëåçíåííà. Ñåêðåò ïðîçðà÷íûé áåç âêëþ÷åíèé, óìåðåííîé âÿçêîñòè.
Çóáû: ïðèêóñ îðòîãíàòè÷åñêèé. 8 7 6 5 4 3 2 1/1 2 3 4 5 6 7 8
Ðå÷ü: îáû÷íàÿ
Çåâ: áëåäíî-ðîçîâîãî öâåòà. Ìèíäàëèíû íå âèäíû.
Äèôôåðåíöèàëüíûé äèàãíîç
áîêîâàÿ êèñòà øåè | îñòð. ãíîéíûé ëèìôàäåíèò | |
òåìïåðàòóðà òåëà | 36,4-36,6 | 37,5-38 |
êîæà íàä èíôèëüò- | íå ãèïåðåìèðîâàíà | ãèïåðåìèðîâàíà, ñïàèâàåòñÿ |
ðàòîì | íå ñïàÿíà. | ñ ëèìôàòè÷åñêèì óçëîì |
îòêðûâàíèå ðòà | íå îãðàíè÷åíî äî | îãðàíè÷åíî |
4,5 ñì. | ||
ãëîòàíèå | áåçáîëåçíåííîå | áîëåçíåííîå |
Êëèíè÷åñêèé äèàãíîç
Áîêîâàÿ êèñòà øåè ñëåâà
Íà îñíîâàíèè æàëîá: ïðèïóõëîñòü íà áîêîâîé ïîâåðõíîñòè øåè ñëåâà
Àíàìíåçà: â ìàðòå 2011 ã. Â ÍÈÈÒÎ íà ÓÇÈ îáíàðóæèëè êèñòó ñëåâà. Ó îòöà â 2006 ã. áîêîâàÿ êèñòà øåè ñëåâà
Îáúåêòèâíûõ äàííûõ:
 ëåâîé âåðõíåé òðåòè øåè èìååòñÿ îáðàçîâàíèå ñ ÷åòêèìè ãðàíèöàìè ïëîòíî-ýëàñòè÷åñêîé êîíñèñòåíöèè, ñ òêàíÿìè íå ñïàÿííîå, ðàçìåðû 2,5 õ 2,5 ñì. Êîæà íàä îáðàçîâàíèåì íå èçìåíåíà.
Äîïîëíèòåëüíûõ ìåòîäàõ èññëåäîâàíèÿ: ÎÀÊ, ÎÀÌ, ïóíêöèè.
Ñïèñîê ëèòåðàòóðû
1. Õèðóðãè÷åñêàÿ ñòîìàòîëîãèÿ Ò.Ã. Ðîáóñòîâà 2003 ã.
2. Çàáîëåâàíèÿ, ïîâðåæäåíèÿ è îïóõîëè ÷åëþñòíî-ëèöåâîé îáëàñòè
À.Ê. Èîðäàíèøâèëè
3. www.stomfak.ru
4. www.axi-med.ru
5. www.mmed.ru
Ðàçìåùåíî íà Allbest.ru
Источник
Æàëîáû áîëüíîãî ïðè ïîñòóïëåíèè â ëå÷åáíîå ó÷ðåæäåíèå. Àíàëèç ñîñòîÿíèÿ êîæíûõ ïîêðîâîâ, ñèñòåì îðãàíîâ äûõàíèÿ, êðîâîîáðàùåíèÿ è ïèùåâàðåíèÿ. Õèðóðãè÷åñêîå óäàëåíèå ñðåäèííîé êèñòû øåè. Ïàòîãèñòîëîãè÷åñêîå èññëåäîâàíèå ìàòåðèàëà. Óõîä ïîñëå îïåðàöèè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ìåäèöèíñêèé öåíòð
Ðåñïóáëèêàíñêîå Ãîñóäàðñòâåííîå Ïðåäïðèÿòèå íà ïðàâå õîçÿéñòâåííîãî âåäåíèÿ
«Ãîñóäàðñòâåííûé ìåäèöèíñêèé óíèâåðñèòåò ãîðîäà Ñåìåé»
Ìèíèñòåðñòâà Çäðàâîîõðàíåíèÿ Ðåñïóáëèêè Êàçàõñòàí
Îòäåëåíèå: ×ËÕ
Èñòîðèÿ áîëåçíè
ñðåäèííûé êèñòà øåÿ õèðóðãè÷åñêèé
Äàòà ðîæäåíèÿ: 31.07.1992 ã.ð.
Äàòà ïîñòóïëåíèÿ: 13.02.17ã.
Äàòà âûïèñêè: 21.02.17 ã.
Äèàãíîç: Ñðåäèííàÿ êèñòà øåè
Æàëîáû ïðè ïîñòóïëåíèè: íà íàëè÷èå îáðàçîâàíèå ïåðåäíåé ïîâåðõíîñòè øåè .
An.morbi: ñî ñëîâ ïàöèåíòà, áîëåí â òå÷åíèå 3-õ ìåñÿöåâ.  äåêàáðå ïîÿâèëîñü îáðàçîâàíèå â îáëàñòè øåè, êîòîðîå ïîñòåïåííî óâåëè÷èâàëîñü. Îáðàòèëñÿ ê òåðàïåâòó ïî ìåñòó æèòåëüñòâà, íàïðàâëåí â ÷åëþñòíî-ëèöåâîå îòäåëåíèå ÌÖ ã. Ñåìåé, ãäå â ïëàíîâîì ïîðÿäêå ãîñïèòàëèçèðîâàí.
An.vitae: áîëåçíü Áîòêèíà, òóáåðêóëåç è êîæíî-âåíåðè÷åñêèå çàáîëåâàíèÿ îòðèöàåò. Àëëåðãîàíàìíåç è íàñëåäñòâåííîñòü íå îòÿãîùåíû.
St praesens:
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå
Ñîçíàíèå: ÿñíîå.
Êîæíûå ïîêðîâû: îáû÷íîé îêðàñêè.
Ïîäêîæíàÿ æèðîâàÿ êëåò÷àòêà ðàçâèòà: õîðîøî.
Êîñòíî — ñóñòàâíàÿ è ìûøå÷íàÿ ñèñòåìà áåç âèäèìîé ïàòîëîãèè.
Ñèñòåìà îðãàíîâ äûõàíèÿ: äûõàíèå ñâîáîäíîå ÷åðåç íîñ.
Àóñêóëüòàòèâíî: íàä ëåãêèìè äûõàíèå âåçèêóëÿðíîå.
Ñèñòåìà îðãàíîâ êðîâîîáðàùåíèÿ:
Ðèòì ñåðäöà ïðàâèëüíûé, 76 óä â 1 ìèí. ÀÄ 120/80 ìì ðò. ñò.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ: ÿçûê ÷èñòûé.
Æèâîò îáû÷íîé ôîðìû.
Ïàëüïàòîðíî æèâîò ìÿãêèé áåçáîëåçíåííûé.
Äèóðåç â íîðìå
Ñòóë â íîðìå
Ñèìïòîì ïîêîëà÷èâàíèÿ îòðèöàòåëüíûé.
St.localis: Ëèöî ñèììåòðè÷íîå. Ïàëüïàòîðîíî íà ïåðåäíåé ïîâåðõíîñòè øåè îïðåäåëÿåòñÿ áåçáîëåçíåííîå, ïîäâèæíîå, ýëàñòè÷íîé êîíñèñòåíöèè îáðàçîâàíèå ðàçìåðîì 6*5 ñì, ñ ÷åòêèìè ãðàíèöàìè è ãëàäêîé ïîâåðõíîñòüþ. Êîæà íàä îáðàçîâàíèåì áåç ïðèçíàêîâ âîñïàëåíèÿ. Îòêðûâàíèå ðòà ñâîáîäíîå. Ïðèêóñ ôèêñèðîâàí. Çóáî÷åëþñòíàÿ ñèñòåìà áåç ïàòîëîãèè.
Íà îñíîâàíèè æàëîá, àíàìíåçà çàáîëåâàíèÿ è æèçíè, îáüåêòèâíûõ äàííûõ âûñòàâëåí ïðåäâàðèòåëüíûé äèàãíîç: Ñðåäèííàÿ êèñòà øåè.
14.02.2017ã 1030 — 1115÷àñ Îïåðàöèÿ óäàëåíèÿ îáðàçîâàíèÿ
Ïîä èíòóáàöèîííûì íàðêîçîì, ïðîèçâåäåí ðàçðåç íàä ïðèïóõëîñòüþ äëèíîé äî 8.0 ñì, ãåìîñòàç. Îñòðûì è òóïûì ïóòåì ïðîèçâåäåíî îòñëîåíèå òêàíè è îáíàðóæåíà êàïñóëà êèñòû ñåðîãî öâåòà. Ðàíà ðàñøèðåíà, öèñòîýêòîìèÿ. Ðàíà ïðîìûòà 3% ðàñòâîðîì Í2Î2, øâû èç êåòãóòà è ìîíîíèòè, ãåìîñòàç. Ïîâÿçêà ñïèðòîâàÿ. Îïåðàöèÿ ïðîøëà áåç îñëîæíåíèé. Ìàòåðèàë íàïðàâëåí íà ïàòîãèñòîëîãè÷åñêîå èññëåäîâàíèå.
Íàçíà÷åíî:
1.Îïåðàöèÿ óäàëåíèÿ îáðàçîâàíèÿ ïîä îáùèì îáåçáîëèâàíèåì.
2.Öåôîçàëèí 1.0*2 ðàçà â äåíü, â/ì.
3. Ðàñòâîð Àíàëüãèíà 50%- 2.0 + ð-ð Äèìåäðîëà 1%-1.0, ïðè áîëÿõ, â/ì ¹ 3.
4. Ëèíåêñ ïî 1 òàá*3 ðàçà â äåíü, âíóòðü.
5. Åæåäíåâíûå ïåðåâÿçêè, íàáëþäåíèå â äèíàìèêå.
6. Óõîä çà êîæåé ëèöà.
Îáñëåäîâàíèå:
Íâs Ag îò 23.10.14ã. — îòðèöàòåëüíî
ÓÇÈ èññëåäîâàíèÿ îò 07.02.17ã — îáðàçîâàíèå â îáëàñòè øåè.
ÎÀÌ îò 09.02.17ã. îòí. ïëîò.- ì/ì, áåëîê — íåò
ÎÀÊ îò 09.02.17ã. — Íâ-169 ã/ë, Ýð-5.1, Ë-7,3, ñ-77,ì-7,ë-15,ÑÎÝ -2ìì/÷.
ÁÕÀÊ îò 09.02.17 ã. îá. áåëîê-61,7, ìî÷åâèíà-6,2, ãëþêîçà-5.0, ÀëàÒ-0,08, ÀñàÒ-0,28, îá áèë-15.06
Êàë íà ÿ/ã- îò 09.02.17 ã. íå íàéäåí
Êðîâü íà RW îò 09.02.17 ã. — îòðèöàòåëüíî
Ãðóïïà êðîâè îò 09.02.17 ã. Î(I) Rh+
ÔËÃ 09.02.17 æ- áåç ïàòîëîãèè
ÝÊà îò 10.02.17 ã- Çàêëþ÷åíèå: Ðèòì ñèíóñîâûé. ÝÎÑ- ãîðèçîíòàëüíîå ïîëîæåíèå, ïðèçíàêè ãèïåðòðîôèè ëåâîãî æåëóäî÷êà.
Êðîâü íà Àíòèòåëà ê Âè÷ îò 10.02.17 ã.- îòðèöàòåëüíî
Êîàãóîëîãðàììà îò 09.02.17 ã. ÌÍÎ — 1,44, ÏÎ — 1,42, ÏÂ — 20,0, Ôèáðèíîãåí-2.61, ÀÏÒÂ-32,5, òðîìáèíîâîå âðåìÿ-17,2, ÐÔÌÊ- 4.0.
Öèòîëîãèÿ ¹ 3125 îò 15.02.17ã — Ñòåíêà êèñòîçíîãî îáðàçîâàíèÿ áåç ýïèòåëèàëüíîé âûñòèëêè, ïðåäñòàâëåííàÿ ôèáðîçíî-æèðîâîé òêàíüþ ñî ñêëåðîçîì è ãèàëèíîçîì, âûðàæåííàÿ ëèìôî-ëåéêîöèòàðíàÿ èíôèëüòðàöèÿ, ãðàíóëÿöèîííàÿ òêàíü, î÷àãîâûå êðîâîèçëèÿíèÿ.
Îñìîòðåí òåðàïåâòîì 13.02.2017ã. Ds: Çäîðîâ.
ÎÀÌ îò 17.02.17ã. îòí. ïëîò.-1025, áåëîê- íåò
ÎÀÊ îò 17.02.17ã. — Íâ-139 ã/ë, Ýð-4.7, Ë-8,3, ñ-68, ý-3, ì-7, ë-22,ÑÎÝ -2ìì/÷.
 äåíü âûïèñêè îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ëèöî ñèììåòðè÷íîå. Êîæà ëèöà îáû÷íîé îêðàñêè. Çàæèâëåíèå ðàíû ïåðâè÷íûì íàòÿæåíèåì. Âûïèñàí ñ âûçäîðîâëåíèåì. Ñ âûïèñêîé ñîãëàñåí.
Ðåêîìåíäîâàíî:
1. Íàáëþäåíèå ó òåðàïåâòà â ÖÐÁ ïî ìåñòó æèòåëüñòâà.
2. Îñìîòð ÷åëþñòíî-ëèöåâîãî õèðóðãà ã. Ñåìåé ÷åðåç ìåñÿö.
3. Èçáåãàòü ïåðåîõëàæäåíèé.
4. Ïîëíîöåííîå ïèòàíèå.
Çàâ. îòäåëåíèåì: Áîëåíáàåâ. À. Ê.
Ëå÷àùèé âðà÷: Ñàäâîêàñîâà Ë.Ì.
Âûïèñêó ïîëó÷èë: 22.02.17 ã â 1400 ÷.
Ðàçìåùåíî íà Allbest.ru
Источник
Содержание:
Причины развития боковой кисты шеи
 Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова «kystis»- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова «kystis»- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Уже начиная с четвертой недели беременности происходит формирование у зародыша жаберного аппарата, состоящего из 5-и пар полостей или «жаберных карманов», жаберных щелей и соединяющих их дуг, участвующих в развитии и формировании структур головы и шеи ребенка. При нормальном анатомическом развитии плода жаберные карманы постепенно зарастают, но в некоторых случаях, они сохраняются и образуют различные виды кист (боковая, срединная).
Признаки и симптомы боковой кисты шеи
Боковая киста шеи представляет собой безболезненное образование округлой формы с четкими границами, имеющее плотную и эластичную консистенцию, которая располагается в области так называемого «сонного треугольника шеи». Как правило, кожа над боковой кистой достаточна подвижна и не имеет изменения цвета кожного покрова. Клиническая практика показывает, что боковые кисты могут достигать значительных размеров, что и приводит к сдавливанию в области гортани, трахеи и вызывает не только дисфагию, нарушение дыхательной функции, но и расстройство речи человека. Обычно наличие боковой кисты шеи не представляет опасности здоровью, но тем не менее, вследствие скрытой формы заболевания, шейная киста может развиться в злокачественную опухоль.
Раннюю стадию развития шейной кисты обнаружить бывает крайне сложно. Это связано с тем, что существует довольно много других болезней, имеющих сходную симптоматику. Однако существуют параметры симптомов наличия боковой кисты шеи, проявляющиеся вследствие различных инфекционных воспалительных процессов или травматизации :
— появление небольшой по размерам припухлости в области сонной артерии;
— нарушение глотательного процесса пищи;
— болевые ощущения вследствие давления на сосудисто-нервный пучок;
— ощущение эластичного, безболезненного новообразования подвижного характера при пальпации;
— увеличение лимфатических узлов на шее;
— смещение гортани;
— нарушение дыхания и дикции, наличие стридора ( свистящего звука при дыхании);
— нагноение с образование абсцесса в случае инфицирования кисты.
Диагностика боковой кисты шеи
 Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Как правило, диагностику боковой кисты шеи выполняют при наличии у пациента осложнения, при котором уже наблюдаются заметное увеличение кисты в размерах, флегмона или характерный абсцесс. Очень важно при проведении диагноза кисты шеи исключить другие заболевания в области шеи, имеющие подобные проявления и сходные симптомы. Бранхиогенная киста может дифференцироваться со следующими заболеваниями шеи : липома шеи, лимфосаркома, лимфангиома, тератома шеи, лимфаденит, включая неспецифическую туберкулезную форму, опухоль гломуса ( блуждающий нерв), бранхиогенная карцинома, метастазы при онкологии щитовидной железы.
Диагностика боковой кисты шеи состоит из следующих этапов:
— полный сбор анамнеза болезни, включая наследственный фактор;
— внешний осмотр с пальпацией области шеи и лимфоузлов;
— компьютерная томография шеи с контрастированием для уточнения размеров опухоли, ее локализации, вида свища, содержимого полости;
— УЗИ шеи;
— пункция кисты ( по показаниям);
— фистулограмма или окрашивание свищевого хода.
Лечение боковой кисты шеи
 Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
Особенности развития шейной кисты и лечения в детском возрасте
Боковые кисты шеи у новорожденных и детей младшего возраста протекают в латентной форме и не выражаются клинической симптоматикой до тех пор, пока не появляется провоцирующий фактор – травматизация ребенка, появление респираторной инфекции или других воспалительных процессов. Иногда таким фактором может стать и гормональная перестройка организма.
Клиническая практика показывает, что у детей формированию боковой кисты всегда предшествуют ОРЗ, грипп и другие заболевания верхних дыхательных путей. Прослеживается связь опухоли с лимфатическими путями, при которых происходит проникновение микробов патогенного характера во внутреннюю полость кистозного образования, которые вызывают нагноение.
В детском возрасте хирургическое лечение боковой кисты проводят от трех лет вне стадии обострения. Но в случае серьезных осложнений, ведущих к угрозе жизни, хирургическое вмешательство показано и в раннем возрасте ребенка.
Прогноз лечения боковой кисты шеи
Прогноз боковой кисты шеи зависит от следующих факторов:
— общее состояние здоровья пациента;
— возраст;
— размер кисты и ее локализация по отношению к важным органам, крупным сосудам;
— длительность развития кисты;
— формы кисты – воспаление, нагноение;
— содержание полости – гной или экссудат;
— вид фистулы;
— наличие или отсутствие хронических заболеваний.
В целом прогноз от лечения боковой кисты шеи можно считать благоприятным. Риск перерождения боковой кисты в злокачественную форму крайне мал.
Существует ли профилактика бранхиогенной шейной кисты?
К сожалению, не существует профилактических мер по предупреждению развития данного заболевания в связи с ее характером аномального внутриутробного зарождения. Скорее всего это вопрос для генетиков, занимающихся проблемами этиологии и патогенеза врожденных аномалий эмбрионального развития. Но, если все-таки боковая киста определена, то малышам рекомендовано динамическое наблюдение до трех лет с периодическими осмотрами раз в 3-и месяца. Дети должны проходить регулярную диспансеризацию с обязательным осмотром ЛОР-врача, который сможет контролировать развитие опухоли и исключить различные риски и осложнения.
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
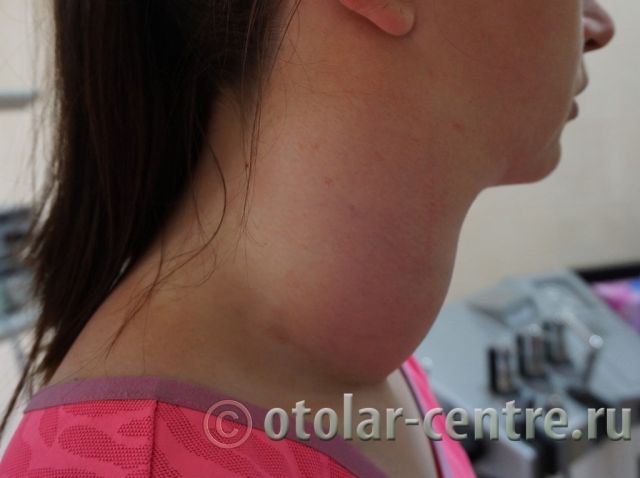
Пациентка М., 26 лет, 20.06.2016 года обратилась за медицинской помощью к специалистам отделения заболеваний гортани ФГБУ НМИЦО ФМБА России с жалобой на наличие образования на шеи справа. Со слов пациентки образование появилось в сентябре 2015 года, был отмечен постепенный рост. После проведения МРТ исследования и УЗИ шеи выставлен диагноз «боковая киста шеи». Справа на боковой поверхности шеи визуализируется контуры кисты от сосцевидного отростка височной кости до ключицы, при пальпации плотная, поверхность гладкая.
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
Размер удаленной опухоли: 20 см на 6 см
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Выписана 29.06.2016 года с улучшением.
Источник
