Эпифизарная медиальная дисплазия болезнь эрлахера блаунта
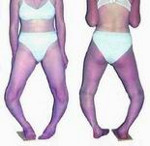
Болезнь Блаунта – это заболевание, при котором большеберцовая кость искривляется в верхней части, вследствие чего развивается варусная (О-образная) деформация большеберцовой кости. В отдельных случаях наблюдается вальгусная (Х-образная) деформация. Причина развития заболевания – поражение эпифизарного хряща в области мыщелков большеберцовой кости. Обычно страдает внутренний мыщелок, реже наружный. Болезнь развивается либо в 2-3 года, либо возрасте старше 6 лет. Проявляется видимой деформацией верхней трети голени. Диагноз выставляется на основании клинических и рентгенологических признаков. Лечение в большинстве случаев хирургическое.
Общие сведения
Болезнь Блаунта (болезнь Эрлахера-Блаунта-Биезиня, синдром Барбера, деформирующий остеохондроз большеберцовой кости, деформирующий эпифизит большеберцовой кости) – деформация верхней трети голени, обусловленная поражением эпифизарного хряща большеберцовой кости. Мнения относительно распространенности заболевания различаются. В большинстве медицинских руководств эту патологию относят к числу редко встречающихся, однако некоторые специалисты в области травматологии и ортопедии полагают, что легкие формы заболевания часто не диагностируются или рассматриваются, как рахитоподобные деформации. Девочки страдают чаще мальчиков.

Болезнь Блаунта
Причины
Причины возникновения болезни Блаунта окончательно не установлены. Предполагается, что нарушение развития эпифизарного хряща обусловлено локальной остеохондропатией или хондродисплазией. Заболевание может сочетаться с другими врожденными аномалиями развития, не исключен семейный характер наследования. Предрасполагающими факторами считаются избыточная масса тела, раннее начало ходьбы и нарушения эндокринного баланса. Пусковым моментом является перегрузка неподготовленной костно-мышечной системы в сочетании с определенным анатомическим вариантом строения нижней конечности.
Патогенез
Варусная установка голени становится причиной перегрузки внутреннего или наружного мыщелка большеберцовой кости, вследствие чего эпифизарная зона расширяется, скашивается, смещается внутрь и книзу. Из-за неравномерного распределения нагрузки повышенному давлению подвергаются не только кости, но и мягкие ткани, что приводит к возникновению нейродистрофических расстройств. В результате функция конечности еще больше нарушается, патологические изменения в эпифизе усугубляются. Процесс окостенения нарушается, хрящевые клетки либо превращаются в костную ткань медленнее, чем в норме, либо трансформируются в неполноценную кость, неспособную выдерживать обычные нагрузки. Мыщелок растет под углом, в области метафиза появляется клювовидный выступ, а ниже формируется искривление. В нижних отделах голень остается практически прямой, стопа ротируется кнутри.
Классификация
Выделяют две формы болезни Блаунта:
- Инфантильная. Первые признаки болезни появляются в возрасте 2-3 года. Характерно симметричное поражение обеих голеней.
- Подростковая. Симптомы заболевания возникают в возрасте старше 6 лет. Обычно поражается одна голень.
С учетом вида деформации различают:
- Варусное искривление голеней (О-образные ноги). Возникает в большинстве случаев.
- Вальгусное искривление голеней (Х-образные ноги). Выявляется редко.
С учетом степени деформации выделяют четыре варианта болезни Блаунта:
- Потенциальная. Угол искривления не превышает 15 градусов, выявляется краевой склероз (обычно с внутренней стороны, реже – с наружной) в верхней части большеберцовой кости.
- Умеренно выраженная. Угол искривления 15-30 градусов, определяются деструкция и фрагментация проксимального эпифиза большеберцовой кости.
- Прогрессирующая. Выявляется обширная фрагментация и расширение проксимального эпифиза в средней части.
- Быстро прогрессирующая. Ростковая зона в медиальном отделе закрывается, возникает костный мостик между метафизом и эпифизом.
Симптомы болезни Блаунта
Признаки патологии обычно появляются в возрасте 2-3 года. Первым проявлением становится искривление голеней, связанное с началом ходьбы. В последующем деформация конечностей постепенно увеличивается. Ребенок быстро утомляется, возникает хромота. Характерна неуклюжая «утиная» походка, обусловленная как непосредственно искривлением голеней, так и разболтанностью связок коленного сустава. При двустороннем поражении через некоторое время становится заметной диспропорция в длине верхних и нижних конечностей – ноги относительно укорочены вследствие искривления, поэтому руки выглядят неестественно длинными. В отдельных случаях пальцы рук могут достигать коленных суставов.
Пациенты имеют рост ниже возрастной нормы из-за относительного укорочения нижних конечностей. При внешнем осмотре выявляется штыкообразное искривление голеней в верхнем отделе в сочетании с прямыми диафизами. В верхних отделах большеберцовой кости обнаруживается клювовидный выступ. Головка малоберцовой кости выстоит. Голени ротированы кнутри, степень ротации может колебаться в широких пределах (от 20 до 85 градусов). Определяется также плоскостопие, атрофия и снижение тонуса мышц голени.
Диагностика
Диагноз болезнь Блаунта выставляется на основании характерной клинической и рентгенологической картины. На рентгенографии коленных суставов выявляются следующие изменения:
- Большеберцовая кость искривлена в верхней части метафиза или практически на границе метафиза и эпифиза. Кость в области искривления выступает в виде клюва.
- Суставная поверхность большеберцовой кости имеет равномерно вогнутую форму и скошена под углом. Высота внутреннего отдела эпифиза в 2-3 раза меньше нормы. Часто определяются признаки повышенной минерализации, иногда наблюдается краевая фрагментация.
- Зона роста с внутренней стороны расширена, костно-замыкательные пластинки имеют нечеткие контуры. У детей старшего возраста может выявляться преждевременное закрытие ростковых зон.
- Кортикальный слой по внутренней поверхности большеберцовой кости утолщен.
- Из-за скручивания голени тени малоберцовой и большеберцовой кости на снимке наслаиваются друг на друга.
Дифференциальная диагностика обычно не требуется. Для детального исследования состояния костной и хрящевой ткани в верхних отделах большеберцовой кости может быть назначена КТ коленного сустава, для оценки состояния мягкотканных структур – МРТ коленного сустава.
Лечение болезни Блаунта
Все пациенты с подозрением на данное заболевание, даже при минимальном искривлении голени, должны постоянно наблюдаться у детского ортопеда. При незначительных деформациях (потенциальная степень) назначают массаж и комплекс ЛФК, включающий в себя корригирующие упражнения и обучение корригирующим позам. Ребенка направляют на ГБО-терапию, парафин и грязевые аппликации. При необходимости проводят стимуляцию мышц с использованием специальных препаратов. Пациентам с плоскостопием рекомендуют носить ортопедическую обувь и выполнять специальные упражнения.
Умеренное и выраженное отклонение большеберцовой кости при болезни Блаунта может стать причиной развития деформирующего артроза, поэтому при выявлении подобных деформаций проводится ранняя профилактика. В младшем возрасте используются этапные гипсовые повязки и специальные ортопедические изделия в сочетании с общеукрепляющей терапией и УФ-облучением. Если деформация не была устранена по достижении 5-6-летнего возраста, ребенка направляют в отделение ортопедии для хирургического устранения деформации.
Наиболее эффективной методикой является наложение аппарата Илизарова в сочетании с корригирующей высокой остеотомией большеберцовой кости. В ряде случаев дополнительно выполняют низкую остеотомию малоберцовой кости. Иногда между фрагментами кости после остеотомии устанавливают костные аллотрансплантаты. При выраженной нестабильности коленного сустава одновременно проводят пластику связок.
Прогноз и профилактика
Прогноз при болезни Блаунта зависит от выраженности деформации, степени поражения ростковой пластинки, своевременного начала лечения и сроков проведения оперативных вмешательств. Первичная профилактика отсутствует из-за неясности причин развития патологии. Вторичные профилактические мероприятия предусматривают раннее обращение к специалисту при выявлении признаков заболевания у ребенка.
Источник
Сб, 26/02/2011 — 04:55
#1
![]()
Не на сайте
Был на сайте: 1 год 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54888
Впервые в 1922 году австрийский ортопед Эрлахер описал клинические и рентгенологические проявления неизвестного до тех пор заболевания, характеризующегося варусной деформацией большеберцовой кости в области медиального мыщелка. Позднее подробное описание болезни дал Блаунт в 1930 году на анализе 23 больных, включая 13 собственных наблюдений. Автор на основании гистологических исследований назвал заболевание «деформирующий остеохондроз большеберцовой кости», подчеркнув его невоспалительную природу. Болезнь Эрлахера-Блаунта не является редкой, однако до сих пор взгляды на ее происхождение противоречивы. По мнению одних ученых (Биезинь А. П., Никифорова Е. К. и др.), варусная деформация большеберцовой кости возникает в результате субэпифизарной формы остеохон-дропатии внутреннего мыщелка. По мнению других (Волков М. В., Рейнберг С. А., Якобсон и др.), заболевание связано с хондродисплазией медиального мыщелка большеберцовой кости и асимметричным торможением функции эпифизарного росткового хряща. В подтверждение приводятся наблюдения, где болезнь Эрлахера-Блаунта сочеталась с другими врожденными пороками развития. Предрасполагающим моментом может быть раннее начало ходьбы, излишняя масса тела, эндокринные нарушения. В этиологии заболевания не исключается семейно-наследственный характер. В своей практике мы наблюдали три семьи, где болезнь прослеживалась в трех поколениях. В патогенезе болезни Эрлахера-Блаунта пусковым моментом можно считать перегрузку статически не подготовленной опорно-двигательной системы ребенка. Анатомические варианты строения нижней конечности обусловливают ее варусную установку в течение 1-2 лет жизни. В связи с этим ранняя и нередко повышенная нагрузка приводит к механической перегрузке внутреннего мыщелка большеберцовой кости. Действующие статико-динамические силы способствуют смещению развивающегося проксимального эпифиза большеберцовой кости книзу и кнутри. Костные трабекулы внутреннего участка метафиза компенсаторно изгибаются в медиальном направлении, соответственно давлению. Эпифизарная линия также меняет свое горизонтальное расположение, смещается книзу и расширяется с внутренней стороны. Неравномерно распределяющаяся на коленный сустав осевая нагрузка не сводится к чисто механическому воздействию только на кость. Сдавлению подвергаются и мягкие ткани, окружаюшие ее. В результате продолжительного напряжения на участке наибольшей нагрузки возникают биологические сдвиги типа нейродист-рофизических расстройств. При таких неблагоприятных условиях функция конечности качественно изменяется, что выражается в торможении роста этой зоны, в нарушении процессов оссификации. Появляются участки перестройки костной ткани. Трансформация хрящевых клеток в костную ткань замедляется или извращается. Рост и развитие внутреннего мыщелка большеберцовой кости идет не продольно ее оси, а под углом и в медиальную сторону, что проявляется образованием клювовидного выступа метафиза. Вследствие этого внутренняя сторона диафиза большеберцовой кости становится ниже, чем наружная. Развивается угловой изгиб ее на уровне проксимального метафиза. Параллельно варусной деформации большеберцовой кости возникает элемент торсии, очень заметный в нижней трети конечности. Это создает ротационную установку стопы. Торсия является следствием нарушения равновесия функции проксимальных ростковых зон костей голени: при торможении роста большеберцовой кости продолжается нормальный рост малоберцовой, которая, удлиняясь, постепенно оттесняет стопу кнутри, скручивая голень. Клиника. Заболеванию болезнью Эрлахера-Блаунта наиболее подвержены дети в возрасте от 1 до 3 лет. Варусная деформация большеберцовой кости в более старшем возрасте встречается реже, или это последствие дегенеративно-дистрофического процесса. Чаше болезнь возникает у девочек. Причем у большинства больных наблюдается двусторонний характер деформации. Ранним клиническим признаком проявления болезни является варус голени, связанный с началом ходьбы. Постепенно с увеличением нагрузки на конечности увеличивается деформация, что приводит к хромоте и быстрой утомляемости. При двустороннем искривлении ног походка становится неуклюжей, «утиной», чему способствует не столько сама деформация, сколько растяжение связок коленного сустава. При одностороннем поражении хромота может возникнуть и от функционального укорочения конечности. При выраженной степени двусторонней деформации обращает на себя внимание диспропорция соотношений между длиной верхних и нижних конечностей. В связи с относительным укорочением ног из-за искривления руки кажутся неестественно длинными, нередко пальцы рук достигают коленных суставов.
Искривление голеней имеет штыкообразный вид и определяется сразу же под коленным суставом. Вершина искривления обращена кнаружи. На уровне верхнего метафиза большеберцовой кости у всех больных определяется клювовидный выступ. Рано появляется выстояние головки мало-берцовой кости. Диафизы обеих костей голени всегда остаются прямыми. Обязательным и постоянным симптомом заболевания является внутренняя ротация голеней и часто рекурвация. Степень внутренней ротации может колебаться от 20 до 85°. По величине варусного искривления деформации голени могут быть разделены на три степени. К заболеваниям легкой степени относятся искривления во фронтальной плоскости с углом вируса от 5 до 13>, межмыщелковым расстоянием в 2-5 см. При заболевании средней степени величина угла вируса составляет 15-30°, а межмыщелковое расстояние равно 10-12 см. Тяжелые степени деформации характеризуются варусным углом от 30 до 55° и межмыщелковым расстоянием до 19-21 т. Из сопутствующих изменений при болезни Эрлахера-Блаунта выявляются понижение тонуса и атрофия мыши голеней. Почти у всех пациентов отмечается плоскостопие. Вил больных характерен (рис. 56). Они низкорослы из-за потери анатомической длины больше-берцовых костей, с более или менее выраженной варусной деформацией ног. Поэтому диагностика заболевания несложна. Рентгенологическая картина болезни Эрлахера-Блаунта довольно типична и представлена следующими признаками. 1. Отмечается искривление большеберцовой кости на уровне проксимального отдела метафиза, часто вблизи границы с эпифизом, что определяется в виде клювовидного костного выступа. 2. Деформация эпифиза — постоянный рентгенологический признак заболевания. Во всех случаях внутренняя часть суставной поверхности его располагается косо под углом 30-45° в дистальном направлении; она всегда деформирована — равномерно вогнута, нередко повышенно минерализована. Внутренний отдел эпифиза часто уменьшен по высоте почти в 2-3 раза. Возможна краевая фрагментация. 3. Как правило, с внутренней стороны сустава расширяется эпифизарная ростковая зона в виде раструба кости. Костно-замыкательные пластинки здесь нечеткие, расплывчатые. В последующем отмечается преждевременное закрытие хрящевых метафизарных зон роста. 4. Наблюдается компенсаторное утолщение кортикального слоя больше-берцовой кости по внутренней поверхности, с усилением внутрикостного рисунка. 5. Изменяется положение малоберцовой кости (наслаивается на больше-берцовую кость) из-за торсии голени.
Пт, 07/10/2011 — 01:18
#2
![]()
Не на сайте
Был на сайте: 1 год 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54888
Синонимы: деформирующий остеохондроз большеберцовой кости.
Болезнь Блаунта относится к группе локальных физарных дисплазий, которая связана с преждевременной оссификацией медиальной зоны роста проксимального конца большеберцовой кости. Болезнь нередко носит врожденный характер, о чем свидетельствуют случаи семейного поражения. Наиболее подвержены заболеванию дети в возрасте от 1 до 3 лет, чаще девочки.
Симптомы. При односторонней патологии обычно искривлена левая голень, причем на другой конечности может быть компенсаторное вальгусное искривление голени. В момент нагрузки и ходьбы варусная деформация пораженной конечности увеличивается в среднем на 1C-15°, что связано уже с разболтанностью наружных боковых связок коленного сустава. Боковая неустойчивость в коленном суставе более выражена у детей до 4-5-летнего возраста и зависит от тяжести деформации. Прогрессирование деформации совпадает с периодами роста детей. Степень варусного искривления колеблется от 8 до 50°, причем в случае двусторонней локализации искривление не бывает симметричным, слева деформация носит более тяжелый характер, чем справа. При искривлениях легкой степени угол варуса достигает 15°. При средней тяжести варус от 15 до 30°. К тяжелым относится варус от 30 до 54°. Варусное искривление во всех случаях сочетается с медиальной ротацией голени, величина которой иногда может доходить до 80°. При средних и тяжелых искривлениях с односторонним поражением и тяжелых несимметричных деформациях отмечается укорочение голени или несоответствие длины голеней от 0, 5 до 3 см. Постоянным симптомом заболевания является хромота, рекурвация колена, выступание головки малоберцовой кости, клювовидный выступ на уровне верхнего метафиза большеберцовой кости, диспропорция соотношений между длиной верхних и нижних конечностей, плоскостопие и атрофия мышц голени. Вследствие тяжелой варусной деформации может возникнуть подвывих надколенника и голени в боковую сторону (кнаружи).
Рентгенологическивыявляется ряд стадий этого заболевания:
I стадия — незначительное уменьшение высоты и ширины внутренней части эпифиза большеберцовой кости, нечеткость границ росткового хряща;
II стадия-расширение медиального отдела ростковой зоны;
III стадия — оссификация ростковой пластинки (ее медиальной части) с искривлением оси большеберцовой кости внутрь;
IV стадия — восстановление формы эпифиза, но ростковая зона. с медиальной стороны остается резко суженной.
Лечениеконсервативное, возможно при легких степенях болезни: ЛФК, массаж, этапные гипсовые повязки, ортопедические аппараты, разгрузка конечности, санаторное лечение. При тяжелой степени — хирургическое лечение: корригирующие остеотомии с последующей иммобилизацией гипсовой повязкой в течение 2-3 мес, затем ЛФК и снабжение больных ортопедическими аппаратами до полугода и более.
Прогноз благоприятный, однако при нарушении режима лечения нередко рецидивы деформации.
Сб, 23/03/2013 — 18:41
#3
![]()
Не на сайте
Был на сайте: 1 год 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54888
Источник
