Ошибки осложнения при лечении болезни пародонта

- Ошибки при выборе различных групп лекарственных препаратов (антисептики, антибиотики, ферменты, гормоны, склерозирующие и др.) при лечении дистрофически-воспалительных и воспалительных заболеваний пародонта.
Наиболее распространенной ошибкой при лечении пародонтита является бесплановое применение различных способов и методов, когда врач, не составив индивидуальный план, начинает «пробовать» то одно, то другое средство, но они оказываются неэффективными. В дальнейшем очень трудно бывает найти с таким больным контакт, а при лечении пародонтита влияние на психику имеет исключителньо важное значение. Психотерапия является одним из способов комплексного лечения.
Ряд ошибок при применении для лечения генерализованного пародонтита стимулирующих средств. Во-первых, биогенные стимуляторы имеют свои строгие показания, и их вводят в зависимости от характера патологического процесса в пародонтз и общего состояния больного. Во-вторых, при гнойно-воспалительной форме пародонтита стимуляторы в большей степени способствуют рассасыванию кости, чем ее созиданию. После проведения местной противовоспалительной терапии генерализованного пародонтита, сопровождающегося выраженным остеопорозом альвеолярных отростков, для стимуляции обменных процессов, особенно синтеза белка в организме, назначают анаболические стероиды — метандростенолон (неробол), ретаболил и анаболические нестероидные средства — калия оротат и др. Эти препараты положительно влияют на азотистый обмен, способствуют фиксации кальция в костях.
Проводя общее лечение больных с пародонитом, многие врачи незаслуженно забывают об иммунотерапии, обеспечивающей коррекцию иммунологических нарушений, возникающих при болезнях пародонта. К назначению иммунокорригирующих средств следует подходить индивидуально. Назначение иммунотерапии без учета общего состояния организма, уровня его защитно-приспособительных сил может привести к перенапряжению или срыву иммунокомпетентных механизмов, усугублению тяжести патологического процесса. Поэтому при иммунотерапии необходим клинический и лабораторный контроль.
- Ошибки при удалении местных раздражающих факторов (зубные отложения, пломбы и др.).
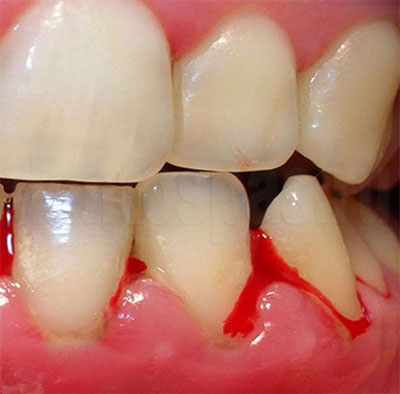
Наиболее частой ошибкой при лечении пародонтита является несоблюдение, а иногда и пренебрежение правилами снятия зубных отложений. Над- и поддесневые зубные отложения являются механическими,· биологическими (наличие микробов, их токсинов и ферментов) и химическими раздражителями для мягких и твердых тканей пародонта.
Самым первым мероприятием, с которого нужно начинать лечение пародонтита, является тщательное удаление зубных отложений. Однако при обследовании больных пародонтитом, которые направляются в стоматологическую поликлинику из различных стоматологических отделений и кабинетов, обнаружено, что у 90—96 % из них зубные отложения или вовсе не удалены, или удалены частично, хотя им проводилось лечение различными препаратами.
Нередко удаляют наддесневые отложения, а в глубине пародонтальных карманов поддесневые зубные отложения оставляют. Проведение при этом физиотерапевтических процедур и массажа десен приводит к тяжелым осложнениям.
- Ошибки при выборе форм и способов применения лекарственных препаратов (аппликации, инстилляции, ингаляции, повязки, физиотерапия).
При пародонтите нужно беречь ткани, а не разрушать их. Введение прижигающих средств в пародонтальные карманы без достаточных показаний лишает ткани регенеративных способностей, угнетает клеточный имму-нитет, пародонтальные карманы становятся глубже, а связочный аппарат зубов ослабляется.
- Ошибки при наложении лечебных пародонтальных повязок.
Ошибкой является наложение твердеющей повязки при обильном гнойном отделяемом из пародонтальных карманов и наличии абсцессов.
- Ошибки при проведении кюретажа, криокюретажа, вакуум-кюретажа.
Кюретаж.Является ошибкой, если перед кюретажем не проводят иммобилизацию подвижных зубов временными шинами, не устраняют травматическую окклюзию.
Кюретаж пародонтальных карманов начинают с группы зубов, расположенных во фронтальном участке нижней челюсти, затем — верхней и заканчивают в области моляров.
Вакуум-кюретаж. показан при глубине пародонтальных карманов 5—7 мм, образовании одиночных или множественных абсцессов. Предварительно проводят аппликационное обезболивание, а перед гингивотомией — инфильтрационную или проводниковую анестезию.
Врачи допускают ошибку при проведении вакуум-кюретажа, не соблюдая последовательность и этапность операции. При вакуум-кюретаже на первом этапе удаляют поддесневой зубной камень и разрушенный цемент с поверхности корня зуба. Заканчивают операцию полировкой обработанной поверхности.. На втором этапе проводят выскабливание разросшихся грануляций и тяжей эпителия с наружной стенки кармана (внутренней стенки десны, обращенной к корню зуба) с помощью кюретки и серповидных полых крючков. На третьем этапе обрабатывают дно пародонтального кармана и альвеолярный гребень. Грануляции со дна кармана удаляют острыми полыми насадками, альвеолярный край сглаживают фрезеподобными инструментами. Одновременно рану через тонкие трубки, подсоединенные к кюреткам, орошают микроцидом, растворами календулы, чистотела и др. После окончания операции в рану засыпают ферментный препарат н антибиотик.
Для криокюретажаиспользуют специальные криохирургические приборы, позволяющие производить криодеструкцию измененных тканей пародонтального кармана при температуре —60…—150 °С. Показаниями к криокюретажу при генерализованном пародонтите являются пародонтальные карманы глубиной 5—7 мм с обильным разрастанием грануляционной ткани и гноетечением, гиперплазия десневых сосочков, пародонтальные абсцессы.
- Ошибки при проведении избирательного пришлифовывания и создании скользящего прикуса.
Наиболее простым методом устранения травматической окклюзии является сошлифовка точек преждевременных контактов. Вначале сошлифовывают преждевременные контакты на нижних молярах, премолярах и верхних фронтальных зубах. В первую очередь их сошлифовывают при передней окклюзии, а затем при правой и левой боковых окклюзиях. При этом последовательно смещают нижнюю челюсть в положение передней правой или передней левой окклюзии, фиксируя возникающие при этом преждевременные контакты. Сошлифовывание производят карборундовыми или алмазными кругами. Шлифуют преимущественно внутренние (оральные) скаты верхних щечных бугров моляров, небные поверхности верхних резцов и клыков, внутренние скаты язычных бугров нижних моляров и премоляров, режущие края нижних резцов и клыков.
Пришлифовывание считается законченным при создании скользящего прикуса.
- Ошибки в выборе ортопедической конструкции.
- Ошибки при проведении временного шинирования (лигатурное, кольцевое, комбинированное, композитное и др.).
Следует считать грубейшей ошибкой, если при лечении генерализованного пародонтита врач не производит временного шинирования подвижных зубов. Временное шинирование необходимо при всех степенях патологического процесса в пародонте. Особенно целесообразно его применять при обострившемся течении заболевания. В зависимости от степени развития генерализованного пародонтита и его течения временную шину накладывают на 1,5—2 мес.
Много ошибок допускается в выборе вида шинирования. Прежде всего ошибочно считают, что лигатурное связывание (шелковой нитью) — вполне достаточная фиксация, в то время как нить быстро набухает и растягивается. Она больше загрязняет полость рта, чем фиксирует зубы.
Наиболее просты в применении и безвредны лигатурные шины из бронзоалюминиевой проволоки толщиной 0,3—0,5 мм.
- Ошибки при устранении системной гиперестезии и клиновидных дефектов при пародонтозе.
- Ошибки при лечении постоянным и переменным электрическим током, при светолечении, УЗ-терапии, бальнеотерапии, пеллоидотерапии.
Ошибкой врача является игнорирование физических методов лечения и профилактики болезней пародонта. В комплексную терапию заболеваний пародонта обязательно включают физиотерапевтические методы воздействия на нейрогуморальные и рефлекторные механизмы. Эти методы стимулируют окислительно-восстановительные процессы в пародонте, восстанавливают метаболизм, улучшают трофику тканей, повышают сопротивляемость организма, усиливают защитно-приспособительные механизмы, в связи с чем имеют важное значение в профилактике заболеваний пародонта. Физиотерапевтическое лечение должно включать электро- и магнитотерапию, аэрозоль- и электроаэрозольтерапию, светолечение, лазерное излучение, ультразвук, механо-терапию (массаж), гидробальнеотерапию, теплолечение, климатотерапию.
Выбор, доза, продолжительность лечения и способ применения физического фактора определяются особенностями развития патологического процесса в тканях пародонта, характером течения и фазой развития заболевания. Физические методы используют как с целью воздействия на отдельные патогенетические звенья воспалительных и дистрофических процессов, так и как вид симптоматической терапии.
Однако при выборе физических методов лечения заболеваний пародонта многие врачи допускают ошибки. Так, при острых воспалительных заболеваниях многие врачи назначают тепловые процедуры, считая, что при этом усиливается процесс рассасывания, уменьшаются отек и интоксикация. Это грубая ошибка, так как при воспалительных процессах тепло усиливает выпотевание жидкой части крови в межклеточное пространство, усиливается отек, формируется гнойный очаг. При острых воспалительных заболеваниях пародонта показаны холодовые процедуры — гипотермия.
УФ-терапия показана при остром язвенно-некротическом гингивите, после оперативных вмешательств, при гипертрофическом гингивите, генерализованном пародонтите. Однако ошибкой врачей-физиотерапевтов и медицинских сестер, отпускающих процедуры, является передозировка УФО, когда отпускается не биодоза, а вызывается лучевой ожог. Лазерное излучение при воздействии на очаг воспаления снижает интенсивность воспалительной реакции, активизирует репаративную регенерацию, повышает иммунологическую реактивность, оказывает бактериостатическое действие. Лазеротерапия показана при остром гингивите, генерализованном пародонтите.
- Ошибки и осложнения в лечении, возникающие при невыполнении гигиенических требований.
В комплексе профилактических и лечебных мероприятий при заболеваниях пародонта важное место должно отводиться гигиене полости рта. Поэтому грубейшей ошибкой следует считать неумение врача внушить больному целесообразность и необходимость регулярной чистки зубов. Врач должен сделать пациента активным помощником в лечении болезней пародонта; он должен обучить больного навыкам гигиены полости рта при первом контакте с ним. Пациенту необходимо объяснить роль зубного налета в возникновении заболеваний пародонта, дать рекомендации по правильному выбору зубной щетки, зубной пасты, по уходу за зубами (характер движения щетки, время, продолжительность и частота чистки).
12. Ошибки и осложнения в лечении, возникающие при невыполнении гигиенических требований
Самая большая ошибка при диагностике и лечении болезней пародонта заключается в том, что врачи не проводят диспансерного наблюдения за больными, забывая о том, что легче предупредить обострение, чем его лечить.

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
©2015- 2020 zdamsam.ru Размещенные материалы защищены законодательством РФ.
Источник
Заболевания пародонта — в числе самых опасных в стоматологии. Если не лечить их, они дают тяжелые осложнения, которые затрагивают не только зубочелюстную систему. Набор последствий определяется характером первичной болезни, состоянием здоровья пациента, другими факторами.
 Осложнения гингивита
Осложнения гингивита
Это — воспаление, которое затрагивает только десневые ткани. При лечении быстро проходит, без него — развивается, провоцируя:
- пародонтит с последующим расшатыванием и выпадением зубов;
- образование болезненных язв, некротизированных участков слизистых;
- распространение воспаления на костные ткани и апикальный периодонт;
- перенос инфекции с кровью в другие органы.
На фоне гингивита может появляться ангина Винсента. Это — острая некротизирующая форма заболевания, при которой на слизистой быстро образуются язвы, возможна их кровоточивость, пациент испытывает острые боли. Может распространяться на костные ткани. Десны покрываются серым налетом, во рту — неприятный запах. Температура тела повышается, возникают симптомы общего недомогания. При тяжелой форме, если терапия не начата, площадь изъязвления быстро увеличивается, самочувствие ухудшается, появляется лихорадка. Для лечения используют местные антибактериальные препараты, обезболивающие, антибиотики, иммуностимуляторы. Терапию можно начинать только после хирургического удаления некротизированных тканей и зубного налета.
Другие возможные осложнения — фарингит, острый тонзиллит, перитонзиллярный, парафарингеальный, позадиглоточный абсцесс (все три формы опасны и требуют срочного лечения).
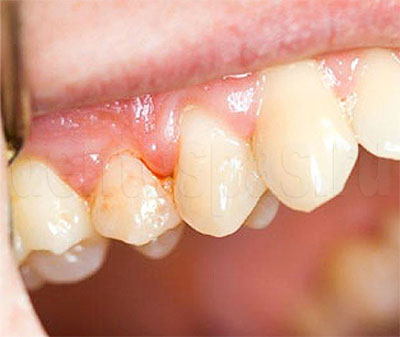 Последствия пародонтита
Последствия пародонтита
Это — воспалительное заболевание, которое часто развивается на фоне невылеченного гингивита. При его появлении инфекция распространяется, зубы становятся подвижными, десны начинают кровоточить, образуются глубокие пародонтальные карманы, где активно размножаются бактерии.
Возможные осложнения:
- запущенный пародонтит плохо поддается лечению, заболевание становится хроническим. Пациенту нужно постоянно контролировать его, проходить курсы терапии, чтобы избежать обострений;
- воспаление затрагивает связочный аппарат зуба, и он перестает удерживаться в лунке, выпадает. Это происходит, даже если он здоров (нет признаков кариеса, пульпита, других заболеваний);
- распространение инфекции в полости рта: область поражения увеличивается, оно затрагивает соседние здоровые зубы, костную ткань челюсти, всю поверхность слизистых;
- деструкция кости: она уменьшается в объеме, что создает ограничения для имплантации. Она нужна, если пародонтит спровоцировал потерю зубов. Вместо них устанавливают протезы, чтобы восстановить нормальное распределение жевательной нагрузки;
- заболевания ЖКТ (гастриты, язвенная болезнь, проблемы с перевариванием пищи). При инфекции в полости рта она попадает в желудок при проглатывании слюны;
- увеличивается риск почечной недостаточности, болезней сердечно-сосудистой, дыхательной системы.
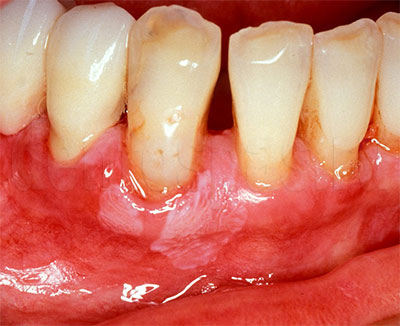 Осложнения пародонтоза
Осложнения пародонтоза
Невоспалительное заболевание, при котором объем десневых тканей уменьшается из-за нарушения их питания, кровообращения. Хорошо поддается лечению на ранних стадиях, на поздних — провоцирует ряд тяжелых последствий.
Рецессия десны с обнажением зубных корней. При дефиците питания десневая ткань постепенно уменьшается в объеме, ее край опускается, коронка оголяется. В пришеечной части она становится чувствительной, появляется боль. При неравномерном обнажении жалобы чаще связаны с эстетикой: зубной ряд выглядит некрасиво. Оно может сопровождаться деструкцией челюстной кости, глубоким поражением тканей, подвижностью, расшатыванием коронки.
Гиперестезия зубных корней. Это — резкое повышение чувствительности эмали. Часто сопровождает смешанную или склеротическую форму пародонтоза. Край десны опускается, корень зуба обнажается, и на этом участке появляется болезненность, выраженные реакции на температурные, механические раздражители. Без лечения чувствительность продолжит увеличиваться, эмаль начнет разрушаться.
Кариес и пульпит. При пародонтозе повышается риск кариозного поражения зуба ниже его анатомической шейки, с распространением на корень. При визуальном осмотре проблема часто не диагностируется, ее может выявить только рентгенография. Без лечения кариес переходит в пульпит, воспаление имеет ретроградный характер, приводит к потере зуба.
Диффузный периодонтит. Развивается, если инфекция из пародонтального кармана проникает в область верхушечного пародонта. Может быть спровоцирован оставшимся без лечения кариесом, осложненным пульпитом (если происходит асептический некроз пульпы). Заболевание — хроническое, симптомы — увеличивающаяся подвижность зубов, болезненность при пережевывании, надавливании. При диффузном периодонтите стандартное стоматологическое лечение невозможно, необходимо удаление зубов, чтобы исключить дальнейшее распространение инфекции.
Пародонтальный абсцесс. Формируется на фоне пародонтоза, если пораженная область инфицирована. Сопровождается отеком, покраснением десен, увеличением болезненности. Без хирургического вмешательства образует свищи, через которые выходит скопившийся гной. Если воспаление прогрессирует, ухудшается общее самочувствие: повышается температура тела, появляется головная боль, слабость.
Остеомиелит челюсти. Развивается при инфицировании костной ткани, приводит к нагноениям, образованию свищей, деструкции кости. Влияет на общее самочувствие пациента (лихорадка, слабость, боли). Может переходить в хроническую форму.
Пародонтоз, так же, как и пародонтит, приводит к потере изначально здоровых зубов, деструкции костной ткани, тяжелым общим последствиям. Стоматологи клиники «ДентоСпас» рекомендуют обращаться к пародонтологу при первых признаках заболеваний десен.
У вас есть вопросы?
Мы перезвоним в течение 30 секунд
Нажимая кнопку «Отправить», вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.
Источник
Тщательная стерилизация и асептика — это, несомненно, одно из важнейших условий проведения эндодонтического лечения. Недопустимо пользоваться нестерильными материалами и инструментами. У нас мелкие канальные инструменты (нервэкстракторы, иглы Миллера, каналорасширители, наполнители и небольшие ватные тампоны) стерилизуют и хранят в отведенных для них чашках Петри. Инструменты берут специально предназначенным для этого стерильным пинцетом. К частым ошибкам относится полное открытие чашки Петри с откладыванием крышки в сторону. Такая небрежность создает возможность инфицирования материала бактериальной флорой.
Иногда при лечении многокорневых зубов стоматолог беспорядочно пользуется канальными инструментами, не соблюдая принципа обработки каждого канала отдельным набором нервэкстракторов, каналорасширителей, игл Миллера. В таких случаях врач «производит пересев бактериальной флоры» из одного канала в остальные.
В процессе лечения могут быть допущены ошибки технического характера.
Д. Свраков (1971) отмечает, что уже при открытии полости можно снять слишком много здоровой зубной ткани вследствие недостаточно хорошего знания расположения пульповой камеры, что приводит к ослаблению стенок или перфорации. При работе с турбиной также возможно ослабление стенок. Если в первое посещение, как указывает автор, тщательно не очистить канал от кариозной массы, то позже в процессе лечения возможно реинфицирование корневых каналов.
Наиболее частым осложнением при открытии отверстий корневых каналов является перфорация. К перфорации приводят либо аномалии, либо плохое знание топографии канальных отверстий различных групп зубов. Е. Атанасова и др. (1972) подчеркивают, что перфорация в области верхних моляров чаще всего возникает на дистальной стенке полости, поскольку отверстие дистальнога канала не занимает ширину палатинального канала, а проходит в диагональном направлении. Согласно автору, в отношении нижних моляров следует учитывать то обстоятельство, что ось зубов наклонена лингвально и пульповая камера слегка смещена под буккальные бугорки. В связи с этим зубы данной группы чаще всего перфорируются с лингвальной стороны. Может быть травмирована и область бифуркации.
Если перфорации располагаются над десной, их закрывают амальгамой. Если же они находятся в глубине десны, их вскрытие может потребовать применения хирургических методов.
Отверстия каналов расширяют с помощью специального расширителя или небольшого конического фиссурного бора. Применение круглого бора может создавать уступы, затрудняющие дальнейшее проникновение.
Нередко можно установить, что каналы сужены в области отверстий. У стоматолога может сложиться впечатление, что они непроходимы, а потому следует отказаться от лечения. Д. Свраков (1971), A. Marmasse (1974), С. Plathner (1975) и др. рекомендуют слегка срезать дентин, что часто позволяет обработать даже сильно искривленные корни, особенно в области 7 6 | 6 7.
Неправильная механическая очистка корневых каналов может привести к обострению воспалительного процесса. Когда детритные массы удаляют с помощью слишком больших нервэкстракторов, может наблюдаться вытеснение детрита за пределы канала, а затем инфицирование периодонта. J. Kvasnicka (1971) установила в эксперименте, что инфицированные дентинные опилки особенно часто вызывают возникновение острых периодонтитов в процессе лечения. Автор утверждает, что при механической обработке канала скапливается инфицированный дентин, который стоматолог всегда вытесняет в периодонт по мере продвижения к корневому отверстию. Автор установила, что при обработке одного корневого канала получается 2—3 мг дентинных опилок и суспензия из него, введенная крысам, вызывает острейшую воспалительную реакцию.
Неправильная техника обработки корневых каналов может служить источником ошибок, препятствующих нормальному завершению лечебного процесса. Создание уступов при расширении канала — одно из таких препятствий, которое не всегда можно преодолеть. При нарушении последовательности использования расширителей соответствующих размеров, особенно в случае узких каналов, может наблюдаться заполнение апикальной части дентинными опилками. Повторная очистка и расширение связаны с большими трудностями, требуют дополнительной затраты времени и усилий.
При работе с расширителями не следует прилагать силу. М. И. Грошиков (1964) обращает внимание на то, что движения должны совершаться не только поступательно, но и в обратном направлении. Это исключает возможность обламывания. При появлении признаков заклинивания расширителя следует совершить несколько поворотов в противоположном направлении, после чего продолжить расширение, иначе инструмент может обломиться. При машинном расширении (особенно при работе на больших оборотах) всегда имеется более высокий риск обламывания, чем при работе вручную.
По данным С. Plathner (1975), чаще всего ломаются расширители (92% случаев), затем наполнители (6%) и нервэкстракторы (2%).
При обламывании металлической части канального инструмента в корневом канале, если обломок не может быть извлечен пинцетом или тонкими щипцами, зуб закрывают с кристаллическим йодом, вызывающим коррозию металла. Через 24—48 ч делают новую попытку удаления металлического обломка с помощью тонкого нервэкстрактора. М. И. Грошиков (1964) рекомендует при безуспешности извлечения попытаться с помощью тонкого расширителя скользящими движениями проникнуть за край обломка. Если это удается, расширение продолжают инструментом следующего размера. Можно также применить препарат ЭДТА, декальцинирующий канал, или царскую водку.
Для расширения корневых каналов в таких случаях весьма эффективно применяется электрофорез с йодом (3—4 процедуры). При обламывании металлических инструментов в канале на большой глубине П. Величкова и др. (1976) рекомендуют комплексную методику лечения с использованием йод-электрофореза и микроволн; при этом обломок остается в канале.

При машинном расширении корневых каналов также могут иметь место перфорации (рис. 52). Относительно острая боль и яркий цвет крови, истечение которой бывает во многих случаях очень упорным,— явные признаки перфорации. Поданным Д. Свракова, Е. В. Левицкой и др., перфорации чаще всего отмечаются у пожилых больных, что связано с возрастными изменениями в зубных тканях. Пульповая камера облитерируется, и это затрудняет открытие и обработку зуба.
Перфорации корневых каналов трудно устранить. Авторы рекомендуют осторожно заполнить ложный ход пастой с окисью цинк-эвгенола или фосфат-цементом, а затем снова попытаться обработать канал. При перфорации в области верхушки можно произвести резекцию. Для того чтобы избежать перфорации, необходимо во время работы внимательно следить за направлением оси зуба. При малейшей боли или каких-либо сомнениях следует направить больного на контрольную рентгенографию.
Другим видом возможных осложнений являются реакции периодонтальной ткани на медикаментозное раздражение. Может возникнуть медикаментозный периодонтит или аллергическая реакция. Как травматические, так и медикаментозные реакции снижают иммунобиологические и репаративные возможности периодонта. Их купирование требует комплексного подхода, который заключается в сочетанном применении консервативных методов лечения и физиотерапии.
Осложнения, развивающиеся вследствие обтурации корневых каналов, когда материал выводится за верхушку зуба, могут в ряде случаев быть очень тяжелыми. Острый периодонтит возникает в результате комбинированного медикаментозно-травматического раздражения, вызванного пломбой. Иногда может иметь место непереносимость каналозаполняющего материала или его ингредиентов. Подобный случай описан Е. Mainous (1974), наблюдавшим тяжелую реакцию после обтурации корневого канала пастой с окисью цинк-эвгенола, выведенной за апекс. Через 4 мес после лечения зуб пришлось удалить. Гистопатологическое исследование биопсийного материала показало образование гранулем типа «инородное тело» при наличии одновременно признаков острого и хронического воспаления. Исследование материала, поддерживавшего воспалительный процесс, выявило присутствие цинка и талька.
Источник
