Современное представление об этиологии и патогенезе гипертонической болезни

Медики называют патогенезом систему возникновения, а также развития гипертонии и любого другого заболевания. Гипертоническая болезнь чаще всего диагностируется у жителей крупных городов: они больше подвержены стрессам и нарушенному ритму жизни. Соблюдение рекомендаций врача позволяет свести симптомы болезни и уровень смертности к минимуму.

Патогенез заболевания
Исследователи полагают, что гипертония может передаваться по наследственности. Болезнь проявляется при неблагоприятных условиях, которые вызывают патогенез гипертонической болезни.
Основой патогенеза гипертонической болезни является поражение периферических сосудов.
Они деформируются, а в результате нарушается регуляция обмена веществ. Это приводит к сбоям в работе продолговатого мозга и гипоталамуса, что вызывает значительное увеличение выработки прессорных веществ.
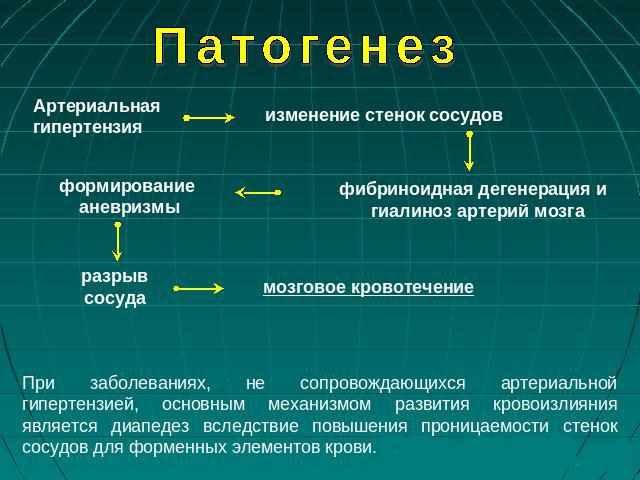
Артериолы перестают реагировать на минутные выбросы крови сердечной мышцей, поскольку артерии не способны расшириться. Во внутренних органах повышается уровень давления. Если повысилось давление в почках, то это приводит к излишней выработке ренина. Гормон попадает в кровь, где вступает во взаимодействие с ангиотензиногеном. Ренин постепенно переходит в первое и второе состояние ангиотензина. Второй тип — сильное сосудосуживающее вещество. Совокупность процессов приводит к повышению артериального давления.
Этиология гипертонии
Медицинский термин «этиология» означает причину и условия возникновения заболевания. Этиология и патогенез рассматривают как эссенциальную, так и симптоматическую гипертонию. Первичная или эссенциальная ГБ — отдельное самостоятельное заболевание. Симптоматическая или вторичная становится уже результатом патологических изменений в организме человека.

Этиология АГ и патогенез артериальной гипертонии неразрывно связаны между собой. Это привело к появлению термина «этиопатогенез», который включает причины и механизмы формирования, развития и проявления болезни.
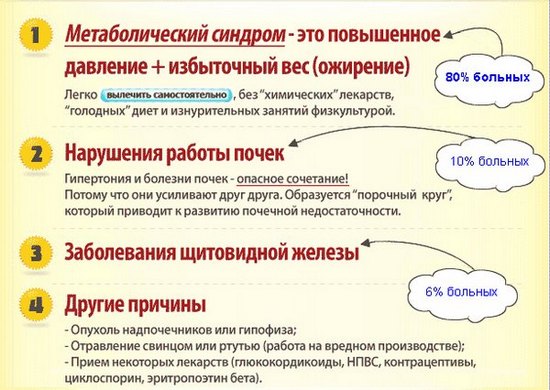
Врачи выделяют несколько основных причин, которые приводят к развитию ГБ:
- Постоянное физическое или эмоциональное перенапряжение. Стрессовые ситуации провоцируют возникновение артериальной гипертензии, инфаркты и инсульты,
- Наличие заболевания у родственников,
- Ожирение,
- Повышенный уровень шума,
- Необходимость напрягать зрение,
- Долгое умственное напряжение,
- Работа в ночное время суток,
- Употребление большого количества соли,
- Злоупотребление алкоголем и крепкими напитками,
- Курение,
- Период климакса у женщин,
- Период активного роста у мужчин,
- Неправильное питание и высокий уровень в крови холестерина,
- Атеросклероз,
- Хронические болезни почек и других органов.
Клиника гипертонического заболевания
Клиника заболевания — это течение болезни. Разные формы гипертонии сопровождаются определенным уровнем АД.
На первой стадии гипертонии происходит кратковременное повышение АД (до 160/99 мм.рт.ст.), которое обычно возвращается в норму самостоятельно. На второй стадии гипертонической болезни отмечается стабильный и высокий уровень кровяного давления (до 180/109 мм.рт.ст.). Понизить показатели без приема лекарственных препаратов уже невозможно. Третья степени гипертонии (АД свыше 180 на 110 мм.рт.ст.) характеризуется осложнениями, изменениями внутренних органов (сердце, почки, печень, сосуды, головной мозг), снижением сосудистого тонуса.

Болезнь может развиваться как медленно, так и стремительно. Быстрое развитие врачи приравнивают к злокачественной форме. Она более опасно и сложна в лечении.
Проявление клиники
На раннем этапе повышенный уровень АД сопровождается общей слабостью, быстрой утомляемостью, неспособностью долго концентрироваться, головной болью и частыми головокружениями. Часто больные жалуются на бессонницу. На 1 стадии активируется симпатическое нервное влияние на стенки всех сосудов кровеносной системы. Результат — сужение емкостных сосудов, поступление в сердце большого количества венозной крови. Все это сопровождается повышением сердечного выброса. Вместе с активацией СНВ происходит повышение уровня общего периферического сопротивления в сосудах, спазмы в емкостных сосудах. Это уже приводит к увеличению объема циркулирующей крови.
Все эти факторы вызывают закрепление повышенного уровня АД. В результате продолжительного и регулярного повышения АД увеличивается гипертрофия ГМК артериол и миокарда, развивается атеросклероз. Проявляется это в ухудшении памяти, координации движения, проблемах со зрением. Нарушается мозговое кровообращение, а тяжелое течение болезни сопровождается еще и ишемическими, и геморрагическими инсультами.
Ухудшает течение болезни тахикардия, напряженный пульс, увеличение левого сердечного желудочка. Опасность тахикардии в сердечной недостаточности и аритмии.
Для третьей стадии характерны значительные повреждения внутренних органов, деформация тканей, нарушение или прекращение функционирования систем организмов. У пациентов наблюдается:
- Наличие атеросклероза,
- Наличие артериосклероза, который приводит к инфаркту, инсульту,
- Кардиомиопатия,
- Нарушение внутриорганного кровоснабжения,
- Нарушение сердечной деятельности,
- Острая легочная и сердечная недостаточность, аритмия,
- Изменение в головном мозге и щитовидной железе дистрофического и склеротического характера.
Влияние работы почек на гипертонию
Симптоматическая гипертония чаще всего вызывается патологией почек (хроническим гломерулонефритом) или инфекциями мочевой системы.
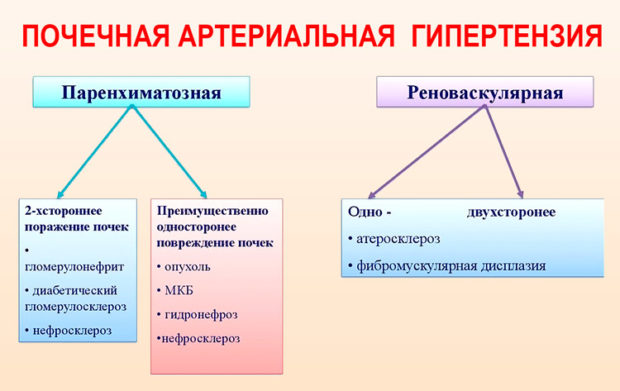
Процесс регулирования АД невозможен без нормальной работы почек. Этот орган вырабатывает важный гормон ренин, который входит в систему РААС (ренин-ангиотензин-альдостероновая система). Она отвечает за водно-солевой обмен и артериальное давление. Стеноз почечных артерий запускает систему РААС. Происходит выработка вазоконстриктора ангиотензина II и спазмы сосудов. Нарушенная микроциркуляция крови приводит к возникновению гипертонической болезни. Жизненно важные органы получают меньше питательных веществ и кислорода, что приводит к нарушению их работы.
Лечение гипертонии
На первой стадии врачи обычно рекомендуют здоровый образ жизни. Этого достаточно для предотвращения развития заболевания. Нужно всего лишь пересмотреть условия и время работы и отдыха, исключить эмоциональные нагрузки и стрессовые ситуации.

Минимизация причин развития АГ также включает в себя:
- Постепенное снижение веса,
- Сокращение в рационе доли животных жиров,
- Употребление большего количества свежих овощей и фруктов,
- Употребление большего количества рыбы и морепродуктов,
- Уменьшение потребления соли,
- Отказ от курения,
- Уменьшение употребления алкоголя,
- Регулярные посильные физические упражнения,
- Прогулки на свежем воздухе,
- Продолжительный сон.
Вторая стадия требует приема лекарственных препаратов, которые назначает врач исходя из анализов и обследования. Дополнительно назначается и немедикаментозная терапия. К ней относится иглоукалывание, фитотерапия, электросон, массаж. При наличии различных синдромов гипертонической болезни лечение должно быть направлено на нормализацию АД и восстановление работы пораженных органов.
Медикаментозное лечение ГБ
Наиболее часто врачи назначают лекарства, которые позволяют:
- Сохранить нормальный обмен углеводов и жиров,
- Вывести из организма лишнюю жидкость,
- Сохранить нормальный уровень электролитов,
- Не спровоцировать привыкания к медикаментам,
- Сохранить нормальное эмоциональное состояние больного.
Лечение должно быть непрерывным. Даже небольшой перерыв в приеме лекарств может спровоцировать развитие криза, привести к инфаркту миокарда и инсульту.
Чтобы повысить эффективность лекарственных препаратов нужно придерживаться несложных правил:
- Принимать медикаменты за час до трапезы или два часа после нее,
- Если таблетки принимаются во время обеда или завтрака, нельзя есть горячую или холодную пищу,
- Нельзя во время приема лекарств есть пищу с высоким содержанием белка — это снижает терапевтический эффект,
- Запивать таблетки только кипяченой водой объемом от 50 до 100 мл.
Монотерапия продолжается, если в ходе лечения наблюдается прогресс. Если же положительный результат не наступает, врач подбирает препараты из разных групп. Так бета-адреноблокатор сочетают с диуретиками или ингибиторами АПФ, антагонистами кальция. Реже врачи подбирают комплекс из ингибиторов АПФ с диуретиками.
Источник
Этиология:
перенапряжение ЦНС
под влиянием эмоциональных воздействийвозраст
наследственный ф-р
избыточное потребление
поваренной соли
Патогенез:
в настоящее время имеется комплексная
теория патогенеза эссенциальной
гипертензии, в основе которой лежит
объединение всей информации различных
теории
Теории:
Диккенсона
(церебро-ишемическая): возникновение
ишемии в мозге приводит к компенсаторному
↑ АД с целью восстановления кровотока
в мозгеЛанга – Мясникова
(влияние нервного фактора): формирование
патологической доминанты вследствие
частых стрессов, перенапряжений,
перегрузок с активацией симпатической
НСГайтона: ↓
экскреции почками различной этиологии
(например возрастной ангионефросклероз
→ задержка воды в орг-ме → ↑ ОЦК, ↑ АД
→ ↑ диуреза → ↑ вывода жидкости)Постнова-Орлова:
в основе – дефект мембранного тр-таNaиH. Изменение катионных
каналов → избытосное поступлениеNaв кл-ку и компенсаторный выход катионовH→ в кл-ке развивается
алкалоз с изменением метаболизма и
стимуляция размножения кл-к стенки
сосудов
На основе этих и
многих других теорий сформулирована
комплексная теорияпервичной
артериальной гипертензии: в 80% случаев
имеется генетический дефект, способствующий
↑ давления. Значительно ↑ тяжесть
течения стрессы, перенапряжения,
возникает активация симпатической НС
со значительным выбросом катехоламинов.
Такие сосудистые спазмы повторяются
очень часто. Возникает ↓ кровотока в
почечной ткани. ЮГА почек → выброс ↑
кол-ва ренина для попытки восстановления
кровотока. Ангиотензиноген
Ренин → ↓
АнгиотензинI
АПФ
→↓
Ангиотензин II→ мощное сужение сосудов с ↑ АД. Эта
ситуация периодически повторяется и
продолжается длительно. С течением
времени всё больше и больше выбрасывается
ренина. Вазоспазм захватывает и сосуды
сосудов, сужение которых приводит к
дистрофии и стенки с её ремоделированием
и утолщением.
Калиикреин-кининовая
сис-ма и некоторые вазодилататоры
простогландины, а также ряд других с-м
не справляется с ↑ АД и АД стойко
нарастает. Возникает поражение органов
и с-м, в том числе миокарда, который
усугубляет замыкание «порочного круга».
123. Клинические проявления поражения органов-мишеней при артериальной гипертензии.??????????
124. Артериальные гипотензии. Классификация. Сосудистая недостаточность кровообращения: обморок, коллапс. Их этиология и патогенез.
Артериальная
гипотония — ↓ тонуса артериальных
сосудов
Классификация:
физиологическая
как вариант нормы
спортивная
(компенсаторная)адаптивная (у
жителей высокогорья и тропиков)
патологическая
острая
обморок
коллапс
шок
первичная хроническая
нестойкая обратимая
стойкая (гипотоническая
болезнь)с ортостатическим
синдромом
вторичная хроническая
(симптоматическая) – обусловлена
другими заболеваниями
Обморок –
кратковременная внезапная потеря
сознания, обусл острым ↓ кровообращения
в сосудах мозга и сильнымторможениемв КБП
Основные причины:
выраженный стресс
тяжёлое потрясение
непереносимость
какого-либо вида (например кровь)
Патогенез:
быстрое сильное торможение КБП и
подкорковых стр-р → угнетение
сосудодвигательного центра → резкое
снижение АД → уменьшение поступления
крови в мозг → ещё большее угнетение
ЦНС
Коллапс – острая
сосудистая недостаточность, обусловленная
↓ тонуса артериол и вен с резким падением
АД и ВД
Классификация
по этиологии:
инфекционный
(вследствие интоксикации)гипоксемический
(вследствие гипоксемии при ↓ АД, а также
при др видах гипоксемии)геморрагический
(обусловленный острой массивной
кровопотерей)панкреатический
(обусловленный тяжёлой травмой с
кровоизлиянием в поджелудочную железу
или активным панкреатитом с выходом
ферментов в кровь с образованием
большого кол-ва кининов)ортостатический
(обусловленный быстрой сменой положения
с горизонтального на вертикальное)гипертермический
(обусловленный ↑ температурой тела)
Ведущие звенья
патогенеза:
абсолютное или
относительное резкое падение ОЦКпервичное значительное
↓ CD(при влзможном поврежд
миокарда при ИБС, тампонаде сердца,
некоторых аллергиях и токсических
заболеваниях)первичное внезапное
↓ ОПСС вследствие ↓ нейрогенного и
миогенного компонента тонуса
Соседние файлы в предмете Патологическая физиология
- #
- #
- #
- #
- #
20.06.2014707.75 Кб142Лекции по патофизиологии.doc
- #
- #
- #
- #
- #
- #
Источник
23. Гипертоническая болезнь. Патогенез. Принципы патогенетической терапии.
АРТЕРИАЛЬНАЯ
ГИПЕРТЕНЗИЯ
Артериальная
гипертензия у детей и особенно подростков
встречается часто (среди школьников
12-13 лет у 10-14 %). Может быть первичной и
вторичной (чаще почечной). Для выявления
больных с артериальной гипертензией
важно систематически измерять артериальное
давление всем детям во время профилактических
осмотров в детских учреждениях, а также
поликлиниках. Дети с повышенным
артериальным давлением должны находиться
под диспансерным наблюдением (в
поликлиниках).
Оценка
артериального давления.
При целенаправленном и массовом измерении
артериального давления может проводиться
процентильный анализ: величины давления
распределяются по 100 % шкале; считают,
что верхний уровень, соответствующий
процентили 95 (Pss) указывает на риск
артериальной гипертензии, а уровень
Рду (равный М+За) говорит об артериальной
гипертензии. Отклонения от Рд0 (М-)-1,5а)
до Pgs рассматриваются как опасная зона
— пограничная артериальная гипертензия.
По данным массового исследования
артериальное давление у детей г. Минска
и Минской области (1978 год), верхний предел
нормы (М + 2а) для мальчиков 14 лет равен
130/80, для девочек 14 лет — 126/78.
Первичная
артериальная гипертензия встречается
у детей с артериальной гипертензией
часто и рассматривается как начальный
этап, могущий привести к гипертонической
болезни.
Большое
значение в возникновении первичной
артериальной гипертензии придают
наследственной предрасположенности
(ее относят к мультифакториальным
заболеваниям с полигенным наследованием).
Для диагностики особенно важно наличие
гипертонической болезни у родителей
(главным образом, у матери). В реализации
болезни не менее значимы и неблагоприятные
средовые влияния: конфликтные и стрессовые
ситуации в семье, алкоголизм, активное
и пассивное курение, гиподинамия.
Определенное значение имеют личностные
особенности (повышенная тревожность,
сниженная толерантность к окружающим
воздействиям). Повышенная масса тела
представляет собой фактор риска. Выявлены
коррелятивные связи между артериальной
гипертензией и атмосферным давлением,
температурой воздуха, относительной
влажностью.
Патогенез.
Наряду с общими представлениями о роли
ЦНС установлено (Р. Э. Мазо, Е. А. Надеждина,
1985), что у детей с первичной гипертензией
изменены циклические нуклеотиды, снижен
3,5,АМФ (вазодилататор) и одновременно
увеличен 3,5ТМФ (вазоконстриктор), что
рассматривается как биохимический
механизм вазоконстрикции. Нарушения
системы циклических нуклеотидов,
по-видимому, тесно связаны с мембранными
расстройствами (повышенная проницаемость
Na и К через плазматическую клеточную
мембрану и нарушенная Са-связывающая
способность мембран эритроцитов). При
наличии мембранных нарушений (сдвигов
в системе как электролитов, так и
циклических нуклеотидов), предрасполагающих
к вазоконстрикторным реакциям, поддержанию
артериальной гипертензии могут
способствовать различные нейрогуморальные
сдвиги. Классификация первичной
артериальной гипертензии. У детей
выделяют стадию (IA, IB, НА), гемодинамический
вариант (гиперкинетический с большим
и гипокинетический с малым выбросом),
преобладающий синдром (церебральный
или кардиальный), период болезни
(обострение или ремиссия).
Клиническая
картина.
Основная жалоба больных детей — головная
боль. Дети просыпаются с «тяжелой»
головой, в вертикальном положении
головная боль проходит и вновь усиливается
к концу уроков. Локализуется с двух
сторон. Возможны кризы — приступы сильной
головной боли на фоне повышения (более
значительного, чем обычно) артериального
давления.
Диагноз.
Уже на начальных этапах болезни
установлены (с помощью биомикроскопии
конъюнктивы) значительные нарушения
микроциркуляции: спастические явления
в артериальном отделе, повышение
извитости и увеличение калибра венулярного
отдела. При прогрессировании болезни
спастические явления нарастают. Эту
закономерность подтверждает реографическое
исследование.артериальное давление у
детей с первичной артериальной
гипертензией характеризуется умеренным
повышением преимущественно систолического
давления, большой его лабильностью,
увеличением среднего и бокового давления.
По мере прогрессирования болезни
повышается и диастолическое давление.
При наблюдении в динамике артериальное
давление иногда меняется в сторону
нормализации, при этом оно периодически
может вновь возрастать, иногда повышенное
давление стабилизируется или прогрессирует.
Характерны нарушения центральной
гемодинамики: примерно с одинаковой
частотой на начальных этапах болезни
встречается гиперкинетический вариант
(увеличен выброс и непропорционально
снижено периферическое сопротивление)
и гипокинетический (снижен выброс и
неадекватно повышено периферическое
сопротивление). Изменения ЭКГ отражают
усиленные симпатические влияния
(тахикардия, снижение зубца Т в отведениях
II, aVF, Vs), метаболические сдвиги (увеличение
зубца Т в отведениях II, V2-з), а также
признаки гиперфункции (а в поздних
стадиях и гипертрофии) левого желудочка.
Характерны фазовые сдвиги диастолы и
систолы.
Дифференциальный
диагноз.
При выявлении артериальной гипертензии
надо в первую очередь исключить
нейроциркуляторную дистонию и
симптоматическую вторичную гипертензию,
прежде всего почечную. При почечной
гипертензии более значительно, чем при
первичной артериальной гипертензии,
повышено артериальное давление — не
только систолическое, но, главным
образом, диастолическое, не встречается
гиперкинетический гемодинамический
вариант, часто бывает брадикардия. Для
уточнения диагноза проводится тщательное
исследование мочи, биохимическое
исследование крови, рентгенурологическое,
а при необходимости и другие исследования
(ангиография, радиоизотопное исследование
и др. ) Повышение артериальной гипертензии
у детей возможно также при коарктации
аорты, феохромоцитоме, синдроме
Иценко-Кушинга, болезни Кона. Профилактика
первичной артериальной гипертензии:
первичная (предупреждение артериальной
гипертензии) — борьба с гиподинамией,
чрезмерными физическими и психическими
перегрузками, стрессовыми ситуациями,
избыточной массой. Профилактика вторичная
— предупреждение прогрессирования
болезни (медикаментозное лечение) — на
начальных этапах сводится к применению
седативных препаратов (валериана, бром,
пустырник). Назначаются электросон,
йодо-бромные ванны, при необходимости
транквилизаторы, лечение в местных
санаториях. При стабилизации повышенного
артериальное давление или его
прогрессировании используются
{5-адреноблокаторы в небольших дозах
(обзидан по 0,5 мг/кг, вискен по 6 мг в
сутки) в течение 6-8 недель. После перерыва
(3-6 месяцев) проводятся повторные курсы.
При кризах показаны пирроксан
(а-адреноблокатор центрального действия)
в сочетании с обзиданом. Может назначаться
адельфан. Применяются седативные
препараты, транквилизаторы (элениум,
тазепам).
Профилактика.
Пребывание в стационаре имеет значение
лишь для уточнения генеза артериальной
гипертензии. Важно санаторное лечение
(местные кардиологические санатории,
санаторные лагеря). Пациентам (особенно
с IA стадией) рекомендуется плавание,
бег, волейбол, баскетбол, туризм.
Соседние файлы в предмете Патологическая физиология
- #
- #
- #
- #
Источник
