Участие медицинской сестры в профилактике гипертонической болезни

Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке «Файлы работы» в формате PDF
Согласно данным Всемирной Организации Здравоохранения (ВОЗ) сердечно-сосудистые заболевания (ССЗ) – это группа болезней сердца и кровеносных сосудов. Это основная причина смерти во всем мире. Эта проблема в разной степени затрагивает страны с низким и средним уровнем дохода. [2].
Одной из самых распространенных болезней сердечно-сосудистой системы человека является артериальная гипертензия (АГ). Она по праву считается- величайшей в истории человечества неинфекционной болезнью. Но, несмотря на высокую изученность, и изобилие лекарственных препаратов, среди гипертоников, по данным Емельяновой И.А.: знают о своем заболевании 58,9% женщин и 37,1% мужчин; проводят необходимые лечение 46,7% женщин и 21,6% мужчин и лишь 17,6% женщин и 5,7% мужчин — лечатся эффективно [3].
Риск развития ССЗ существенно увеличивается с возрастом. Наибольшую подверженность имеют люди, перенесшие инфаркт миокарда или инсульт (мужчины – в возрасте до 55 лет, женщины до 65 лет) [1].
Факторы, влияющие на развитие гипертонической болезни:
Наследственность
Стресс, в частности, с длительным нервно-психическим расстройством
Диета с большим содержанием поваренной соли
Ожирение
Гормональный фактор
Почечный фактор
Профессиональные вредности
Гиподинамия и малоподвижный образ жизни
Курение и злоупотребление алкоголем [5]
Постоянный прием некоторых лекарственных препаратов (оральные контрацептивы, глюкокортикоиды, противовоспалительные препараты и др.) [3].
Гипертоническая болезнь протекает хронически, с периодами ухудшения и улучшения. Она может прогрессировать разными темпами.
Гипертоническую болезнь условно делят на два типа.
1)Первичная гипертония – самостоятельное заболевание, которое не связано с нарушением работы других органов. Данный тип диагностируется чаще всего (до 90%).
Степени первичной артериальной гипертонии по данным ВОЗ:
— 1 степень. Показатели давления – 140-159/90-99 мм рт. ст. Характерны скачки АД: повышение выше нормы, затем стабилизация на какое-то время. Гипертонические кризы редки, органы мишени (сердце, глаза, почки) не поражаются.
— 2 степень. Показатели давления – 160-179/100-109 мм рт. ст. Скачки АД, характеризуются кратковременными и редкими, периодами ремиссии. Частые гипертонические кризы, с поражением органов мишеней.
-3 степень. Показатели давления – 180/110 мм рт. ст. Данная стадия осложняется сердечной недостаточностью, атеросклерозом, реже сердечной астмой. Регулярные гипертонические кризы [4].
2)Вторичная гипертония – повышение АД, возникающее как симптом другой болезни, а не самостоятельное заболевание. Диагностируется лишь у 10% пациентов [6].
Формы вторичной гипертонии:
Почечная форма. Наиболее распространенная форма, отмечается при поражении почек или артерий, питающих их. Наблюдается врожденная дисплазия почечной артерии. Может возникнуть на фоне таких заболеваний как: пиелонефрит, амилоидоз почек, гломерулонефрит.
Почечная гипертония плохо поддается лечению препаратами, снижающими АД [4].
Эндокринная форма. Встречается при заболеваниях желез внутренней секреции (тиреотоксикоз, феохромоцитома, гипертиреоз и др.), а также при угасании функций половых желез [4].
Гемодинамическая форма. Образуется в следствие нарушения притока крови и поражения магистральных сосудов. Основанием гипертонии в этом случае, является врожденная коарктация аорты, при которой нижняя часть тела кровоснабжается, в основном, через расширенные межреберные артерии [4].
Нейрогенная форма. Наблюдается на фоне заболеваний головного мозга (опухоли, энцефалит, бульбарный полиомиелит и др.) и очаговых повреждений, а также при дыхательном ацидозе и гиперкапнии, в результате возбуждения сосудодвигательного центра продолговатого мозга [4].
У пациентов с нейрогенной формой гипертонии выражены красный цвет лица и конъюнктивы глаз [4].
Этапы диагностики АГ:
Сбор анамнеза
Многократные измерения АД
Врачебное обследование
Лабораторное и инструментальное обследование
Диагноз АГ устанавливается на основании измерений АД при разных посещениях, исключением являются случаи, диагносцируемые сразу (при 3 степени) [9].
По приказу Министерства Здравоохранения (МЗ) РФ от 15 ноября 2012 г. N 918н специализированная медицинская помощь при ССЗ включает в себя не только диагностику, лечение и реабилитацию заболевании, но и большое место уделяется профилактике этих заболевании [7].
На заболеваемость прямое влияние оказывает медицинская профилактика. ВОЗ определяет профилактические мероприятия наиболее высокоэффективными мероприятиями, с точки зрения затрат. Которые осуществимы даже при низкой обеспеченности ресурсами. Они включают меры как для всего населения, так и индивидуальные меры, которые могут сочетаться [8].
Эффективность профилактических программ, во многом зависит от участия больных и их родственников. Поэтому, в первую очередь, они направлены на лиц трудоспособного возраста, так как они являются основой для создания тех благ, которые обеспечиваются всем слоям населения, от детей до взрослого населения, пенсионного возраста.
На данный момент спрос на сестринский персонал растет, так как сестринская деятельность является ключевой в медицинском обслуживании. В первую очередь, это первичная медико-санитарная помощь, а также участие в проведении высокотехнологичных научных исследований.
Первичная профилактика – это предупреждение возникновения болезни, она направлена на здоровых людей, имеющих высокий риск развития АГ (наследственность, работа).
Первичная профилактика включает в себя:
Нормализация функций центральной нервной системы (профилактика стрессов)
Распорядок дня (соблюдение режима сна и бодрствования-сон 7-8 часов)
Лечебная гимнастика, упражнения на свежем воздухе (прогулки, езда на велосипеде, работа в огороде)
Рациональное питание
Нормализация веса (при ожирении)
Отказ от курения
Снижение употребления поваренной соли (до 5 граммов в сутки)
Ограничить потребление спиртных напитков
Увеличить потребление продуктов питания с большим содержанием магния, кальция и калия (петрушка, чернослив, свекла, курага, изюм, фасоль, запеченный картофель, желток яиц).
Вторичная профилактика направлена на пациентов, с установленным диагнозом АГ. Она используется для предотвращения осложнений. Он состоит из немедикаментозного лечения и лекарственной (антигипертензивной) терапии.
Немедикаментозная терапия – соответствует принципам первичной профилактики, но с более жесткими требованиями. С уклоном в изменении образа жизни и питания.
Лекарственная терапия – назначение препаратов, которые действуют на высокий уровень АД, снижая его. Чаще всего, данные препараты необходимо принимать пожизненно, для профилактики осложнений.
К тому же, необходимо систематически контролировать уровень АД утром и вечером. А также, выполнять рекомендации лечащего врача и своевременно обращаться к нему, при ухудшении состояния.
Выводы:
Сердечно-сосудистые заболевания в России носят эпидемический характер.
Выявление факторов риска помогают как можно раньше начать профилактические меры.
Для выявления заболевания пациентам должны быть предложены все методы диагностики.
Профилактическая работа должна освещаться в медицинских изданиях для населения и проводиться во всех учреждениях здравоохранения.
Список используемых источников:
Бойцов С.А. Что такое хронические неифекционные заболевания и факторы риска? // Территория здоровья. — №2 (8). – 2015. – С. 1-2.
Борьба с сердечно-сосудистыми заболеваниями [Электронный ресурс] // режим доступа: url: https://www.who.int
Емельянова И.А. Гипертония. Современный взгляд на лечение и профилактику/ И.А. Емельянова. СПб.: ИГ «Весь», 2014г.
Нестерова Д.В. Гипертония/ Д.В. Нестерова. – М.: РИПОЛ классик, 2014.- 256 с.
Пауков В.С., Патология руководство / Под ред. В. С. Паукова, М. А. Пальцева, Э. Г. Улумбекова — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2015. — 2500 с. — Раздел 12 с 39-153
Попова Ю.С. Заболевания сосудов: Самые эффективные методы лечения/ Ю. С. Попова. – СПб.: Издательство «Крылов», 2017. – 160 с.
Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. N 918н «Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями» (с изменениями и дополнениями) [Электронный ресурс] // режим доступа: url: https://base.garant.ru
Сердечно-сосудистые заболевания [Электронный ресурс] // режим доступа: url: https://www.who.int
Чазова И.Е., Жернакова Ю.В. от имени экспертов. Клинические рекомендации. Диагностика и лечение артериальной гипертонии. Системные гипертензии 2019. № 16 (1). С. 6–31.
Источник
Гипертония — это патология сердечно-сосудистой системы. Давление при заболевании значительно превышает норму, и понижается только после приема сильных медикаментов. Правильное лечение в домашних условиях зависит от выполнения рекомендаций врача, а в условиях стационара — от грамотной сестринской помощи.

Причины и лечение гипертонии
К основным причинам возникновения заболевания относят:
- Черепно-мозговые травмы,
- Курение и употребление алкоголя в больших дозах,
- Употребление наркотиков,
- Патологию почек,
- Гиподинамию,
- Неправильное питание,
- Злоупотребление солью и фастфудом,
- Болезни сердца и сосудов,
- Наследственность.
Статистика показывает, что во время климакса у женщин особенно часто наблюдается развитие гипертонической болезни.
Опасность же ее в повышенном риске развития гипертонического криза — резкого и значительного повышения АД. Он может привести к инсульту, инфаркту, потере памяти, коме и даже летальному исходу.
Приближение криза можно определить по:
- Внезапной и сильной головной боли,
- Головокружению, сопровождающемуся тошнотой и приступами рвоты,
- Появлению синдрома оглушения сознания,
- Нарушению речи, координации движения,
- Судорогам,
- Нарушению ритма сердечных сокращений, отдышке.
По данным всемирной организации здравоохранения показателем повышенного АД является уровень 140/90 мм.рт.ст. и выше.

При постановке диагноза возраст больного во внимание не принимается: в одинаковой форме гипертонией болеют и взрослые, и дети. ВОЗ выделяет три фазы ГБ, от которых зависит лечение. Начальная фаза признана обратимой. Повышение уровня кровяного давления связано с наличием неблагоприятных факторов. Устранив их, можно добиться положительной динамики и выздоровления. Вторая фаза требует приема медикаментов для понижения АД. Течение болезни сопровождается гипертоническими кризами, развитием патологий внутренних органов. Третья фаза называется еще склеротической. Для нее характерно стойкое повышенное АД. Когда кровяное давление до критического уровня повышено возможны осложнения: нарушение мозгового кровообращения, сердечная недостаточность, инфаркт миокарда, почечная и легочная недостаточность, кратковременная или полная потеря зрения, памяти.
Лечение гипертонии направлено на стабилизацию давления, а для достижения результата применяют:
- Антигипертензивные лекарства,
- Массаж, иглоукалывание, физиотерапию, лечебную физкультуру,
- Фитотерапию.
Осложнения гипертонической болезни
Если соблюдать рекомендации врача и вести здоровый образ жизни, то симптомы гипертонии минимизируются. Но она может закончиться летально при отсутствии постоянной терапии и самостоятельном лечении, отказе от предписаний врача, нарушении режима. К смертельно опасным осложнениям гипертонической болезни относят:
- Ишемию сердца,
- Отеки зрительного нерва,
- Инсульт,
- Инфаркт миокарда,
- Сердечную астму,
- Поражение почек,
- Систолическую дисфункцию левого сердечного желудочка.

В сочетании с сахарным диабетом или другим заболеванием, разрушающим нейроны, ГБ приводит к развитию хронической почечной недостаточности. Опасность ее в том, что органы перестают выводить токсины из крови. Летальный исход неизбежен при поражении более 90% почек. Если же почки утратили свои функции на 70% и менее, то у человека с артериальной гипертензией диагностируется почечная гипертония. Отличается она наличием постоянного высокого уровня диастолического давления и систолического. В этом случае лечение фокусируется на оздоровлении почек и стабилизацию АД.
Задачи сестринского ухода в лечении ГБ
В сестринском уходе нуждаются пациенты с острой формой заболевания, а также те, кто восстанавливается после гипертонического криза. Обычно помощь оказывается при стационарном лечении, но в частном порядке медсестра может приходить и к амбулаторному больному. Правильно организованный сестринский процесс при артериальной гипертонии нужен для:
- Проведения медицинских и профилактических процедур,
- Помощи больным гипертонической болезнью в организации бытовых условий в палате,
- Наблюдения за самочувствием и оказания необходимой медицинской помощи,
- Выявления характерных признаков заболевания,
- Выяснения причин его возникновения и факторов, способствующих повышению кровяного давления.
Важность сестринской помощи при гипертонии изучается в медицинских институтах и колледжах, а чтобы оказание помощи было максимально эффективным — составляется специальный план.

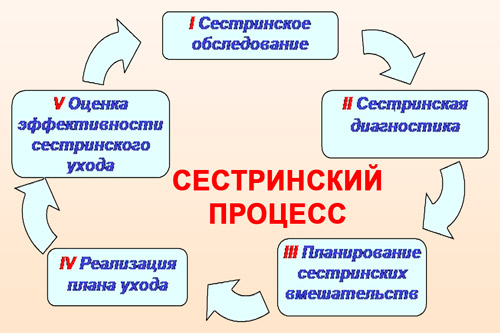
Планирование сестринского ухода за больными включает в себя 4 стадии сестринского процесса, и основывается на стандартах сестринской практики. Он рассчитан на работу в сложившейся ситуации, а не с конкретным пациентом. А его цель — получение положительного результата от сестринских вмешательств в решение каждой проблемы больного.
Первая стадия сестринского процесса
На данном этапе важно правильно составить анамнез, который будет включать следующие сведения:
- Условия работы, характер человека, его образ жизни,
- Отношения с родными и коллегами,
- Наличие гипертонии у родственников,
- Режим и рацион питания,
- Подверженность вредным привычкам,
- Название и периодичность приема лекарств,
- Преобладающий уровень эмоциональной усталости и физического напряжения,
- Перенесенные ранее, текущие и хронические заболевания,
- Жалобы пациента.
Жалобы больного зависят от стадии болезни, возраста и пола, а также многих других факторов.
Самые частые из них:
- Регулярная головная боль, головокружения, шум в ушах,
- Потеря ориентации,
- Быстрая утомляемость,
- Снижение работоспособности,
- Вспыльчивость,
- Плаксивость,
- Бессонница, реже — постоянная сонливость,
- Проблемы с памятью,
- Перебои в работе сердца,
- Отдышка даже при незначительной нагрузке,
- Ухудшение зрения,
- Частое онемение пальцев.
В ходе разговора рекомендуется выяснить ожидаемый результат от ухода и лечения, и выявить опасения пациента. У женщин дополнительно выясняется наличие гинекологических заболеваний: этот фактор необязательно приводит к повышению давления крови. Но исключить влияние этих проблем у пациентки можно только в ходе диагностики. Далее следует осмотр, оценка цвета и состояния кожи, наличие или отсутствие цианоза.
Обязанности медсестры на первом этапе
Роль медсестры не ограничивается только осмотром и беседами. Независимые виды сестринских вмешательств включают работу и с пациентом, и с его семьей. Проводится разъяснительная работа о необходимости здорового питания и правильного образа жизни. Даются рекомендации об изменении условий и взаимоотношений на работе и дома, о необходимости соблюдении режима отдыха и нормального сна. В обязанности также входит:
- Обеспечение нормального отдыха, проветривание палаты и предотвращение любых попыток нарушения сна, отвлекать пациента от просмотра телепередач и фильмов,
- Обучение несложным способам релаксации,
- Информирование пациента о действии препаратов, назначенных врачом, и необходимости четкого соблюдения времени приема препаратов, дозах и их сочетании с приемом пищи,
- Разъяснение причин потенциальных осложнений,
- Контроль передаваемых родственниками продуктов,
- Проведение разъяснительных бесед о вреде для здоровья лишнего веса, вредных привычек, малоподвижного образа жизни,
- Обучение пациента или его родственников измерять пульс и давление, распознавать первичные симптомы гипертонического криза, оказанию первой помощи.
Второй этап сестринского процесса
Медсестра обязана выявить реальные и потенциальные проблемы больного, которые определяются индивидуальными особенностями патогенеза болезни. В обязанности медсестры входит и диагностика по всем жалобам пациента. При гипертоническом заболевании диагностика выявления симптомов строится на анализе жалоб больного, которые могут иметь физиологическую или психологическую основу. Используют их для проведения адекватной доврачебной диагностики:
- Быстрое утомление, кровотечение из носа и понижение работоспособности являются первыми симптомами АГ,
- Нарушение ночного сна вызывает дисфункция состояния центральной нервной системы под воздействием гипертонии,
- Одышка провоцируется отеком легких,
- Повышенная тревожность связана с неосведомленностью, незнанием о наличии заболевании, неумением оказать себе правильную помощь.
Все проблемы пациента делятся на две группы: настоящие и потенциальный. К первой группе относят проблемы со сном, головные боли, раздражительность и частые перемены настроения, недостаточный отдых, неправильное питание. А к потенциальным проблемам — риск развития гипертонического криза, риск осложнений (нарушение работы сосудистой и дыхательной систем), инфарктов, инсультов, комы.
Медицинская сестра должна знать все симптомы гипертонического криза, оказывать первую помощь больному.
Чаще всего при кризе применяются: Лазикс, Верапамил, Нитроглицерин, Лабеталол, Фуросемид, Клофелин. Основной целью лечения или купирования криза является медленное и стабильное понижение АД, нормализация почечного кровообращения и кровообращения в головном мозге.
Третий этап сестринского процесса
Для подтверждения диагноза АГ лечащий врач назначает диагностические исследования. К ним относят сдачу мочи и крови, рентген легких, УЗИ сердца и почек, ЭКГ, осмотр у окулиста. Медицинская сестра обязана разъяснить пациенту правила сдачи всех анализов, и подготовить больного к процедурам. Правила подготовки:
- Накануне не разрешается менять привычный для больного рацион,
- Запрещается давать пациенту мочегонные препараты и новые лекарства,
- Запрещается давать пациенту крепкие напитки (чай, кофе), алкоголь, острую или жирную пищу.
- В процессе лечения медсестры контролируют своевременность приема пищи и лекарств, проводят необходимые медицинские и гигиенические процедуры.
При лечебной терапии сестринский процесс заключается в создании благоприятных условий и в разработке задач на день, неделю, курс лечения. При гипертонии этот процесс включает в себя следующие данные:
- Дату обращения пациента,
- Проблему,
- Ожидаемый результат,
- Перечень медицинских процедур,
- Реакцию пациента на оказываемую помощь,
- Дату реализации цели.
Медицинская сестра обязана в срок выполнить задания, и корректировать их при изменении состояния больного.
При определении постельного режима для гипертоника рядом с больным должны постоянно находиться либо родственники, либо медсестры. Они помогают ему в обеспечении физиологических потребностей в лежачем положении. Если прописан палатный или полупостельный режим, то больному разрешено посещать туалет, умываться и есть сидя.

Чаще всего гипертоникам назначают диету №10, которая основана на:
- Небольшой калорийности пищи,
- Употреблении только растительных жиров,
- Регулировании выпиваемой в день воды (до 1,5 л),
- Регулировании дневной порции соли (до 2 г),
- Приеме продуктов, содержащих магний и калий в больших количествах,
- Употреблении морской рыбы и морепродуктов.
Четвертый этап сестринского процесса
Этот этап включает в себя медикаментозное лечение. Лекарства назначает лечащий врач исходя из:
- Наличия первичной или вторичной гипертонии,
- Стадии болезни,
- Симптоматики.
Сестринские обязанности заключаются в объяснении особенностей препаратов и побочных явлений. Гипертонику рекомендуется контролировать уровень АД и вести дневник измерения давления. При выписке из стационара для определения рекомендаций по корректировке образа жизни учитываются результаты всего сестринского процесса.

Врач анализирует следующие моменты:
- Наличие прогресса в состоянии больного после проведенного курса лечения,
- Совпадение фактического результата с ожидаемым,
- Эффективность сестринского участия.
Пациенту составляют памятку со следующими данными:
- Время следующего визита,
- Необходимые исследования и анализы, которые нужно пройти до приема,
- Перечень действий при возникновении осложнений.
Во время каждого посещения оценивается динамика показателей АД, течение болезни, проявление сопутствующих заболеваний. На основе полученных данных делаются выводы о продолжении лечения. Пациенту могут назначить водолечение или физиотерапию, физкультуру или санаторное лечение. Все эти дополнительные меры приводят к укреплению мышечной ткани, улучшению обмена веществ и деятельности сердечно-сосудистой, дыхательной системы. Они же улучшают настроение и положительно влияют на состояние нервной системы.
Источник
