Как заполнять истории болезни в электронном виде
Установка
Для установки программы запустите скачанный файл.
Так как для работы программы необходима установленная Java (версия не ниже 1.6), установщик программы автоматически определит ее наличие у вас на компьютере и при необходимости установит самостоятельно. По окончании установки программу можно запустить щелкнув по ярлыку на рабочем столе или папке программы в меню пуск.
Инструкция по работе с программой
Начало работы
При запуске программы открывается журнал пациентов.
Программа после установки запускается в однопользовательском режиме. Для включения работы по сети откройте окно с настройками (Сервис==>Настройки), перейдите во вкладку «Предпочтения»

Выберите соответствущий пункт во вкладке. После изменения режима работы программы необходимо перезапустить ее.
Работа с сетевой версией имеет свои особенности (пункт «подключаться к базе данных на сервере»). Ознакомиться.
Также перед началом работы с программой необходимо внести личные данные, отделения и сотрудников. Откройте окно с настройками и внесите данные. (Сервис==>Настройки)
Во вкладке «Название и адрес», вкладки «Учреждение» вносятся данные лечебного учреждения.
Во вкладке «Отделения», вносятся отделения лечебного учреждения. По умолчанию там уже есть несколько отделений. Здесь же можно добавить и профиль коек отделения.
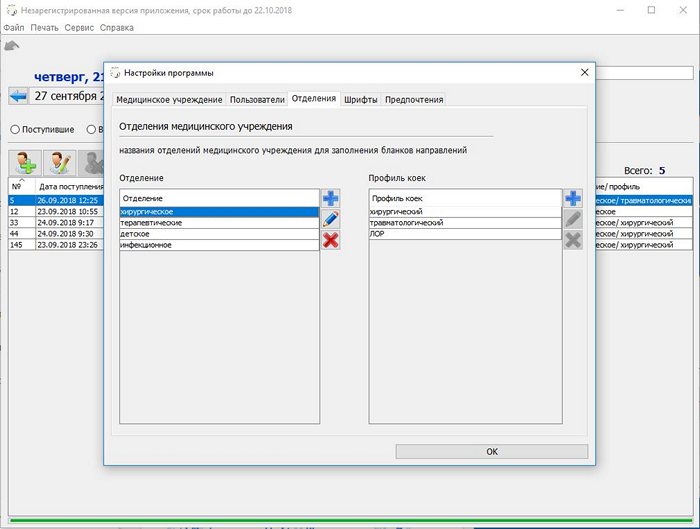
Вносятся сотрудники.
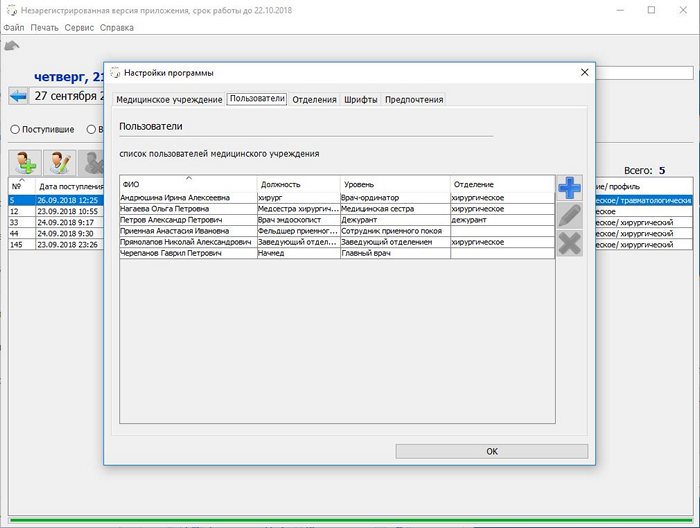
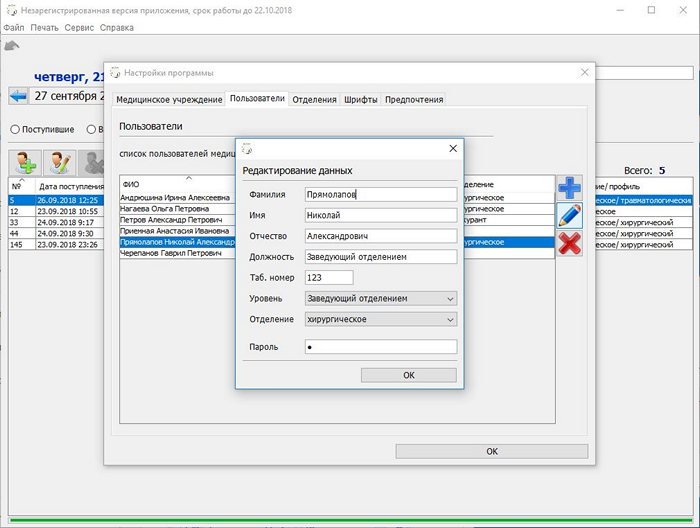
Обратите внимание на поле «Уровень», в зависимости от установленного сотруднику уровня будут меняться возможности предоставляемые программой.
Таблица, часть 1
| 1. Admin | 2. Главный врач | 3. Зав. отделением | |
| Настройки | + | + | + |
| Сетевые настройки | + | — | — |
| Настройки шаблонов | + | + | + |
| Анализ работы | + | + | + |
| Печать титульного листа | + | + | + (своего отделения |
| Печать статталона | + | + | + (своего отделения |
| Печать листа назначений | + | + | + (своего отделения |
| Печать бланков | + | + | + (своего отделения) |
| Стационарная карта | |||
| Добавить стац. карту | + | + | + |
| Редактировать стац. карту | + | + | + |
| Удалить стац. карту | + (только свою) | + (только свою | + (только свою) |
| Сменить врача стац. карты | + | + | + |
| Сменить отделение стац. карты | + | + | + |
| Восстановить стац. карту | + | + | + (своего отделения) |
| Печать листа назначений | + | + | + (своего отделения |
| Печать бланков | + | + | + (своего отделения) |
| Редактирование паспортной части | + (своя история) | + (своя история) | + (своя история) |
| Редактирование пациента | + (своя история) | + (своя история) | + (своя история) |
| Редактирование статалона | + (своя история) | + (своя история) | + (своя история) |
| Редактирование, удаление назначения | + (свое) | + (свое) | + (свое) |
| Дата отмены назначения | + | + | + |
| Новое назначение | + | + | + |
| Редактирование, удаление записи | + (своя) | + (своя) | + (своя) |
| Новая запись | + | + | + |
| Редактирование исследования | + (свое и м/с) | + (свое и м/с) | + (свое и м/с) |
| Новое исследование | + | + | + |
Таблица, часть 2
| 4. Ординатор | 5. Дежурант | 6. Фельдшер приемного покоя | 7. Медсестра отделения | |
| Настройки | + | — | — | — |
| Сетевые настройки | — | — | — | — |
| Настройки шаблонов | + | — | — | — |
| Анализ работы | + | — | — | — |
| Печать титульного листа | + (своя история) | — | + (пока не назначен врач) | + (своего отделения) |
| Печать статталона | + (своя история) | — | + (пока не назначен врач) | + (своего отделения) |
| Печать листа назначений | + (своя история) | — | — | + (своего отделения) |
| Печать бланков | + (своя история) | — | — | + (своего отделения) |
| Стационарная карта | ||||
| Добавить стац. карту | + | + | + | — |
| Редактировать стац. карту | + | + | + | + |
| Удалить стац. карту | + (только свою) | — | + (только свою) | — |
| Сменить врача стац. карты | + (пока не назначен врач) | + (пока не назначен врач) | + (пока не назначен врач) | — |
| Сменить отделение стац. карты | + (пока не назначен врач и историю дежуранта) | + (пока не назначен врач) | + (пока не назначен врач) | — |
| Восстановить стац. карту | + (только свою) | — | — | — |
| Печать листа назначений | + (своя история) | — | — | + (своего отделения) |
| Печать бланков | + (своя история) | — | — | + (своего отделения) |
| Редактирование паспортной части | + (своя история) | — | — | — |
| Редактирование пациента | + (своя история) | — | + (пока не назначен врач) | — |
| Редактирование статалона | + (своя история) | — | + (пока не назначен врач) | — |
| Редактирование, удаление назначения | + (свое) | + (свое) | — | — |
| Дата отмены назначения | + | + | — | — |
| Новое назначение | + | + | — | — |
| Редактирование, удаление записи | + (своя) | + (своя) | — | — |
| Новая запись | + | + | — | — |
| Редактирование исследования | + (свое и м/с) | + (свое) | — | + (свое) |
| Новое исследование | + | + | — | + |
После внесения данных можно приступать к работе. Вы можете работать из под учетной записи «Admin», но лучше создать отдельную учетную запись. Для изменения учетной записи необходимо нажать в журнале ссылку Пользователь или выбрав в меню Сервис==>Авторизация

В последнем случае можно выбрать поведение при входе. При входе без пароля программа будет открываться с последней закрытой учетной записью. Для пользователя «admin», пароль — «admin».
Журнал стационарных карт
Для внесения нового больного нажмите кнопку новая запись
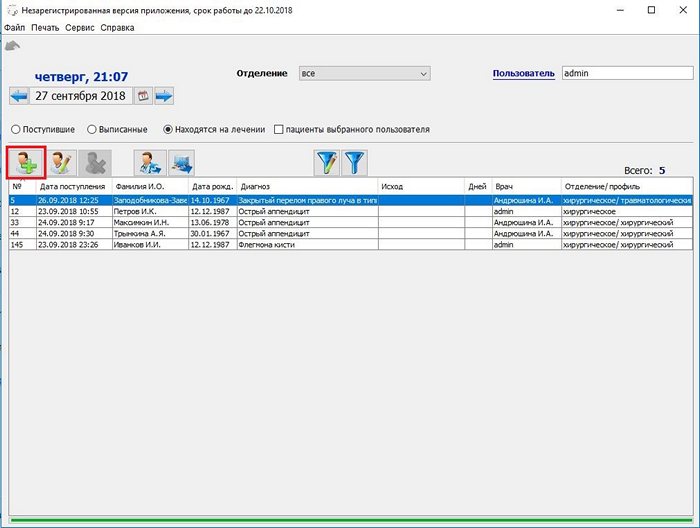
Открывается дополнительная форма со списком пациентов, в которой можно выбрать пациента или завести нового.
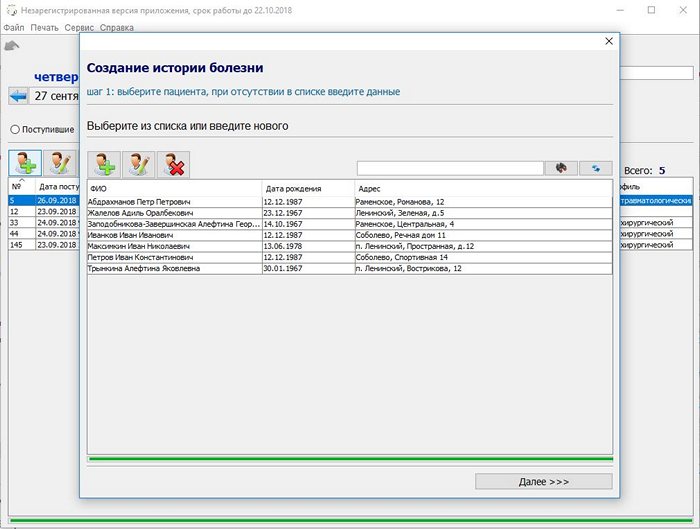
После выбора или внесения пациента нажмите кнопку Далее >>>. Откроется форма для внесения данных стационарной карты.
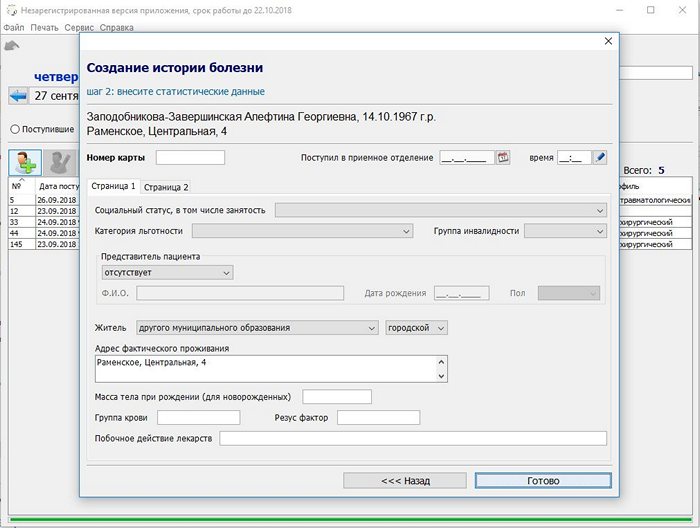
На которой две страницы
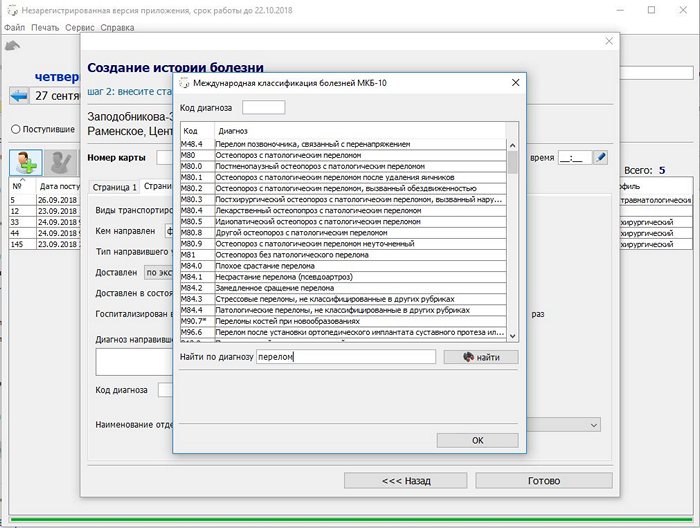
После внесения всех данных нажмите кнопку Готово. Откроется форма непосредственно самой стационарной карты.
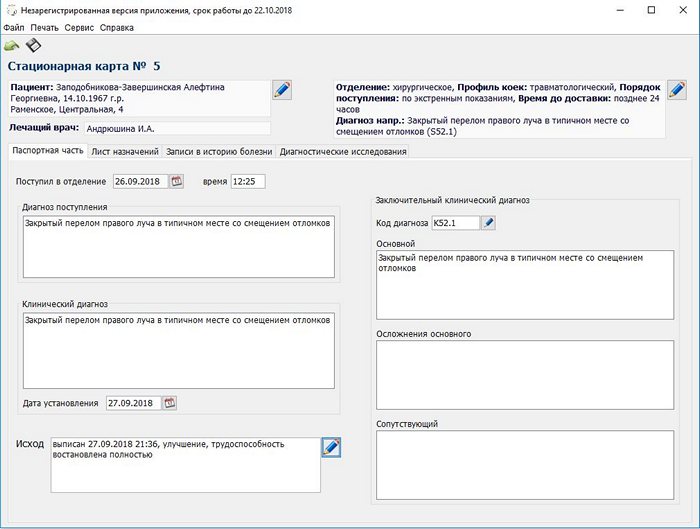
Форма редактирования стационарной карты состоит из четырех вкладок. На первой вкладке (Паспортная часть), вносятся диагнозы и исход заболевания при выписке.
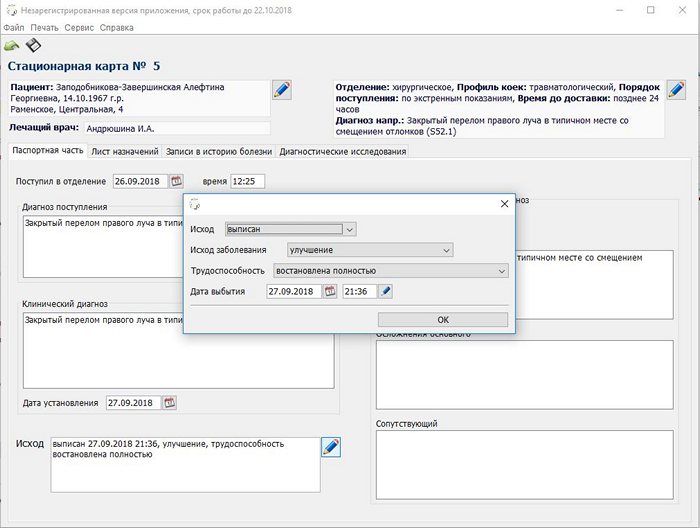
Следующая вкладка — Лист назначений.
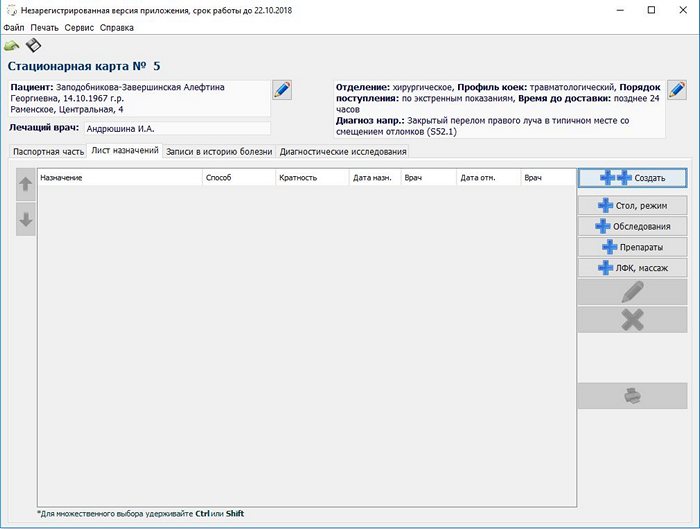
Есть возможность создать лист назначения по шаблону, используя листы назначения пациентов уже проходивших лечения с подобными заболеваниями. Кнопка ++ Создать.
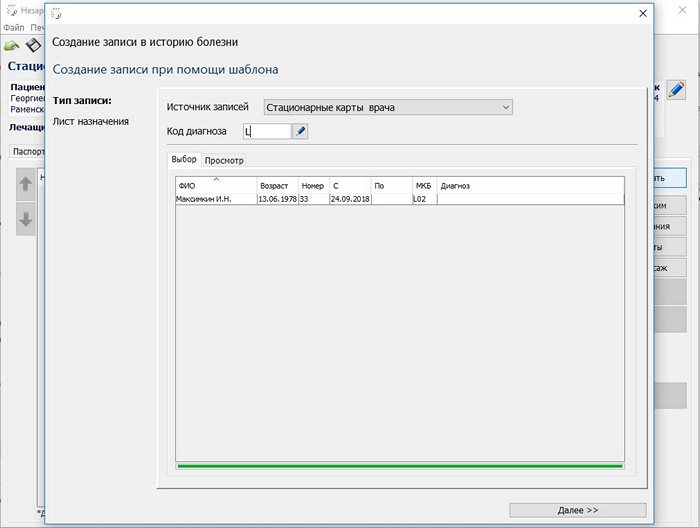
Здесь все просто, выбирается источник записей, код диагноза или его часть. Выбираете стационарную карту, нажимаете кнопку Далее >>>. Редактируете выбранный лист назначений и нажимаете кнопку Готово. Лист назначения попадает в стационарную карту.
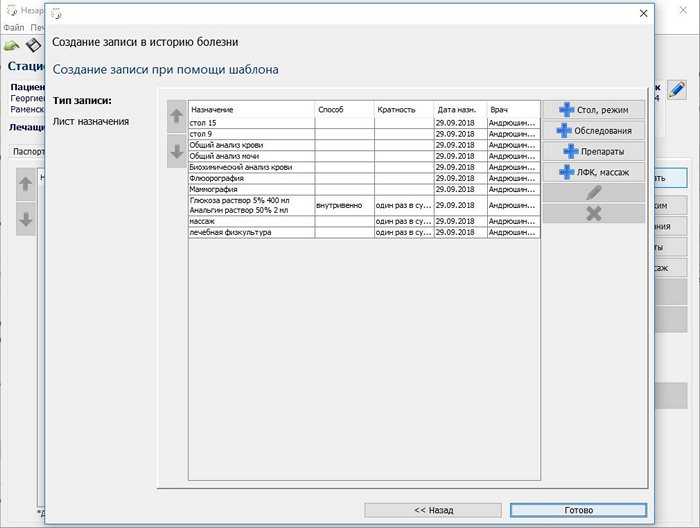
Назначения можно вносить и без шаблона. Выбираете по пунктам: Стол, режим, Обследования, Препараты, ЛФК и прочее. В открывшейся форме выбираете необходимые назначения, как в данном слечае, например.
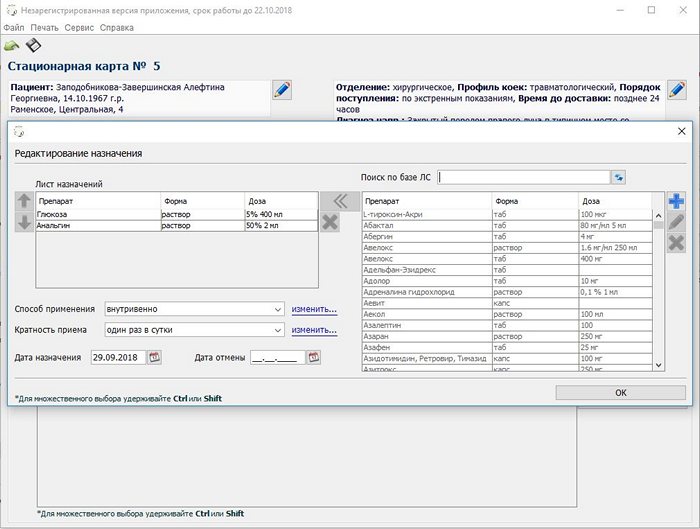
Основные препараты имеются в базе данных. Их можно редактировать, добалять свои.
Следующая вкладка Записи в историю болезни. Для добавления записи нажмите кнопку с пиктограммой плюса.
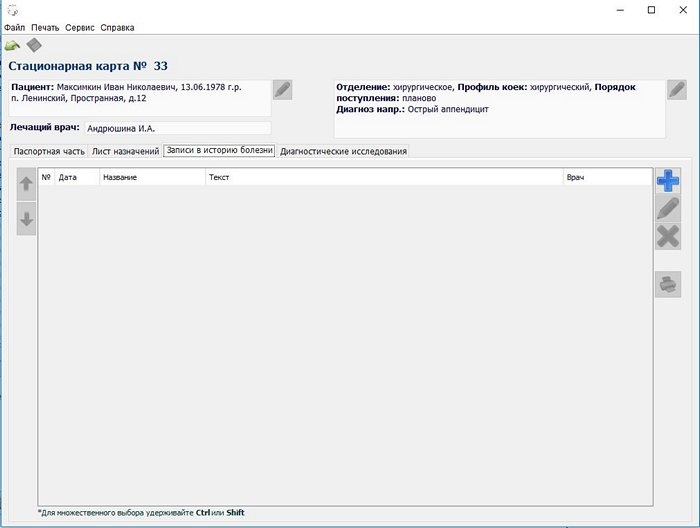
Запись в стационарную карту можно создать по шаблону, на основе записей других пациентов, как своих так и лечившихся у других врачей.
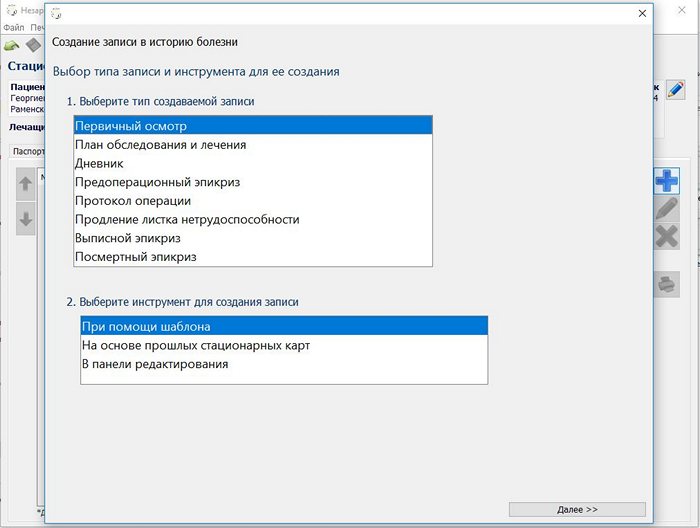
Здесь показано заполнение первичного осмотра по шаблону.
Вторая вкладка
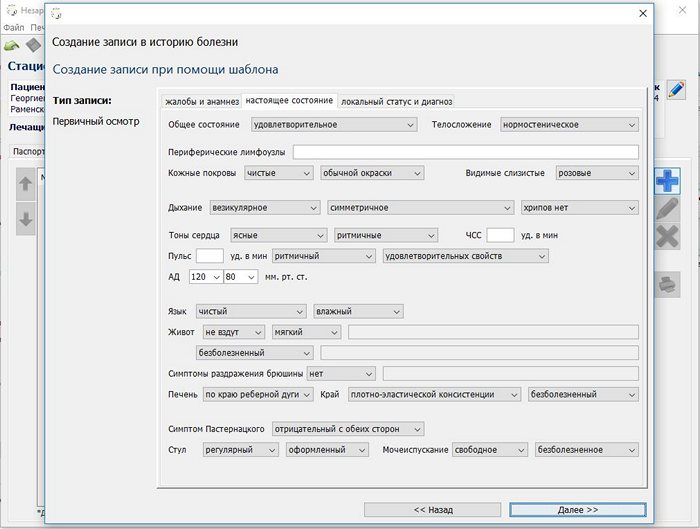
Здесь по шаблону создается план обследования и лечения. Причем, обратите внимание, данные для плана исследования можно «взять» и как из уже заполненного листа назначения, так и из шаблонных записей. При создании эпикриза, прогрмма генерирует эпикриз из внесенных уже данных — листа назначений, диагностических исследований и пр.
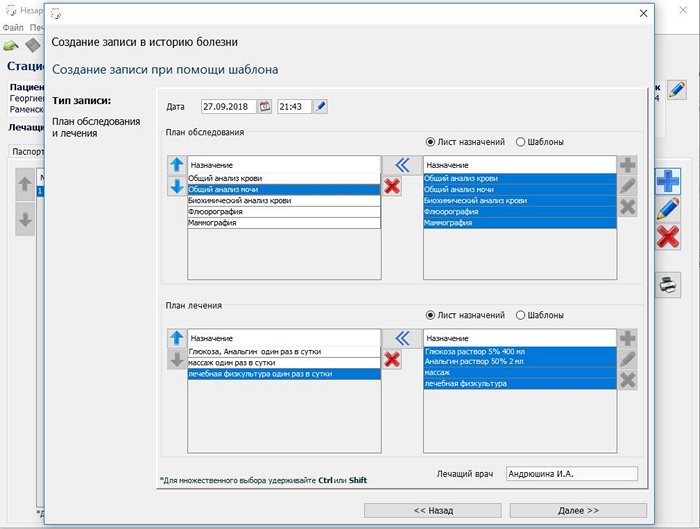
При нажатии кнопки Далее >>> происходит переход на форму редактирования, где можно подправить запись в стационарную карту. Здесь показан получившийся план обследования и лечения,
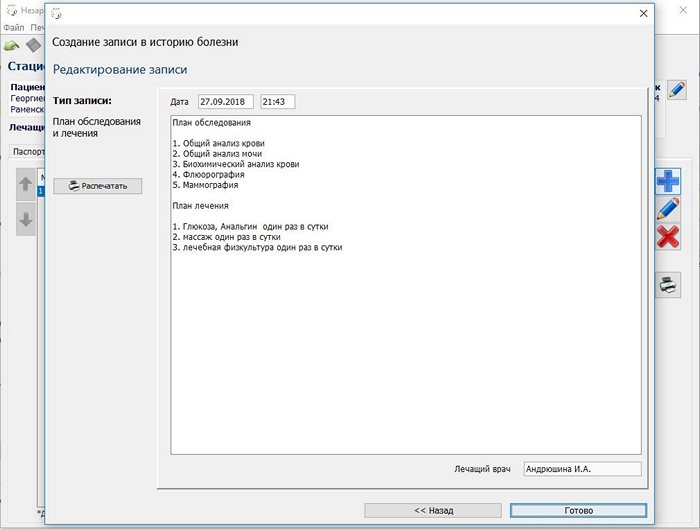
Второй способ создания записи — создание на основе записей других пациентов
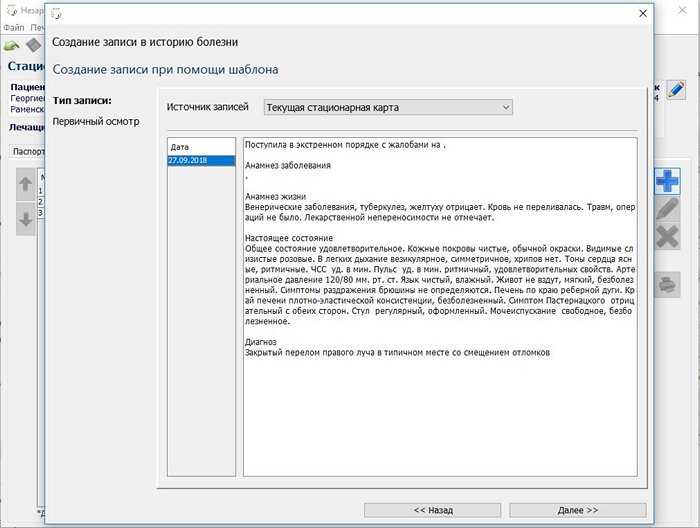
Как видно можно взять за основу текущую стационарную карту (удобно для ежедневных дневников), все стационарные карты пациента (удобно, когда пациент регулярно поступает с обострением одного и того же хронического заболевания), все стационарные карты врача, все стационарные карты учреждения.
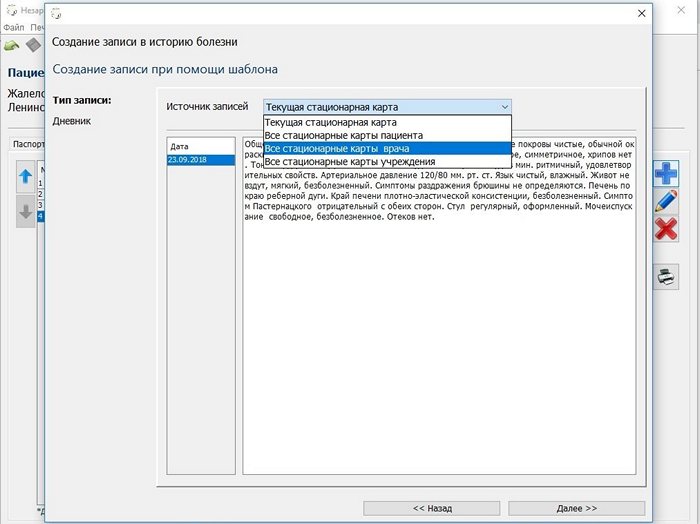
Кгда выбран источник записей не «Текущая история болени», то чтобы ограничить круг поиска можно использовать для фильтрации код диагноза или часть его.
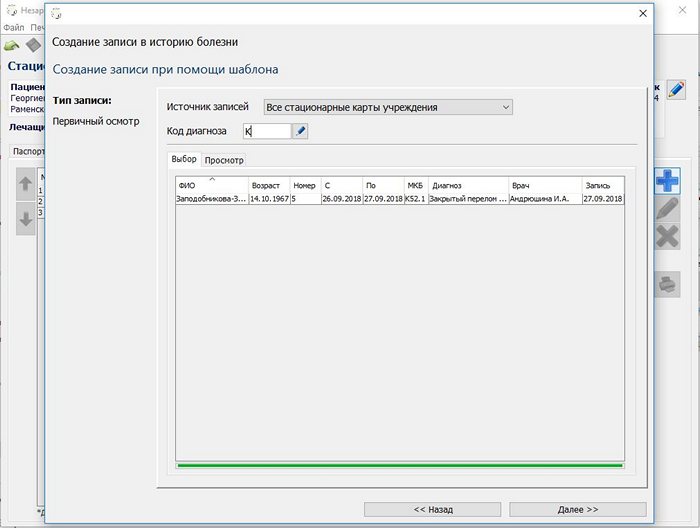
Также нажимаете кнопку Далее >>>, переходите в панель редактирования и по кнопке Готово запись попадает в стационарную карту.
Для печати записей, можно их выбрать по одной или все вместе или часть их.
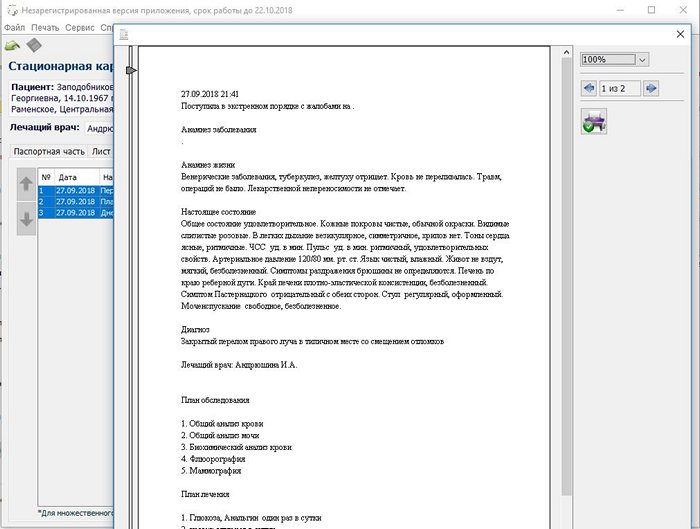
На фоме предпросмотра печати слева имеется бегунок, двигая который, можно регулировать расположение записи на странице по высоте.
Следующая вкладка диагностические исследования. Здесь все просто, выбираете необходимое обследование, заполняете по шаблону, вносите в стационарную карту.
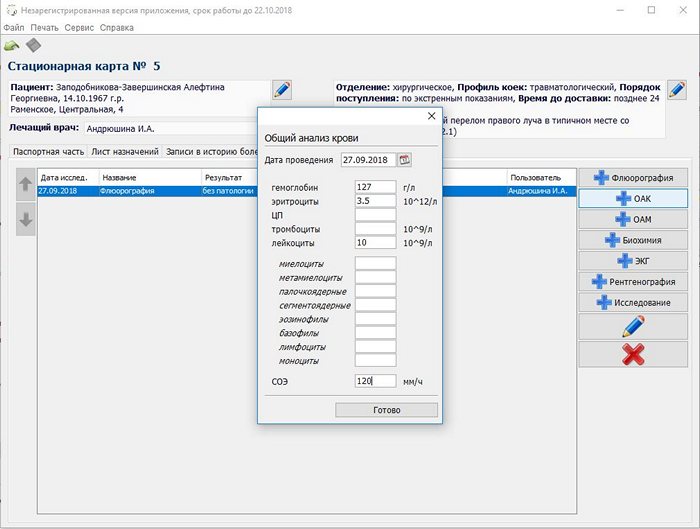
Вот так выглядят исследования на форме стационарной карты.
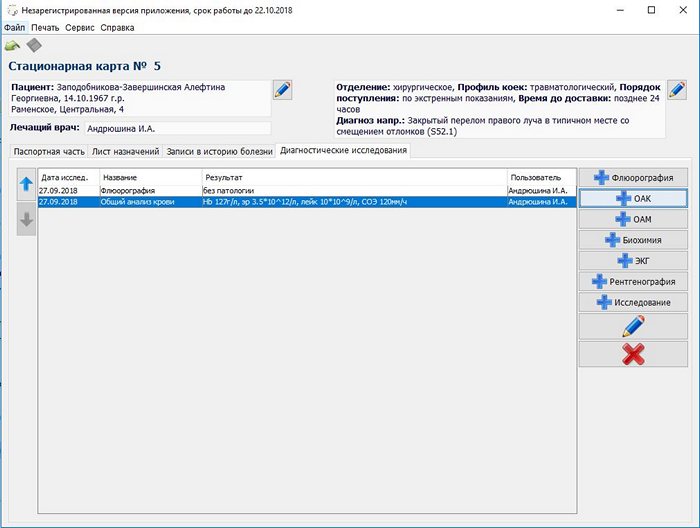
В главном меню в меню печать можно выбрать печать титульного листа, стационарной карты, листа назначений, перейти к печати справок.
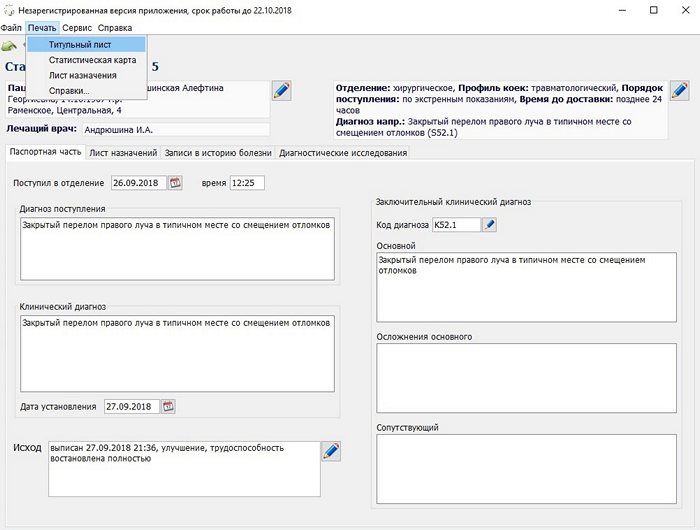
Титульный лист,
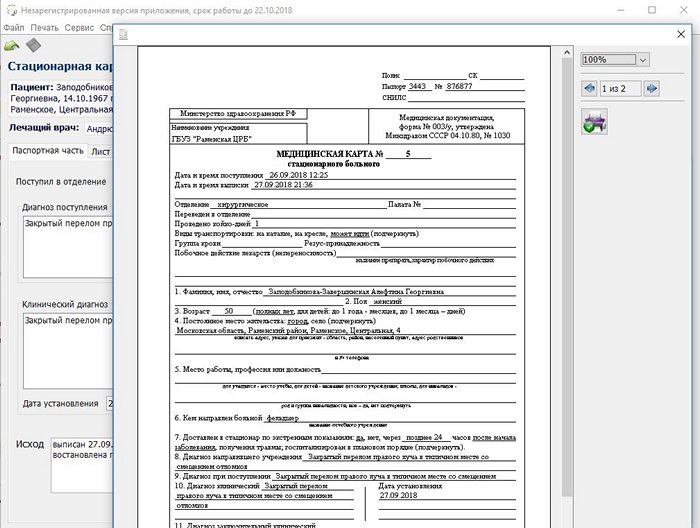
статистическая карта,
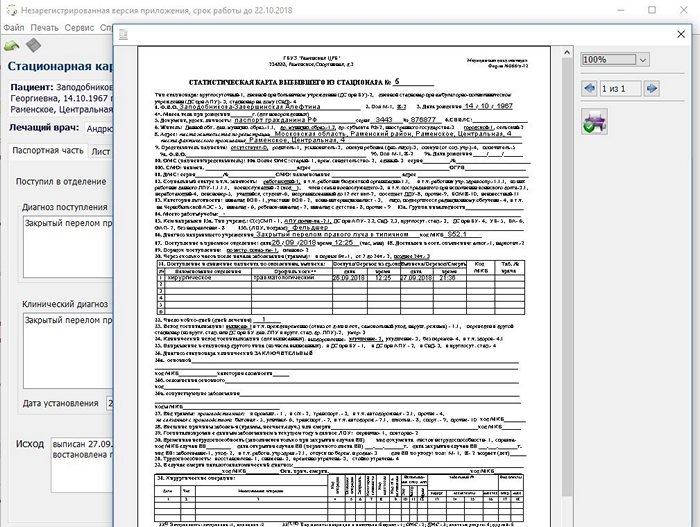
лист назначений,
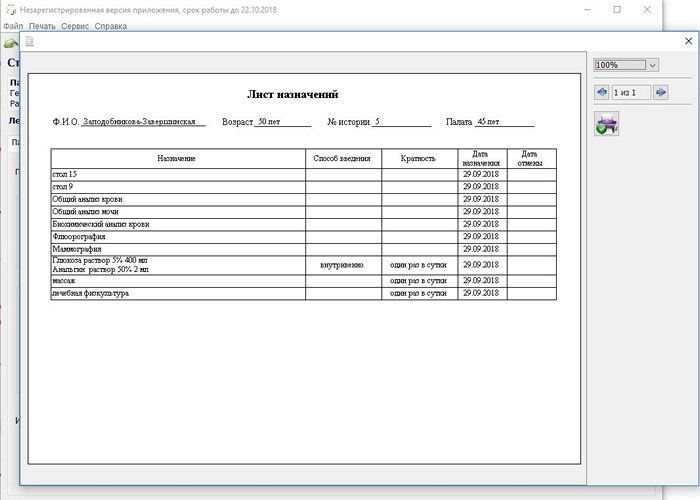
форма печати всевозможных справок.
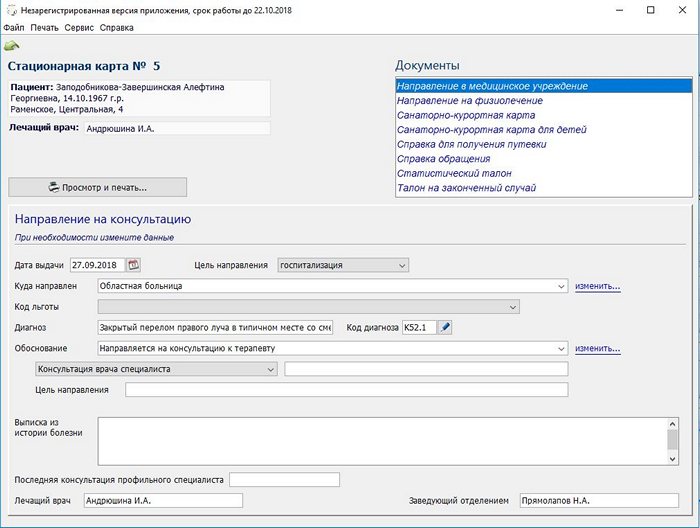
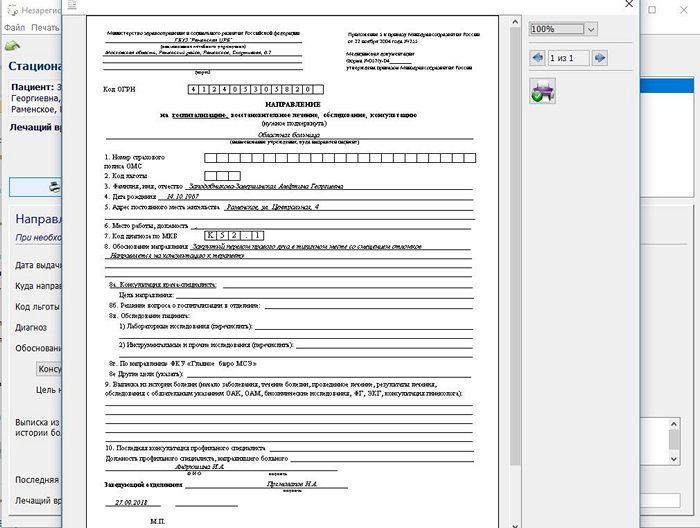
Выбираете в меню вид справки, заполняете, если необходимо, дополнительные поля, нажимаете Просмотр и печать. Показана готовая форма направления по форме 057/у
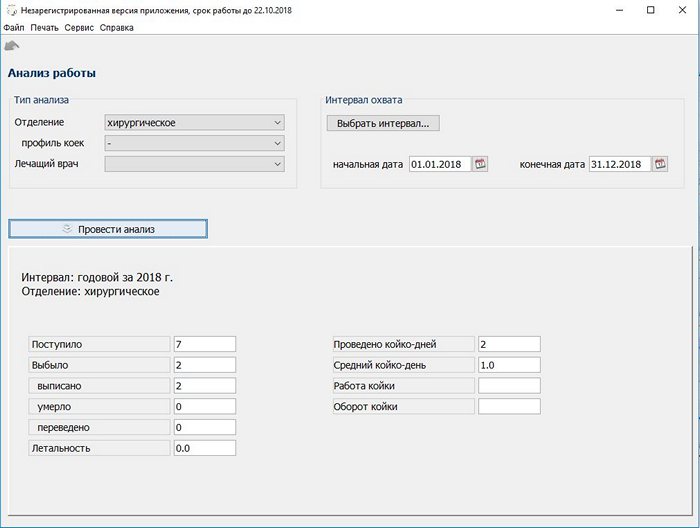
При нажатии из главного меню кнопки Файл -> Анализ работы, переходим на соотвествующую форму. Как видите, здесь можно провести анализ по врачам, по отделениям за определенный интервал времени.
Особенности работы с сетевой версией
Скачайте установочные файлы сервера базы данных и программы. На один из компьютеров в локальной сети установите сервер базы данных, запустив установочный файл сервера.
Установите программу электронная история болезни на компьютеры локальной сети.
Так как для работы программы необходима установленная Java (версия не ниже 1.5.0), установщик автоматически определит ее наличие у Вас на компьютере и при необходимости установит самостоятельно.
Перед запуском программы запустите предварительно сервер, щелкнув по ярлыку на рабочем столе или папке программы в меню пуск. Естественно, сервер лучше запускать автоматически вместе со стартом Windows.
Сервер запускается на порту 1527.
Запустите сетевую версию программы электронная история болезни. При первом запуске необходимо настроить подключение программы к серверу.
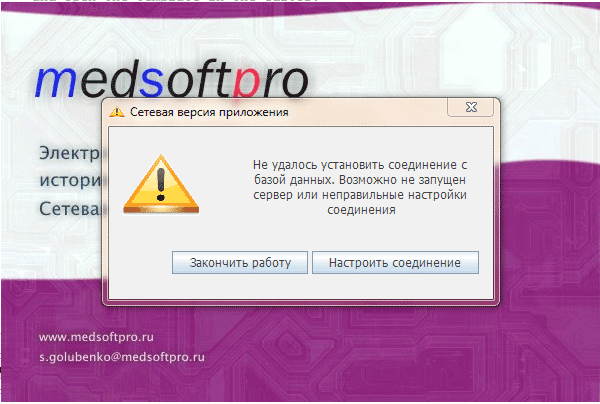
Нажмите кнопку «Настроить соединение».
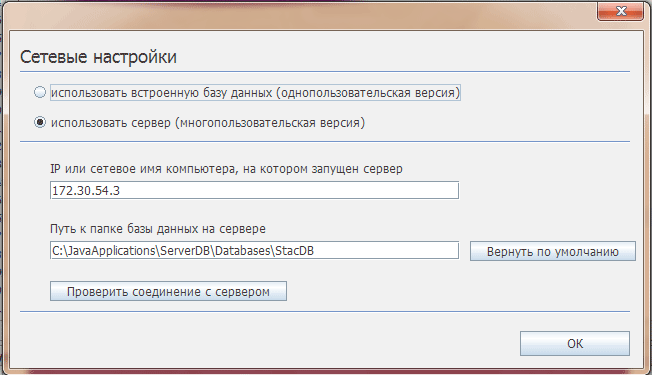
Введите сетевое имя компьютера на котором запущен сервер.
Можно вместо сетевого имени использовать IP-адрес компьютера: если программа запущена на том же компьютере где установлен сервер, то IP-адрес должен быть 0.0.0.0. или localhost, если же программа запущена на клиентском компьютере, то в качестве IP должен быть сетевой IP-адрес компьютера на котором установлен сервер.
Путь к базе данных изменять не надо если после установки сервера база данных не переносилась.
Нажатием кнопки «ОК» сохраните настройки. Если настройки соединения верные программа запустится.
Дальнейшая работа с программой не отличается от работы с локальной версией программы.
Источник

- 24 Апреля, 2019
- Другие состояния
- Серая мышка
Что такое история болезни? Это юридический документ, который является собственностью лечебного медучреждения. В медицинскую карту пациента вносится информация о диагнозе, методах обследования и лечения, динамике выздоровления. У некоторых начинающих врачей и медсестер возникают сложности с оформлением данного документа. Они не знают, как заполнять историю болезни.
Примеров составления медицинской карты можно встретить немало. При этом все истории болезни пациентов оформляются по единым принципам.
Значение медицинской карты больного
Глядя на образец заполненной истории болезни, несложно сделать вывод о том, для чего необходим этот документ. Он содержит все сведения, касающиеся состояния пациента при поступлении в медучреждение и отражающие в полной мере фактические результаты деятельности докторов и медперсонала. Информация, указанная в медкарте, должна быть достоверной, точной и зафиксированной в хронологическом порядке.
Данные, которые указаны в заполненной истории болезни (с образцом ознакомиться можно в одном из следующих разделов), являются первостепенными для экспертов. Ведь в случае возникновения спорных ситуаций, требующих проведения специализированных экспертиз, учитываться будет только официальная информация – то есть та, что указана в медкарте. По ней можно оценить уровень качества оказания медицинской помощи. Поскольку именно в истории болезни фиксируются все проводимые манипуляции и процедуры, этот документ является основанием для выставления счета страховой компании.
Таким образом, история болезни – это официальное подтверждение того, что происходило с больным в стенах лечебного заведения. Внесение изменений в медкарту не допускается. Если лицо, ответственное за оформление документа, допустило ошибку, ее исправляют, зачеркнув неверные сведения и написав рядом то, что нужно. Изменения должны быть заверены подписью должностного лица с пометкой «исправленному верить».
Единого образца не существует
Чтобы получить представление о том, как составлять медицинскую карту, далее приведем краткие примеры написания истории болезни. Однако стоит учитывать, что образец, представленный в статье, не является стандартным. Все дело в том, что российское законодательство не предусматривает наличие эталонов в оформлении медицинской документации. В соответствии с ФЗ № 162 «О стандартизации», формы документов разрабатываются на трех уровнях: ведомственные, региональные и стандарты медучреждений. Последние обычно составляются на местах с учетом специфики работы клиники и утверждаются приказом главврача.

Как оформить паспортную часть: образец
Итак, представим пример, как заполнять сестринскую историю болезни. Начать необходимо с титульной (паспортной) части. При поступлении больного медперсонал приемного отделения записывает информации о нем на лицевой стороне истории болезни. Обычно заполнением первых страниц карт пациента занимаются медсестры, поэтому документ так и называют – сестринская история болезни. Как заполнять? Пример приводим:
- Отделение: 5 инфекционное отделение, 6 палата.
- Ф. И. О.: Иванов Иван Иванович.
- Пол: мужской
- Дата рождения: 01.01.1985.
- Возраст: 33 года.
- Постоянное место жительства: Московская область, Мытищи, ул. Мира, д. 25, кв. 8.
- Родственники: отец Иванов Иван Сергеевич.
- Социальное положение: трудоустроен.
- Кем направлен больной: 5 поликлиника.
- Диагноз направившего учреждения: кишечная инфекция.
- Диагноз при поступлении: кишечная инфекция.
В медкарте пациента должна быть указана точная дата и время обращения в приемное отделение.

Постановка диагноза
Перед тем как заполнять историю болезни по примеру, указанному выше, обратите внимание, что в самой медкарте требуется указание предварительного диагноза. Имеется в виду врачебное заключение учреждения, направившего пациента. Информация о заболевании указывается при поступлении на лицевую часть карты истории после сбора анамнеза и осмотра больного врачом. Диагноз прописывается полностью, без сокращений и аббревиатуры, с отметками о сопутствующих патологиях.
В течение трех рабочих дней на лицевой стороне медкарты указывается подтвержденный или новый клинический диагноз, поставленный по результатам обследования пациента с момента поступления в стационар. Изменения в историю болезни вносятся и в том случае, если в период нахождения в отделении клиники заключение о сущности заболевания и состоянии пациента было изменено. Информацию вносят в историю болезни в качестве этапного эпикриза.
При выписке указывается заключительный диагноз больного. Название болезни пишут в развернутом виде с отметкой кода по МКБ-10. При оформлении заключения врач должен постараться выделить основной недуг, определяющий тяжесть и прогноз выздоровления. Если имеет место второе заболевание, его указывают только тогда, когда оно имеет такое же значение для оценки тяжести и прогноза.
План действий при госпитализации
Поступивший в приемное отделение пациент обязательно должен быть осмотрен дежурным врачом в срочном порядке. Параллельно с этим медсестра заполняет сестринскую историю болезни. В первую очередь указывается дата и время осмотра, фамилия врача. Если госпитализация больного является плановой, осмотр должен быть проведен в течение трех часов с момента прибытия в стационарное отделение.
Наличие направления от лечащего врача поликлиники является обязательным при запланированной госпитализации. Оно должно быть оформлено должным образом. Направление вклеивают в историю болезни. Приемный статус для плановых пациентов определяется в течение рабочего дня, а для экстренных – в ходе осмотра. Сведения о приемном статусе должны быть информативными и иметь клиническое значение.
Теперь о том, как заполнять историю болезни. Пример поможет наглядно разобраться, как оформлять медкарту при первичном обследовании пациента:
- Жалобы: боли в животе, тошнота, диарея 5-6 раз в сутки.
- История болезни: Болеет 3 дня, принимал «Смекту», «Энтеросгель». Направлен поликлиникой № 5.
- История жизни: Подобными заболеваниями не болел, аллергологический статус не отягощен, привит.
- Физиологическое обследование: сознание ясное, состояние активное, кожные покровы бледные, температура 37,2, астенический тип телосложения, лимфоузлы не увеличены.
- Сердечно-сосудистая система: частота сердечных сокращений 80 уд/мин, пульс ритмичный, нормального напряжения, артериальное давление 125/85, отеки отсутствуют.
- Дыхательная система: признаки дыхательной недостаточности отсутствуют, ритм дыхания не нарушен.
- Система пищеварения: аппетит не изменен, глотание не затрудненное, язык не обложен, живот болезненный при пальпации, болевой синдром перед актом дефекации, стул жидкий.
- Система органов мочевыделения: акты мочеиспускания регулярны, безболезненны, моча светлого цвета.
Важно, чтобы жалобы пациента были записаны максимально подробно. Как видно из заполненного образца истории болезни стационарного больного, фиксировать необходимо все признаки, которые могут иметь место для установления диагноза и составления плана лечения.

В анамнезе пациента должны упоминаться факторы, которые имеют прямое отношение к предполагаемому диагнозу, оценке тяжести состояния больного и прогноза – иными словами, все, что может изменить тактику лечения. Обязательно указываются сведения о группе крови и резус-факторе, склонности к аллергическим реакциям, перенесенных ранее инфекционных заболеваниях (венерических, вирусных заболеваниях, гепатите, ВИЧ-инфекции), переливаниях крови и хирургических вмешательствах. Если обратить внимание на заполненную историю болезни КРС (крупного рогатого скота), то ее составляют по аналогичному принципу – детально описывается состояние животного, устанавливается диагноз и составляется лечебный лист.
Что еще нужно вписать в медкарту
К заполненной истории болезни по терапии прилагаются данные для страховой компании. В страховом анамнезе отмечается, с какого числа пациента госпитализировали и открыли листок нетрудоспособности. Если предыдущий случай временной нетрудоспособности не завершен или у больного не закрыт больничный, указываются регистрационные данные первичного листка и период его действия. Чтобы продлить больничный после 15 дней нетрудоспособности, потребуется разрешение специальной врачебной комиссии.
Как правильно заполнить историю болезни пациента? Если больной является инвалидом, в медкарте следует уточнить группу, трудоспособность и заболевание, послужившее причиной инвалидности, дату решения МСЭК и срок повторного переосвидетельствования. Вне зависимости от причины, по которой в день поступления больного не удалось собрать анамнез, при первой возможности в уже заполненную сестринскую историю болезни вносят дополнения. Их оформляют отдельно, при этом указывают дату составления документа или прилагают к медкарте как фрагмент дневниковой записи лечащего врача.
При первичном осмотре врач оценивает общее состояние больного, дает краткое описание всем доступным для визуального осмотра и пальпации органам и системам. В случае выявления патологических отклонений, детальная информация о них вносится в медкарту, причем отмечаются характерные симптомы и синдромы. Если имеют место повреждения, имеющие значение для проведения судебно-медицинской и лабораторной экспертизы, их также подробно описывают в истории болезни (место локализации, размер, характер повреждения и др.).

После осмотра врач должен сформулировать предварительный клинический диагноз, составить план диагностических процедур и наметить схему лечения с указанием торговых названий лекарственных препаратов на латинском языке, дозировки, частоты приема, пути введения.
Оформление согласия на медицинское вмешательство
Всем, кто желает узнать, как правильно заполнять историю болезни, необходимо обратить внимание на данный раздел. Без оформления добровольного согласия пациента или его законных представителей на медицинское вмешательство никакие диагностические и лечебные процедуры не могут быть выполнены. Гражданин должен ознакомиться с условиями лечения и, если его все устраивает, поставить свою подпись.
Нередкими являются ситуации, когда состояние пациента не позволяет ему принять решение о неотложном вмешательстве. При отсутствии родственников вопрос о дальнейшем лечении решает докторский консилиум. Врачи должны действовать в интересах больного. Если нет возможности собрать консилиум, лечащий врач самостоятельно принимает решение, о котором обязан уведомить администрацию лечебного учреждения, что подтверждается записью в истории болезни. В сестринской заполненной медкарте делается отметка о согласии законных представителей (родителей, опекунов) пациентов, не достигших 15-летнего возраста, а также тех граждан, которые признаны судом недееспособными.
Информацию о предстоящем консервативном или хирургическом вмешательстве пациенту сообщают в доступной для него форме. Больной должен быть уведомлен о своем заболевании, возможных методах и целях терапии, возможных рисках, побочных реакциях и ожидаемом эффекте. Об ознакомлении с информацией о предстоящем вмешательстве делается отметка в истории болезни. Аналогичным образом медперсонал оформляет согласие на переливание крови или ее компонентов. Пациент должен понимать все риски и быть в курсе возможных осложнений, включая риск заражения ВИЧ-инфекцией, вирусным гепатитом, сифилисом и другими заболеваниями, протекающими в скрытом серонегативном периоде.
Если пациент не согласен с предложенной схемой лечения, ему необходимо написать письменный отказ от медицинского вмешательства (за детей это делают родители или опекуны). При этом гражданину разъясняются возможные последствия такого отказа. Заявление об отказе составляется в произвольной форме, его должен подписать пациент и лечащий врач, затем документ прикрепляют к медкарте.

Дневники наблюдения за больным
Заведующий отделением обязан осмотреть пациентов, госпитализированных по направлению от поликлиники по месту жительства, в течение трех рабочих дней с момента поступления. Больные, которые находятся в тяжелом состоянии и нуждаются в постоянном наблюдении, осматриваются заведующим в течение 24 часов. Заведующий отделением совершает обход один раз в неделю, о чем в медицинской карте делается соответствующая отметка. Запись должна отражать состояние больного с учетом выполнения рекомендаций по диагностике и лечению. После этого заведующий отделением ставит свою подпись в истории болезни.
Все отметки в медицинской карте должны составляться в хронологическом порядке. При каждом произведенном действии необходимо делать запись с указанием точного времени и даты. Обязательным является ведение дневников пациентов. В процессе лечения и наблюдения госпитализированных больных, находящихся в состоянии легкой степени тяжести, записи вносят не менее трех раз за неделю. Пациентам, которые пребывают в тяжелом состоянии или средней тяжести, записи в дневник вносят регулярно, а в случае резкого изменения самочувствия больного – несколько раз в течение дня.
Как заполнить дневники истории болезни стационарного больного? В дневниках лечащий врач должен отражать динамику состояния пациента, его объективный статус, вносить сведения о лабораторных и инструментальных исследованиях, которые имеют принципиальное значение для прогноза и схемы терапии. Дневниковые отметки подтверждают обоснованность изменений в лечебно-профилактическом планировании. Последнюю запись в дневник пациента лечащий врач вносит в день выписки – отметка должна быть содержательной и подробной.
Результаты анализов и диагностических процедур
Заключения лабораторных исследований, функциональных, рентгенологических и эндоскопических процедур помещают в историю болезни в течение суток после получения результатов. В медкарте обычно хранятся подлинники диагностических тестов. Некоторые скрининги и снимки обязательно должны содержать информацию о дате и времени их проведения. К таким относятся:
- биохимические и бактериологические анализы (отмечается время забора материала и время выдачи заключения);
- электрокардиограммы (в медкарту вносят показатели, полученные при поступлении и выписке, что позволяет оценить динамику состояния больного);
- результаты холтеровского мониторинга с ЭКГ;
- графики замеров артериального давления на протяжении суток с отражением имеющихся отклонений.
Также в медкарту вносятся записи врачей лучевой и функциональной диагностики, эндоскопистов. Заключения экспертов должны отражать объективную картину исследуемого объекта, содержать детальное описание атипичных патологических изменений в органах или системах, функционального состояния и ход проведения процедуры. Заключение врача-диагноста должно подтвердить или опровергнуть предполагаемый диагноз.

Листы назначений в медкарте
В заполненной истории болезни по педиатрии, терапии, неврологии, хирургии и другим направлениям важным элементом является лист назначений. Это составная часть медицинской карты. В этот раздел доктор собственноручно вносит информацию о лекарствах, лечебных назначениях, исключая двусмысленное или произвольное толкование. Врач определяет дату начала приема медикаментов и дату их отмены. Обязанностью медсестры является реализация лечебной программы в соответствии с графиком назначения. Каждое действие медсестра подтверждает своей подписью.
Как заполнять историю болезни и лист назначений, в частности? Лекарственные средства важно указывать на латинском языке. Вписать в медкарту необходимо не только название действующего вещества, но и торговой название препарата. Сюда же вносят данные о назначенной дозировке, частоте приемов и пути введения лекарства. В отличие от обычного стационара, в котором ведутся листы назначений, в отделении интенсивной терапии все врачебные назначения отражаются в официальной форме 01 1/у. Помимо лекарств, в ней фиксируются основные параметры жизнедеятельности больного.
Дополнением к листу назначений является температурный лист. Он заполняется медсестрой, которая производит замер температуры тела больного дважды в день.
Выписной эпикриз
Это последний этап оформления истории болезни . Как правильно заполнять эпикриз пациента при выписке? Документ должен содержать следующие сведения:
- основание для госпитализации;
- диагнозы при поступлении и установленный в ходе обследования, перенесенные заболевания (по истории болезни);
- терапия с указанием лечебных процедур и препаратов;
- результат лечения.
Если больной находился в блоке интенсивной терапии, обозначаются все торговые названия лекарств, назначенные дозы. В выписном эпикризе также должны присутствовать рекомендации по приему препаратов в дальнейшем. Каждое лекарственное средство должно быть написано на русском языке с указанием лекарственной формы, разовой дозы и кратности приема, продолжительность курса.
Выписной эпикриз из истории болезни составляется в двух экземплярах, один из которых выдается больному на руки. Документ оформляется в печатном виде и заверяется печатью медучреждения, подписывается лечащим врачом и заведующим отделением. Также при выписке из стационарного отделения трудоустроенным гражданам выдается лист нетрудоспособности.
Сама история болезни остается в стенах медучреждения. Получить ее на руки пациент сможет только с разрешения администрации, а также по решению суда, органов следствия и прокуратуры. По требованию гражданина с медкарты могут сниматься копии. Также по предварительному запросу пациент имеет право получить на руки стекла и блоки биопсийного материала для консультаций в других медучреждениях.
Источник